Почему папилломы и шипицы постоянно появляются
Подошвенные бородавки, или шипицы – это вид бородавок, возникающий на подошвах стоп и на ладонях. Причина - вирус ВПЧ. Из всех кожных бородавок встречается в 30%. Именно их чаще всего удаляют. Удаление у врача-дерматолога - это самый быстрый способ лечения. Самоизлечение наблюдается в 30% случаев в первые 3 месяца. Информация для медиков - код по МКБ-10: В07.
Содержание:
Причины или причинА?
Единственная причина – это вирус папилломы человека, сокращенно (ВПЧ - читать все об этом вирусе). ВНИМАНИЕ: паразиты в кишечнике НЕ являются причиной бородавок! (см. разоблачение от Елены Малышевой).
Схема заражения: человек поцарапал кожу. Вирус проникает в кожу. Встраивается в гены клеток кожи. И клетка приобретает уродливые формы, становясь похожей на клетки опухоли. Множество таких клеток внешне выглядят как бородавка.
Внимание: некоторые типы вируса папилломы человека могут вызывать дисплазию и рак шейки матки (читать подробную статью про дисплазию шейки матки).
Заразился! Когда же это произошло?
Инфицирование типом ВПЧ, вызывающим бородавки, происходит в детстве. Почти все дети инфицируются этим вирусом - в детских садах, в школах, в общественных местах. Но заболевают не все - все зависит от иммунитета.
В детском возрасте бородавки появляются первый раз. Потом иммунная система взрослого справляется с этим вирусом. Поэтому у взрослых бородавки на коже появляются редко. И если у взрослого появились шипицы, это говорит о снижении активности иммунной системы. Читать более подробно о функционировании иммунной системы.
Входными воротами для вируса являются травмы подошв стоп и ладоней: царапины, порезы, потертости и мозоли.
Провоцирующие факторы - избыточная потливость стоп и ношение тесной обуви, стрессы.
Симптомы и проявления
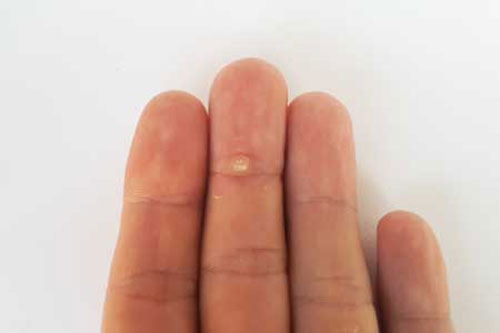
Главное проявление: плотное округлое образование на ладони или подошве стопы.
Главный симптом: боль при ходьбе и зуд в области бородавки.
- на коже появляется небольшая "мозоль",
- она немного чешется,
- при ходьбе незначительная боль.
Через 2-4 недели
- в центре появляется шершавая поверхность,
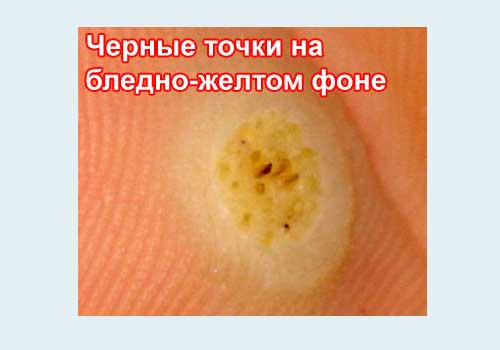
- часто - черные точки в центре,
- по краям - небольшой валик ороговевшей кожи.
- Почему шипицы возникают именно на ладони и подошве? Потому что кожа здесь особенно плотная (в отличие от других частей тела). И данный тип вируса ВПЧ поражает именно такую кожу.
- Почему болит при ходьбе? Потому что подошвенная бородавка растет вовнутрь. При ходьбе вес тела надавливает на бородавку и она сдавливает болевые рецепторы.
- Почему кожный зуд? Потому что уродливые клетки разрастаются и давят на соседние кожные рецепторы, что приводит к зуду.
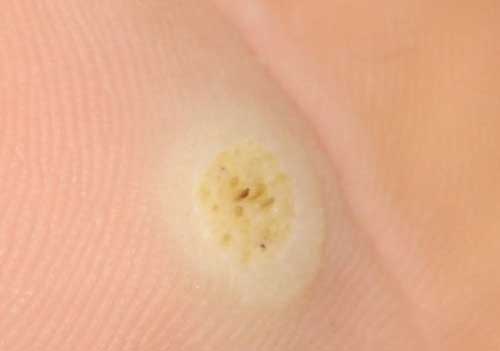
- Почему черные точки? Это результат закупорки кровеносных сосудов в толще бородавки на стопе или на ладони.
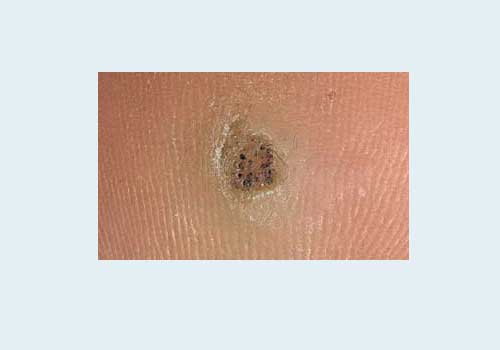
Размеры - 3 -10 мм. При этом патологическое образование возвышается над поверхностью кожи всего на 1-2 мм, потому что оно растет вовнутрь и вширь.
Рядом могут появиться дочерние бородавки. Они сливаются с материнской и формируют болезненный конгломерат. Это явный показатель снижения иммунитета. И это часто требует медикаментозного лечения.
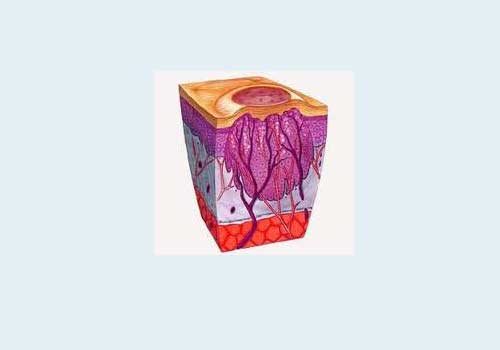
Желтый цвет — поверхность кожи.
Фиолетовый цвет — пораженные вирусом клетки разрастаются, формируя тело шипицы.
Лечение
У 90% людей бородавка на ступне или ладони проходит без лечения на ранней стадии, при этом в 30% случаев - в первые 3 месяца. Иммунная система подавляет вирус и заживляет кожный покров. Время самоизлечения зависит от стадии процесса: от 2 недель - до 1,5 лет.
Когда организм сам не справляется с болезнью, и ему надо помочь:
- если сильно болит,
- если мешает при ходьбе,
- если разрослась до больших размеров,
- если рядом появляются дочерние.
Удаление - способ лечения, успешный у 98% пациентов.
Для этих целей используются местнонекротизирующие средства.
- солкодерм (подробная статья про этот препарат - ссылка),
- вартокс (прочитать более подробно - ссылка),
- дуофилм (инструкция),
- колломак (инструкция),
- суперчистотел,
- веррукацид, или ферезол (читать инструкцию) - действует мягче, эффективность хорошая,
- ляпис (читать про ляписный карандаш) - эффективен при длительном применении.
В состав большинства указанных средств входят кислоты или щелочи. Удаление подошвенных бородавок (шипиц) происходит через химический ожог кожи. Бородавка отмирает. А на этом месте остается малозаметный рубчик.
Время лечения в большинстве случаев у препаратов составляет: 1 - 5 недель (в среднем 14-20 дней).
Также, для подготовки к процедурам удаления, на бородавку можно клеить мозольный пластырь Салипод (2 дня), либо срезать шипицу маникюрными ножницами.
а) Мягкий лазер. (читать подробнее)
Ваша бородавка испарится под действием лазера. На этом месте у вас останется углубленная рана. Рана заживет за 10-14 дней.
Вот видео удаления лазером бородавки:
А вот отзывы читателей: ссылка
б) Жидкий азот. (подробно об этом методе)
Происходит глубокая заморозка тканей. Образуется пузырь. Будет боооольно и потом еще больно!! Заживает 14 дней.
Вот видео криодеструкции бородавки на стопе жидким азотом:
А вот отзывы читателей: отзыв 1 и отзыв 2
в) Радиоволновое излучение (аппарат "Сургитрон" и другие). (читать подробнее)
Такой же эффект как от лазера - испарение тканей. И останется от бородавки только углубление-ранка.
Вот на видео удаление подошвенной бородавки радиоволной с петлевым наконечником (смотреть с 40 секунды):
А вот отзыв читателя: ссылка
г) Хирургическое удаление бородавки скальпелем.
Производится под местной анестезией. Накладываются швы. Применяется очень редко, так как лазером или радиоволной намного удобнее, проще и менее травматично.
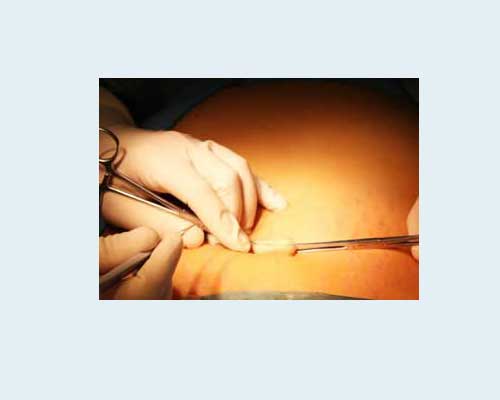
д) Электрокоагуляция.
Производится выжигание бородавки электрокоагулятором. Это тот же скальпель, только электрический. В крупных клиниках сейчас используется редко.
Вот видео удаления шипицы электрокоагуляцией:
А вот отзыв нашего читателя: ссылка
В некоторых случаях удаление не приводит к излечению от бородавок – они появляются вновь и вновь. Как поступать в таких случаях?
- Надо выявить причину снижения кожного иммунитета в данном месте. Вполне возможно, что этой причиной может быть избыточная потливость ног, ношение резиновой или тесной обуви, нарушение кровотока в конечностях, общие заболевания – диабет, ВИЧ и другие.
- Очаговая иммунная терапия. Врач проводит инъекции иммунных препаратов под кожу. Например, инъекции интерферона подкожно курсом 7 дней. Такие инъекции способствуют усилению иммунного ответа в коже и обратному развитию шипиц.
Еще один метод очаговой иммунотерапии – обработка кремами на основе Имиквимода (торговые названия – крем Алдара, Кераворт), обработка гелем Панавир или Эпиген-спреем. - Общая иммунная терапия. Назначается редко, при упорном течении болезни, при множественных шипицах на обеих конечностях. Можно использовать иммунные препараты: Аллокин-альфа, Изопринозин.
Внимание: нетрадиционные методы лечения неэффективны или малоэффективны. Для быстрого излечения дерматологи рекомендуют удаление.
Профилактика - основа основ
- Ношение свободной обуви.
- Лечение чрезмерной потливости ступней.
- Обработка травм, царапин и порезов стоп.
- Здоровый образ жизни и укрепление иммунитета - это предупреждение вирусных болезней, в том числе и вируса ВПЧ. Подробный материал про то, как укрепить иммунитет - здесь
Почему появляются и как избавиться?

Множество болезней протекают незаметно для окружающих, но к кожным новообразованиям это не относится: наша кожа всегда на виду. И это, между прочим, наш самый большой орган – ее площадь у взрослого человека почти полтора квадратных метра!
Отчего у нас появляются бородавки, шипицы и папилломы, насколько они опасны и можно ли от них избавиться?
Папилломы, бородавки, родинки… в чем разница?
Папилломы и родинки – это одно и то же?
У ребенка бородавка, а у меня папиллома, в чем разница?
Все образования на коже по науке называются бородавками, мы же в обычной жизни зовем так округлые выросты на пальчиках у детей, либо плоские бородавки у юношей. Но и болезненные, причиняющие кучу неудобств шипицы, и некрасивые висячие папилломы в складках кожи – это тоже виды бородавок.
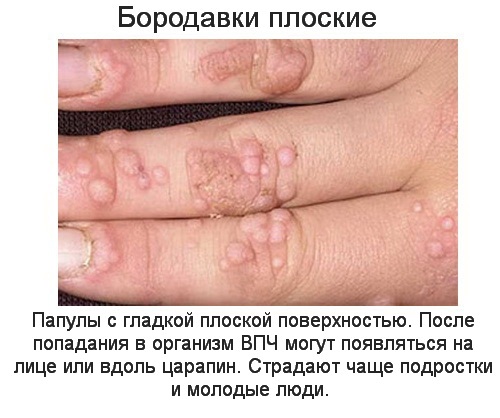
Почему появляются бородавки
Почему появляются папилломы и бородавки?
Их вызывает вирус папилломы человека (ВПЧ). Он имеет более 100 штаммов и высокое сродство с кожей, а некоторые штаммы – со слизистыми, поэтому внедрившийся вирус вызывает появление на коже/слизистых специфических образований.
Как можно заразиться вирусом папилломы человека?
Вирус папилломы очень распространен, им заражено около 60% людей, мужчин и женщин примерно поровну. Вирус какое-то время сохраняется во влажных теплых местах (бани, сауны, бассейны) и может быть передан не только непосредственно от человека человеку, но и через предметы. При близком бытовом контакте, использовании одних и тех же гигиенических принадлежностей, особенно соприкасающихся с мокрым телом (мочалка, полотенце) или при ношении общих украшений типа цепочек или бус, которые интенсивно трут кожу шеи, можно заполучить ВПЧ.
Дети, почесывая кожу, травмируя ее, сами разносят бородавки все дальше и дальше по телу, это аутозаражение. Могут они заразить и товарища по играм.
Наконец, в зоне риска также мастера педикюра, особенно классического, с использованием воды.
” Носитель вируса передает его, даже не имея кожных проявлений. Инкубационный может длиться от трех недель до года. К счастью, у людей с хорошим иммунитетом в течение двух лет или даже ранее организм побеждает вирус, но им можно заражаться снова и снова.

Как избавиться от бородавок
Какой врач избавит от бородавок
Может быть, я сама?
Несмотря на то, что аптеки предлагают средства для самостоятельного удаления папиллом в ассортименте, пользоваться ими не рекомендуется: образования значительных размеров так никогда не удалить, а неумело пользуясь агрессивными кислотами, можно сильно повредить кожу и заработать ожоги, шрамы и келоидные рубцы; к тому же, в домашних условиях легко занести инфекцию. Кроме того, вы должны быть уверены, что данное образование действительно бородавка, а не родинка. Папилломы темного цвета с широким основанием отличить от родинок может только врач.
” Внимание! Травмировать родинки ‒ опасно для жизни!
Что делать при повреждении папилломы?
Нужно прижечь ее антисептиком (зеленка, фукорцин). Большинство небольших папиллом после травмирования засыхает и отваливается. Если сохраняется боль, отек или папиллома увеличивается, это повод обратиться к врачу.
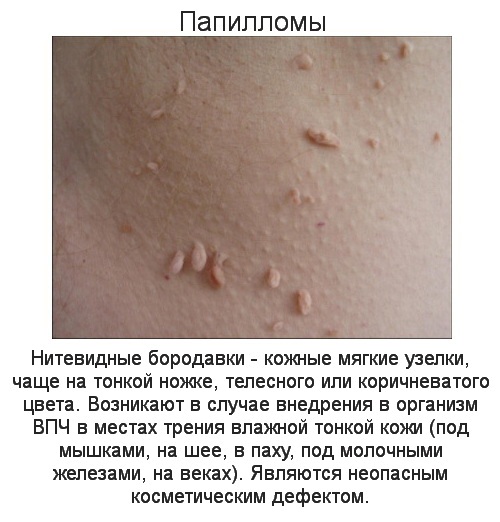
А они могут просто взять и исчезнуть (ну, вдруг. )?
После того, как иммунитет поборол вирус, иногда исчезают бородавки на детских ручках, папилломы же просто перестанут расти, и новые не появятся, но уже имеющиеся придется удалять у доктора. Мелкие папилломы после травматизации могут превратиться в корочку и отпасть после заживления, но ранить их для этого специально не стоит.
Можно ли удалять папилломы или бородавки во время беременности и грудного вскармливания?
Специально заниматься этим в такое сложное для организма время нежелательно: после образуются ранки, это входные ворота для инфекции, поэтому лучше отложить эти процедуры. Исключение составляют случайно травмированные папилломы, которые лучше удалить.
Опасны ли папилломы для жизни и здоровья
Есть ли при появлении папиллом и бородавок риск для здоровья в целом?
Шея, подмышки, места под молочными железами, веки – излюбленные локализации. На появление и распространение бородавок у детей тоже влияет не одно лишь заражение, но и способность иммунной системы противостоять вирусу.
Нарушение углеводного обмена (сахарный диабет и предиабет), климакс, ожирение (при котором усиливается трение, потоотделение и увеличивается количество складок), возраст (более 70% людей старше 60 лет имеют папилломы) ‒ каждая ситуация, в которой иммунитет под угрозой, активизирует вирус. Если папилломы растут как на дрожжах, возможно, пришла пора обратиться к иммунологу.
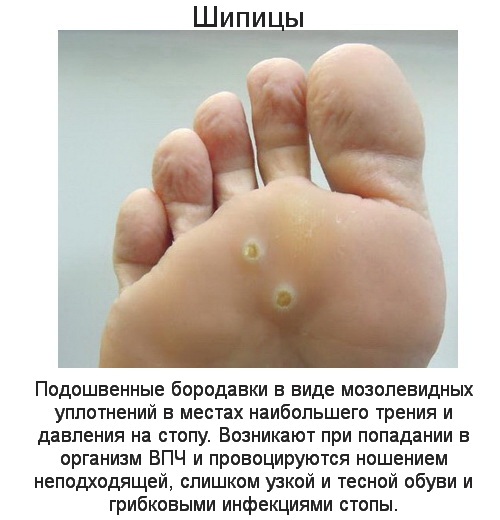
Кондиломы: когда папилломы действительно опасны
Папилломатозные образования могут возникать не только на коже, но и на слизистых оболочках?
Да, и вирусные образования на слизистых могут таить в себе угрозу. Это другой, особый вид образований: сосочковидные разрастания, похожие на цветную капусту с широким основанием, они называются остроконечными кондиломами. Поражают слизистые половых органов и прилежащие участки кожи. ВПЧ этой локализации легко передать половому партнеру, даже барьерные методы контрацепции плохо защищают от этого.
Эти кондиломы так же безобидны, как и папилломы?
Не всегда. Некоторые из штаммов ВПЧ имеют высокий онкогенный риск. Заражение штаммами 1, 2, 6, 11, 16, 18 вызывает образование кондилом, из них штаммы 16 и 18 провоцируют развитие аногенитального рака. К счастью, 90% остроконечных кондилом вызваны вполне безобидными 6 и 11 ВПЧ, но если у вас или партнера есть проявления ВПЧ на слизистых, стоит сдать анализы и выяснить, каким именно штаммом вируса вы заражены.
Неонкогенные папилломавирусы (Human Papilloma Virus (HPV)) - HPV 1, 2, 3, 5.
Онкогенные папилломавирусы низкого онкогенного риска - HPV 6, 11, 42, 43, 44, 54, 61, 70, 72, 81.
Онкогенные папилломавирусы среднего онкогенного риска - HPV 26, 53, 66.
Онкогенные папилломавирусы высокого онкогенного риска - HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68.
Около 90% случаев рака шейки матки врачи связывают с присутствием онкогенных ВПЧ в организме (70% случаев рака связаны со штаммами 16 и 18, 20% ‒ с другими штаммами). Желанием предотвратить развитие именно этой патологии вызван призыв вакцинировать девочек против ВПЧ, вакцины предупреждают заражение высокоонкогенными штаммами (и некоторыми другими по перекрестной чувствительности, например, штаммами, вызывающими появление остроконечных кондилом), но не могут изгнать из организма вирус, если он уже внедрился или помочь в лечении уже существующего рака.
Рак шейки матки — четвертый в мире по распространенности вид рака у женщин. Так, в 2018 г. было зарегистрировано около 570 000 новых случаев этого заболевания. Оно является причиной 7,5% всех случаев смерти от онкологических заболеваний среди женщин. Ежегодно от рака шейки матки умирает более 311 000 женщин, причем более 85% этих случаев приходится на развивающиеся страны.
Предполагаемые факторы риска по ВОЗ:
- степень онкогенности ВПЧ (способности вируса вызывать рак);
- нарушения иммунитета: люди с ослабленным иммунитетом, в частности, лица, живущие с ВИЧ, подвержены более высокому риску хронической ВПЧ-инфекции и ускоренного развития предраковых поражений и рака;
- наличие сопутствующих инфекций, передающихся половым путем, таких как генитальный герпес, хламидиоз и гонорея;
- количество родов в анамнезе и роды в раннем возрасте;
- курение табака.
Если кондиломы обнаружены у беременной женщины, надо ли что-то предпринимать?
Женщине предстоят роды, и ребенок, проходя через инфицированные родовые пути, может заразиться. Для лечения следует обратиться к гинекологу и к инфекционисту.
Таким образом, папилломы и бородавки – неприятный, но неопасный (за исключением некоторых локализаций) спутник жизни. Соблюдение основных правил гигиены (индивидуальные гигиенические средства, защита кожи от пота и раздражения, своевременное лечение повреждений, содержание тела в чистоте, отказ от пользования чужими украшениями и одеждой, гигиена половой жизни) позволит минимизировать риск заражения ВПЧ, а при уже имеющихся образованиях на коже, вам помогут избавиться от них врачи.
[youtube.player]Шипица не только имеет не привлекательный вид, но также причиняет серьезные страдания их носителю. Шипицу ни в коем случае нельзя оставлять без лечения, так как данное новообразование может легко травмироваться. Из этой статьи вы узнаете из-за чего появляются шипицы, и как их можно вылечить.
Подошвенная бородавка или шипица
Описание
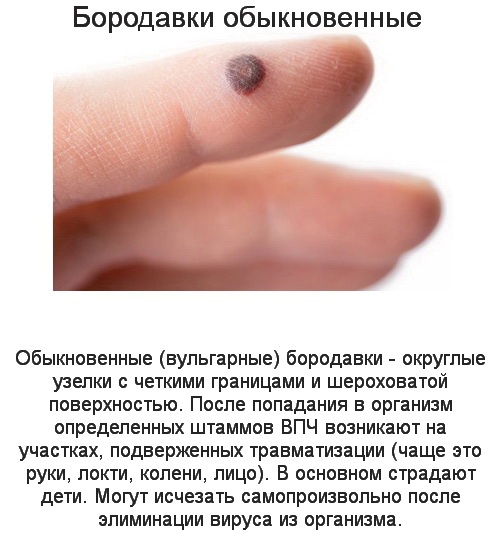
Шипица получила свое название благодаря аналогии болезненных ощущений, которые возникают при наступлении на шип. Как заноза может доставлять беспокойства, пока ее не извлечь, так и шипица будет причиной неудобств, пока ее не удалить. Она с виду напоминает плотную мозоль или бородавку желтого цвета, возвышающуюся над поверхностью кожи.
В ряде случаев несколько шипиц находятся радом и соединены друг с другом. При удалении самой большой – главной, остальные пройдут самостоятельно. Поэтому не всегда с первого раза удается вылечиться от этого заболевания.
Морфология
Эти новообразования внешне похожи на простую мозоль, но в составе бородавки находится не только одна роговая масса, а также нитевидные сосочки, вокруг которых расположен валик, сформировавшийся из разросшихся роговых клеток. Шипица по форме похожа на узелки, могут встречаться и глубокие формы, внешне похожие на кратер, расположенный посередине. Как только будет удалена центральная часть бородавки, остается только сосочковая поверхность, где в скором времени появляется новое образование. Именно по этой причине бывает очень тяжело полностью избавиться от шипицы.
Сначала на поверхности кожного покрова появляется только одна бородавка, со временем еще одно новообразование и в результате формируется целая гроздь, полностью вылечить которую будет довольно тяжело. Именно поэтому данный вид патологии может сравниваться с герпесом, проявление которого также происходит очень резко и в хаотичном порядке.
В некоторых случаях на одном месте может сразу образоваться несколько бородавок, а со временем они сливаются в одну. Происходит данное явление с теми людьми, которые страдают от повышенной потливости ног и в случае несоблюдения правил личной гигиены ног. Грязь способна спровоцировать образование новых бородавок, а также стремительное разрастание старых.
Симптоматика заболевания шипица
Стоит отметить тот факт, что шипица является неприятным и болезненным заболеванием. На вид она напоминает бородавку на коже подошвы, но на самом деле относится к самому сложному проявлению вируса папилломы. Больной шипицой ощущает острую боль, которая не проходит, а также чувствует дискомфорт и неудобство в области ног.
Шипица не является простой бородавкой, так как это образование вызывает довольно сильную боль и чувство дискомфорта, от которых страдает больной человек. Главный признак данного недуга – это резкая и сильная боль, почувствовать которую можно даже в случае легкого надавливания на новообразование. После того, как на пальце ноги произошло образование шипицы, очень скоро появляются болезненные ощущения, которые будут беспокоить во время каждого шага.
Не скоро пройдет сильная боль и чувство дискомфорта, ведь полностью избавиться от этого новообразования довольно проблематично. Это происходит из-за того, что шипица способна своими корнями достигать очень глубоких слоев кожи. После чего проникает и в мышечную ткань, где происходит ее закрепление. В том случае, если просто удалить само новообразование, очень скоро на этом месте оно появляется снова.
Причины появления шипицы
Появление подошвенных бородавок связывают с активностью папилломавируса человека (ВПЧ). К развитию описываемого заболевания приводят 1-й и 4-й типы ВПЧ, не являющиеся онкогенными (не приводят к развитию рака).
Предрасполагающий к описываемой болезни фактор — трение и давление обувью. Поэтому шипигу также называют мозолистой бородавкой.
Более часто развитие подошвенной бородавки встречается у людей с повышенной потливостью ног и при избыточной массе тела.
Появление бородавок провоцируют:
- травмы ног;
- уже существующие мозоли на пятках или пальцах;
- гипергидроз – повышенное потоотделение;
- перегрев стопы;
- ожирение;
- дисфункция печени;
- авитаминоз – недостаток витамина А;
- сахарный диабет;
- грибковая инфекция;
- стрессы;
- тесная или некачественная обувь, изготовленная из негигроскопичных материалов.
Одной из причин развития болезненной патологии является нарушение личной гигиены.
Легко заразиться вирусом в бассейне, в бане, при использовании чужой обуви.
В большинстве случаев папилломы имеют доброкачественный характер, вероятность малигнизации увеличивается при повреждении образования во время попыток от него избавиться.
Основные симптомы шипицы
Подошвенная бородавка внешне очень напоминает обычный мозоль, то есть участок ороговевшей кожи. Поэтому только опытный врач может отличить один процесс от другого.
Обычная шипица появляется на ноге в виде блестящего небольшого бугорка, в основном — в местах трения обувью или же на соседних участках тела. Позже происходит увеличение в размерах данного образования, оно становится шероховатым. В толще огрубевшей кожи отмечаются черные точки, которые являются закупоренными тромбами капиллярными сосудами.
Какие-либо субъективно ощутимые симптомы шипицы проявляются при поражении глубоких слоев кожи. Тогда подошвенная бородавка начинает причинять при ходьбе неудобство и боль, что иногда даже приводит к выраженной хромоте.
Терапия шипицы
Шипица является доброкачественным образованием, но в любой момент и при подходящих условиях, она может начать разрастаться, и перейти в разряд злокачественного. Лечением этого недуга должен заниматься врач. Самый распространенный метод избавления от шипицы заключается в прижигании ее жидким азотом. Такой способ достаточно щадящий, безболезненный и зачастую не оставляет шрамов и рубцов. Лазеротерапия также помогает избавиться от ненужного образования на теле, но она не так популярна в отличие от азота. Также существуют народные методы лечения, но они, как правило, более трудоемкие и не всегда эффективны. Врачами отмечено, что если в организме человека находится вирус герпеса, он подавляет силы иммунитета, что отражается на росте шипиц.
Оперативный метод включает в себя замораживание образования жидким азотом, хирургическое удаление, прижигание концентрированной кислотой, лазерное удаление и электрокоагуляцию.
Под электрокоагуляцией подразумевается выжигание шипицы с использованием токов высокой частоты. Все здоровые ткани, которые окружают образование, также удаляются, что позволяет остановить распространение инфекционного процесса и продезинфицировать кожный покров.
Лазер позволяет избавиться от шипицы без боли и травм кожи. Именно этот метод считается лучшим для лечения шипиц.
Удалять шипицы жидким азотом немного опасно для здоровых тканей, так как приходится контролировать глубину проникновение. Это достаточно сложный, но одновременно и эффективный процесс.
В настоящее время практически не практикуется удаление шипицы при помощи скальпеля. Дело в том, что такой способ лечения не гарантирует от повторного инфицирования тканей. К другим отрицательным признакам оперативного метода лечения относятся рубцы, которые образуются после удаления поражённых тканей.
Что касается народной медицины, то к такому способу лечения можно прибегать только в тех случаях, когда нет возможности оказать больному квалифицированную медицинскую помощь. Только дерматовенеролог имеет полный арсенал современных методов удаления шипицы, способные быстро и эффективно избавить больного от боли и вернуть походке уверенность.
Методы лечения шипицы
Если на ноге появляется шипига, лечение начинают с определения глубины поражения кожи и распространенности процесса.
Традиционная медицина рекомендует лечить шипицу, разрушая ее при помощи хирургических или физических методов.
В случае, когда подошвенные бородавки занимают значительную поверхность, используют специальные пластыри.
Поверхностная шипица лечения в большинстве случаев вообще не требует. Обычно рекомендуют просто сменить тесную обувь на более свободную, несколько изменив форму подошвы или использовать специальные стельки наподобие ортопедических. Для того чтобы уменьшить давление на шипицу, современные аптеки предлагают достаточно широкий ассортимент различных пластырей, напоминающих нечто вроде колпачка, которые практически полностью снимают нагрузку с подошвенной бородавки.
Нередко практикуют также постепенное выведение такой проблемы как шипица. Для этого советуют средства на основе кислот или щелочей. Нет сомнений, что с такими средствами требуется обращаться осторожно, предварительно обработав кожу вокруг повреждения защитными средствами (например, вазелином, кремом для рук). Иначе не исключается риск повреждения чистой кожи. При правильном использовании данный метод в основном дает ожидаемый положительный результат, не оставляя шрамов.
Шипица, как и все бородавки, является доброкачественной опухолью. Но она может переродиться в злокачественную и размножаться. Поэтому для ее лечения следует обратиться к врачу.
[youtube.player]
Шипица ― это бородавка, которая чаще всего образуется на ладонях, стопах, пальцах рук и ног. Новообразование, хоть и имеет доброкачественную природу, крайне болезненно. Острая боль, возникающая при давлении на него, сопоставима с резким уколом медицинской иглы или металлического шипа.
О том, почему появляются шипицы и как с ними бороться, мы подробно расскажем ниже.
Что такое шипица?
Вирус папилломы человека провоцирует развитие различных доброкачественных новообразований и кожных наростов на лице, теле и конечностях людей. Бородавки, в том числе и шипицы ― это проявление одного из множества штаммов ВПЧ; при определенных условиях они могут появиться у любого инфицированного человека. При этом ни пол,ни возраст зараженного не имеют значения.
Когда шипица только появляется, она представляет собой небольшой огрубевший участок кожи белого или бледно-желтого цвета. Через некоторое время этот участок плотнеет, разрастается и превращается в хорошо выраженный кожный нарост. В этот период его легко спутать с сухой мозолью или натоптышем, но в отличие от них, шипица имеет глубокие нитевидные корни, которые прорастают в нервные окончания. Это объясняет возникающую болезненность.
Шипицу легко определить по следующим признакам:
- Резкая, интенсивная боль при надавливании;
- Зуд и жжение вокруг новообразования;
- Неоднородная и шершавая поверхность нароста с огрубевшими участками кожи по краю;
- Черные точки на поверхности – это корни шипицы, которые уходят вглубь тканей.
Также наглядное отличие шипицы от других похожих наростов можно увидеть на фотографиях ниже.

По статистике, каждый 5 житель на планете инфицирован ВПЧ. Вирус, проникая в кожу через микротравмы, изменяет генетическую структуру клеток. Это приводит к тому, что зараженная клетка теряет свои природные свойства, начинает бесконтрольно делиться, образуя опухоли и наросты, частным проявлением которых являются бородавки, в том числе и шипицы.
Кроме того, развитие шипицы могут спровоцировать следующие факторы:
- ношение тесной и узкой обуви;
- плоскостопие;
- лишний вес;
- повышенная потливость ног и рук;
- травмы и повреждения кожного покрова;
- контакт с носителем ВПЧ.
Получается, даже если вам удастся выжечь или удалить тело бородавки, от боли вы не избавитесь, а нарост появится снова через некоторое время. Именно поэтому шипицу целесообразно лечить у специалиста.












Современная медицина предлагает несколько актуальных и эффективных методов удаления различных видов кожных наростов:
- Электрокоагуляция – удаление с помощью электрического тока высокой частоты. Процедура полностью выжигает шипицу и уничтожает корни. Но у нее есть один существенный недостаток ― высокая травматичность. Электрический ток воздействует не только на тело новообразования, но и на окружающие ткани. Это может провоцировать возникновение рубцов на поврежденных участках кожи.
- Криодеструкция – воздействие на кожный нарост жидким азотом. Этот метод предусматривает глубокое вымораживание шипицы и ее корней. Он достаточно эффективен и менее травматичен, чем электрокоагуляция, но при этом врачу сложно контролировать глубину заморозки. Поэтому, чтобы исключить риск повреждения окружающих тканей, врач обрабатывает новообразование дозированно. И часто, азота оказывается недостаточно для полного уничтожения шипицы ― процедуру приходится повторять.
- Лазерное коагуляция шипицы – актуальный и очень распространенный метод удаления новообразований. Лазер воздействует точечно и деликатно, врач легко может контролировать интенсивность и глубину воздействия лазерного излучения. После процедуры обработанный участок покрывается темной коркой, которая отпадает в течение нескольких дней.
Подробнее о процедуре лазерного удаления новообразований можно почитать на соответствующей странице.
Появление и развитие шипицы можно предупредить. Для этого достаточно ежедневно следовать несложным рекомендациям:
- соблюдайте личную гигиену;
- тщательно мойте руки и ноги;
- если ноги сильно потеют, мойте обувь, и каждый день надевайте чистые носки;
- после ванны или душа смазывайте руки и ноги кремом по уходу за кожей;
- защищайте кожу от механических повреждений;
- правильно питайтесь и употребляйте больше витаминов.
Сухая мозоль: причины появления и методы удаления
[youtube.player]Читайте также:


