Подострый склерозирующий панэнцефалит корь

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Подострый склерозирующий панэнцефалит (синонимы: лейкоэнцефалит Ван-Богарта, узелковый панэнцефалит Петте-Деринга, энцефалит с включениями Даусона).
Код по МКБ-10
А81.1. Подострый склерозирующий панэнцефалит.
Эпидемиология подострого склерозирующего панэнцефалита
Возраст заболевших составляет от 4 до 20 лет, преобладают лица мужского пола. Основным профилактическим мероприятием служит вакцинация против кори. У привитых частота подострого склерозирущего панэнцефалита снижается в 20 раз.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Что вызывает подострый склерозирующий панэнцефалит?
Подострый склерозирущий панэнцефалит вызывается вирусом кори, который был обнаружен в мозговой ткани больных. Таким энцефалитом болеют дети и подростки, перенёсшие корь в первые 15 мес жизни. Заболеваемость составляет 1 случай на 1 млн населения.
Патогенез подострого склерозирующего панэнцефалита
Симптомы подострого склерозирующего панэнцефалита
Инкубационный период подострого склерозирующего панэнцефалита от 3 до 15 лет и дольше. Подострый склерозирующий панэнцефалит развивается обычно в возрасте от 4 до 20 лет. Неврологический статус характеризуется двигательными нарушениями в виде гиперкинезов, изменений мышечного тонуса, трофическими нарушениями, вегетативными расстройствами и эпилептическими припадками. Наряду с этим развивается быстро прогрессирующее слабоумие.
Выделяют 4 стадии заболевания.
- I стадию (длится 2-3 мес) характеризует недомогание, эмоциональная лабильность, неврозоподобные симптомы подострого склерозирующего панэнцефалита в виде повышенной раздражительности, тревожности, а также нарушения сна. У больного меняется поведение (уходы из дома, психопатоподобные реакции). К концу этой стадии нарастает сонливость, выявляют расстройства речи (дизартрию и афазию); нарушения координации движений - апраксию, расстройства письма - аграфию, агнозию, постепенно снижается уровень интеллекта, прогрессирует утрата памяти.
- II стадия болезни проявляется разными формами гиперкинезов в виде подёргиваний всего туловища, головы, конечностей, миоклонии. Затем к этим расстройствам присоединяются генерализованные эпилептические припадки и пирамидная симптоматика. Появляются следующие симптомы подострого склерозирующего панэнцефалита: диплопия, гиперкинезы, спастические параличи, больной перестаёт узнавать предметы, возможна потеря зрения.
- III стадию болезни (6-8 мес от начала болезни), характеризуют прежде всего тяжёлые нарушения дыхания, глотания, гипертермия и непроизвольные крик, плач, смех.
- IV стадия: присоединяются такие симптомы подострого склерозирующего панэнцефалита, как опистотонус, децеребрационная ригидность, сгибательные контрактуры, а также слепота.
В финале болезни больной впадает в коматозное состояние, появляются трофические расстройства. Болезнь заканчивается летальным исходом, который наступает не позднее 2 лет от её начала. Хронические формы более редки. В этих случаях в течение 4-7 лет выявляют разные формы гиперкинезов нарастающей тяжести и явления слабоумия.
Примерные сроки нетрудоспособности - со времени манифестации болезни.

[17], [18], [19]
Подострый склерозирующий панэнцефалит — медленная инфекция, вызванная вирусом кори. Латентный период составляет до 8 лет. Подострый коревой панэнцефалит дебютирует расстройствами личности и поведения, затем появляются прогрессирующие мышечно-тонические, двигательные, зрительные, когнитивные нарушения, пароксизмальные состояния. Основные методы диагностики: электроэнцефалография, КТ/МРТ головного мозга, анализ цереброспинальной жидкости, выявление антител к кори в крови, ликворе. Этиотропная терапия осуществляется антивирусными фармпрепаратами, симптоматическое лечение проводится противоэпилептическими средствами.
МКБ-10
Общие сведения

Причины ПСП
Патология является классической медленной инфекцией ЦНС. Инфекционным агентом выступает вирус кори, сохраняющийся в организме в персистирующем состоянии после перенесённой естественной коревой инфекции. В большинстве случаев ПСП наблюдается у детей, переболевших корью в возрасте до двух лет. Латентный период продолжается 6-8 лет, по истечении которых развивается быстро прогрессирующий коревой панэнцефалит. Факторы, обуславливающие вирусную персистенцию, остаются неизвестными. Отдельные авторы предполагают, что в основе лежит изменённая иммунологическая реактивность организма, обуславливающая неполную элиминацию вируса.
Патогенез
Этиопатогенетические механизмы не изучены, вызывающие активацию вируса триггеры не определены. После многолетнего латентного периода персистирующие в церебральных клетках вирусы кори начинают активную репликацию, что обуславливает тотальные воспалительные изменения тканей головного мозга — подострый панэнцефалит. В воспалительный процесс вовлекаются белое вещество, подкорковые ганглии, кора, мозговые оболочки. Очаги поражения распределяются неравномерно, в них происходит гибель нейронов, компенсаторно разрастается глиальная ткань. На поздних стадиях склерозирующий панэнцефалит характеризуется диффузной демиелинизацией в сочетании с глиозом. Микроскопически в поражённых нейронах обнаруживаются специфические включения. Исследование при помощи меченых антител выявляет в них наличие антигенов коревого вируса.
Классификация
Клиническая симптоматика ПСП весьма вариабельна, однако у всех пациентов прослеживается стадийное течение. Понимание фазы заболевания имеет клиническое и прогностическое значение, в связи с чем подострый склерозирующий панэнцефалит классифицируют на 4 основные стадии:
- I стадия (начальная, психотическая) характеризуется нарастающими изменениями в характере, поведении, интеллектуальных способностях больного. До появления мышечно-тонических нарушений часто ошибочно диагностируется как психиатрическая патология. Продолжается 2-12 месяцев.
- II стадия начинается с появления двигательных расстройств (гиперкинезов), пароксизмальных эпизодов (судорожных приступов, абсансов, атонических падений). В дальнейшем присоединяется различная неврологическая симптоматика. Стадия продолжается 6-12 месяцев.
- III стадия протекает с быстрым прогрессированием деменции, нарастанием мышечной ригидности, ослаблением судорожного синдрома. Длится несколько месяцев.
- IV стадия (терминальная, коматозная) — полный распад психических функций, децеребрационная ригидность, кахексия. Пациенты впадают в кому с последующим летальным исходом.
Симптомы ПСП
Подострый склерозирующий панэнцефалит дебютирует постепенно усугубляющимися отклонениями в поведении: больной становится неряшлив, упрям, агрессивен, раздражителен, равнодушен к окружающим. Начинают преобладать примитивные качества: жадность, эгоизм. Появляются психопатоподобные реакции, нарушения сна, у школьников возникают сложности в обучении. К концу начального периода наблюдаются прогрессирующие мнестические расстройства, интеллектуальное снижение, нарушения речи (дизартрия, афазия).
Постепенно гиперкинезы сменяются симптоматикой паркинсонизма, смешанные изменения тонуса переходят в тотальную ригидность. Экстрапирамидные расстройства сочетаются с вегетативной симптоматикой: повышенной сальностью кожи, гипергидрозом, лабильностью давления, гиперсаливацией. Нарастающая децеребрационная ригидность приводит к постепенному исчезновению судорожных пароксизмов. Отмечается полный распад личности, насильственный смех/плач, гипертермические кризы, расстройства глотания, дыхания. В терминальной стадии конечности пациента согнуты, имеются сгибательные контрактуры, продуктивный контакт отсутствует, угнетение сознания доходит до стадии комы, возникают трофические изменения тканей.
Осложнения
Прогрессирование зрительных нарушений приводит к амаврозу. Лежачее положение больного на последних стадиях ПСП может вызвать образование пролежней. Инфицирование последних ведёт к местным воспалительным изменениям, попадание инфекции в кровоток — к возникновению сепсиса. Обездвиженность пациента, дыхательные расстройства центрального генеза способствуют возникновению застойной пневмонии. Дисфагия опасна попаданием пищи в дыхательные пути с развитием аспирационной пневмонии. Перечисленные инфекционные осложнения выступают наиболее частыми причинами гибели больных.
Диагностика
Полиморфизм, неспецифичность симптоматики, изолированные психотические проявления начального периода, редкая встречаемость обуславливают позднее диагностирование заболевания. В ходе диагностики невролог опирается на анамнестические сведения о перенесённой в детстве кори, изменения неврологического статуса, данные ЭЭГ и нейровизуализации, результаты исследований на противокоревые антитела. Биопсия головного мозга не показательна, поскольку мозаицизм церебрального поражения делает возможным забор материала из неизменённого участка мозговых тканей. Перечень необходимых дополнительных обследований включает:
- Электроэнцефалографию. Типична картина повышенной медленноволновой активности, возникающая с интервалом 6-8 с и чередующаяся с периодами сниженной биоэлектрической активности. Регистрируемые комплексы носят двусторонний характер, симметричны, синхронны.
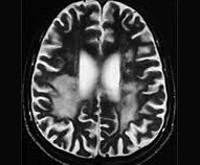
- Нейровизуализацию. Проводится методами компьютерной или магнитно-резонансной томографии. МРТ, КТ головного мозга диагностируют диффузное множественное поражение церебральных тканей, атрофические изменения коры, в ряде случаев — гидроцефалию. Изменения в белом веществе наблюдаются спустя 4 месяца от дебюта ПСП. В 50% случаев поражения базальных ганглиев определяются уже на 2-ой стадии.
- Исследование цереброспинальной жидкости. Ликвор для анализа получают путём люмбальной пункции. Исследование выявляет умеренное повышение концентрации белка со значительным нарастанием относительного содержания гамма-глобулинов, наличие специфических олигоклональных IgG. Резкое нарастание титра антикоревых антител свидетельствует о коревой этиологии поражения.
- Анализ крови на противокоревые антитела. Определяет повышение антител в сыворотке до 1:4 — 1:128. В норме титр составляет 1:200 – 1:500. Выявление повышенного титра в крови и цереброспинальной жидкости является важнейшим диагностическим признаком.
Выделение вируса кори из поражённых тканей мозга редко применяется в клинической практике по причине сложности выполнения. В начальной стадии подострый склерозирующий панэнцефалит необходимо дифференцировать от психических расстройств: неврастении, шизофрении, истерии. В последующем дифдиагноз осуществляется с опухолью головного мозга, прогрессирующим краснушным панэнцефалитом, клещевым энцефалитом, болезнью Крейтцфельдта-Якоба.
Лечение ПСП
Специфическая терапия не разработана. Большое значение имеет правильный уход за больным, предупреждение инфекционных осложнений. Проводится этиотропное лечение противовирусными средствами (рибавирин, инозин пранобекс), препаратами интерферона, но оно малорезультативно. В качестве симптоматической терапии назначают антиконвульсанты, эффективные в отношении миоклоний (диазепам, производные вальпроевой кислоты). Для снятия спастического гипертонуса применяют миорелаксанты (толперизон, баклофен). Нарушения дыхания на заключительных стадиях заболевания являются показанием к переводу пациентов на ИВЛ. Тщательный уход и симптоматическое лечение позволяют продлить жизнь больного.
Прогноз и профилактика
В 80% случаев подострый склерозирующий панэнцефалит имеет длительность 1-3 года и приводит к летальному исходу. У 10% пациентов наблюдается молниеносное течение. В 10% случаев удаётся увеличить продолжительность жизни больного, иногда до 10 лет. Наилучшими превентивными мерами, позволяющими предупредить возникновение ПСП, являются мероприятия по предупреждению заболевания корью. Специфическая профилактика проводится путём плановой вакцинации против кори детей в возрасте 12 месяцев.
[youtube.player]Подострый склерозирующий панэнцефалит
Син.: подострый энцефалит Даусона, инклюзионный панэнцефалит Петте – Деринга, подострый склерозирующий лейкоэнцефалит Ван-Богарта
Подострый склерозирующий панэнцефалит (ПСПЭ) – медленная, всегда смертельная вирусная инфекция, характеризующаяся прогредиентным поражением ЦНС с неуклонно прогрессирующим снижением интеллекта и двигательными расстройствами.
Эпидемиология. Подострый склерозирующий панэнцефалит – редкое заболевание, встречается с частотой 0,2 случая на 1 000 000 популяции в целом и 1 случай на 1 000 000 детей. Абсолютно точных данных о распространенности и частоте заболевания нет из-за трудности диагноза и всеобъемлющей регистрации. Считается, что мужчины болеют чаще женщин (соотношение 1:2—4), что около 85 % случаев ПСПЭ выявляется в сельской местности, что средний возраст заболевших составляет 5—15 лет с колебаниями от 1 года до 58 лет и более. В целом надо признать, что эпидемиология этого заболевания изучена пока недостаточно.
Патогенез и патологоанатомическая картина. В патогенезе ПСПЭ, несмотря на значительный прогресс в его изучении, за последние 15—20 лет остается много неясного и дискуссионного. Центральным и бесспорным обстоятельством является факт пожизненной персистенции вируса кори в организме перенесшего коревую инфекцию (в лимфатических узлах, органах, богатых лимфоидной тканью, и в клетках ЦНС). Наименее изучен жизненный цикл возбудителя в клетках головного мозга. О.Г. Анджапаридзе и Н.Н.Богомолова (1983) считают, что в патогенезе ПСПЭ большое значение имеет слабовыраженная, но постоянная антигенная стимуляция иммунокомпетентных клеток, которая приводит к гиперпродукции антител, которые в свою очередь нейтрализуют поверхностные вирусспецифические белки, но сохраняют при этом недоступность клетки для цитотоксических лимфоцитов или иммунного лизиса комплементом.
При патологоанатомическом вскрытии выявляются отек головного мозга, признаки дегенерации нейронов и их выпадение, практически во всех отделах головного мозга – пролиферативные реакции глии и мезенхимально-глиальной реакции сосудов, что морфологически описывается как склерозирующий панэнцефалит. В сером веществе происходит демиелинизация волокон. Именно в сером веществе головного мозга развиваются первичные поражения, изменения в белом веществе считаются вторичными.
Клиническая картина. Интервал между перенесенной корью и развитием ПСПЭ составляет в среднем 6—8 лет. Ранние признаки ПСПЭ абсолютно неспецифичны: недомогание, снижение аппетита до анорексии, головокружения, головные боли.
Выделяют 4 стадии развития заболевания. В первой стадии ребенок или подросток становится раздражительным, забывчивым, плохо воспринимает новые знания и плохо их воспроизводит, постепенно утрачивая всякую способность к обучению – развиваются симптомы расстройства умственной деятельности. У взрослых больных ослабляется память, развивается безразличие к окружающему, к людям, даже самым близким, могут появляться странности в поведении.
Во второй стадии к этим симптомам присоединяются двигательные расстройства в виде пирамидных и экстрапирамидных нарушений. Появляются и прогрессируют афазия (расстройства речи), аграфия (нарушение письма), диплопия, атаксия (дискоординация сложных двигательных актов), нарушается походка. Возможны клинический тремор конечностей, судорожные подергивания мышц.
Третья стадия характеризуется усугублением мозговых расстройств вплоть до спастических парезов и гиперкинезов, агнозии, слепоты, недержания мочи, хореоатетоза.
В четвертой стадии развиваются кахексия и мозговая кома.
Общая продолжительность заболевания около 3 лет, у взрослых благодаря ремиссиям иногда достигает 7—8 лет, у детей, напротив, течение ПСПЭ еще более трагично: почти половина из них умирают в течение года с момента появления первых признаков заболевания.
Прогноз. ПСПЭ – абсолютно смертельное заболевание, как и все другие медленные инфекции.
Диагностика. Распознавание болезни затруднено. Появление описанной симптоматики расстройств умственной, психической деятельности и двигательных нарушений требует проведения электроэнцефалографии. На ЭЭГ при ПСПЭ периодически регистрируются широкие волны высокого вольтажа, которые появляются через 3,5—20 с и обычно совпадают с приступами миоклонических судорог. Выявление такого рода изменений служит показанием к серологическому обследованию для определения уровня противокоревых антител в сыворотке крови и цереброспинальной жидкости. Они необычайно высоки и, как правило, превышают титры антител при естественной коревой инфекции и тем более у привитых противокоревой вакциной. В сыворотке крови титры антител достигают 1:16000 и более, а в цереброспинальной жидкости —1:124—1:248.
Лечение. Применяют лейкоцитарный интерферон в возрастающих дозах с внутрижелудочковым его введением в течение 6 мес. У единичных больных удается достигнуть ремиссии, однако улучшение состояния всегда оказывается временным.
В стратегическом плане важны сведения о том, что абсолютное большинство больных ПСПЭ перенесли корь в очень раннем возрасте, в среднем в 15 мес жизни, реже – в возрасте до 1 года.
Данный текст является ознакомительным фрагментом.
[youtube.player]Заболевание можно назвать следствием аномальной реакции иммунной системы на вирус кори. Панэнцефалит вызывает воспаление и отек мозга. Коварство заболевания заключается в том, что оно может настигнуть человека через несколько лет после перенесенного вируса кори. Как правило, чаще болеют подростки и дети младшего возраста, а также мужчины. Женщины менее повержены влиянию агрессивного вируса.
Панэнцефалит подострый склерозирующий – весьма редкое заболевание. В странах, где население проходит регулярную иммунизацию против кори, частота заболевания ПСП крайне мала. В США, например, в год происходит лишь около 10 случаев болезни.
В развивающихся странах и тех, где не введена обязательная иммунизация, например, на территории Индии и в странах Восточной Европы, процент заболеваемости намного выше. Большинство больных детского возраста первый раз перенесли корь в возрасте младше двух лет, а затем пережили длительный латентный период (от 6 до 8 лет), прежде чем у них проявились симптомы неврологического заболевания.
Ученые полагают, что инфицирование мозга происходит после первичной борьбы организма с корью. Затем вирус как бы заселяет организм, пробираясь к головному мозгу. Промежуточная фаза может длиться разное количество времени.
В настоящее время точные причины развития подострого склерозирующего панэнцефалита не выяснены и остаются загадкой для ученых.
Важно! Единственным способом предотвращения подострого склерозирующего панэнцефалита является вакцинация против вируса кори.
Перенесение вируса кори совершенно не означает, что в будущем у этого человека разовьется ПСП. Вероятность появления инфекции очень мала. Почему возникает подострый панэнцефалит, для ученых остается загадкой, однако основные мнения сводятся к тому, что, возможно, его причиной является мутировавшая форма вируса кори или неправильная реакция иммунитета больного на инфекцию.
Симптомы подострого панэнцефалита
Если пациент испытывает подобные симптомы или приступы слабости, мышечную вялость, путается в словах, а также ведет себя неадекватно, необходимо принять меры и оказать ему срочную медицинскую помощь. Заболевание подлежит контролю и лечению в стационаре. Первыми признаками, по которым врач может заподозрить панэнцефалит, являются повреждение зрительного нерва, сетчатки глаза, подергивание глазных мышц, низкая производительность человека, а также его неспособность к правильной координации.
Для постановки окончательного диагноза врачи в любом случае назначают дополнительные анализы:
- электроэнцефалограмму;
- МРТ;
- спинномозговую пункцию;
- анализ крови на антитела (титр сыворотки крови).
Начальные симптомы СПС проявляются достаточно мягко и выражаются в постепенном ухудшении состояния психики, например, в периодической потере памяти или повышенной раздражительности. Иногда возникает нарушение моторных функций, а именно неконтролируемые произвольные подергивания головы, туловища или конечностей - миоклонические судороги. Некоторые больные могут ослепнуть. На поздних стадиях болезни пациенты теряют способность ходить, поскольку их мышцы коченеют или сильно спазмируются.
Лечение подострого панэнцефалита
К сожалению, в настоящее время не существует ни одного официального или неофициального метода лечения данного заболевания. Оно является летальным и быстро прогрессирует. Тем не менее, для облегчения состояния больного обычно назначают проведение вспомогательных процедур, таких как прием противовирусных препаратов, а также препаратов, которые частично снимают или замедляют припадки неадекватности и слабоумия. После постановки диагноза пациенты живут еще в течение одного-двух лет, а в крайне редких случаях немного дольше указанного срока.
Клинические испытания противовирусных препаратов (изопринозина и рибавирина) и иммуномодулирующих препаратов (интерферон-альфа) позволили узнать, что принимаемые по отдельности или в комплексе данные лекарственные препараты способны значительно замедлить прогресс заболевания. В некоторых случаях такая терапия продлевает жизнь, однако её долгосрочные последствия неизвестны.
Хороший уход является наиболее важным аспектом лечения панэнцефалита. Кроме того, эффективны противосудорожные и спазмолитические препараты.
Каков прогноз заболевания?
Большинство пациентов с ПСП умирают в течение 1-3 лет после постановки диагноза. У небольшого процента людей болезнь прогрессирует очень быстро, приводя к смерти в течение короткого срока: примерно три месяца с момента постановки диагноза.
У небольшого процента больных развивается хроническая, медленно прогрессирующая форма заболевания с рецидивами и ремиссиями. Примерно 5% испытывают спонтанное улучшение состояния здоровья и возвращают утраченные функции нервной системы.
Единственным способом предотвращения заболевания является вакцинация против кори. В истории заболевания были зафиксированы случаи, когда оно наступало в результате прививки живой коревой вакциной, как раз поэтому большинство развитых стран отказались от этого вида вакцин и перешли на другие виды препаратов.
В настоящее время в Национальном институте неврологических расстройств и инсульта (NINDS) и других Национальных институтах здоровья проводятся исследования подострого панэнцефалита. Многие из этих исследований фокусируются на поиске более эффективных способов профилактики, замедления и, в конечном итоге, излечивания этого опасного заболевания.
Обычный вирус кори не вызывает опасных последствий, однако аномальный иммунный ответ или мутантные формы вируса приводят к воспалению мозга, которое может длиться несколько лет. Подавляющее большинство случаев заболевания фиксируется у детей в возрасте от 5 до 15 лет. В этот период жизни организм человека наиболее уязвим. Процент больных такого возраста составляет 85% от общего числа. Безусловно, жители сельских регионов страдают больше, чем городское население. В провинциях очень часто не обращают внимания на симптомы тяжелых заболеваний, пока болезнь не свалит человека с ног.
При вскрытии черепной коробки больных, умерших от ПСП, обнаруживается отек мозга, все признаки дегенерации нервных клеток мозга. Серое вещество страдает в первую очередь, повреждения белого вещества являются остаточными признаками болезни.
Таким образом, подострый склерозирующий панэнцефалит смертельно опасен для человека, и ремиссии обычно оказываются лишь отсрочкой летального исхода. В будущем, вероятно, ученым удастся изобрести препарат, избавляющий от этого заболевания, однако в настоящее время вакцинация против кори – единственно эффективный способ предупреждения ПСП.
По материалам:
U.S. National Library of Medicine,
National Organization for Rare Disorders (NORD),
Subacute sclerosing panencephalitis.
(2010, July 26). PubMed Health; Subacute sclerosing
panencephalitis - overview. (n.d.). University of
Maryland Medical Center; Campbell, C. et al.
2005, December 15). Subacute sclerosing panencephalitis:
results of the Canadian Paediatric
Surveillance Program and review of the literature. BMC Pediatrics 2005.
Что делать, если из-за маски запотевают очки?
[youtube.player]Что такое Подострый склерозирующий панэнцефалит -
Подострый склерозирующий панэнцефалит чаще встречается у детей, перенесших корь до двухлетнего возраста. Подострый склерозирующий панэнцефалит развивается через несколько лет после кори и обычно за несколько месяцев приводит к деменции. Для него характерен очень высокий титр противокоревых антител в сыворотке и спинномозговой жидкости. По-видимому, это заболевание является результатом реакции макроорганизма на нарушенную репликацию вируса кори в головном мозге.
В США ежегодно регистрируется менее 10 случаев этой редкой болезни. Заболеваемость резко снизилась после введения противокоревой вакцинации. Анамнез в большинстве случаев типичен: корь в раннем детстве (до 2 лет), латентный период в течение 6-8 лет, затем нарастающие неврологические расстройства; в 85% случаев диагноз ставится в возрасте 5-15 лет.
Что провоцирует / Причины Подострого склерозирующего панэнцефалита:
Патогенез (что происходит?) во время Подострого склерозирующего панэнцефалита:
В патогенезе подострого склерозирующего панэнцефалита имеют значение два основных фактора - персистенция вируса в ЦНС и нарушения иммунологической реактивности.
Микроскопически обнаруживаются выраженная диффузная демиелинизация и глиоз белого вещества полушарий большого мозга. В ряде случаев имеется множество глиозных узелков. В других случаях обнаруживаются оксифильные включения в ядрах нейронов коры, подкорки, ствола мозга на фоне их дистрофических изменений. Осевые цилиндры сначала остаются относительно интактными, затем гибнут. Отмечается умеренно выраженная периваскулярная инфильтрация лимфоидными и плазматическими клетками. Для лейкоэнцефалита Шильдера характерно разрастание глии с очагами склероза.
Симптомы Подострого склерозирующего панэнцефалита:
В поздней стадии болезни возникают моно-, геми- и тетрапарезы спастического характера, которые как бы накладываются на екстрапирамидные и лобно-мозжечковые двигательные нарушения. Выявляются сенсорная и моторная афазия, слуховая и зрительная агнозия. Прогрессирует кахексия.
Течение и прогноз
В течении подострых склерозирующих энцефалитов выделяют четыре стадии.
- В 1-й стадии ведущими симптомами являются изменения личности, отклонения в поведении, нарастающие дефекты высших мозговых функций, разнообразные гиперкинезы, судорожные и несудорожные припадки. Эта I стадия (психотическая) длится от 1 до 12 мес.
- Во 2-й стадии нарастают экстрапирамидные нарушения тонуса и расстройства вегетативной центральной регуляции; Нарушения мышечного тонуса нередко носят смешанный спастико-ригидный характер, часто отмечаются гиперкинезы (атетоз, миоклонии, дрожание). Подкорковые нарушения в начальном периоде развиваются по моно- или гемитипу, но в дальнейшем распространяются на обе руки и ноги. Симптомы поражения пирамидных путей при панэнцефалите появляются на фоне уже развернутой картины болезни. К часто встречающимся симптомам относятся также статическая и локомоторная атаксия (вследствие поражения мозжечка или лобной доли коры). К типичным и постоянным признакам болезни относятся эпилептические припадки в виде генерализованных судорог, простых и сложных абсансов, сумеречных состояний и автоматизмов. Эта стадия обычно продолжается от 6 мес до 1 года.
- 3-я стадия характеризуется резким нарастанием мышечной ригидности, появлением торсионных спазмов, миогенных контрактур. У больных отмечаются продолжительные тонические судороги децеребрационного типа, нарастает слабоумие. В связи с усилением ригидности ослабевают клонические судороги и гиперкинезы. Длительность III стадии - несколько месяцев.
- Для последней (коматозной) стадии подострых склерозирующих энцефалитов характерны полная утрата психических функций, стойкая децеребрационная ригидность, гипертермические кризы с лихорадкой гектического типа, кахексия. Летальный исход наступает при развитии циркуляторного коллапса или интеркуррентного заболевания.
Течение склерозирующих энцефалитов неуклонно прогрессирующее и всегда заканчивается летально. Длительность заболевания обычно от 6 мес. до 2-3 лет. Встречаются формы, протекающие хронически с периодически наступающими ремиссиями. Смерть наступает в состоянии полной обездвиженности, кахексии, маразма, чаще всего в эпилептическом статусе или вследствие пневмонии.
Клиническая картина лейкоэнцефалита Шильдера имеет некоторые особенности: больше выражены пирамидные симптомы, доминирующие над экстрапирамидными, чаще отмечаются большие эпилептические припадки. В начальных стадиях превалируют психические нарушения. Возможно течение в виде псевдотуморозной формы с признаками нарастания одноочаговых полушарных симптомов, сопровождающихся внутричерепной гипертензией. Характерно поражение черепных нервов, особенно II и VIII пар. Возможна амблиопия вплоть до амавроза. На глазном дне обнаруживается атрофия дисков зрительных нервов. В некоторых случаях при амаврозе остаются сохранными зрачковые реакции на свет, что обусловлено центральным характером (за счет поражения затылочной доли) амавроза. В цереброспинальной жидкости обнаруживаются умеренный плеоцитоз, повышение содержания белка и уровня гамма-глобулина. Коллоидная реакция Ланге дает паралитическую кривую при подострых склерозирующих энцефалитах, воспалительную и смешанную - при лейкоэнцефалите Шильдера. Патологические изменения реакции Ланге и гипергаммаглобулиноррахия являются ранними признаками лейко- и панэнцефалита. Обнаруживается повышение уровня олигоклонального ликвора. В сыворотке крови и цереброспинальной жидкости определяются чрезвычайно высокие (особенно при подострых склерозирующих энцефалитах) титры коревых антител. На ЭЭГ регистрируются периодические стереотипные регулярные билатерально-синхронные высокоамплитудные разряды электрической активности (комплексы Радемеккера). При эхоэнцефалоскопии, проводимой в случаях с псевдотуморозным течением лейкоэнцефалита, смещения срединных структур не обнаруживается. Наиболее информативна компьютерная аксиальная томография.
Диагностика Подострого склерозирующего панэнцефалита:
При ЭЭГ регистрируются характерные изменения: периодические (каждые 3-8 с) разряды высокоамплитудных остроконечных медленных волн, чередующиеся с периодами подавления активности. Характерная картина спинномозговой жидкости - отсутствие клеток, нормальная или слегка повышенная концентрация белка и очень высокая относительная концентрация гамма-глобулинов (более 20% всего белка спинномозговой жидкости). Неизменно повышен титр противокоревых антител в спинномозговой жидкости, часто имеются специфические олигоклональные иммуноглобулины.
При КТ и МРТ видны множественные очаги поражения белого вещества, атрофия коры и необструктивная гидроцефалия.
Особыми методами можно выделить вирус кори из культуры ткани мозга. Вирусные антигены выявляют иммуноцитохимически, а вирусную РНК - методами флюоресцентной гибридизации in situ или ПЦР.
Лечение Подострого склерозирующего панэнцефалита:
К патогенетическим методам терапии относится применение глюкокортикоидов, однако довольно часто это лечение малоэффективно. Для купирования судорог используют барбитураты (фенобарбитал, бензонал, гексамидин) в сочетании с карбамазепином (финлепсин, тегретол) или производными вальпроевой кислоты (депакин, конвулекс) в возрастных дозах. Для снижения мышечного тонуса применяют мидокалм, баклофен (лиоресал). Назначают сосудорасширяющие препараты (кавинтон, сермион), ноотропил, витамины группы В, в отдельных случаях анаболические гормоны (нераболил, ретаболил), общеукрепляющие средства.
Есть данные о том, что инозин пранобекс (100 мг/кг/сут внутрь) иногда позволяет продлить жизнь и улучшить состояние, но они противоречивы.
К каким докторам следует обращаться если у Вас Подострый склерозирующий панэнцефалит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Подострого склерозирующего панэнцефалита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
[youtube.player]Читайте также:


