При ветрянке прыщи как укусы
Болезни похожие на ветрянку, вызывающие сыпь на коже ребенка, всегда являются поводом для беспокойства родителей. Это может быть как ветряная оспа, так и другая инфекция, аллергическая реакция или просто ожог. Как отличить одну сыпь от другой, оказать помощь, в каких случаях необходимо немедленно обращаться к врачу, можно узнать из этой статьи.
Какие заболевания у детей имеют сходство?
Ветрянка – одно из наиболее распространенных детских инфекционных заболеваний, которым чаще всего болеют дети от 3 до 7 лет.
Заразиться можно при контакте с больным человеком, независимо от сезона. Носитель вируса становится опасным для окружающих за 2 суток до образования высыпаний и продолжает оставаться заразным в течение 5 дней после появления последних элементов сыпи.
Инкубационный период при данной детской инфекции составляет от 10 до 21 суток.
Классическая ветряная оспа, как правило, не вызывает никаких затруднений в диагностике:
- Начинается болезнь с недомогания – слабости, сонливости, снижения аппетита, повышения температуры тела до 37-38 градусов. У некоторых детей могут наблюдаться симптомы ОРВИ.
- На вторые сутки на коже лица, волосистой части головы, тела и конечностей появляются небольшие красноватые пятнышки. Они быстро превращаются в одиночные пузырьки, наполненные прозрачной желтоватой жидкостью.
- Спустя несколько дней пузырьки лопаются, подсыхают и покрываются корочками, которые отпадают самостоятельно, оставляя после себя участки пигментации.
Отличительной особенностью типичной ветрянки является появление сыпи на волосистой части головы и слизистых оболочках (во рту, на веках), а также сильный зуд.
Однако если ветряная оспа протекает в пустулезной или рудиментарной форме, ее легко можно перепутать с другими заболеваниями. Трудности могут возникнуть при диагностике болезни в первые сутки, когда сыпь, предшествующая ветрянке, может привести к неверной диагностике.
Перечень болезней, схожих с ветряной оспой, включает в себя:
- Простой герпес.
- Энтеровирусную лихорадку (Коксаки).
- Корь, краснуху, скарлатину.
- Стрептодермию.
- Аллергические реакции, в том числе и на укусы насекомых.
Первые признаки заболевания до появления специфической сыпи напоминают клиническую картину других вирусных инфекций. Головная боль, слабость, сонливость, снижение аппетита и лихорадка возникают практически при всех заболеваниях, начиная от простуды и заканчивая редкими инфекциями.
До недавнего времени, благодаря массовой вакцинации, корь считалась редким заболеванием у детей. В последние годы из-за перебоев с поступлением вакцинных препаратов и популярностью антипрививочного движения, заболеваемость вновь возросла. Прививка против кори не гарантирует пожизненного иммунитета, поэтому болеть данным заболеванием могут взрослые и пожилые люди.
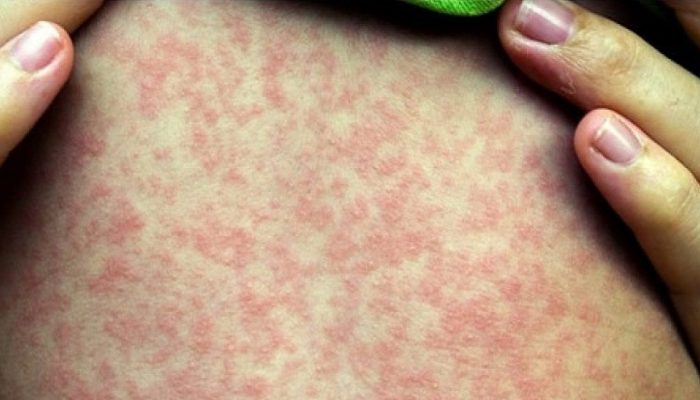
Корь схожа с начальной стадией ветряной оспы, а также с ее рудиментарной формой. Начинается патология с повышения температуры, боли и першения в горле, кашля, конъюнктивита. Симптомы ОРВИ сопровождаются появлением специфической сыпи на слизистой щек – пятен Филатова-Коплика.
На 3-5 сутки на коже лица и шеи появляется красная пятнистая сыпь, на следующий день высыпания переходят на туловище, еще через сутки – на конечности.
При появлении сыпи снижается лихорадка, улучшается самочувствие больного.
Главные отличия ветрянки от кори:
- Коревая сыпь возникает не одновременно с температурой, а на 3-5 день заболевания.
- Пятна крупные, ярко-красные, часто сливаются между собой.
- Для коревой сыпи не характерны пузырьки.
- При кори высыпания появляются поэтапно.
Кроме того, сыпь при кори не поражает волосистую часть головы и слизистые, а исчезновение высыпаний сопровождается пигментацией и шелушением.
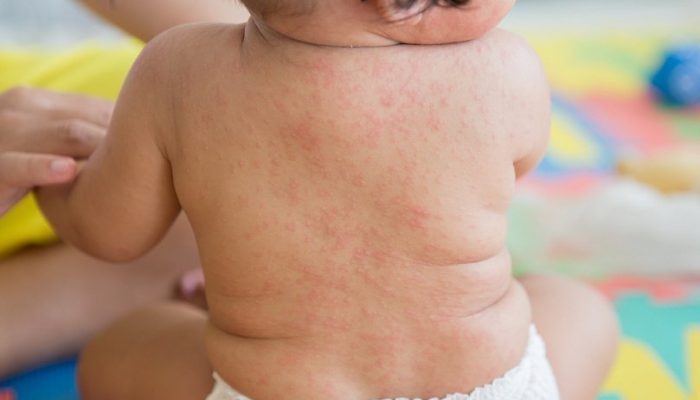
Рудиментарная ветрянка и краснуха очень схожи между собой морфологическими элементами сыпи. Оба эти заболевания сопровождаются появлением розово-красных пятен на коже больного.
Также как и ветряная оспа, краснуха вызывается вирусом. Инкубационный период при наличии последней составляет 11-24 дня.
Человек является заразным, начиная с 7 дня от начала заболевания до 4 суток после полного исчезновения сыпи.
Основные проявления краснухи – повышение температуры, появление мелкой пятнистой розовой сыпи, увеличение задних шейных лимфоузлов.
В отличие от ветрянки при краснухе:
- Сыпь возникает в первые сутки заболевания. Это происходит одновременно с повышением температуры.
- Пятнистые розовые пятна появляются по всему телу, концентрируются на лице, ягодицах, разгибательных поверхностях рук и ног.
- Для краснухи не характерны прыщи, корочки, пигментация.
По сравнению с ветряной оспой сыпь при краснухе меньше, а также не сопровождается зудом кожи.
Особенно опасна патология для беременных женщин, поскольку может вызвать пороки развития у плода. Именно поэтому врачи рекомендуют проверить титр антител к краснухе и при необходимости повторно ввести вакцину девушкам и женщинам, планирующим беременность.
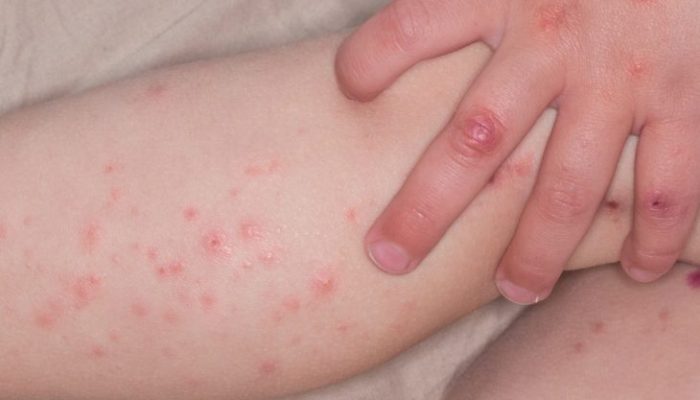
Ветряная оспа оставляет после себя пожизненный иммунитет, поэтому в большинстве случаев болеют ею один раз в жизни. Однако многие люди уверены, что переболели ветрянкой дважды. Это может быть связано с тем, что несколько десятилетий назад за нее принимали энтеровирусную лихорадку, вызываемую известным в настоящее время вирусом Коксаки.
Источником инфекции является больной человек, который опасен для окружающих в течение 7-10 суток от начала болезни. Пик заболеваемости регистрируется в конце лета –начале осени.
При инфицировании вирусом Коксаки заболевание начинается с симптомов ОРВИ, повышения температуры, затем на коже появляются зудящие пятна и пузырьковая сыпь, такая же, как и при ветряной оспе.
Отличие энтеровирусной инфекции от ветрянки:
- Пик заболеваемости Коксаки приходится на жаркое время года – август, начало сентября, в то время как ветряная оспа может регистрироваться круглый год.
- Сыпь при энтеровирусной лихорадке чаще всего локализуется на сгибательных поверхностях стоп и ладоней, а также во рту – на языке, небе, деснах.
- После высыпаний кожа шелушится и слазит как при солнечном ожоге.
Для инфекции Коксаки, в отличие от ветряной оспы, характерен стоматит – обильные пузырьковые высыпания на слизистой оболочке рта.
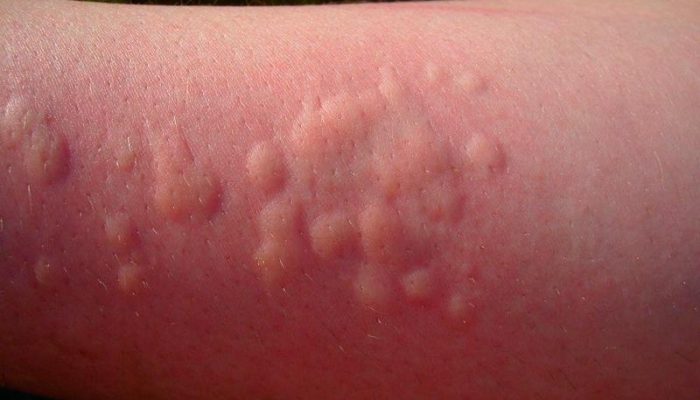
Зудящая пузырьковая сыпь, но не ветрянка, может говорить об аллергической реакции – крапивнице. Это состояние, возникающее при индивидуальной непереносимости определенного продукта питания или косметического средства. На коже тела и конечностей вначале возникают красноватые пятна, затем волдыри неправильной формы, возвышающиеся над ее поверхностью.
Отличия крапивницы от ветряной оспы:
- Крапивница – не заразное заболевание, не передается от одного человека к другому.
- Аллергическая реакция может возникать в ответ на пищевые аллергены, косметику, пыльцу растений, воздействие физических факторов (холод, тепло, солнечное излучение).
- Иногда волдыри появляются в ответ на развитие микробных инфекций или прием медикаментов, используемых для их лечения.
- При крапивнице не бывает симптомов ОРВИ и редко повышается температуры тела, однако, при осмотре может отмечаться локальное повышение температуры кожи над волдырями.
Остро развившаяся крапивница требует обязательной врачебной консультации, т.к. сильная аллергия может привести к серьезным осложнениям, таким как отек Квинке или анафилактический шок. Хроническая, вялотекущая крапивница также требует осмотра специалиста для выявления триггера болезни и подбора лечения.
В настоящее время помимо классических детских инфекций (ветряная оспа, корь, краснуха, скарлатина) выделяют внезапную экзантему или шестую болезнь.
Также как и ветряная оспа, она вызывается вирусом из рода герпесов, который передается от больного человека к здоровому. Чаще всего это происходит воздушно-капельным путем при разговоре, кашле, чихании.
Отличие ветрянки от розеолы:
- Шестая болезнь начинается с общего недомогания и повышения температуры тела. В отличие от ветряной оспы сыпь возникает не во время лихорадки, а после ее снижения, т.е. на 3-5 день болезни.
- Высыпания мелко- и среднепятнистые, розового цвета, не зудят и не образуют пузырьков.
- Характерная локализация сыпи – туловище и конечности.
Сыпь при внезапной экзантеме проходит самостоятельно без всякого лечения спустя 5 дней после появления, не оставляя после себя шелушений, участков пигментации и депигментации. После розеолы, также как и после перенесенной ветряной оспы, формируется стойкий пожизненный иммунитет.
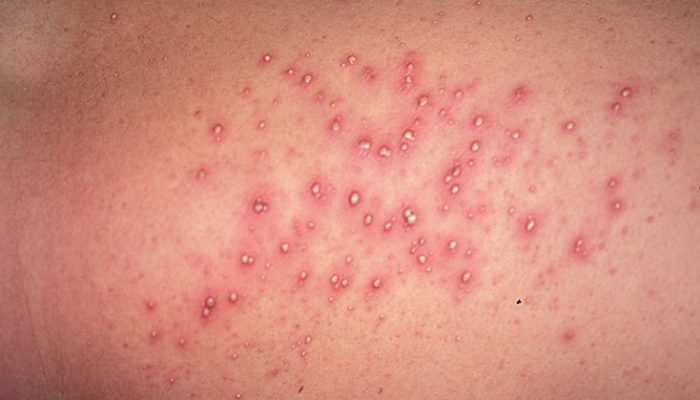
Помимо детских инфекций и аллергии, симптомы ветряной оспы схожи с признаками некоторых бактериальных инфекций. В связи с этим при подозрении на пустулезную ветрянку обязательно следует проводить дифференциальную диагностику со стрептодермией.
Основными различиями между стрептококковым импетиго и ветряной оспой являются:
Для стрептодермии не характерно повышение температуры тела и общее недомогание. Сыпь обычно поражает туловище и конечности. Несмотря на то что стрептококковое импетиго относится к заразным заболеваниям, оно характеризуется меньшей контагиозностью, чем ветрянка.
Классическую ветряную оспу могут напоминать такие заболевания, как диссеминированный герпес и опоясывающий лишай.
Однако, при значительном снижении иммунитета, например, при лечении иммуносупрессорами, при ВИЧ/СПИДе, на фоне прохождения высокодозной химиотерапии, инфекция может распространяться по всему организму и приводить к появлению на всем телу зудящей, пузырьковой сыпи.
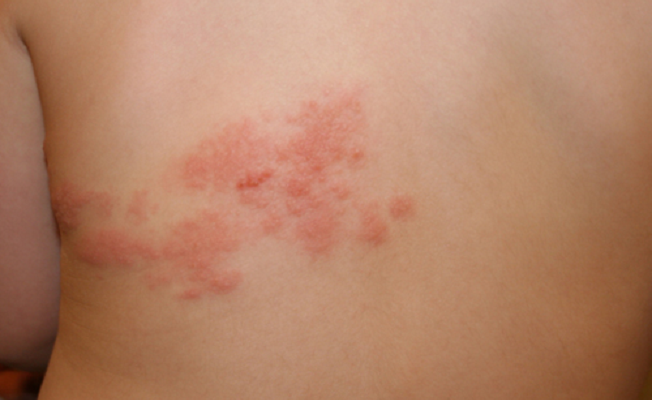
Опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа. Чаще всего он развивается:
- После перенесенных тяжелых заболеваний.
- У пожилых и ослабленных людей.
- На фоне проведения лучевой и химиотерапии по поводу онкологических процессов.
- Во время приема высоких доз кортикостероидов и иммуносупрессивных лекарств.
Характерной особенностью опоясывающего лишая, в отличие от ветрянки, является сгущение пузырьковых высыпаний по ходу нервных стволов – на лице в проекции лицевого нерва, в межреберных промежутках, вдоль седалищного нерва.
При появлении на коже лица, тела и конечностей пузырьковых высыпаний, следует обратиться к врачу для установления правильного диагноза и подбора лечения.
Как проводится дифференциальная диагностика?

Ветряную оспу при ее типичном течении следует дифференцировать с диссеминированной формой герпеса, опоясывающим лишаем, энтеровирусной инфекцией и внезапной экзантемой. В официальных руководствах можно встретить пункт о том, что ветрянку следует отличать от натуральной оспы, однако, в настоящее время, случаи этой опасной инфекции являются казуистикой.
Дифференциальная диагностика проводится на основании:
- Эпидемиологического анамнеза. Врач изучает данные прививочной карты, уточняет был ли возможный контакт с инфекционными больными или с аллергеном (пищевым, пыльцевым, моющие средства), прогулка по улице без использования реппелентов.
- Визуального осмотра. Изучается локализация и характер сыпи на коже, поражение слизистых оболочек, ногтей, лимфатических узлов.
Стертую форму ветрянки следует различать с корью, краснухой, бактериальным импетиго, аллергической реакцией и даже укусами насекомых. Окончательный диагноз ставится на основании:
- Данных анамнеза.
- Определения, как давно заболел ребенок и как развивалось заболевание.
- На какие сутки появилась сыпь, этапность ее появления.
Особенно важно проводить дифференциальную диагностику заболевания у лиц с патологиями иммунитета, пациентов с иммуносупрессией, беременных и планирующих беременность женщин.
Для определения точного диагноза используются дополнительные методы исследования:
- Выделения вируса из жидкости пузырьков (методом ПЦР или размножения в клеточной культуре).
- Определение антигенов к вирусу герпес зостер (способом прямой иммунофлюоресценции в соскобе со дна пузырька).
- Серологические. Определение титра антител методом ИФА.
Важно помнить о том, что серологические методы диагностики не рекомендуются специалистами для определения сформированного иммунного ответа после вакцинации.
Куда обращаться?

При развитии недомогания, повышении температуры тела и появления сыпи, важно как можно скорее обратиться к специалисту. Для этого необходимо вызвать участкового педиатра или частного врача на дом, или, при тяжелом состоянии ребенка и развитии угрожающих для жизни состояний, вызвать скорую помощь.
Ни в коем случае нельзя заниматься самолечением и давать ребенку какие-либо препараты, в особенности противовирусные и антибиотики, до осмотра доктором и определения, какая болезнь присутствует. Исключение составляют Парацетамол и Ибупрофен при повышенной температуре тела.
Чтобы упростить процесс диагностики и избежать ложных диагнозов, врачи не рекомендуют обрабатывать высыпания на коже красящими антисептиками. Несмотря на то что ветрянку привыкли лечить Фукорцином или зеленкой, делать это нельзя, поскольку окрашивание кожи зеленым или красным цветом приводит к затруднению изучения морфологических элементов и трудностям с постановкой окончательного диагноза.

Почти любые высыпания на коже ребёнка заставляют родителей нервничать. Действительно сложно понять, что это такое вообще появилось — ветрянка, крапивница или ребёнок где-то обжёгся. Врач-педиатр Ольга Евсейчик объясняет, как отличить один вид сыпи от другого, оказать первую помощь и оценить, срочно ли нужен врач (он, кстати, в любом случае нужен).

Ветряной оспой болеют вне зависимости от сезона. Заразиться можно только при прямом контакте с заболевшим человеком. Носитель вируса становится заразен за два дня до появления сыпи и остаётся заразным ещё 10 дней с момента начала высыпаний. Первые признаки болезни приходят не сразу — в промежутке с 10 по 21 день от контакта с больным.
Сначала появляются пятна и папулы (выпуклые пятна, которые возвышаются над кожей и прощупываются). Довольно быстро они превращаются в пузырьки с прозрачным содержимым. Когда пузырёк лопается, образуется мокнутие, со временем оно покрывается корочкой. Корочки могут держаться до нескольких недель.
Высыпания могут сопровождаться высокой температурой и слабостью. Сыпь зудит, поражает все участки кожи, включая волосистую часть головы, слизистые оболочки полости рта, глаз, области ануса и вульвы.
Все сыпи можно разделить на пятнисто-папулезные и пузырьковые. Ветряная оспа (или ветрянка) — самое распространённое заболевание среди пузырьковых сыпей. Она поражает практически 100% детей, у которых нет к ней иммунитета. Ежегодно по всему миру регистрируется 80-90 миллионов случаев, в основном — среди детей до шести лет. Сильные головные боли, высокая температура, которую не удаётся сбить, нарастающие вялость и сонливость, рвота, нарушения координации, нагноение элементов сыпи — эти симптомы требуют срочного врачебного осмотра.
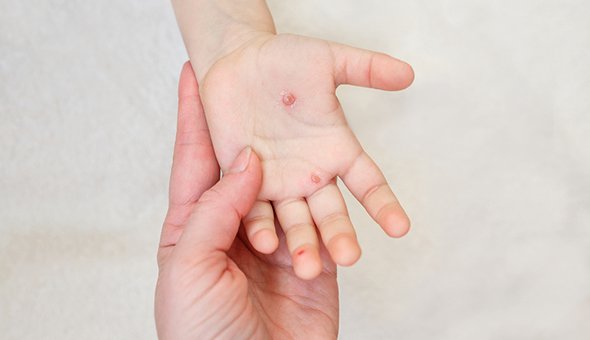
Многие люди уверены, что болели ветрянкой дважды, хотя переболевшие приобретают стойкий пожизненный иммунитет. Есть предположение, что несколько десятилетий назад за ветрянку принимали всем известную ныне энтеровирусную инфекцию, вызываемую вирусом Коксаки.
Заболевание регистрируется в течение всего года с максимальным подъёмом в конце лета и осенью. Источник инфекции — больной человек, который заразен 7-10 дней от начала болезни.
Пузырьки, в отличие от ветрянки, имеют плотную поверхность и легко не вскрываются, а ссыхаются со временем
Они могут быть болезненными, при расположении на стопах мешают ходить. Высыпания во рту, как правило, резко болезненны, поэтому ребёнок отказывается от еды и питья. На фоне характерной лихорадки это может приводить к обезвоживанию.
Как помочь ребёнку. Обеспечить его достаточным количеством прохладной жидкости и по мере необходимости сбивать температуру. Можно предлагать пить молочные коктейли, сладкие кисели, йогурты, лучше из чашки или трубочки, а не из бутылки, чтобы не травмировать сыпь во рту. Специфического лечения от этой болезни нет, она проходит сама за 7-10 дней.
В некоторых случаях может понадобиться повторный осмотр врача. Это касается любых признаков осложнений:
- обезвоживание (ребёнок не мочится больше восьми часов, не пьёт или не усваивает жидкость, плачет без слёз, у него сухие растрескавшихся губы);
- бактериальное инфицирование сыпи (нагноение элементов, кожа в области элементов становится горячей, болезненной на ощупь);
- асептический менингит (головные боли, при которых не помогают обезболивающие, рвота, высокая температура, вялость, сонливость и апатия).
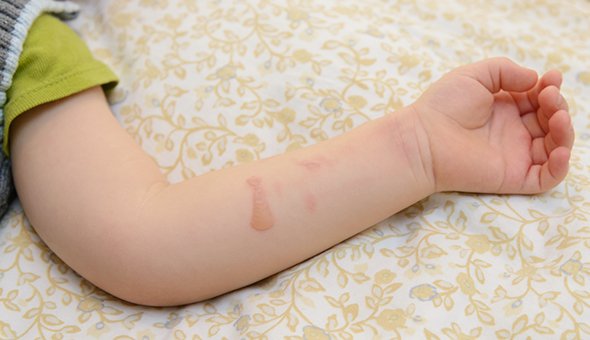
Не каждый пузырь — это вирус Коксаки или ветрянка. Особенно летом. Их часто путают с термическими ожогами второй степени.
Получить такие ожоги ребёнок может, скатившись в жаркий день с горячей горки или забежав босиком на горячий помост у бассейна. Маленькие дети не успевают вовремя среагировать на боль и не покидают горячее место, за это время на коже стоп могут образоваться пузыри. В отличие от ветрянки, при ожогах первой-второй степени у ребёнка не поднимается температура и нет воспалений во рту.
Похожую картину даёт ожог борщевиком. Это растение часто встречается в средней полосе России. Сок этого растения при попадании на кожу не проявляет себя никак, но резко повышает чувствительность кожи к солнечным лучам. В результате обычный солнечный свет вызывает пигментацию, а в течение нескольких суток образуются болезненные вялые пузыри, которые потом покрываются корками. Пигментация от них может держаться месяцами. Главная профилактика таких ожогов — показать детям опасное растение и объяснить, что при попадании сока на кожу нужно избегать солнечного света.
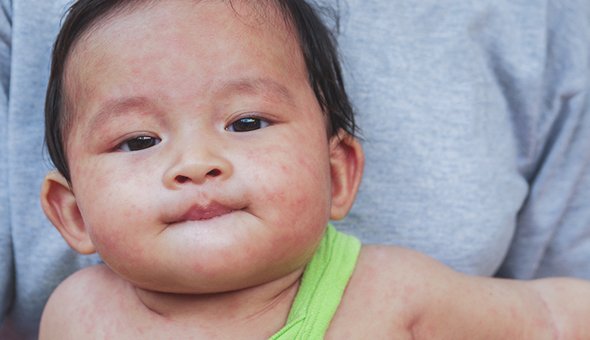
Второй вид сыпей — пятнистые и папулёзные сыпи. Заболеваний с такими проявлениями намного больше: скарлатина, краснуха, детская розеола, инфекционная эритема и другие. Но на первое место по актуальности педиатры ставят корь. В последнее время её стало намного больше из-за отказов от вакцинации.
До 1968 года, пока от кори не начали прививать, ею болели более 90% населения, смертность достигала 2-2,5%. Введение Глобальной стратегии иммунизации против кори ВОЗ в 2000 году позволило снизить смертность от кори по всему миру с 544 тысяч в 2000 году до 146 тысяч в 2013.
Вирус кори попадает в организм воздушно-капельными путём. Больной становится заразен через неделю после контакта с заразившим его и продолжает оставаться опасен вплоть до пятого дня от начала сыпи.
В первые два-три дня на внутренней поверхности щёк появляются мелкие белые точки, которые сравнивают с манной крупой или кристаллами соли. Это пятна Бельского-Филатова-Коплика. В следующие три-пять дней порциями появляется сыпь: в первый день пятна появляются на лице, потом на туловище и руках и, наконец, на ногах. Пятна крупные, склонны к слиянию, могут возвышаться над поверхностью кожи (папулы). Другие симптомы кори — высокая температура, насморк, кашель, конъюнктивит, общее недомогание.
Любое подозрение на корь — повод срочно обратиться к врачу. От кори не существует специфического лечения, но в некоторых случаях она протекает с серьёзными осложнениями. Поэтому наблюдение врача — обязательно.
Как помочь ребёнку. Все, что вы можете сделать для защиты себя и близких, — вакцинация против кори. Национальный календарь прививок предусматривает двукратную вакцинацию в возрасте одного года и шести лет. Люди старше шести лет могут быть привиты двукратно с минимальным интервалом в шесть месяцев. Если человек не привит, но произошёл контакт с больным корью, нужно срочно провести вакцинацию (в течение 72 часов). Детям до одного года, беременным женщинам, пациентам с иммунодефицитом проводится введение сывороточного иммуноглобулина в первые шесть суток после контакта.
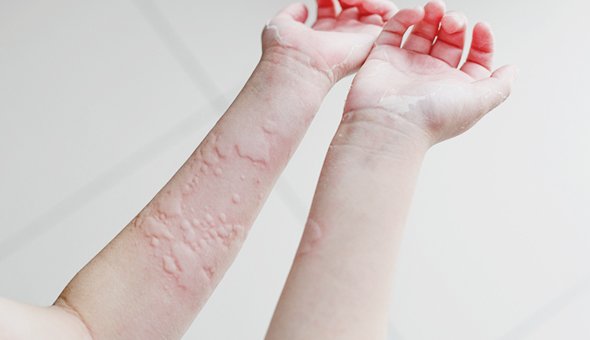
Примерно 20% людей хоть раз в жизни сталкиваются с крапивницей. Чаще всего это аллергическое состояние, при котором на коже возникают сначала пятна, а потом возвышающиеся волдыри неправильной формы. Всё это похоже на ожог крапивой (отсюда и название). Важный симптом крапивницы — интенсивный зуд.
На ощупь волдыри могут быть горячими, а если надавить на волдырь, он бледнеет в центре. Элементы крапивницы могут сливаться, бледнеть, изменять форму, исчезать, появляться при этом в другом месте. Продолжаться так может неделями и даже месяцами.
Пусковых факторов крапивницы — их ещё называют триггерами — очень много. К самым распространённым относят пищевые (орехи, особенно арахис, яйца, морепродукты), лекарственные (аспирин, препараты пенициллина), укусы насекомых. Крапивница может возникать в ответ на развитие бактериальных и вирусных заболеваний, на воздействие физических факторов (холод, жара, трение, солнечное излучение), на пыльцу растений.
Как помочь ребёнку. Все случаи крапивницы у детей нуждаются во врачебном осмотре. Если вы не знаете причину возникновения крапивницы, а она беспокоит более месяца, обязательно нужен осмотр врача. Врач постарается выявить триггер, потому что основа профилактики — избегать встречи с ним. Врач может назначить гипоаллергенную диету, ведение пищевого дневника, антигистаминные препараты. Если же появление крапивницы сопровождается развитием отёка Квинке, это уже неотложная ситуация. Нужно вызвать скорую помощь, а потом обратиться к аллергологу.
Фото: Shutterstock (CokaPoka, Tatyana Abramovich, Karen Grigoryan, phichet chaiyabin, MH-Lee)
-
вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Одну из самых частых инфекций детского возраста – ветряную оспу – ожидают многие родители у своих малышей.
Если знать, как выглядит ветрянка и как отличить ее от аллергии, энтеровирусной инфекции, а также укусов насекомых, тактика лечения будет правильной и своевременной.
Как выглядит ветрянка на ранней стадии
Причиной распространенной детской инфекции является вирус Варицелла-Зостер, который относится к семейству герпеса. Для ветрянки характерен ряд отличительных особенностей ее развития:
- источником инфекции является больной не только ветряной оспой, но и опоясывающим герпесом;
- заболевание развивается чаще всего в форме вспышек в детских организованных коллективах;
- дети до 3 месяцев болеют очень редко, так как в крови у них присутствуют антитела, переданные от матери при внутриутробном развитии;
- передача вируса через бытовые принадлежности, предметы обихода и посредством третьих лиц исключена в большинстве случаев;
- пик заболеваемости приходится на возраст старше 2 лет: среди детей, посещающих детский сад и начальную школу.
Источником инфекции считается больной еще в инкубации (с 10 дня от момента инфицирования) и до пятого дня после возникновения последнего ветряночного элемента на кожных покровах.
Данный факт следует обязательно учитывать при выяснении природы сыпи. Если на момент общения с подозреваемым источником инфекции последний был здоров, но впоследствии заболел ветрянкой, то эпидемиологический диагноз подтверждается.
Первые прыщи при ветрянке появляются спустя 10-21 сутки после заражения вирусом. Инфицирование происходит аэрозольным путем.
Начальная стадия ветряной оспы в своих проявлениях зависит от возраста ребенка. В большинстве случаев инфекция начинается остро и сразу с сыпи без предшествующей продромы в виде слабости, сонливости, головной боли.
Но у малышей до года за 1-5 дней до возникновения высыпаний отмечается плаксивость, вялость, нарушение сна, снижение аппетита, диарея и рвота.
Первые стадии появления сыпи совпадают с повышением температуры тела. Иногда ветряночные высыпания возникают спустя несколько часов после подъема температуры тела.
На коже тела появляется мелкоточечная густая красная сыпь, которая быстро и самостоятельно исчезает. Далее, инфекция развивается в классическом варианте.
Начинающая ветрянка описывается появлением красных папул – округлых, приподнимающихся над кожей уплотнений, которые довольно быстро превращаются в пузырьки.
Чаще всего родители сразу обнаруживают именно пузырьки, а не папулы, так как процесс трансформации сыпи очень быстрый.
Поэтому для родителей важно получить ответ на вопрос, как распознать ветрянку и не перепутать ее с другими частыми детскими инфекциями:
- везикулы небольшие, диаметром до 5 мм, всегда имеют только одну камеру, что означает наличие прозрачного пузырька на гиперемированной основе, внутри которого нет перегородок;
- отдельные элементы описываются вдавлением в центре пузырька;
- через 24-48 часов после появления, пузырек начинает постепенно засыхать;
- на месте подсохшей везикулы формируется корочка;
- естественное отпадание корочки происходит спустя 7-14 дней, рубцы не формируются;
- сыпь зудит;
- также образуются ветряночные элементы на слизистых оболочках, они имеют вид небольших язвочек и чаще всего единичны;
- каждые 1-2 дня появляется новая группа сыпи;
- этап возникновения новых высыпаний сопровождается очередным подъемом температуры;
- общая длительность появления новых везикул составляет от 2 до 8 суток, в тяжелых случаях заболевание длится дольше.
Проявления ветряной оспы
Самый главный признак, позволяющий, как определить ветрянку или ее опровергнуть – это наличие на одном участке кожных покровов сразу нескольких вариантов сыпи.
Это означает, что по мере развития заболевания одновременно присутствуют красные уплотненные папулы, пузырьки и корочки.
Чем меньше высыпаний на теле ребенка, тем лучше он себя чувствует.
В редких случаях появление пузырьков на слизистой оболочке полости рта сопровождается отеком гортани – ларингоспазмом. Следует проявлять настороженность у детей, склонных к спазму гортани на фоне ОРВИ. Также частым осложнением ветрянки становится пневмония.
Поражается кожа следующих областей:
- Кожа головы и лицо.
- Туловище.
- Верхние и нижние конечности.
- Слизистая полости рта, половых органов, конъюнктива глаз.
Кожа ладоней и стоп остается свободной от пузырьков.
Общее состояние ребенка зависит от индивидуальных особенностей организма. Некоторые дети в период возникновения сыпи становятся вялыми, капризными, жалуются на головную боль, усталость.
Чаще всего инфекция протекает в легкой форме. Более тяжелое течение отмечается у взрослых. Популярный педиатр Комаровский отмечает, что боятся ветрянки у здоровых маленьких детей не стоит, и не рекомендует избегать контакта с заболевшими.
Кроме того, вирусная инфекция может протекать в разных клинических формах:
- Рудиментарная разновидность описывается у привитых детей. На коже возникают единичные папулы, пузырьки не формируются.
- Геморрагическая. У ослабленных детей и у лиц, имеющих проблемы свертывания крови, пузырьки наполняются кровянистым содержимым, а корочки имеют красно-коричневый цвет.
- Генерализованная. Герпес распространяется на внутренние органы и головной мозг.
- Буллезная. Формируются пузыри диаметром 2-3 см, содержимое которых мутное.
- Пустулезная. Содержимое везикул нагнаивается.
- Гангренозная. Характерна для истощенных лиц, часто встречается у ВИЧ-инфицированных. Образуются очень глубокие язвы, некроз тканей, заживление которых оставляет после себя грубые рубцы.
Дифференциальная диагностика
Ветряную оспу приходится отличать от многих заболеваний кожи инфекционного и неинфекционного характера.
При постановке диагноза врач опирается на следующие данные:
- присутствие на коже пузырьковой сыпи, содержимое которой прозрачно, воспаление слабое, вокруг элемента тонкий ободок гиперемии;
- одновременное наличие пузырьков, корочек и папул;
- разбросанные ветряночные элементы по всему телу даже при скудном их количестве;
- ухудшение самочувствия и очередное повышение температуры на новое появление вирусной сыпи.
У детей актуальным является дифференцирование с укусами насекомых, аллергией, энтеровирусной инфекцией.
Как отличить ветрянку от укусов комаров и других насекомых?
Пятна ветрянки выглядят на начальной стадии своего появления как укусы насекомых. Но в отличие от последних, ветряночный герпес на коже в виде гиперемированных уплотненных папул в течение 1-2 часов трансформируется в пузырек. Также обращают внимание на слизистые оболочки, которые поражаются при вирусной инфекции.
В редких случаях при рудиментарной форме ветряной оспы, когда на коже присутствуют только папулы, сыпь очень похожа на укус.
Типичные укусы насекомыми – мошками, комарами, слепнями – выглядят как плотные, красные, отекшие возвышения над кожей.
Они чешутся, но не превращаются в пузырьки. Если рудиментарную форму вирусной инфекции пытаются отличить от укусов, то обращают внимание на наличие температуры.
Типичным симптомом укусов в летнее время является появление папул на открытых участках кожи: лицо, голова, предплечья, голени.
Для ветрянки характерна осенне-зимне-весенняя сезонность, так как вирус высокочувствителен к действию ультрафиолетовых лучей.
Следы от укусов будут появляться снова и снова. В первую очередь, необходимо тщательно осмотреть места под плинтусами, стыки обоев, скрытые места в постели под матрацем.
Основным отличием ветрянки от укусов насекомых является наличие пузырьков и подъем температуры тела при вирусной инфекции. На коже после укусов присутствуют узелки, папулы, корочки, характерен зуд.
Как отличить ветрянку от аллергии?
Распознать аллергию можно по ряду характерных признаков:
- при контактном аллергическом дерматите, например, на металл, появляется локализованное покраснение в месте контакта, сменяющееся мелкими зудящими пузырьками и мокнутием;
- при пищевой аллергии высыпания не имеют четкой формы, могут быть сливными, пузырьки не формируются, у маленьких детей образуются корочки, покрывающие значительные участки кожи. Чаще всего симптомы развиваются на коже лица, а также на животе, спине и руках. Слизистая оболочка при аллергии не поражается.
Начало аллергии не характеризуется типичными для инфекции симптомами: повышением температуры, интоксикацией. На коже сразу появляется сыпь без продромальных явлений. Как и при ветрянке, аллергическая сыпь зудит.
Аллергическая сыпь в отличие от ветрянки характеризуется разнообразными морфологическими элементами.
Высыпания могут покрывать все тело или определенный участок, могут быть мелкими или крупными, но стадийность как при ветряной оспе не характерна.
Аллергии на пыльцу или моющие средства, шерсть животных часто сопутствует слезотечение, насморк, кашель, чихание.
В пользу аллергии будут свидетельствовать следующие факты:
- наличие аллергической предрасположенности в анамнезе;
- употребление в пищу потенциальных аллергенов – молока, цитрусовых, меда, орехов, шоколада, красных фруктов, ягод, овощей, рыбы;
- прием некоторых лекарств;
- нанесение на кожу новой косметической продукции;
- смена синтетических моющих средств;
- начало периода цветения на улице;
- появление в квартире домашних питомцев.
В зимнее время года может появиться холодовая крапивница. На коже появляются красные, плотные, отечные пятна, которые бледнеют при надавливании. Характерен зуд, жжение. Проходит крапивница через несколько часов или дней.
Отличие ветрянки от энтеровирусов
Симптомы так называемой турецкой ветрянки, которая очень часто диагностируется у детей, описываются очень высокой температурой тела, выраженными симптомами интоксикации, кишечными расстройствами.
Прыщики одновременно на всем теле имеют одинаковый внешний вид – это главное отличие от ветряной оспы. Кроме того, поражается кожа ладоней, стоп и ногти.
На фоне высокой температуры формируются розовые пятна, постепенно приподнимающиеся над поверхностью кожи. Характерен узд.
Только на 2-3 день появляются пузырьки, которые лопаются и подсыхают, шелушатся. Через неделю все элементы исчезают. Кожа на ладонях и стопах облазит, а спустя неделю обновляется.
Энтеровирусная инфекция имеет летнюю сезонность и передается через загрязненную воду и пищевые продукты. Часто развивается после посещения жарких курортов.
В подавляющем большинстве случаев диагностика ветряной оспы не представляет сложностей. Ее появление практически всегда связано со вспышками в детских коллективах.
При необходимости проводится лабораторная диагностика в виде анализа крови на антитела к ВПГ 3 типа и ПЦР.
Полезное видео
Читайте также:


