Статистика в городе по пиодермий
Содержание
Дерматология в России
- Сайт зарегистрирован как СМИ, электронное периодическое издание на русском и английском языке, ISSN 2077-3544
- Основатель и главный редактор проекта - проф. А.Ю. Сергеев
- Посещаемость сайта свыше 1500 человек в сутки (статистика). Среди более 15000 наших врачей-подписчиков 223 доктора и 1229 кандидатов медицинских наук, заведующие кафедрами, директора институтов и научных центров, руководители здравоохранения. Издание распространяется бесплатно, для использования профессиональных и интерактивных материалов необходима регистрация
- Дерматология в России выходит и обновляется практически ежедневно. Сайт предоставляет возможности коммуникации для практикующих врачей, ученых, преподавателей, представителей общественных организаций и фармацевтической индустрии
Динамика заболеваемости дерматозами в г. Москве за 5 лет
ДИНАМИКА ЗАБОЛЕВАЕМОСТИ ДЕРМАТОЗАМИ В Г. МОСКВЕ ЗА 5 ЛЕТ
Полякова А.А., Алмазова А.А.
Оргметодотдел по дерматовенерологии Департамента здравоохранения города Москвы
В период 2004-2008 гг. по данным КВД г. Москвы среди дерматозов наибольшая заболеваемость зарегистрирована в 2004 г. пиодермией, в 2008 г. — экземой. В 2008 г. заболеваемость экземой составила 397,6 на 100 тыс. нас., что на 42,4% превышает показатель 5-летней давности и на 4,7% — показатель 2007 г. Максимальная заболеваемость экземой зарегистрирована у подростков и детей (699,5 и 608,8 соответственно).
Заболеваемость пиодермией в 2008 г. заняла 2-е место и составила 305,4 на 100 тыс. нас., что практически не отличается от показателя 2004 г., но превышает на 16,25% показатель 2007 г. Максимальная заболеваемость пиодермией зарегистрирована у детей и подростков (1 060,2 и 918,4 соответственно).
3-е место по уровню заболеваемости занимал атопический дерматит — 252,7 на 100 тыс. нас., что на 5% выше, чем в 2004 г., и на 0,7% выше, чем в 2007 г. Максимальная заболеваемость атопическим дерматитом зарегистрирована у подростков и детей (1 315,7 и 683,8 соответственно).
Обращает на себя внимание увеличение заболеваемости новообразованиями кожи за 5 лет на 33,3% с 27,6 — в 2004 г. до 36,8 — в 2008 г.; однако по сравнению с 2007 г. наметилась тенденция к снижению данного показателя (-10%). Следует отметить, что количество случаев заболеваний саркомой Капоши и лимфомами кожи в течение 5 лет имеет регрессивный характер и затрагивает только взрослых. Максимальная заболеваемость опухолями кожи за этот период выявлена у подростков, минимальная — у взрослых (в 2008 г. у подростков — 110,0 на 100 тыс. нас., у детей и взрослых 43,1 и 33,5 соответственно). Такое распределение, очевидно, связано с возрастными особенностями характера опухолей и наблюдением в связи с этим взрослого населения у онкологов. Данный показатель превышает уровень заболеваемости 2004 г. у взрослых — на 25%, у подростков — на 114%, у детей — на 62,6%.
Заболеваемость акантолитической пузырчаткой в течение 5 лет не претерпела существенных колебаний, регистрировалась только у взрослых и составила 3,24 на 100 тыс. нас. Одновременно уровень заболеваемости дерматитом Дюринга (по обращаемости) за этот же период снизился на 33,3%. Следует отметить, что проблема обеспечения в столице препаратами сульфонового ряда этих больных до сих пор не решена.
Заболеваемость коллагенозами, а именно: эритематозом, ограниченной склеродермией, — в течение 5 лет регистрируется на одном и том же уровне и в 2008 г. составила 2,2 и 7,9 на 100 тыс. нас. соответственно.
Отмечается увеличение заболеваемости витилиго как в целом — на 20%, так и в группах: взрослых — на 42,3%, подростков — на 6,8%. В 2008 г. общая заболеваемость составила 14,0 на 100 тыс. нас.
В 2008 г. зарегистрировано некоторое снижение заболеваемости алопецией (23,2 на 100 тыс. нас.) за счёт всех возрастных групп на 8,7%. Максимальные показатели заболеваемости выявлены у подростков и детей (52,5 и 46,8 на 100 тыс. нас. соответственно).
Существенным является увеличение за 5-летний период заболеваемости аномалиями развития кожи у подростков — на 33,3% (в 2008 г. — 66,5 на 100 тыс. подростк. нас.). В целом этот показатель снизился на 29% и в последние 3 года удерживается на одном уровне — 9,3 на 100 тыс. нас.
Заболеваемость алопецией по данным последних трёх лет несколько уменьшилась (на 8,7%), причём за счёт снижения её у подростков и детей. В целом в 2008 г. этот показатель составил 23,2 на 100 тыс. нас.; максимальное его значение зарегистрировано у подростков (52,5) и детей (46,8). Следует отметить, что во всех возрастных группах первичные случаи заболевания составили 85%, что на 5% выше, чем ранее.
Вселяет оптимизм снижение заболеваемости болезнями слизистой оболочки полости рта во всех возрастных группах, которая в целом в 2008 г. составила 12,4 на 100 тыс. нас., что на 6,8% ниже показателя 2004 г. и на 17,3% — по сравнению с 2007 г. Максимальные показатели за весь период регистрировались у детей, минимальные — у взрослых.
Таким образом, наибольшие динамические изменения в сторону увеличения претерпели показатели заболеваемости пиодермией, причём во всех возрастных группах. Существенно возросла заболеваемость инфекционными эритемами — на 22%, т.е. патологией, патогенетически связанной с инфекцией. Несмотря на некоторое снижение заболеваемости контактным дерматитом (на 0,2%) и крапивницей (на 8,7%), произошло увеличение заболеваемости хроническими нервно-аллергическими заболеваниями кожи — атопическим дерматитом и экземой, причём у детей и подростков. В 2008 г. выросла заболеваемость витилиго, одновременно произошло существенное снижение её в группах заболеваний: слизистой оболочки полости рта, аномалиями развития. По нозологиям не претерпела динамических изменений заболеваемость системными заболеваниями соединительной ткани: склеродермией, красной волчанкой и снизилась заболеваемость опухолевой природы: саркомой Капоши, лимфомами кожи. Существенным является и снижение заболеваем
Нарушение здоровья, относящееся к группе инфекции кожи и подкожной клетчатки
752 712 людям подтвержден диагноз Пиодермия
17 801 умерло с диагнозом Пиодермия
2.36 % смертность при заболевании Пиодермия
Заполните форму для подбора врача
Мы свяжемся с вами сразу, как найдем подходящего специалиста
Диагноз Пиодермия ставится мужчинам на 38.34% чаще чем женщинам
436 895
мужчин имеют диагноз Пиодермия. Для 7 989 из них этот диагноз смертелен
смертность у мужчин при заболевании Пиодермия
315 817
женщин имеют диагноз Пиодермия Для 9 812 из них этот диагноз смертелен.
смертность у женщин при заболевании Пиодермия
Группа риска при заболевании Пиодермия мужчины в возрасте 55-59 и женщины в возрасте 75-79
Заболевание чаще всего встречается у мужчин в возрасте 55-59
У мужчин заболевание реже всего встречается в возрасте
У женщин заболевание реже всего встречается в возрасте
Заболевание чаще всего встречается у женщин в возрасте 75-79
Особенности заболевания Пиодермия
Отсутствие или низкая индивидуальная и общественная опасность
Этиология
Возникновение нагноения кожи под влиянием стафилококков и стрептококков объясняется воздействием на нее различных продуктов метаболизма, выделяемых биогенными кокками в процессе их жизнедеятельности (экзотоксин, энтеротоксины, ферменты и др.). На коже здорового человека постоянно находится множество микроорганизмов, количество которых зависит от: возраста человека, состояния потовых и сальных желез, условий труда и быта, соблюдения правил гигиены кожи иммунологической реактивности организма. Чаще всего пиодермии развиваются вследствие трансформации сапрофитирующих кокков в патогенные, в связи с чем подавляющее большинство гнойничковых поражений кожи неконтагиозны. Существенную роль в снижении защитной функции кожи играют факторы внешней среды (различные травмы кожи, в частности микротравмы), длительные охлаждение и перефевание организма. Развитию глубоких, хронических, рецидивирующих разновидностей пиококкового процесса чаще способствуют нарушения в макроорганизме, прежде всего хронические заболевания внутренних органов: сахарный диабет, болезни пищеварительного тракта, печени, крови, нарушения витаминного баланса, тяжёлые заболевания, приводящие к истощению. Существенную роль отводят также функциональным нарушениям ЦНС и себорейному состоянию кожи. Последнее, вследствие увеличения количества кожного сата и изменения его химического состава, способствует снижению стерилизационных свойств кожи и активации гноеродных кокков. Одной из причин, приводящих к развитию хронических пиодермии, является длительное применение кортикостероидных гормонов по поводу различных заболеваний общего характера. Нередко у больных пиодермиями выявляются очаги фокальной хронической инфекции, вызывающие явления специфической сенсибилизации, которая в комплексе с аутоиммунными процессами значительно осложняет течение заболевания. Практически все приведённые ранее патологические изменения в макроорганизме обусловливают недостаточность иммунокомпетентной системы.
Клиническая картина
При стафилококковой форме заболевания патологический процесс чаще всего развивается в зоне волосяных луковиц (фолликулов), кожных желез (потовых, сальных). У больных формируются нарывы в виде конусов или полушарий, с плотными и толстыми напряженными стенками; часто по центру гнойника располагается пронизывающий его волос. Гнойные выделения зелено-желтые, густой консистенции. Стафилококковая пиодермия у детей (к примеру, у младенцев с диагнозом эпидемическая пузырчатка) может проявляться в виде пузырей, расположенных на поверхности кожи и не имеющих связи с железами и волосяными луковицами. Пиодермия, вызываемая стрептококками, чаще наблюдается в детском возрасте и у женщин. В начале заболевания формируется пузырь, наполненный серозной жидкостью и покрытый тонкой, мягкой пленкой – фликтена; очень скоро ее содержимое трансформируется в гнойно-серозное, а потом – в гнойное. Располагается фликтена в поверхностных слоях кожи (эпидермисе), увеличивается за счет роста по периферии. Если данный участок нарыва не разрушается (как при трансформировании фликтены в эктиму – гнойник с глубоким изъязвлением), то на месте вскрывшегося пузыря образуется быстро заживающая эрозия, оставляющая след в виде более темного пятна на коже, которое со временем проходит. Если заболевание имеет поверхностную форму, пустулы локализуются в эпидермическом слое кожи, и необратимых следов после из заживления не остается. Глубокие пиодермии характеризуются развитием поражений не только в эпидермисе, но и в нижележащих слоях: соединительно-тканном (дерме), и даже в подкожной клетчатке; в этих случаях на месте разрешившихся пузырей возникают рубцы, формируется рубцовая ткань. Когда глубокая пиодермия у детей и взрослых длится долго, возможно появление аллергических патологий вторичного типа – пиоаллергидов; это могут быть сыпи самого разного характера: лихеноидные, состоящие из эритематозных или экзематозных элементов, эритематосквамозные и т.п.
Пиодермия, что это такое? Симптомы, причины и лечение
Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.
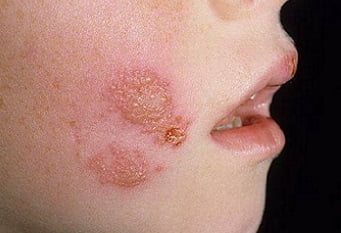
Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
- стафилодермию — гнойное воспаление;
- стрептодермию — серозное воспаление;
- стрепто-стафилодермию — гнойно-серозное воспаление.
Кроме того, любая пиодермия различается по механизму возникновения:
- первичная — проявившаяся на здоровых кожных покровах;
- вторичная — ставшая осложнением других заболеваний (чаще всего сопровождающихся зудом).
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
- при поверхностной глубине заражения (импетиго стрептококковое, импетиго сифилидоподобное, импетиго буллезное, импетиго интертригинозное (щелевидное), импетиго кольцевидное, заеда стрептококковая, панариций поверхностный, стрептодермию сухую);
- при глубоком проникновении (целлюлит острый стрептококковый, эктиму вульгарную).
К стафилодермиям причисляют:
- при поверхностной глубине заражения (фолликулит поверхностный,остиофолликулит, угри обыкновенные, сикоз вульгарный, пузырчатку новорожденных эпидемическую);
- при глубоком проникновении (фолликулит глубокий, фурункул, фурункулез, карбункул, гидраденит).
К стрепто-стафилодермиям относят:
- при поверхностной глубине заражения (импетиго вульгарное);
- при глубоком проникновении (пиодермию язвенную хроническую, пиодермию шанкриформную).
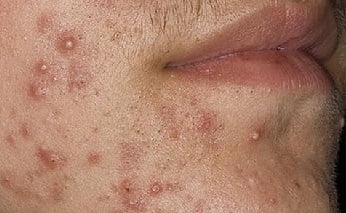
Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
- Импетиго. Эта форма заболевания является достаточно распространенным. Его симптомы возникают внезапно с появления фликтен (водянистых, просовидных пузырьков), которые впоследствии преобразуются в желтоватые корочки и сильно чешутся. При слиянии корочек и стафилококковой инфекции корочки могут быть зеленоватого цвета. Последствия их разрешения бывают в виде шелушащихся пятен, плохо поддающихся загару. Наиболее часто поражается область лица и голова.
- Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
- Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает. Эти образования могут быть одиночными или множественными. Иногда заболевание носит рецидивирующий характер.
- Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
- Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
- Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
- Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Эти пиодермии характерны для детей, у взрослых они не встречаются:
- Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
- Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Болезнь обычно возникает при избыточной потливости ребенка вследствие пеленания.
- Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Болезнь сопровождается лихорадкой и интоксикацией.
- Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены).
Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Дифференциальный диагноз проводится с кожными проявлениями туберкулеза, сифилиса, паразитарных и грибковых поражений эпидермиса, кандидозом, микробной экземой.
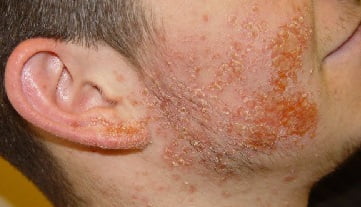
Осложнения
Тяжёлые последствия гнойничковых заболеваний наблюдаются при:
- несвоевременном обращении в лечебное учреждение;
- слабом иммунитете;
- прохождении неполного курса терапии;
- применении сомнительных методов лечения;
- плохой гигиене;
- сохранении провоцирующих факторов.
- воспаление лимфоузлов;
- абсцессы;
- рубцы в местах самостоятельного удаления пустул; инфицирование костной ткани;
- заражение крови;
- тромбоз сосудов головного мозга;
- менингит;
- воспаление внутренних органов.
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
- диагностика и терапия сопутствующих заболеваний (гормональный дисбаланс, сахарный диабет, иммунодефицит);
- устранение неблагоприятных воздействий на кожу (повреждение, загрязнение, воздействие высокой или низкой температуры);
- питание с ограничением рафинированных углеводов, преобладанием белков, растительной клетчатки, кисломолочной продукции;
- запрещение мытья (душ, ванна), мыть можно только локальные непораженные участки кожи с большой осторожностью, чтобы не разнести инфекцию;
- подстригание волос в очаге поражения;
- обработка кожи вокруг гнойников два раза в день раствором салицилового спирта.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
- рекомендуется проведение антибиотикотерапии с использованием полусинтетических макролидов, Пенициллина, Тетрациклина, аминогликозидов, цефалоспоринов последнего поколения);
- при тяжелом развитии заболевания используются глюкокортикостероидные препараты (Гидрокортизон, Метипред и т.д;
- при пиодермиях назначается прием гепатопротекторов (Эссенциале форте, Силибор и т.д.);
- рекомендуется употребление ангиопротекторов (Актовегина, Трентала);
- назначается прием цитостатиков (Метотрексата).
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
- мазь цинковая или салицилово-цинковая паста;
- Левомеколь;
- мазь тетрациклин;
- мазь линкомицин;
- мазь эритромицин;
- мазь гиоксизон и т.д.
Помимо этого, существуют препараты для комплексного лечения, оказывающие противобактериальное, антивоспалительное и противогрибковое воздействие. Наиболее востребованными являются мазь Тимоген и Тридерм.
Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом+Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.
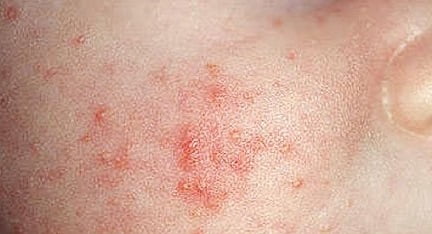
Профилактика
Соблюдение элементарных правил личной гигиены является главной профилактической мерой. Помимо этого, рекомендуется:
- правильно питаться;
- принимать солнечные ванны;
- избегать стрессов и переутомления;
- регулярно проводить витаминотерапию;
- соблюдать режим дня;
- обеспечить ребёнку полноценный сон;
- регулярно стричь ногти;
- укреплять иммунитет;
- своевременно обрабатывать любые повреждения детской кожи;
- бороться с чрезмерной потливостью.
Все профилактические меры, которые помогают избежать заражения детей пиодермией, знакомы родителям. Это их непосредственно родительские обязанности. Если ребёнку с детства прививать здоровый образ жизни, никакие кокки ему будут не страшны. Исключения составляют лишь непредвиденные внешние обстоятельства, которые предугадать невозможно (нечаянная микротравма кожного покрова, контакт с переносчиком возбудителя и т. д.).
Можно ли заразиться пиодермиями от носителя? Причины возникновения гнойничковых высыпаний. Наиболее эффективные методы лечения болезни и ее профилактика.
Лечение пиодермий: эффективные способы и профилактические меры

Пиодермия относится к разделу кожных заболеваний, которые характеризуются гнойно-воспалительными высыпаниями – пиодермиями.
Возбудителями этих поражений являются гноеродные представители кокков, а именно – стрептококки, стафилококки и пиококки. Выделяют первичную и вторичную формы болезни.
Почему появляются пиодермии
На развитие кожных пиодермий влияют внутренние и внешние факторы. К внутренним относят:
- снижение уровня сопротивляемости иммунной системы;
- возраст больного;
- наследственная предрасположенность;
- стрессы и частое переутомление;
- проблемы в функционировании эндокринной системы;
- наличие хронических заболеваний.

Немаловажную роль в формировании нагноений играют экзогенные факторы:
- переохлаждение или перегревание организма и покровов;
- повышенный уровень потливости;
- частое использование химических, обезжиривающих средств в быту;
- наличие ран, ссадин и порезов на коже;
- отсутствие должной гигиены;
- экология.
Факторы риска: кто чаще всего болеет?
В зоне риска находятся маленькие дети и люди со слабой иммунной системой. Пиодермия является распространенной болезнью, как и чесотка с грибком. Ежегодно фиксируется не менее ста тысяч детей, страдающих от представленного заболевания.
Организм ребенка – наиболее благоприятное место для развития вредоносных микроорганизмов. Кожный покров детей имеет очень тонкую структуру, и даже при отсутствии ссадин и царапин, стафилококки со стрептококками могут без препятствий проникнуть вглубь кожи через потовые железы. Распространенным вариантом является проникновение кокков в пупочную рану, от чего та долго заживает. Также деятельность этих организмов приводит к нагноениям.
Малыши в детских коллективах более тесно общаются между собой, нежели взрослые: они играют чужими игрушками или примеряют головные уборы. Проконтролировать это не всегда удается, что и приводит к заражению.
Заразна ли стафилодермия у детей и взрослых

Представленное кожное заболевание относится к контагиозным. Поэтому заразиться им можно от человека-носителя болезни. К вариантам заражения относят:
- объятья с поцелуями и другие разновидности физического контакта в зараженным;
- воздушно-капельный путь, при чихании или кашле;
- орально-фекальный вариант при отсутствии гигиены;
- посредством использования общих вещей (полотенца, расчески, общей посуды).

Как лечат
Лечение стрептодермии происходит при использовании комплексного подхода. Дерматолог или инфекционист учитывает разновидность недуга, его форму тяжести, а также внутренние и внешние факторы, повлиявшие на его развитие.

Устранение болезни чаще происходит при соблюдении этапов:
- устранения неприятной симптоматики посредством препаратов местного назначения (спреев, мазей);
- употребления антибиотиков для устранения патогенных микроорганизмов, провоцирующих заболевание;
- принятия препаратов для повышения иммунитета.
Достижение результата происходит при использовании методов нетрадиционной медицины. В тяжелых формах используют аутогемотрансфузии и УФОК.

Пиодермии нельзя чесать, мыть, намыливать и тереть. Мыть можно лишь те участки покрова, которые не поражены заболеванием. Также запрещается сбривать волосы рядом с очагом поражения, разрешается лишь состригать. Это поможет предотвратить заражения здоровых участков кожи. Использовать 2% процентный раствор йода для обработки ногтей, и тщательно вымывать руки во избежание распространения микроботворных организмов.

Прежде чем назначать лечение, в том числе, приписывать антибиотики, производится бакпосев верхних пораженных слоев кожи. В лабораторных условиях определяется разновидность возбудителя болезни и его восприимчивость к лекарственным средствам.
Представители пенициллиновой группы антибиотиков приписываются реже, так как они обладают меньшей эффективностью, по сравнению с другими. К ним относят Ампиокс с Амоксициллином.
Тетрациклины в виде Доксициклина и Тетрациклина гидрохлорида способствуют подавлению выработке белка бактериями. Но их не рекомендуют назначать беременным и детям. Отличный терапевтический результат дают антибиотики ряда макролидов в виде Эритромицина и Кларитромицина.
Не менее эффективными являются препараты аминогликозидного и цефапспориных рядов. К ним относят Гентамицин, Тобрамицин, Амикацин и Цефазолин, Цефотаксим, Цефалесин соотвестенно.

К препаратам местного назначения относят антисептические и противомикробные спреи с мазями и гелями:
- салициловая кислота (противовоспалительное средство в виде мази, уменьшает рост болезнетворных бактерий, способствует размягчению эпидермиса, заживляет раны);
- перманганат калия (раствор из него обеззараживает кожный покров);
- хлоргексидин (гель уничтожает вредоносные микроорганизмы);
- фукорцин (раствор уменьшает прирост кокков, является противогрибковым);
- зеленка (подавляет прирост бактерий);
- триамцинолон (крем устраняет воспалительный процесс, снижает аллергическую реакцию);
- бетадин (является противомикробным раствором).


Эта терапия представляет собой вариант лечения при использовании препаратов, вызывающих ответ у иммунной системы к конкретным видам бактерий, что спровоцировали недуг. Назначение иммунотерапии происходит в крайних случаях, когда имеется хроническая форма болезни с частыми рецидивами.
В качестве препаратов для терапии используют стрептококковую или стафилококковую вакцину, которая заставляет систему активизироваться для борьбы с бактериями. Подобный принцип действия у стафилококкового анатоксина, бактериофага, а также лейкинферона.
При отсутствии результата после использования предыдущих способов или по причине запущенной формы болезни, используют аутогемотрансфузию. Эта процедура представляет собой переливание крови из одной части кровеносной системы человека в другую (из вен на руке в ягодицы, как правило).
Это необходимо для стимуляции кровообращения в зараженных частях. Посредством представленного способа происходит неспецифическая циркуляция, помогающая активнее бороться с инфекцией.

Ультрафиолетовое облучение крови используется и при пиодермии. Этот вариант используется для быстрой очистки крови без негативных последствий для организма.
Эффект от УФОК при стафилодермии:
- улучшается транспорт кислорода по организму;
- увеличивается вязкость крови;
- выводятся токсические вещества;
- уничтожаются вредоносные бактерии;
- повышается уровень сопротивления иммунной системы.
Положительный результат после процедуры ультрафиолетового облучения сохраняется не менее, чем на полгода. Этот метод можно использовать как самостоятельный, так и в тандеме с антимикробными препаратами.
Профилактика пиодермии кожи

Профилактические меры во избежание заболевания включают в себя:
- соблюдение элементарных правил личной гигиены (мыть руки, стричь ногти, вовремя стирать одежду);
- незамедлительная обработка свежих ран и ссадин;
- своевременное обращение к специалистам за помощью при наличии первых признаков болезни;
- изолирование больного во избежание заражения всех членов семьи;
- использование отдельной посуды, полотенца, расчески, мыла и других средств личной гигиены.
Пиодермией страдает не менее 30-ти процентов всех тех, кому диагностировали кожное заболевание. Лечению эта болезнь поддается, но при условии обращения к специалистам на ранних стадиях. Запущенные варианты требуют более длительного лечения, но при этом возможны рецидивы. Крайняя мера запущенного варианта болезни – ампутация, если речь идет о конечностях.
Полезное видео
Читайте также:


