Ветряная оспа анализ заболеваемости
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
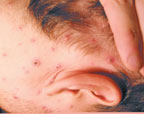 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
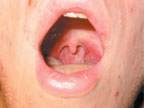 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
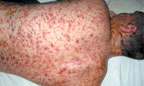 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. - Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. - СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. - М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. - Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. - Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. - М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. - Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
Кафедра эпидемиологии и доказательной медицины
Описательное исследование заболеваемости Ветряной оспой в Аксубаевском районе за 2007-2016гг.
студентка гр. №3603
асс., к.м.н. Назарова О.А.
Г. Казань, 2017 год
Содержание
1. Описательный метод в эпидемиологии и доказательной медицине
2. Эпидемиология и профилактика ветряной оспы
3. Характеристика Аксубаевского района
4. Анализ многолетней динамики заболеваемости ветряной оспой совокупного населения Аксубаевского района за 2007-2016 годы
5. Анализ годовой динамики заболеваемости ветряной оспой совокупного населения Аксубаевского района за 2007-2016 годы
6. Анализ многолетней динамики заболеваемости ветряной оспой в выделенных группах за 2007-2016 годы
Описательный метод в эпидемиологии и доказательноймедицине
Описательные исследования относят к наблюдательным исследованиям. Описание может быть самостоятельным законченным исследованием, в то же время полученные в таких исследованиях новые эпидемиологические данные побуждают исследователей к проведению аналитических исследований, конечный результат которых - выяснение причины возникновения и распространения изучаемой болезни. В этом случае описательное исследование - лишь первый этап полноценного эпидемиологического исследования, отменить который невозможно, так как только при описании выявляют особенности проявлений заболеваемости. На втором этапе, в аналитических исследованиях, их сравнивают с набором и активностью биологических, социальных и природных факторов. Факторы риска рассматривают как достаточные, необходимые и дополнительные причины возникновения и распространения болезней.
Описательное исследование предусматривает получение описательных эпидемиологических данных, т.е. данных о проявлениях заболеваемости. Описать заболеваемость - значит дать характеристику ее распределения во времени в социально-возрастных группах населения и по территории. При этом описание ограничивается наблюдением за заболеваемостью (т.е. без вмешательства в изучаемое явление) и не предполагает проверку гипотез о причинах заболеваний. Описание представляется в виде таблиц, диаграмм и текста, в которых отражены выявленные проявления заболеваемости.
Ретроспективный эпидемиологический анализ - это изучение эпидемиологической обстановки в прошлом, проводимое с помощью совокупности диагностических (логических и статистических) методов с целью получения всех необходимы данных для планирования противоэпидемической работы на следующий год и более отдаленную перспективу.
Смысл ретроспективного анализа заключается в том, что он, во-первых, дает исчерпывающую характеристику эпидемического процесса в статике (уровень в выбранный отрезок времени) и в динамике за прошедший период. Во-вторых, выявляет (должен выявлять) причины и ведущие тенденции их действия, которые определяли эпидемическую ситуацию в прошлом (недавнем прошлом). Эти тенденции носят обычно устойчивый характер, поэтому позволяют экстраполировать полученные данные на последующий период. Кроме того, при ретроспективном анализе определяется эффект действия проводимых мероприятий, особенно если за анализируемый период в них вносились какие-либо изменения.
Ретроспективный эпидемиологический анализ осуществляется ежегодно - по времени он совпадает с ежегодным отчетом о деятельности противоэпидемического учреждения, но это совсем не значит, что он не может быть осуществлен при необходимости в любое время года.
Особенно ценно, если ретроспективный анализ проводится в течение многих лет (ежегодно) по единой схеме. При такой системе работы, как правило, хорошо устанавливаются основные (устойчивые) тенденции в характере и причинах развития эпидемического процесса, прослеживается также действие какого-то случайного явления (вспышки), искажающего общую картину развития эпидемического процесса. Однако при ретроспективном анализе удается констатировать лишь факт имевшей место вспышки, причины ее, как уже сказано, можно установить только при профессионально проведенном оперативном анализе. Надо также заметить, что лишь на основе многолетних данных можно оценить ситуацию за истекающий (истекший) год. Ретроспективный анализ в значительной степени базируется на данных, которые собираются и систематизируются постоянно при оперативном анализе, поэтому от качества выполнения последнего зависит как результативность ретроспективного анализа, так и объем выполняемой при этом работы.
Кроме того, для ретроспективного анализа необходима следующая информация:
1) подробная общая учетная документация об инфекционных заболеваниях, включая ту, которая не могла быть использована при оперативном анализе;
2) данные демографической характеристики населения;
3) данные о социальных и природных факторах, о их возможных изменениях (например, о различиях в отдельные годы уровня среднелетней температуры воздуха);
4) данные о санитарно-гигиенической характеристике системы водоснабжения, питания, жилищ, детских учреждений и т.п.;
5) данные о соблюдении законодательства о специфической профилактике.
При этом, по каждой инфекции изучаются данные, характеризующие временные потери трудоспособности и, кроме того, необходимые сведения о природных и социальных условиях труда и быта различных групп населения (включая проведенные противоэпидемические мероприятия). Анализ показателей заболеваемости за длительный отрезок времени позволяет выявить наиболее устоявшиеся, закономерные, присущие данной территории проявления эпидемического процесса во времени, пространстве и среди различных групп населения. Сопоставление этих проявлений с эпидемически значимыми условиями труда и быта населения дает возможность установить факторы риска.
Нередко, особенно в практической деятельности, эпидемиологи ограничиваются лишь изучением и констатацией особенностей распределения заболеваемости во времени, по территории и среди различных групп населения, без построения гипотез о факторах риска.
Между тем, ретроспективный эпидемиологический анализ должен вскрыть причинно-следственные связи заболеваемости с факторами риска. Причем в их расшифровке важно дойти до таких факторов, влияние которых мы можем ослабить или вообще устранить. Ретроспективный анализ в значительной степени теоретический процесс, вместе с тем, качество анализа зависит от знаний и умений использовать семиотику, диагностическую технику и диагностическое мышление.
Семиотика ретроспективного анализа - учение о проявлениях эпидемического процесса в многолетней и годовой динамике (т.е. на различных территориях и среди различных групп населения).
Диагностическая техника - это совокупность статистических способов обработки информации.
Диагностическое мышление - это собственно творческий процесс, в результате которого логически выдвигаются гипотезы о связях проявлений эпидемического процесса с факторами риска.
Цель анализа - получение исходных данных для определения основных задач по противоэпидемическому обслуживанию и выбора главного направления в профилактике более актуальной информации на будущий год или отдаленную перспективу как совокупность населения так и отдельных социальных групп.
Задачи анализа:
1) установление по каждой нозологической форме инфекции времени риска, территории риска, групп риска и факторов риска;
2) выявление инфекционных заболеваний, имеющих наибольшее эпидемиологическое, социальное и экономическое значение для обслуживаемого населения;
3) прогноз эпидемиологической ситуации на будущий год.
Основные этапы проведения ретроспективного анализа:
1. Составление программы исследования.
2. Сбор и первичная обработка информации по соответствующим разделам.
3. Изучение информации по соответствующим направлениям:
- анализ многолетней динамики заболеваемости совокупного населения
- анализ годовой динамики заболеваемости совокупного населения
- анализ заболеваемости в группах населения, выделенных по эпидемиологическим признакам;
- анализ качества и эффективности противоэпидемических мероприятий
4. Постановка эпидемиологического диагноза.
5. Выявление наиболее актуальных проблем инфекционной патологии на обслуживаемой территории.
Эпидемиология и профилактика ветряной оспы
Этиология.Возбудитель — вирус, для которого характерна малая устойчивость во внешней среде. Иммунологически вирус ветряной оспы тождествен вирусу опоясывающего лишая. Опоясывающим лишаем болеют чаще дети старшего возраста и взрослые, перенесшие ветряную оспу.
Эпидемиология.
Источник инфекции — больной человек, который становится заразным за день до высыпания и опасен до 5-го дня с момента появления последних свежих элементов сыпи. Источником инфекции могут служить также больные опоясывающим лишаем.
Инфекция передается воздушно-капельным путем при самом кратковременном совместном пребывании. Наиболее восприимчивы к ветряной оспе дети в возрасте до 7 лет. Восприимчивость к этому заболеванию высокая. После перенесенной ветряной оспы создается прочный пожизненный иммунитет.
Ветряная оспа склонна к эпидемическому распространению, особенно в городах. Эпидемии заболевания чаще наблюдаются в зимне-весенний период.
Патогенез.
Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, откуда возбудитель попадает в кровь. Он фиксируется в коже и слизистых оболочках. В поверхностном слое кожи вирус вызывает патологический процесс с образованием пятен, папул и везикул.
Клиника.
Инкубационный период продолжается от 11 до 21 дня, чаще 14—17 дней.
Симптомы продромального периода выражены слабо, хотя может наблюдаться скарлатиноподобная сыпь. После повышения температуры до 38 °С и выше (реже при нормальной температуре) на коже различных участков появляется сыпь в виде резко ограниченных розовых пятен. Через несколько часов пятна превращаются в папулы, затем в пузырьки (везикулы), наполненные сначала прозрачным, а впоследствии мутнеющим содержимым. Вокруг везикул появляется красный воспалительный ободок. Через 1—2 дня после появления многие везикулы подсыхают, лопаются или расчесываются больными и на их месте образуются корочки.
Новые высыпания появляются в течение нескольких дней, в результате чего на коже больного одновременно можно обнаружить отдельные элементы сыпи во всех стадиях развития: розеолы, папулы, везикулы, корочки. Такая сыпь называется полиморфной. Больного беспокоит зуд. У части больных высыпания наблюдаются и на слизистой оболочке рта, носоглотки, гортани, половых органов и т.д. Появившиеся на слизистой оболочке пузырьки быстро превращаются в поверхностные эрозии с желтовато-серым дном.
Лихорадочный период продолжается от 2 до 5 дней, а при обильном и продолжительном высыпании — до 8—10 дней. Подъемы температуры связаны с новыми приступами высыпаний и сопровождаются ухудшением
общего состояния: нарушается сон, снижается аппетит, ребенок становится раздражительным, капризным.
Встречаются легкие, атипичные формы ветряной оспы, когда при нормальной температуре на коже появляются незначительные высыпания. У ослабленных детей могут наблюдаться тяжелые формы ветряной оспы — пустулезная, буллезная, геморрагическая, гангренозная и др. При тяжелом течении болезни нередко возникают осложнения: ларингит, ложный круп, различные формы пиодермии, рожа, стоматит, отит, лимфаденит, бронхопневмония, нефрит и др.
Диагноз.
Ветряная оспа диагностируется на основании клинических данных и эпидемиологического анамнеза.
Лечение.
Больным назначают постельный режим, гигиеническое содержание, теплые ванны со слабым раствором калия перманганата после прекращения высыпания сыпи. Необходимо коротко стричь больному ногти, следить за чистотой его рук. Элементы сыпи смазывают 1—3% раствором калия перманганата или бриллиантового зеленого либо присыпают тальком. При появлении гнойных осложнений назначают антибиотики и сульфаниламидные препараты.
Профилактика.
Поскольку заражение ветряной оспой происходит между людьми по воздуху, и при этом заразность составляет практически 100%, то есть все, кто соприкасался с больным или даже находился в помещении, где был больной, заболевают.
Возбудитель ветряной оспы очень нестоек и быстро погибает во внешней среде. Поэтому чтобы не заболеть, а тем более, чтобы не допустить широкого распространения болезни, надо принимать определенные меры, именуемые неспецифической профилактикой.
Дата добавления: 2018-02-15 ; просмотров: 769 ;
Инфекционные и паразитарные заболевания
Общее описание
Ветряная оспа, ветрянка (лат. varicella — варицелла) — это острая вирусная инфекция, передающаяся воздушно-капельным путем и характеризующаяся папуловезикулезными полиморфными высыпаниями и симптомами интоксикации. Ее возбудитель — вирус Varicella Zoster. Он является причиной возникновения двух внешне непохожих болезней: ветряной оспы, от которой страдают дети, и опоясывающего лишая — болезни лиц зрелого возраста. Варицелла зостер отличается крайней неустойчивостью к условиям внешней среды.
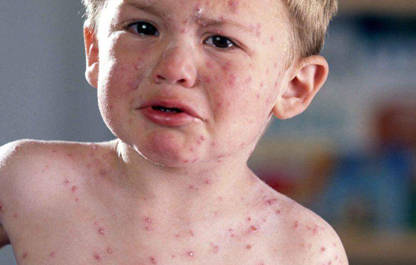
Источник инфицирования — заболевший человек, считающийся заразным еще за сутки до продромальных явлений, а затем на продолжении пяти дней с момента последнего высыпания. Основные виды переноса инфекции — воздушно-капельный, контактно-бытовой и контактный, самый редкий — трансплацентарный. Болезни подвержены дети от 6 месяцев до 7 лет от роду. У взрослых эта болезнь редка, так как все переносят ее в детстве. К ветряной оспе существует тотальная восприимчивость. Перенесенная ветрянка формирует пожизненный иммунитет, хотя в единичных случаях можно заразиться повторно.
Симптомы ветряной оспы
Инкубационный период ветрянки составляет порядка 3-х недель.
- Продром длится 1 день, в это время появляются скарлатиноподобная сыпь, которая в течение нескольких часов исчезает, лихорадка порядка 37–38 ⁰С, развивается интоксикация.
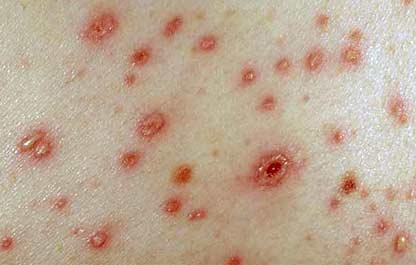
Высыпания при ветрянке случаются уже в первые сутки интоксикации с последующими подсыпаниями не протяжении пяти дней — это пятна, пузырьки и корочки одномоментно. Они покрывают весь кожный покров и слизистые. Всего за один день красное пятно трансформируется в пузырек с прозрачным содержимым, мутнеющим в течение 1–2 дней, затем пузырек подсыхает до корочки, отпадающей через 2–3 недели. Маркером того, что больной уже не заразен, служит прекращение подсыпаний. Высыпаниям обычно сопутствует зуд.- Лихорадка 37–39 °С держится весь период высыпаний.
- Возможно увеличение в размерах регионарных лимфатических узлов.
- Период реконвалесценции продолжается около 3-х недель с момента прекращения высыпаний и характеризуется отпадением корочек.
Диагностика
Основывается на типичной клинической картине заболевания. Обязательно проведение общеклинических анализов и иммунологического обследования. При наличии осложнений, а также с целью дифференциальной диагностики применяют следующие лабораторные диагностические методы: вирусологическое исследование, реакцию иммунофлюоресценции, иммуноферментный анализ, полимеразную цепную реакцию.
Лечение ветряной оспы
Обычно заболевший изолируется дома. Основная роль отводится препаратам против герпес-вирусов, иммуномодуляторам и иммуностимуляторам. Назначение антибиотиков целесообразно только при развитии бактериальных осложнений. На период лихорадки показан постельный режим, обильное щелочное питье, обработка элементов сыпи антисептиками. При наличии зуда — антигистаминные препараты. Для купирования симптомов лихорадки не рекомендуется детям применять аспирин из-за опасности развития синдрома Рейе. Лучше с этой целью использовать другие НПВС. При развитии осложнений показано применение симптоматических препаратов соответствующих групп. Продолжительность лечения — до 14 дней. Необходим медотвод от прививок на два месяца.
Имеются противопоказания. Необходима консультация специалиста.



- Ацикловир (противовирусное средство). Режим дозирования: внутрь, при среднетяжелых формах назначается по 20 мг/кг 4 раза в сутки. При тяжелых формах заболевания возможно назначение ацикловира внутривенно по 5-12 мг/кг 3 раза в сутки на физиологическом растворе в течение 5-7 дней.
- Парацетамол (анальгезирующее, жаропонижающее средство). Режим дозирования: внутрь, взрослым и подросткам старше 12 лет: по 1-2 табл. до 4 раз в день (не более 4 г в сутки). Детям: в возрасте 6-12 лет по 0,5–1 табл. 4 раза в сутки, до 6 лет (с 3 мес.) — 10 мг/кг.
- Интерферон (противовирусный, иммуномодулирующий препарат). Режим дозирования: интраназально, раствор закапывают по 5 капель в каждый носовой ход через каждые 1-2 часа не менее 5 раз в сутки в течение 2-3 дней.
Рекомендации
Рекомендуется консультация педиатра и инфекциониста.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 700 | 500 | 128 | 25 | 10 | 0 | 0 | 700 | 500 | 128 | 25 | 10 | 0 |
Что нужно пройти при подозрении на ветряную оспу
Если концентрация антител к возбудителям ветряной оспы очень высока или нарастает со временем, это свидетельствует о заражении данной инфекцией.
При ветрянке отмечается относительный лимфоцитоз (Lymph) (более 35%).
Читайте также:


