Ветрянка при сахарном диабете у взрослого
Ветряная оспа, вызываемая герпетическим вирусом Varicella Zoster, относится к классическим детским капельным инфекциям (высоко заразные заболевания, имеющие преимущественно воздушно-капельный механизм передачи). Взрослые болеют редко, поскольку наибольший пик заболеваемости отмечается с 3-х до 6-ти лет. К 14-ти годам, у большинства людей вырабатывается стойкий иммунитет, поэтому ветряная оспа у взрослых встречается достаточно редко.
Содержание:
Повторная ветрянка у взрослых
Исключение составляют больные с иммунодефицитами, у них возможно появление опоясывающего лишая уже после первого контакта с вирусом.
Иногда, ветрянка у взрослых может развиваться повторно. Такая картина наблюдается у больных, которые в детстве переболели стертой или легкой формой. Однако, такие случаи встречаются достаточно редко, как правило, после ветрянки формируется стойкий иммунитет на всю жизнь.
Как узнать болел ли в детстве ветрянкой
Самый легкий способ – это спросить у родителей. Если они затрудняются ответить на этот вопрос, можно уточнить информацию в поликлинике, попросив посмотреть врача записи в амбулаторной карте.
Также можно сдать кровь на иммуноглобулины к Varicella Zoster.
Как у взрослых начинается ветрянка?
Ветряная оспа у взрослых начинается также как и у детей, после окончания инкуб.периода (у взрослых период инкубации вируса, чаще всего, составляет от 11-ти до семнадцати дней), начинается продромальный период, длящийся один-два дня.
Ветрянка у взрослых чаще сопровождается выраженным продромальным периодом. Первые признаки ветрянки у взрослых проявляются общей слабостью, разбитостью, общими интоксикационными симптомами, повышением температуры. Возможно появление мелкопятнистой эритемы.
После окончания продромального периода начинается период высыпаний.
Симптомы ветрянки у взрослых
Обязательным проявлением ветрянки и у взрослых, и у детей является везикулярная сыпь. У детей болезнь может протекать в стертых формах, сопровождаясь появлением незначительного количества везикул (возвышающихся над поверхностью кожи пузырьков с плотными стенками и прозрачной жидкостью внутри). Ветрянка у взрослых, как правило, сопровождается обильной сыпью как на коже, так и на слизистых оболочках.
Фото начальной стадии ветрянки у взрослых

Высыпания при ветрянке
Фото ветрянки у взрослых:

Сыпь при ветрянке у взрослых
Длительность периода высыпаний зависит от тяжести заболевания и может доходить до десяти дней. Однако у большинства больных, подсыпания появляются в течение трех – пяти дней.
Везикулярные элементы появляются на коже волосистой части головы, слизистых, конъюнктивах, покрывают лицо и туловище больного. Ветрянка у взрослых чаще сопровождается появлением сливных элементов сыпи, после которых образуются специфические рубцы на коже.
Везикулярная сыпь характеризуется сильным зудом, иногда могут отмечаться жжение и болезненность высыпаний. Расчесывать везикулы нельзя, так как их жидкость содержит огромное количество вируса. Сдирание везикул приводит к появлению еще большего числа пузырьков и увеличивает риск образования шрамов.

Так могут выглядеть шрамы после ветрянки
Для неосложненной ветрянки характерно наличие в пузырьках прозрачной жидкости. При осложненном течении, содержимое пузырьков может приобретать гнойный (пустулезная форма) или кровянистый характер (геморрагический вариант). Осложненные формы ветряной оспы в обязательном порядке должны лечиться в условиях стационара.
Динамика высыпаний у взрослых (превращение пятен в папулы, везикулы, иногда в пустулы) и корочки, не отличается от динамики у детей. Для подсыпаний характерна волнообразность. За счет этого формируется ложный полиморфизм высыпаний, когда на коже больного обнаруживаются и подсохшие корочки, и свежие везикулы.

Стадийность сыпи при ветряной оспе
Заразный период при ветрянке у взрослых длится столько же, сколько и в у детей (2-х последних дня инкуб.периода + 5-ть дней после появления последних везикулярных подсыпаний).
Каждая волна свежей везикулярной сыпи сопровождается появлением лихорадки, усилением слабости, головными болями, ломотой в мышцах и суставах.
Можно ли мыться при ветрянке?
Мыться можно после того, как подсохнут все старые везикулы и перестанут появляться новые. Купаться следует в теплой воде. Использовать мочалку и тереть кожу нельзя. После купания следует промокнуть кожу мягким полотенцем и обработать антисептическим спреем или лосьоном (Каламин ® , Циндол ® , Флоцета ® , гелем ПокСклин ® ).
Чем опасна ветрянка у взрослых?
У взрослых ветрянка чаще протекает в тяжелых формах, с длительными, массивными подсыпаниями везикул и высокой температурой. Также, у них чаще остаются глубокие рубцы после отпадания корочек. Последствия ветрянки у взрослых женщин и мужчин не отличаются.
Наибольший риск формирования осложнений (ветряночные энцефалиты, менингиты, нефриты, миокардиты, пневмонии, пиодермии, абсцессы и т.д.) отмечается с пятого по десятый день.
В некоторых случаях, болезнь может протекать в атипичных формах (пустулезных, геморрагических, гангренозных, буллезных, генерализированных), имеющих крайне тяжелое течение.
При пустулезной форме отмечается нагноение содержимого пузырьков из-за присоединения бактериальной инфекции. После пустулезной ветряной оспы остаются глубокие рубцы.
При буллезном варианте ветряной оспы, везикулярная сыпь становится сливной, образуются вялые буллы. Их содержимое часто нагнаивается. Объемные буллы вскрывают хирургическим путем. После их прорыва остаются длительно мокнущие и плохо заживающие раны. В дальнейшем, могут оставаться шрамы.
Геморрагический вариант заболевания характеризуется появлением в пузырях геморрагического содержимого (кровь). Чаще всего, такая картина отмечается у пациентов, принимавших цитостатики или кортикостероиды, а также страдающих гемобластозом или геморрагическим диатезом.

Геморрагическая форма ветряной оспы
Геморрагическая ветряная оспа у взрослых и детей, имеет неблагоприятный прогноз и часто сопровождается массивными кровотечениями, кровавой рвотой и быстрым развитием нейротоксикоза.
При развитии гангренозной ветряной оспы отмечаются геморрагические пузырьки с воспалительным ободком. В дальнейшем, вокруг пузырьков начинают образовываться некротические очаги. После отпадения корочек, обнажаются глубокие, плохо заживающие язвы (язвы часто сливаются, образуя обширные раневые поверхности).
Ветрянка при беременности в 1, 2, 3 триместре
Ветрянка во время беременности, перенесенная до двадцатой недели, может стать причиной развития у малыша врожденной ветрянки. Заболевание приводит к тяжелому повреждению нервной системы, глаз (врожденная катаракта) и конечностей ребенка, развитию аплазии головного мозга. Также, возможно поражение кожных покровов, в виде зигзагообразных рубцов.
Если мать заболела ветрянкой на поздних сроках, может развиться ветрянка новорожденного, как правило, протекающая в тяжелой генерализированной (висцеральной) форме. Заболевание сопровождается массивными везикулярными высыпаниями на внутренних органах малыша. Поражается печень, почки, головной мозг, поджелудочная железа, развивается нейротоксикоз. В пораженных органах формируются некротические очаги. Как правило, заболевание заканчивается летальным исходом.
Даже в случае, если женщина, вынашивающая ребенка, болела в детстве ветряной оспой, ей запрещено контактировать с больными. Это связано с тем, что у нее может возникнуть опоясывающий герпес, что также может стать причиной инфицирования плода Varicella Zoster.
Как лечить ветрянку у взрослых?
Основные принципы терапии ветряной оспы у взрослых и детей не отличаются. Больной изолируется на весь период заразности. В помещении, где он находится, должна проводиться частая влажная уборка, рекомендованы проветривания. Необходимо понимать, что общая длительность заболевания у всех пациентов индивидуальна и быстро вылечить ветряную оспу не выйдет.
Пациенту назначается щадящая диета и обильный питьевой режим. Лечение ветрянки у больных с легкими и среднетяжелыми формами ветряной оспы (без осложнений) может проводиться дома. Тяжелые пациенты, а также беременные и лица с иммунодефицитом, лейкозами, гемобластозами, злокачественными опухолями, сахарным диабетом и т.д., должны лечиться в стационаре.
Назначение ацикловира ® при ветрянке у взрослых целесообразно при тяжелом течение болезни.

Высыпания смазываются зеленкой или фукарцином ® . Бесцветное средство от ветрянки не применяется, так как обработка зеленкой проводится не только с целью подсушивания везикул, но и для контроля новой сыпи и отсчета окончания периода заразности.
При необходимости могут быть показаны препараты интерферона и антибиотики (при присоединении бак. флоры).
При сильном зуде, лечение ветрянки дополняют назначением антигистаминных средств (Диазолин ® , Эриус ® , Лоратадин ® , Супрасин ® и т.д.).
При поражении слизистых половых органов применяют спрей Эпиген Интим ® . Для обработки кожи может использоваться гель ПоксКлин ® , лосьен Циндол ® .
После отпадания корочек, кожа может обрабатываться Пантенолом ® или бепантеновой мазью.
Прививка от ветрянки взрослым
Профилактика ветрянки у взрослых при помощи вакцины показана пациентам из группы риска (ВИЧ, лейкозы, длительный прием цитостатиков, иммунодепрессантов и т.д.) по эпидемическим показаниям.
[youtube.player]Сахарный диабет в настоящее время не является редким заболеванием. Количество пациентов с таким диагнозом растет стремительными темпами. Этот факт заставляет многих людей выяснять, от чего бывает сахарный диабет и зависит его появление, чтобы максимально исключить возможные факторы. Коварность и опасность заболевания заключается в том, что подобранное лечение позволяет пациентам лишь поддерживать свой организм, но не дает возможности избавиться от недуга полностью.
Как появляется диабет?

Инсулин в человеческом организме оказывает прямое влияние на обмен углеводов. Он регулирует поступление в клетки оптимального количества глюкозы, способствует синтезу этого вещества и повышению его запасов в печени благодаря метаболизму гликогена. Инсулин способен подавлять распад белков и отвечает за рост мышечной массы.
Возникновение сахарного диабета объясняется недостаточным производством инсулина или нарушением восприимчивости клеток к этому гормону. Если вырабатывается малое количество инсулина, то патологический процесс в поджелудочной железе чаще всего вызван разрушением островков Лангеранса, которые продуцируют гормон. В результате может развиться диабет 1 типа. Если выработка инсулина происходит в нужном количестве, но наблюдается потеря чувствительности к нему со стороны клеток, у пациентов также выявляется сахарный диабет, но уже 2 типа. В таком состоянии глюкоза продолжает циркулировать в крови и не проникает в клетки.
В результате развития заболевания накапливается гликированный гемоглобин, который может привести к серьезным сосудистым осложнениям, поражениям нервной системы и суставов.
Следствием недостаточной переработки глюкозы являются такие последствия:
- Появляется слабость в мышцах;
- Наблюдаются перебои в работе сердца;
- Ослабевают скелетные мышцы;
- Увеличивается нагрузка на суставы и кости;
- Происходит скопление токсинов, повреждающих сосуды почек, глаз.
Первыми признаками болезни являются:
- Боли в конечностях, которые усиливаются в ночное время;
- Частое мочеиспускание, которое сочетается с постоянным чувством жажды;
- Сухость в полости рта;
- Потеря веса, характерная для диабета первого типа;
- Длительное заживление появившейся раны;
- Ожирение, присущее болезни второго типа;
- Кожный зуд.
Диабет обязательно требует постоянного контроля показателя глюкозы в крови, соответствующей инсулинотерапии или лечения таблетками, а также полного изменения всего образа жизни человека.
Сахарный диабет: от чего бывает и зависит его появление
Диабет любого типа характеризуется повышенным показателем глюкозы в крови. Сахар является питательным материалом, который обеспечивает организм человека необходимой энергией. Инсулин, производимый поджелудочной железой, способствует усвоению глюкозы клетками. Нарушение процесса выработки этого гормона для нейтрализации излишек в крови сахара приводит к развитию диабета.
Провоцирующие факторы для возникновения заболевания:
- Избыточный вес.
- Инфекции вирусного характера.
- Генетическая предрасположенность.
- Постоянное пребывание в состоянии стресса.
- Беременность.
- Малоподвижный и в основном сидячий образ жизни.
- Алкоголизм.
- Прием лекарственных препаратов.
- Другие патологии организма.
- Неправильное и несбалансированное питание, вызывающее нарушение обмена веществ.
Диабет 2 типа чаще всего появляется у людей, склонных к ожирению или уже имеющих лишние килограммы. Избыток веса часто становится следствием перегрузки организма и нарушения метаболических процессов, которые вызваны обилием жирной пищи, сладостями и неправильным питанием.
Риск заболеть диабетом выше у пациентов, в семье которых уже были зафиксированы подобные случаи. Но даже при отсутствии генетической предрасположенности избыточный вес может привести к сахарному диабету. При первой степени ожирения шанс стать диабетиком увеличивается вдвое, а третья степень приближает к болезни в 10 раз быстрее.
У людей с лишним весом исчезает свойство клеток воспринимать инсулин на уровне жировых тканей. Это в результате приводит к полной потере восприимчивости гормона или только частичной его утрате. Если вовремя начать борьбу с таким фактором развития диабета, как ожирение, можно уменьшить возможность развития болезни.
Многие инфекционные заболевания (ветрянка, грипп, краснуха) способны вызвать сахарный диабет. Риск появления диабета становится выше на 25%, если человек перенес краснуху. Это происходит в результате сбоя в работе системы, которая отвечает за выработку антител. Особое внимание стоит уделять людям, которые имеют плохую наследственность.
Здоровый человеческий организм воспринимают вирусы любого происхождения, как чужеродный материал и атакует антителами. Ослабленный организм по-прежнему продолжает производить антитела, даже когда вирус уже отсутствует. В результате поражаются собственные клетки. Чаще всего под удар попадают клетки поджелудочной железы, где производится инсулин.
Наличие в семье людей с заболеванием сахарный диабет увеличивает риск развития этой патологии в 6 раз. Это объясняется присутствием антиген. Они при определенном сочетании формируют к сахарному диабету предрасположенность. Если оба родителя болели диабетом, то риск возникновения этого недуга у ребенка составляет 60%. При постановке диагноза только матери или отцу вероятность заболевания у следующего поколения не превысит 30%.
Диабет, передающийся по наследству, проявляется чаще всего у детей до 20 лет. Если ребенку поставлен этот диагноз в ранний период, его дети будут подвержены большому риску заболевания диабетом. Болезнь может даже не проявиться у человека, если в его семье уже были диабетики. Для этого нужно, чтобы не было влияния провоцирующих факторов.
Для активации диабета 1 типа нужен определенный вирус, который способен поразить клетки поджелудочной железы. Заболевание может передаваться через поколение. Диабет 2 типа в основном передается доминантно и выявляется у следующего поколения. Вероятность унаследовать заболевание выше, если диабет диагностирован в семье по отцовской линии.
Часто нервное перенапряжение является фактором, способным спровоцировать появление диабета. Вероятность постановки этого диагноза увеличивается в несколько раз, если человек имеет генетическую предрасположенность и избыточный вес. Если же родственники пациента не болели диабетом, то болезнь может развиться только лишь от стресса. Это объясняется тем, что во время нервного напряжения в организме выделяются определенные вещества, которые способны снизить клеточную чувствительность к инсулину или вовсе ее заблокировать.
Терапия некоторыми фармацевтическими препаратами способна привести к проявлению признаков диабета.
К таким лекарственным средствам относятся:
Сахарный диабет может стать следствием других патологий в организме.
- Недостаточность (хроническая) коры надпочечников;
- Атеросклероз;
- Аутоиммунное воспаление щитовидной железы;
- Артериальная гипертензия;
- Последствия радиоактивного облучения;
- Акромегалия;
- Диффузный токсический зоб.
Эти заболевания могут снизить чувствительность к инсулину или привести к поражению клеток поджелудочной железы. Патогенные изменения в сосудах органа ухудшают его питание, что вызывает нарушения в транспортировке и производстве гормона для нейтрализации глюкозы.
Чрезмерное употребление алкогольной продукцией способствует разрушению клеток, которые отвечают за производство инсулина. Предотвратить такой необратимый процесс можно, если придерживаться минимальных доз алкоголя или исключить его полностью.
Во время беременности некоторые женщины сталкиваются с таким понятием, как гестационный сахарный диабет. Он обычно проходит после рождения малыша.
Причиной возникновения такого заболевания является чрезмерная нагрузка на эндокринную систему будущей мамы. Поджелудочная железа не может производить большое количество инсулина, чтобы перекрыть изобилие поступающей сладкой и жирной пищи.
У беременных происходит обострение всех скрытых недостатков в работе организма. Ребенок, рожденный от матери с выявленным диагнозом в период беременности, может унаследовать патологию эндокринной системы и заболеть диабетом первого типа.
Симптомы диабета, исчезнувшие после родов, могут вновь вернуться к женщине после 40 лет. В таком случае возникнет заболевание второго типа.
К факторам, способным спровоцировать сахарный диабет после беременности, относятся:
- Гестационный диабет;
- Избыток массы тела за время беременности;
- Рождение ребенка весом более 4 кг или с пороками развития;
- Замершая беременность или рождение мертвого ребенка.
Профилактика диабета
Уменьшить риск развития заболевания можно с помощью соблюдения профилактических рекомендаций.
К ним относятся:
- Контроль массы тела и показателя глюкозы в крови. Для этого достаточно приобрести напольные весы и прибор для измерения сахара (глюкометр). Человеку, который стал резко терять вес или прибавлять, нужно обратиться к эндокринологу. Врач поможет подтвердить или опровергнуть начало развития диабета.
- Сбалансировать питание. Достаточно исключить продукты, вызывающие ожирение, вредную пищу и не злоупотреблять сладостями.
- Организовать дробное питание (до 5 или 6 раз в сутки).
- Не переедать.
- Больше двигаться и делать зарядку.
- Максимально исключить стрессовые ситуации, не расстраиваться по пустякам и учиться сохранять спокойствие в сложных моментах.
Причины возникновения ветрянки у взрослых
Единожды переболев ветрянкой больше этой инфекции можно не опасаться. От ветрянки у человека формируется стойкий иммунитет. Именно потому не выдумка, а абсолютно реальны истории о том, что знакомых детей водят в гости друг к другу, стоит лишь одному заразиться ветрянкой.
Вирус ветрянки относится к семейству герпевирусов и называется Varicella zoster. Распространяется он воздушно-капельным путем, способен перемещаться в воздухе на метровые расстояния. Из помещения в помещение, в том числе и через вентиляцию, вирус благодаря своим мелким размерам с легкостью проникает. Источником вируса служит человек, находящийся в состоянии активной болезни или только в конце инкубационного периода. Инкубационный период оценивается в 10-21 день с момента заражения вирусом. Хоть вирус характеризуется как повышенной заразности и летучести, но он совершенно не устойчив ко внешней среде, а значит, источником заражения третьи лица и предметы не являются.
С первых суток проявившихся симптомов человек нуждается в строгом карантине, поскольку рискует уже тот, кто пройдет следом за ним в лифте, коридоре, тому подобных помещениях.
В то же время контакт с больным для взрослого человека и даже ребенка вовсе не означает обязательное заражение. Дело в состоянии иммунитета. Конечно же, иммунитет взрослого человека крепче и сформированнее, чем у ребенка, но иногда ослабевает и он. Защитные функции организма могут снижаться на фоне тяжелого перенесенного заболевания, проводимого лечения, сильного стресса и прочих неблагоприятных факторов.
Еще одна причина возникновения ветрянки у взрослых кроется в контакте с больным опоясывающим лишаем в стадии обострения. Будучи вирусом, родственным опоясывающему лишаю, ветрянка может настичь опять же человека с подавленным иммунитетом.
В зоне особого риска находятся беременные женщины. Вакцинация беременных не производится. Если для самой женщины болезнь будет протекать ровно с теми же рисками, что и для других взрослых, то особую опасность вирус представляет непосредственно для плода. Как и с большинством других инфекционных заболеваний, в случае с ветряной оспой наибольшие риски припадают на первый триместр беременности и дни накануне родов:
- в начале беременности вирус ветрянки может привести как к непроизвольному аборту, выкидышу, рождению мертвого ребенка, так и к разнообразию врожденных патологий;
- от женщины, рожающей в состоянии болезни, вирус может передаться новорожденному, у которого провоцируется ветряночная пневмония; это опасно летальным исходом.
Если женщина перенесла ветрянку в начале беременности, то последующие ультразвуковые исследования и прочие методы диагностики нацелены на выявление или исключение врожденных аномалий у плода. Если вирус настигает к концу срока, то можно предпринять попытку задержать роды. В крайнем случае, применяют иммуноглобулины, которые содержат антитела к возбудителю заболевания.
Профилактика ветрянки у взрослых
Если вы думаете, что переболеть ветрянкой можно и нужно, что это доступный способ профилактики тяжелой его формы во взрослом возрасте, то помните, что обострения опоясывающего лишая не ограничиваются одним разом. Это заболевание не менее неприятное, чем сама оспа. Сопровождается оно невыносимыми жгучими болями.
Чтобы не допустить ни ветрянки, ни опоясывающего лишая впоследствии, отличным способом профилактики оказывается вакцинация. Сформированный от нее иммунитет нельзя назвать пожизненным, однако характеризуется он как стойкий и длительный. Необходима ли вакцина на данный момент, остались ли в крови антитела к вирусу Varicella zoster после предыдущей вакцинации, покажет анализ крови из вены. При наличии антител необходимость в вакцинации отпадает.
Вакцина содержит в себе живой ослабленный штамм. Выполняется в две инъекции, с разницей в 1-2 месяца. Подходит как для плановой, так и для экстренной вакцинации. Последняя предпринимается в последующие 72 часа после первого контакта с больным. Вакцинация целесообразна как и для взрослого человека, так и для детей старше одного года. Уместно проводить вакцинацию от ветрянки в комплексе с прививками против кори, паротита и краснухи.
Вакцинация против ветряной оспы может обусловить ряд побочных эффектов. Среди самых частых, но вовсе не обязательных побочных эффектов - легчайшие симптомы ветрянки, повышение температуры тела. Однако это не повод для отказа от вакцинации. Настоящим поводом задуматься о необходимости вакцинации скорее окажется аллергическая реакция, в частности на желатин и другие компоненты вакцины.
Симптомы ветрянки у взрослых
Симптоматика ветрянки у взрослых во многом похожа на проявления болезни в детском возрасте. Однако каждый симптом переносится организмом на порядок тяжелее.
Начинается ветрянка у взрослых внезапно, острой вспышкой. Среди выразительных признаков:
- общая слабость и ломота в теле,
- головная боль,
- тошнота, иногда и рвота, указывающая на развитие интоксикации в организме,
- лихорадка - температура повышается резко до 39-40°С,
- специфическим признаком ветрянки у взрослых считается увеличение лимфоузлов - заушных и шейных - они достигают видимых глазом размеров, напрягаются и становятся болезненными,
- и самый явный признак оспы - сыпь.
Сыпь во время ветрянки у взрослых, как и у детей, отличается некой специфичностью:
- очень сильно зудит и жжет, буквально лишая человека сна,
- начинается с живота и бедер,
- по плечам и груди распространяется вверх,
- в последнюю очередь поражает лицо и волосистую часть головы,
- может распространяться не только по коже, но и по слизистым оболочкам организма - полость рта и слизистая оболочка глотки, иногда даже слизистая половых органов,
- только что возникнувшее высыпание - это небольшой красный бугорок, постепенно трансформирующийся в прозрачный пузырек,
- прозрачные пузырьки в своем основании сохраняют красный цвет, а внутри содержат жидкость,
- легко лопаясь, пузырьки превращаются во влажные язвочки (везикулы), которые сверху покрываются тонкой корочкой,
- несколько недель может пройти до момента самостоятельного отторжения корочки, что и считается завершением болезни
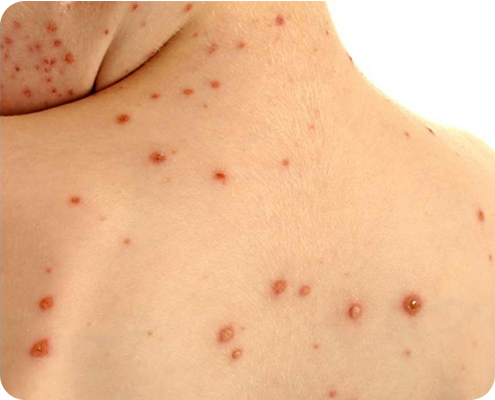
Образование сыпи длится 3-5 дней. За это время первые бугорки успевают лопнуть и превратиться в язвочки, в то время как последние только появляются. Зачастую на теле больного можно одновременно наблюдать и их, и красные пятна, и бугорки, и высохшие корки. Потенциально опасным для окружающих человек перестает быть, как только у него отвалится последняя корочка лопнувшей везикулы.
Осложнения ветрянки у взрослых
Самое распространенное осложнение ветрянки у взрослых - это инфицирование кожи как следствие сильного расчесывания зудящей сыпи. В идеале сыпь вовсе не нужно трогать - чесать ее, сдирать корки, выдавливать содержимое (особенно во сне) - но это достаточно сложно. Повредить пузырьки можно банальным обтиранием тела полотенцем. Соблюдать осторожность и максимальную аккуратность с высыпаниями необходимо для того, чтобы не допустить инфицирования, нагноения, а иногда и некротических процессов в пустулах. Если преждевременно содрать корочки с пустул, образуется так называемая оспина, со временем превратившаяся в рубец. Необходимо быть готовым к тому, что сыпь от ветрянки у взрослых держится дольше, распространяется обильнее, а высыхание и отторжение корочек также продолжительнее.
Всегда существует риск таких отяжеленных форм ветрянки как геморрагическая и гангренозная. Первая происходит из-за поражения кровеносных сосудов, и тогда содержимое пузырьков содержит примеси крови. Вторая обусловлена процессами гниения внутри высыпаний, и как результат образуются глубокие язвы с высочайшим риском инфицирования.
Другими источниками инфекции на коже и слизистых в случае ветрянки у взрослых рискуют стать несоблюдение банальных мер гигиены, расчесывание сыпи грязными руками/ногтями, игнорирование использования специальных заживляющих и антисептических средств наружного применения и т.д. Риск инфицирования язвочек у взрослых гораздо выше, чем у детей.
Важно отметить, что инфицирование пустул - не единственная опасность, инициированная вирусом ветряной оспы. Во взрослом, а тем более в подростковом и преклонном возрасте в разы возрастает опасность развития следующих осложнений ветрянки:
- ветряночная пневмония - проникновение вируса в бронхолегочную систему чаще наблюдается у лиц с нарушениями иммунной системы, особенно у подростков и беременных женщин;
- утрата зрения, неврит зрительного нерва - если вирус оспы из-за несоблюдения гигиены распространится на роговицу глаза (например, если растереть глаза руками сразу же после расчесывания папул), высыпания могут проявиться даже на белке глаза, а также на висках, под глазами и над веками; в этом случае на месте пузырьков останутся шрамы, это отражается на состоянии зрения вплоть до полной его утраты;
- артрит или воспаления суставов происходит, если вирус проникнет в суставные сумки, сами суставы; боль, как и ломота в мышцах проходит вместе с нейтрализацией сыпи;
- менингит и энцефалит, поражение мозжечка и ядер черепных нервов - неблагоприятное течение ветрянки, происходящее, когда вирус ветряной оспы достигает нервных клеток и мозговых оболочек; основные симптомы - головная боль, тошнота, судороги, потеря сознания, нарушение координации движений и чувства равновесия, паралич лицевых мышц;
- ветряночный трахеит или ларингит - основное течение ветрянки у взрослых, реже у детей, сопровождается кашлем и болью в горле; это будет иметь место, если разовьются высыпания на слизистых оболочках дыхательных путей и глотки, и будут они обильными;
- острый стоматит - донимает больного, когда ветряночные язвочки локализуются на слизистой полости рта и деснах;
- вульвит у женщин и баланопостит у мужчин развиваются, когда пузырьковая сыпь возникает на половых органах.
Как лечить ветрянку у взрослых?
В то же время в последние дни инкубационного периода и в первые дни обострения вируса найти силы на обычный жизненный темп удастся. Не совершайте такую оплошность, даже если имеется множество безотлагательных дел. Подумайте не о себе, так о людях, с которыми будете контактировать. В эти сроки именно вы - источник вируса. Если вы имели неосторожность контактировать со взрослым или ребенком с явными признаками ветряной оспы, соблюдайте внимательность к своему самочувствию в последующие 10-21 день. Самое разумное в первые трое суток после контакта пройти вакцинацию.
Если же заражения избежать не удалось, если вы остались дом в постели, то этим лечение ветрянки не ограничивается. Целесообразной будет консультация профильного специалиста, но отправляться в поликлинику больному ветрянкой строго не рекомендуется. Нужно вызывать врача на дом и информировать диспетчера о подробностях своего клинического случая.
Терапевт после осмотра сделает соответствующее заключение и откроет больничный лист. Закрыть его удастся только, когда доктор удостоверится, что на вашем теле не осталось ни пустул, ни подсохших корочек. Родителям, чей ребенок более ветрянкой, также открывают больничный лист. Цель - всегда минимизировать риски инфицирования для лиц, находящихся в контакте с источником вируса.
Что касается самого лечения, то оно в преобладающем числе случаев носит симптоматический характер. То есть назначаются средства для облегчения зуда и жжения сыпи. Обычно это препараты на основе противовирусных компонентов, интерферона. Если доктор видит присоединение инфекции к ранкам, то может назначить антибиотики, как для приема внутрь, так и для местного использования. Еще одним симптомом, требующим фармацевтического воздействия оказывается температура тела. Она повышается резко и до гранично допустимых значений (39-40°С). Терпеть такую температуру ни в коем случае нельзя, а потому назначаются жаропонижающие, например, на основе ибупрофена или парацетамола.
Если избежать возникновения шрамов от ветрянки у взрослых не удалось, то на выручку придут методы лазерной эпиляции. Это самый верный способ нормализовать состояние кожи.
[youtube.player]Читайте также:


