Постинфекционный иммунитет при менингите
Причиной менингококковой инфекции являются бактерии менингококки (Neisseria meningitidis). Их природным резервуаром является носоглотка человека. Передаются бактерии от человека к человеку воздушно-капельным путем. Болезнь известна с давних времен. Клинические проявления инфекции самые разнообразные — от бактерионосительства и локальных форм до бурнопротекающего сепсиса и менингита.
Рис. 2. На фото ребенок больной менингитом.
Возбудитель менингококковой инфекции. Микробиология Neisseria meningitidis
Впервые возбудитель менингококковой инфекции (Neisseria meningitidis ) выделен и подробно описан в 1887 году австрийским врачом Антоном Вейксельбаумомом. К роду Neisseria кроме патогенных менингококков относятся непатогенные бактерии, обитающие в полости рта, носа, глотки и дыхательных путях.
Рис. 3. На фото Neisseria meningitidis (вид под микроскопом). Бактерии располагаются попарно внутри- и внеклеточно.
Neisseria meningitidis представляют собой диплококки (сдвоенные кокки бобовидной формы) размером от 0,6 до 0,8 мкм. При окрашивании по Граму приобретают розовую окраску (грамотрицательные). Не образуют спор. Не имеют жгутиков. Иногда в организме человека образуют нежную капсулу. Располагаются внутри и внеклеточно.
Рис. 4. Менингококки в цитоплазме нейтрофильного лейкоцита у больного тяжелой генерализованной формой менингококковой инфекции.
Бактерии хорошо растут на средах, которые содержат нативный белок (сыворотка и кровь, асцитическая жидкость, яичный белок). Оптимальная температура роста 38-36 ° С. На простых средах микробы не растут. Neisseria meningitidis являются аэробами (живут и развиваются только в присутствии кислорода). Для получения чистой культуры в питательные среды добавляют антибиотики, которые подавляют рост сопутствующей микрофлоры.
Рис. 5. Neisseria meningitidis при росте на сывороточном агаре. Колонии менингококков слегка выпуклые, в проходящем свете имеют голубоватый оттенок, полупрозрачные, с гладкой поверхностью и ровными краями.
Бактерии в биохимическом плане малоактивны. Они разлагают только мальтозу и глюкозу до кислоты, не дают гемолиза на кровяном агаре, не разжижают желатина, не образуют сероводород и индол.
Рис. 6. При росте бактерий в сывороточном бульоне наблюдается помутнение.
Экзотоксин менингококки не вырабатывают. Эндотоксин бактерий связан с липополисахаридами наружного слоя клеточной мембраны. Эндотоксин термостойкий и обладает высокой степенью токсичности. При разрушении бактерий (их массовой гибели) эндотоксин выходит в окружающую среду и нарушает свертывающую систему крови и комплемента, приводит к падению тонуса сосудов и вызывает лихорадку. Эндотоксин стимулирует выработку макрофагами опухолевого некротического фактора, что приводит к повреждению сосудов. Токсин содержит аллергизирующую субстанцию, что приводит к выраженной сенсибилизации организма.
Менингококки продуцируют гемолизин и IgA-протеазы, которые разрушают молекулы иммуноглобулинов класса А. Бактерии способны преодолевать физиологический (гематоэнцефалический) барьер между центральной нервной и кровеносной системами.
Рис. 7. На фото менингококки (компьютерная визуализация). Представляют собой диплококки (сдвоенные кокки бобовидной формы).
У менингококков на поверхности имеются пили (белковые цилиндры). Благодаря пили менингококки хорошо слипаются со слизистыми оболочками.
Мембранные белки и ферменты (гиалуронидазы и нейроминидазы), которые выделяют менингококки, защищают бактерии от антител организма человека.
Менингококки нестойки во внешней среде. Они быстро, в течение получаса, погибают вне организма человека, при температуре 55 о С погибают в течение 3 -5 минут, чувствительны к УФО, холоду, повышенной влажности, дезинфицирующим средствам, не переносят высыхание.
При неблагоприятных условиях среды обитания способны превращаться в L-формы, которые, по видимому, обуславливают затяжное течение менингита.
Менингококки высокочувствительны к антибиотикам. Однако в связи с бесконтрольным их применением в последнее время бактерии приобретают на них устойчивость.
Neisseria meningitidis подразделяются на 10 серологических групп, наиболее значимыми из которых являются группы А, В и С. Со штаммами группы А связаны вспышки эпидемий менингита. Штаммы бактерий групп В и С вызывают спорадические случаи заболевания.
Капсула и эндотоксин менингококков являются главными факторами патогенности. Они стимулируют в инфицированном организме формирование антитоксического и антимикробного иммунитета. Высокую степень иммунного ответа вызывают Neisseria meningitidis группы А и С, самую низкую — группа В. Степень иммунного ответа тем выше, чет больше размер молекул полисахарида у бактерий.
Рис. 8. На фото менингококковая инфекция у детей.
Эпидемиология менингококковой инфекции
Изучение эпидемиологии менингококковой инфекции с целью получение новых эпидемиологических данных необходимо для правильной организации профилактики заболевания. Заболевание распространено только среди людей (антропоноз). Основной путь распространения Neisseria meningitidis — воздушно-капельный. Менингококковая инфекция распространена повсеместно. Особенно велик уровень заболеваемости в странах Экваториальной Африки (менингитный пояс). При заносе инфекции на новые территории заболевание протекает тяжело и охватывает все возрастные группы. На исход заболевания оказывают влияние быстрая и качественная диагностика и своевременно начатое лечение.
Каждые 10 — 12 лет отмечаются подъемы заболеваемости. В период между эпидемиями в странах с умеренным климатом уровень заболеваемости повышается в зимне-весенний сезоны. Максимум заболевших регистрируется в феврале и марте месяцах. Предвестником эпидемий и вспышек заболевания является значительное увеличение числа носителей инфекции.
Рис. 9. Механизм передачи менингококковой инфекции — аэрозольный.
Механизм передачи менингококковой инфекции — аэрозольный. Менингококки не стойки во внешней среде, их передача осуществляется только при тесном и длительном общении. Способствуют распространению инфекции скученность и оптимальный для бактерий режим влажности и температуры окружающей среды.
Менингококковая инфекция поражает людей в любом возрасте. До 80% всех заболевших составляют дети, большая часть которых это дети в возрасте до 5-и лет. Единичные случаи заболеваний регистрируются среди новорожденных. Отмечаются случаи внутриутробного инфицирования.
Менингококковая инфекция чаще поражает жителей городов. Она быстро распространяется среди взрослых и детей организованных коллективов.
Рис. 10. До 80% всех заболевших составляют дети в возрасте до 5-и лет.
Большая скученность людей, физические и психические перегрузки, переохлаждение являются факторами высокого риска возникновения вспышек заболевания. Повышенная влажность и высокая температура окружающей среды, повышенная концентрация сероводорода и углекислого газа, ионизирующая радиация также способствуют возникновению менингококковой инфекции.
При достижении носителей менингококков более 20% в коллективе появляются больные с манифестными формами заболевания.
Рис. 11. На фото менингококковая инфекция у взрослых.
Патогенез менингококковой инфекции
Менингококки, их эндотоксины и аллергизирующая субстанция играют ведущую роль в патогенезе менингококковой инфекции.
- При заражении менингококки поселяются на слизистой оболочке носоглотки. С этого момента начинает развиваться инфекционный процесс — активизируются местные защитные механизмы, что приводит к очищению слизистых оболочек от микробов, начинает повышаться в крови уровень защитных антител (иммуноглобулинов), способных очистить организм от возбудителей, в незначительном количестве попавших в кровяное русло.
- При развитии заболевания бактерии вначале преодолевают местную защиту и внедряются в подслизистый слой. Развивается воспаление — менингококковый назофарингит.
Рис. 12. На фото менингококковый назофарингит.
- Из очага поражения с макрофагами, в которых сохранились жизнеспособные бактерии, или по лимфатическим путям менингококки попадают в кровь. Распространению инфекции способствует множество факторов: вирулентность возбудителей, массивность инфицирующей дозы, состояние иммунной системы организма и др. В этот период формируются очаги вторичных поражений и иммунологические реакции. Массовая гибель менингококков сопровождается высвобождением эндотоксина. Процесс сопровождается токсическими проявлениями. Нарушается кислотно-основное состояние, гемокоагуляция, водно-электролитный баланс, функция внешнего и тканевого дыхания, активность симпатико-адреналовой системы.
- Повреждаются стенки артерий и артериол, повышается их проницаемость. Геморрагии (кровоизлияния) появляются на коже и внутренних органах, развивается ДВС-синдром и тромбообразование. Нарушается кровоснабжение и функция жизненно важных органов, глубокие метаболические расстройства которых приводят к гибели больного.
Рис. 13. Геморрагически-некротическая полиморфная сыпь на голенях и стопах у больных менингококкемией.
- Недостаточный объем крови, нарушение тонуса сосудов и сердечная недостаточность приводят к развитию септического шока.
- Кровоизлияние в надпочечники приводит к развитию острой надпочечниковой недостаточности (синдром Уотерхауза-Фридериксена), что значительно усугубляет тяжесть течения заболевания и способствует развитию сосудистого коллапса.
Рис. 14. Кровоизлияние в надпочечники приводит к развитию острой надпочечниковой недостаточности (синдром Уотерхауза-Фридериксена).
- Токсин менингококков содержит аллергизирующую субстанцию, что приводит к выраженной сенсибилизации организма уже с момента заселения носоглотки. Образованные иммунные комплексы оседают на стенках сосудов, усиливая повреждающий эффект (синдром Швартцмана-Санарелли). Сенсибилизация организма лежит в основе развитии артритов, нефритов, перикардитов, эписклеритов и васкулитов.
- Менингококковый кардит развивается почти в 50% случаев заболевания. Кровоизлияния в сердечную мышцу, трикуспидальный клапан и субэндокардиальное пространство приводят к развитию сердечной слабости, что часто заканчивается летальным исходом.
- В легочной ткани развивается специфическое воспаление. Жидкость пропотевает в просвет альвеол, нарушается иннервация, снижается уровень сродства гемоглобина к кислороду, развивается дыхательная недостаточность и отек легких.
- В основе поражения центральной нервной системы лежит поражение сосудов токсинами менингококков с последующим развитием отека мозга, а проникновение бактерий через гематоэнцефалический барьер, решетчатую кость и влагалища нервов приводит к развитию гнойного воспаления. Мозговые оболочки набухают, извилины сглаживаются, развиваются точечные кровоизлияния и стазы, образуются тромбы. Патологический процесс может распространяться на черепные нервы. При вовлечении в процесс стволовых образований области дна IV желудочка мозга нарушается дыхание и сердечная деятельность.
Рис. 15. На фото менингококковый менингит. Мозговые оболочки отечны, извилины сглажены, видны точечные кровоизлияния.
- При поражении оболочки, выстилающей изнутри желудочки мозга, развивается эпендиматит. Эпендиматит у маленьких детей приводит к развитию гидроцефалии и пиоцефалии. В результате увеличения внутричерепного давления мозг может смещаться и сдавливать продолговатый мозг. Смерть наступает от паралича дыхания.
Рис. 16. На фото некроз кожи у ребенка при молниеносной форме менингококковой инфекции (синдром Уотерхауза-Фридериксена).
Иммунитет при менингококковой инфекции
- В процессе заболевания для борьбы с менингококками организм вырабатывает преципитины, агглютинины, комплементсвязывающие антитела и опсонины (факторы комплемента и антитела, усиливающие фагоцитоз).
- После перенесенного заболевания в виде генерализованной формы формируется стойкий иммунитет, который постоянно поддерживается по причине бытовой иммунизации (распространенного менингоносительства). Антигены менингококков группы А и С способны вызывать мощный иммунный ответ, менингококки группы В обладают минимальной иммуногенностью.
- Повторные случаи заболевания регистрируются крайне редко, в основном у лиц с врожденным дефектом иммунной системы — недостаточной выработкой компонентов комплемента С7 — С9.
- В течение 2 — 5 месяцев после рождения ребенок находится под защитой материнских антител.
Рис. 17. Менингококцемия у ребенка. Обширный участок некроза кожи бедра и голени.
Повышаем иммунитет
Менингитовую инфекцию на первых порах трудно отличить от обычного гриппа, так как она имеет сходные симптомы. По этой причине людям нередко ставят неправильные диагнозы, и не только самостоятельно дома, но иногда даже врачи. Лечение после этого подбирается неправильное, поэтому возможен даже летальный исход. Но не все знают, что такое менингитовая инфекция.
Менингит – воспаление оболочек мягких тканей головного и спинного мозга, а также жидкости, которая содержится в этих органах. Если пациенту вовремя не оказать необходимую помощь, он может умереть. Инфекция эта возникает из-за особых бактерий, вирусов, а также грибков. Причиной может стать энтеровирус, гемофильная палочка, менингококковая инфекция. Данное заболевание очень опасно, особенно для детей.
Менингококковая инфекция – это тяжелое редко встречающееся , заболевание, от которого страдают чаще всего дети до 3-х лет, но в 30% и другие возраста. Может протекать в различных формах: острый назофарингит (заложенность носа и высокая температура), менингита или менингококкового сепсиса. Возбудителем является бактерия менингококк, которая передается воздушно-капельным путем только от человека к человеку. Если инфекция вызывает именно менингит, то он является бактериальным, поэтому протекает очень тяжело (хуже, чем вирусный).
Такой инфекции сильно подвержены недоношенные дети, люди с сильно ослабленным иммунитетом, больные туберкулезом. Также менингит может развиться из-за сильных черепно-мозговых травм. Если врач назначит правильное лечение, и пациент будет помещен вовремя в клинику, то головной и спинной мозг не пострадают. Однако это заболевание зачастую путают с другими, менее опасными. Неграмотное лечение может привести к слепоте или глухоте. И тогда данные последствия нельзя обратить. Это обязательно нужно учитывать. Больной должен находиться под присмотром опытных и квалифицированных врачей, которые не только имеют представление о данной болезни, но и умеют с ней работать. При успешном лечении у пациента вырабатывается к менингиту иммунитет. И вероятность повторного заражения составляет всего 0,1 процента.
Основные симптомы менингита
У больного возникает рвота на фоне сильного повышения температуры, а также невыносимая головная боль, неприятный озноб. Также к основным симптомам относится онемение мышц шеи, потеря сознания. Часто начинают болеть суставы, появляются высыпания на коже, путается сознание, нарушается сон. Все это свидетельствует о том, что возможен менингит.
Ниже приведено большинство симптомов и признаков менингита. Они могут проявятся в любой очередности и не обязательно все.
- ригидность затылочных мышц – постоянно наклоненная голова из-за плохого тонуса затылочных мышц, которая проявляется как онемение шеи;
- головная боль;
- лихорадка;
- рвота;
- повышенная чувствительность к свету (светобоязнь);
- сонливость или спутанность сознания;
- боли в суставах;
- холодный пот, дрожь.

Следует незамедлительно обратиться к врачу за помощью, при наблюдении таких симптомов. Если врач по каким-то причинам не может принять, то нужно звонить в скорую или ехать в больницу. Только так можно правильно поставить диагноз и начать надлежащее лечение. Медлить ни в коем случае нельзя. Подтвердить диагноз может только специалист. Не стоит заниматься самодиагностикой и самолечением! Оно не поможет. Если есть подозрения, необходимо описать все симптомы и пройти осмотр.
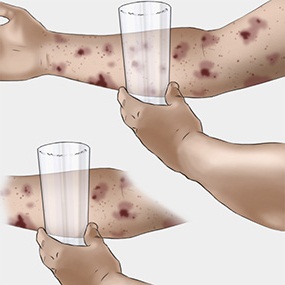
Если сыпь исчезает под давлением, то она вызвана не менингитом.
Форму заболевания нельзя установить за симптомами, не сдавая анализы
Как передается менингит?
Менингит может быть вызван различными вирусами и бактериями, просто для этого должны сложиться определенные условия, ключевое из которых – ослабленный иммунитет. Менингококковая же инфекция передается воздушно-капельным только от человека к человеку путем и вызывает массу осложнений у больного. Но кроме самого менингита может вызывать еще такие заболевания, как острый острый назофарингит (заложенность носа с высокой температурой) или менингококцемию (сепсис и отмирание тканей).
После выздоровления в организме вырабатываются антитела, препятствующие повторному заражению тем, что вызвало менингит (хотя и не на 100%). Большие эпидемии данного заболевания возникают в основном в детских учреждениях.
Лечение
Важно вовремя осуществить госпитализацию больного. При данном заболевании, особенно реактивном (самая опасная быстро развивающая форма менингита), борьба за жизнь исчисляется часами. В больнице обязательно сделают анализы для диагностики, в т.ч. образец спинномозговой ткани, что позволит подобрать подходящие лекарства, которые помогут пациенту избежать слепоты, глухоты, инвалидности и других последствий этого коварного недуга. Иногда для того, чтобы избежать возникновения менингита, достаточно сделать вакцину, которая обычно действует на протяжении трех лет.
Ни в коем случае нельзя применять народные средства для лечения данной инфекции. Так как промедление может привести к плачевным результатам.
Врач назначает специальные антибиотики, которые помогут справиться с данной инфекцией. Но следует отметить, что иногда невозможно выявить вирус, который привел к данному заболеванию. По этой причине препаратами выбора являются антибиотики широкого спектра, так как они уничтожают различные инфекции, которые только есть в организме. Такая современная терапия помогает вылечить пациента и свести к риску возможные осложнения. Зачастую для лечения менингита применяют пенициллин, а также цефтриаксон, который является препаратом нового поколения. Больной непременно должен пройти курс терапии, которая обычно длится более десяти дней. Если заболевание протекает в осложненной форме, то антибиотики вводятся непосредственно в спинной мозг, что позволяет быстро распрощаться с данным заболеванием.
В случаях когда менингит не поддается лечению, назначают более сильные препараты, которые имеют сильные побочные эффекты. Но это делается лишь в том случае, когда течение болезни имеет острый характер и велик риск летального исхода. Детей лечат также антибиотиками, но более легкими. Существует также заблуждение, что менингит возникает из-за переохлаждения головы. Чем и пугают постоянно детей, которые не хотят по каким-то причинам носить шапку в холодное время года.
Менингит может убить на протяжении 24 часов, после появления первых симптомов.
41. Характеристика менингококков. Эпидемиология, патогенез, клиника и иммунитет при менингококковой инфекции. Лабораторная диагностика, лечение и профилактика.
Менингококкиотносятся к роду Neisseria, род N. meningitidis.
Это диплококки бобовидной формы, в мазках имеют вид кофейных зерен. Спор не образуют, жгутиков не имеют, в организме образуют капсулу. Грамотрицательные. Строгие аэробы.
Менингококки требовательны к питательным средам – растут только на средах, содержащих человеческий белок.
Факторы вирулентности менингококков:
3) ферменты агрессии – гиалуронидаза, нейраминидаза;
4) поверхностные белки, обладающие антилизоцимной активностью;
5) сидерофоры – это клеточные включения, активно связывающие трехвалентное железо, конкурируя с эритроцитами.
Менингококки патогенны только для человека.
Менингококковая инфекция — острая инфекционная болезнь, характеризующаяся поражением слизистой оболочки носоглотки, оболочек головного мозга и септицемией; антропоноз.
Основной путь передачи – воздушно-капельный.
После перенесенного заболевания формируется стойкий видоспецифический антимикробный иммунитет. У детей младшего возраста имеется пассивный иммунитет, обусловленный полученными от матери IgG.
Лечение: этиотропная терапия: сульфаниламиды, пенициллины, хлорамфеникол.
1) химическая менингококковая вакцина;
2) человеческий иммуноглобулин.
Таксономия: возбудитель Neisseria meningitidis (менингококк) относится к отделу Gracilicutes, семейству Neisseriaceae, роду Neisseria.
Морфологические свойства. Мелкие диплококки. Характерно расположение в виде пары кофейных зерен, обращенных вогнутыми поверхностями друг к другу. Неподвижны, спор не образуют, грамотрицательные, имеют пили, капсула непостоянна.
Культуральные свойства. Относятся к аэробам, культивируются на средах, содержащих нормальную сыворотку или дефибринированную кровь лошади, растут на искусственных питательных средах, содержащих специальный набор аминокислот. Элективная среда должна содержать ристомицин. Повышенная концентрация СО2 в атмосфере стимулирует рост менингококков.
Антигенная структура: Имеет несколько АГ: родовые, общие для рода нейссерии (белковые и полисахаридные, которые представлены полимерами аминосахаров и сиаловых кислот); видовой (протеиновый); группоспецифические (гликопротеидный комплекс); типоспецифические (белки наружной мембраны), которые разграничивают серотипы внутри серогрупп В и С. По капсульным АГ выделяют девять серогрупп (А, В, С, D, X, Y, Z, W135 и Е). Капсульные АГ некоторых серогрупп иммуногенны для человека. Штаммы серогруппы А вызывают эпидемические вспышки. В, С и Y — спорадические случаи заболевания. На основании различий типоспецифических АГ выделяют серотипы, которые обозначают арабскими цифрами (серотипы выявлены в серогруппах В, С, Y, W135). Наличие АГ серотипа 2 рассматривается как фактор патогенности. Во время эпидемий преобладают менингококки групп А и С, которые являются наиболее патогенными.
Биохимическая активность: низкая. Разлагает мальтозу и глк. До кислоты, не образует индол и сероводород. Ферментация глк. и мальтозы – диф.-диагностический признак. Не образует крахмалоподобный полисахарид из сахарозы. Обладает цитохромоксидазой и каталазой. Отсутствие β-галактозидазы, наличие γ-глютаминтрансферазы.
Факторы патогенности: капсула – защищает от фагоцитоза. AT, образующиеся к полисахаридам капсулы, проявляют бактерицидные свойства. Токсические проявления менингококковой инфекции обусловлены высокотоксичным эндотоксином. Для генерализованных форм менингококковой инфекции характерны кожные высыпания, выраженное пирогенное действие, образование AT. Пили, белки наружной мембраны, наличие гиалуронидазы и нейроминидазы. Пили являются фактором адгезии к слизистой оболочке носоглотки и тканях мозговой оболочки. Менингококки выделяют IgA-протеазы, расщепляющие молекулы IgA, что защищает бактерии от действия Ig.
Резистентность. Малоустойчив во внешней среде, чувствителен к высушиванию и охлаждению. В течение нескольких минут погибает при повышении температуры более 50 °С и ниже 22 °С. Чувствительны к пенициллинам, тетрациклинам, эритромицину, устойчивы к ристомицину и сульфамидам. Чувствительны к 1 % раствору фенола, 0,2 % раствору хлорной извести, 1 % раствору хлорамина.
Эпидемиология, патогенез и клиника. Человек — единственный природный хозяин менингококков. Носоглотка служит входными воротами инфекции, здесь возбудитель может длительно существовать, не вызывая воспаления (носительство). Механизм передачи инфекции от больного или носителя воздушно-капельный.
Инкубационный период составляет 1—10 дней (чаще 2—3 дня). Различают локализованные (назофарингит) и генерализованные (менингит, менингоэнцефалит) формы менингококковой инфекции. Из носоглотки бактерии попадают в кровяное русло (менингококкемия) и вызывают поражение мозговых и слизистых оболочек с развитием лихорадки, геморрагической сыпи, воспаления мозговых оболочек.
Иммунитет. Постинфекционный иммунитет при генерализованных формах болезни стойкий, напряженный.
Микробиологическая диагностика: Материал для исследования — кровь, спинномозговая жидкость, носоглоточные смывы.
Бактериологический метод – выделение чистой культуры. Носоглоточная слизь, кровь, ликвор. Посев на плотные, полужидкие питательные среды, содержащие сыворотку, кровь. Культуры инкубируют в течение 20 ч. При 37С с повышенным содержанием СО2.Оксидазаположительные колонии – принадлежат в данному виду. Наличие N.meningitidis подтверждают образованием уксусной кислоты при ферментации глк. и мальтозы. Принадлежность к серогруппам – в реакции агглютинации (РА).
Серологический метод – используют для обнаружения растворимых бактериальных АГ в ликворе, или АТ в сыворотке крови. Для обнаружения АГ применяют ИФА,РИА. У больных, перенесших менингококк – в сыворотке специфические АТ: бактерицидные, аггютинины, гемаггютинины.
Лечение. В качестве этиотропной терапии используют антибиотики — бензилпенициллин (пенициллины, левомицетин, рифампицин), сульфамиды.
Профилактика. Специфическую профилактику проводят менингококковой химической полисахаридной вакциной серогруппы А и дивакциной серогрупп А и С по эпидемическим показаниям. Неспецифическая профилактика сводится к соблюдению санитарно-противоэпидемического режима в дошкольных, школьных учреждениях и местах постоянного скопления людей.
42. Характеристика гонококков. Источник инфекции, пути передачи, патогенез и клиническая картина гонореи. Гонококковый стоматит. Принципы лабораторной диагностики. Препараты для лечения. Профилактика заболевания.
Относятся к роду Neisseria, вид N. gonorrhoeae.
Это диплококки бобовидной формы. Спор не образуют, неподвижны, образуют микрокапсулу, грамотрицательные. Являются облигатными аэробами.
Гонококки исключительно требовательны к питательным средам, растут только на средах, содержащих человеческие белки.
Гонококковая инфекция – антропонозная инфекция, источник заражения – больной человек, носительства не бывает. Путь передачи половой, возможно заражение новорожденного при прохождении через родовые пути больной матери.
Клинические формы гонококковой инфекции:
1) гонорея (урогенитальная, экстрагенитальная);
2) гонококковая септикопиемия;
3) специфический конъюнктивит новорожденных.
1) свежую гонорею (длительность течения не более 2 месяцев):
2) хроническую гонорею (вялотекущее заболевание продолжительностью более 2 месяцев или с неустановленным сроком).
По клиническому течению различают:
Лечение: этиотропная терапия антибиотиками.
Специфическая профилактика не разработана.
Нейсcерии – грамотрицательные аэробные кокки, относящиеся к роду Neisseria, включающему 8 видов: Neisseria meningitides, Niesseria gonorrhoeae, N. flava, N. subflava, N. perflava, N. sicca.
Морфология: неподвижные неспорогенные грамотрицательные диплококки, образующие капсулу, полиморфны – встречаются в виде мелких или крупных форм а так же в виде полочек, хорошо окрашиваются анилиновыми красителями (метиленовым синим, бриллиантовым зелёным и т. д.), под действием пенициллина образуют L-формы, могут менять свойства и превратиться в грамположительную форму.
Культуральные свойства: аэробы, хемоорганотрофы; для роста требуют свежеприготовленные влажные среды с добавлением нативных белков крови, сыворотки или асцитической жидкости . Не вызывают гемолиза на средах, содержащих кровь; на средах с добавлением молока, желатина и картофеля не растут. На плотных питательных средах через 24ч, при содержании протеина II образуют слегка мутные бесцветные колонии, не содержащие его образуют круглые прозрачные колонии в виде капель росы, на жидких питательных средах растут диффузно и образуют плёнку, через несколько часов оседающую на дно.
Биохимическая активность: крайне низкая – разлагают только глюкозу, продуцируют каталазу и цитохромоксидазу, протеолитическая активность отсутствует, H2S, аммиака, индола не образует.
Антигенная структура: Содержит А и К антигены, ЛПС обладают сильной иммуногенностью, основную антигенную нагрузку несут пили и белки мембраны. Наружная мембрана содержит протеины I, II, III классов, проявляющих сильные иммуногеннные свойства
Факторы патогенности: капсула, пили, эндотоксин, белки мембраны
Капсула обладает антифагоцитарным действием. Пили обеспечивают адгезию к эпителию. Клеточная стенка содержит эндотоксин. Поверхностный белок I класса – обеспечивает устойчивость к бактерицидным факторам слизистых оболочек. Класса II – (протеины мутности, ОРА-протеины) обуславливают прикрепление к эпителию, препятствуют фагоцитозу. N. синтезируют IgA протеазу, расщепляющую Ig.
Резистентность: очень неустойчивы в окружающей среде, чувствительны к действию антисептиков, высокочувствительны к пенициллинам, тетрациклину, стрептомицину. Способны к утилизации пенициллинов при приобретении бета-лактамаз.
Патогенез: Входные ворота – цилиндрический эпителий мочеполовых путей. Гонококки прикрепляются к эпителию посредством поверхностных белков, вызывают гибель и слущивание клеток, захватываются клетками, где размножаются, попадают на БМ, после чего попадают на соед. ткань и вызывают воспаление или попадают в кровь с возможным дессиминированием.
Иммунитет – почти отсутствует.
Серодиагностика. В некоторых случаях ставят РСК Борде — Жангу. В качестве антигена используют взвесь убитых гонококков. Реакция Борде—Жангу имеет вспомогательное значение при диагностике гонореи. Она положительна при хронической и осложненной гонорее.
Лечение: антибиотикотерапия (пенициллин, тетрациклин, канамицин), иммунотерапия — Гонококковая вакцина — взвесь гонококков, убитых нагреванием, используется для вакцинотерапии хронической гонореи.
Читайте также:


