Головная боль после операции на коленном суставе
Боли как признак осложнений

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Замену коленного сустава выполняют для устранения хронических болей и улучшения качества жизни человека. После операции люди получают возможность нормально передвигаться и отказываются от приема обезболивающих препаратов (если у них нет тяжелого остеопороза других суставов). Однако, иногда, после эндопротезирования у больного появляются тревожные симптомы. У него повышается температура, появляются сильные боли, отек, хруст в колене и другие неприятные явления.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болезненные ощущения могут говорить о развитии инфекционных осложнений, контрактур, синовита, нестабильности сустава или других опасных последствий.
При гнойно-воспалительных осложнениях появляется жар, озноб, головная боль и общая слабость. Также болит колено, а кожа вокруг становится красной и горячей на ощупь. Боль имеет распирающий характер, а обезболивание мазями и таблетками не дает эффекта. Почему колено горячее? Это объясняется скоплением гноя внутри сустава и развитием острого воспалительного процесса.
При тромбофлебите вен нижних конечностей отекает нога и появляется чувство распирания в нижних конечностях.
Что делать, если после эндопротезирования появились болезненные ощущения в колене? Нужно немедленно идти к врачу. В худшем случае он порекомендует повторное хирургическое вмешательство и ревизию суставной полости, в лучшем – посоветует, какую мазь или медикаменты можно использовать. Вполне возможно, что боли в колене вызваны раздражением нервов и пройдут уже через 2-3 месяца.
Кто виноват в отсутствии прогресса?
В неполном функциональном восстановлении нижней конечности безосновательно винят хирурга, который некорректно провел операцию. Пациенты жалуются, что у них не разгибается колено как на здоровой ноге. Неполное разгибание коленного сустава является довольно частой жалобой людей.
Бывают и случаи, когда даже при отменно спланированной и реализуемой системе восстановительной терапии, процесс выздоровления затягивается или усложняется отрицательным патогенезом. Как вы понимаете, здесь речь уже чаще всего идет об индивидуальном факторе.
Не пренебрегайте услугами реабилитологов при реабилитации прооперированной конечности. И не нарушайте реабилитационные сроки: сколько вам сказали придерживаться особенного режима двигательной активности, ровно столько вы обязаны его соблюдать. От всего этого будет зависеть ваше будущее качество жизни.
Показания и противопоказания к эндопротезированию коленного сустава
Его главные преимущества перед другими видами вмешательств заключаются в быстром восстановлении подвижного соединения костей и высокой эффективности результатов. Через 10 лет после установки функциональность эндопротеза составляет 95-98%, через 15 – 90-95 и 85-90% по истечении 20. Во многом этот показатель зависит от качества реабилитации и соблюдения рекомендаций врача, лечебных процедур.
Эндопротезирование рекомендуют при деформирующем артрозе, остеоартрозе, асептическом некрозе головки, ее переломе, прогрессирующем ревматоидном артрите, дисплазии, в случае опухоли и после травм. Абсолютными противопоказаниями являются: инфекция в суставе менее чем за 3 месяца до предполагаемой операции, заболевания сосудов нижних конечностей, невозможность передвигаться, заболевания сердца, отсутствие костномозгового канала в бедренной кости.
Виды и признаки послеоперационных осложнений
Проблема
Симптом
Ограничение сгибания/разгибания, вплоть до полной неподвижности
Сильная боль, невозможность передвигаться без подручных средств, отечность
Хруст, снижение подвижности
Самое худшее, что вы можете предпринять — терпеть или заняться самолечением. Дискомфорт и отсутствие положительной динамики – повод срочно обратиться к врачу. Использование народных способов лечения и прием таблеток, мазей снижают болевую симптоматику, но не избавляют от проблемы.
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
- лечебная физкультура, укрепляющие упражнения и массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.
Если у вас диагностировали контрактуру, нельзя скрещивать ноги и начинать ходить без помощи специалиста. При таком отклонении лучше соблюдать диету – избыточный вес ведет к прогрессированию болезни.
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
В редких случаях причин занесения инфекции — нарушение санитарных норм в операционной, использование некачественного имплантата и шовного материала. Перед выбором клиники ознакомьтесь с отзывами людей, которые делали замену в этой больнице.
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
- иногда выделение гноя из раны или сустава.
Воспаление – непредсказуемая патология, поскольку может возникнуть, как в первые месяцы после артропластики, так и через 1-2 года после замены коленного сустава. Если в отдаленный послеоперационный период у вас возник вопрос: почему колено горячее и болит, скорее всего, это поздняя гематогенная инфекция в области имплантата.
Купировать боль, а тем более назначать себе антибиотики – категорически противопоказано. Прописать антибиотики, назначить обезболивание и подсказать, какую мазь использовать, может только хирург-ортопед после обследования. Несоблюдение врачебных рекомендаций чревато ревизионным эндопротезированием коленного сустава.
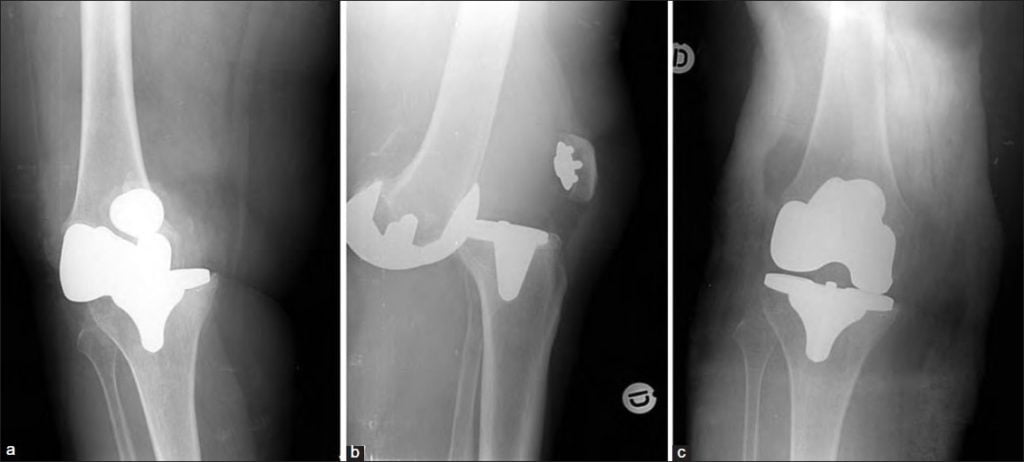
Имплантат устанавливается на место поврежденного сустава с точностью до миллиметра. При помощи компьютерной визуализации проводится проверка кинематики в согнутом/разогнутом положении. 1-1,2% случаев заканчивается повторным вывихом или переломом эндопротеза. В редких ситуациях проблема вызвана неправильной установкой или некачественным протезом, 98% пациентов создают себе проблему, игнорируя рекомендации по реабилитации.
Главный признак перелома – хруст внутри коленного сустава. Если на раннем этапе такой симптом можно объяснить врачебной ошибкой или постоперационным осложнением, то в дальнейшем хруст свидетельствует о нарастании рубцовой ткани. Неправильное восстановление идет из-за несоблюдения режима и диеты.
При появлении хруста не ждите дальнейших осложнений. Обратитесь к специалисту для коррекции дефектов. Часто можно обойтись терапевтическим воздействием, избежать ревизии.
Особенности анатомии и патологий суставных структур
Формируют костное соединение целых 3 кости, среди которых две основные – это большеберцовая и бедренная, и еще одна – коленная чашечка (надколенник), расположенная впереди них:
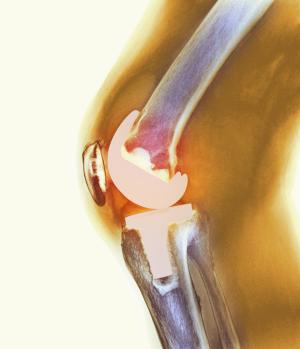
- Поверхности суставных костей покрыты гладким гиалиновым хрящом, благодаря которому достигается легкое и беспрепятственное скольжение взаимодействующих структур, погашение ударной силы в момент активных нагрузок, устойчивость и полный объем движений. Данный элемент при неблагоприятных условиях в организме подвержен патологическим поражениям, в частности серьезным дегенеративно-дистрофическим изменениям, по причине чего происходит скоротечный износ хряща, деформация костных структур и утрата функциональных возможностей сустава. При тяжелых разрушениях назначается, как правило, эндопротезирование.
- Между взаимодействующими участками находятся полулунной формы хрящевидные прокладки – мениски (наружный и внутренний). Они нужны для лучшей стабилизации и амортизации сустава и оптимально правильного соотношения сочленяющихся поверхностей между собой. Верхняя поверхность каждого мениска имеет углубление, совпадающее по форме и размеру мыщелкам бедренной кости. Менисковые тела нередко травмируются при сильных физических перегрузках, падениях, ударах и пр., что зачастую нельзя исправить безоперационными методами. Обычно с целью восстановления менисков используют определенную тактику артроскопического лечения.
- Коленный сустав облачен в довольно обширную суставную капсулу, скрепленную с внешними концами менисков. Внутренний ее слой представлен синовиальной мембраной, продуцирующей вязкую жидкость, называемую синовией. Синовия является основной частью питания сустава, а также смазочным компонентом для гладкого скольжения взаимодействующих участков. При различного рода воспалениях синовиальной капсулы и оболочки, ставших следствием травм, переохлаждений или инфекционных заболеваний, происходит некачественная выработка питательной жидкости. Например, увеличение вязкости синовии, избыточное или недостаточное ее продуцирование. Для терапии подобных нарушений иногда в ход идут методы артроскопии.
- Весь суставной комплекс поддерживается и координируется большим количеством связок и мышц, а также он пронизан сосудистой сетью, отвечающей за снабжение суставных и околосуставных тканей ценными питательными веществами, и нервными образованиями, которые обуславливают иннервацию мышц. Связочный аппарат колена, пожалуй, один из самых уязвимых функциональных элементов. Он легко травмируется, то есть крестообразные связки надрываются или рвутся при совершении какого-нибудь нефизиологического движения коленом. К примеру, разрыв может произойти во время ударно-силовых спортивных занятий, при неудачных падениях на конечности, локальных вывихах и ударах. Грубые повреждения связок лечат преимущественно посредством миниинвазивных эндоскопических операций.

На данном изображении Вы можете видеть внутреннее устройство коленного сустава.
Как показывают клинические наблюдения, чаще всего люди попадают на операционный стол с повреждениями менисков и крестообразных связок, дегенеративно-дистрофическими заболеваниями суставного хряща, такими как артроз и артрит. Стоит отметить, что пациентов с патологиями колена, нуждающихся в оперативном вмешательстве, намного больше, чем людей, которым нужна операция на каком-либо другом суставе.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Послеоперационный болевой синдром
Замена коленного сустава осуществляется с целью устранения неприятных ощущений и восстановления подвижности сустава. После протезирования пациент получает возможность к самостоятельному передвижению и отказу от приема лекарственных препаратов. Однако бывает и такое, что после операции появляется боль в колене, которая сопровождается повышением температуры, отечностью и хрустом.

Боли после эндопротезирования коленного сустава могут свидетельствовать о:
- присоединении бактериальной инфекции;
- развитии синовита;
- контрактуры;
- нестабильности сустава;
- других опасных осложнений.
Тип патологии определяют на основании характера неприятных ощущений. Гнойное воспаление сопровождается лихорадкой, головной болью, общей слабостью. У человека сильно болит нога, кожа краснеет и становится горячей. Боль имеет давящий характер, мази и таблетки в таком случае не помогают.
Повышенная локальная температура и отек колена объясняются накоплением гнойного содержимого и развитием острого воспаления.

При наличии контрактур нарушается подвижность коленного сустава. Боль имеет слабо выраженный ноющий характер, она усиливается при ходьбе.
При тромбофлебите неприятные ощущения имеют распирающий характер. Если человек после эндопротезирования замечает, что колено горячее, появились сильные боли и судороги, он должен незамедлительно обратиться к врачу.
В некоторых случаях назначается повторное хирургическое вмешательство, направленное на устранение причины неприятных ощущений, либо медикаментозная терапия. Боль может быть связана с раздражением нервных корешков, в таком случае она исчезает через несколько месяцев.
Основная причина назначения эндопротезирования коленного сустава – непрекращающиеся боли и невозможность самостоятельного передвижения. Решение об операции принимается врачом и пациентом, если консервативное лечение не помогло. Любое вмешательство, даже если оно проведено хирургом-ортопедом с богатым опытом – стресс для организма. Рана, даже правильно обработанная и зашитая, реагирует на агрессивное вторжение болью, отеками, инфекционными заболеваниями.
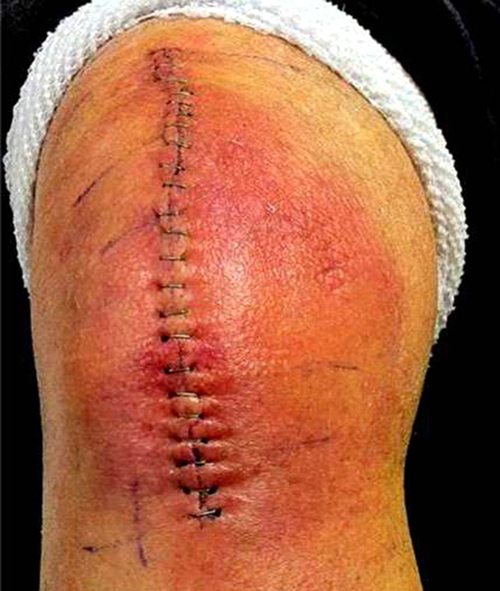
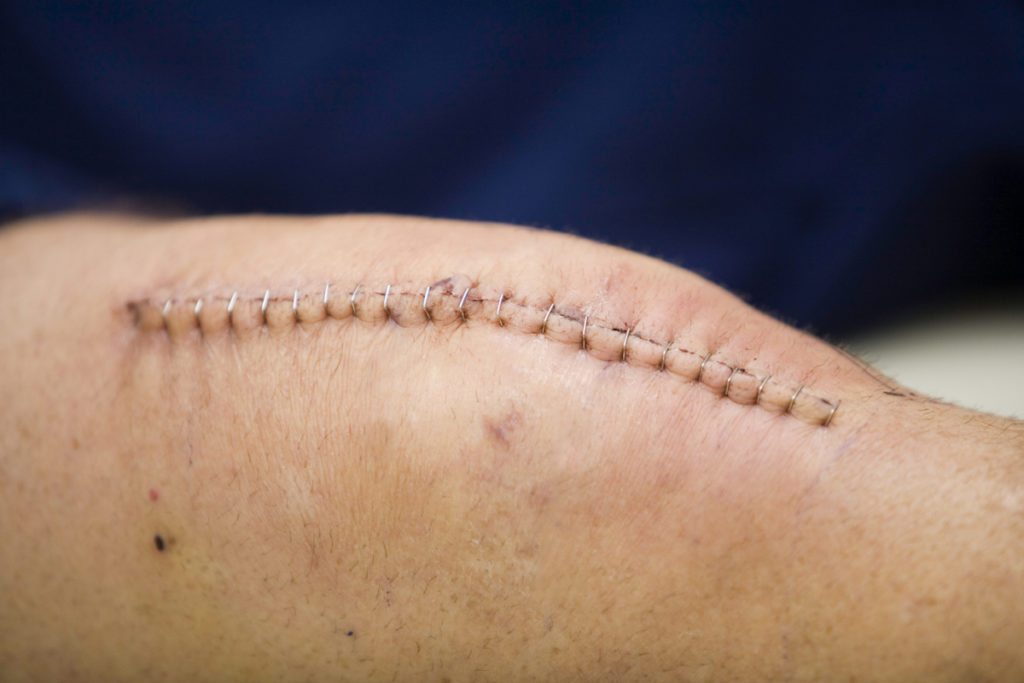
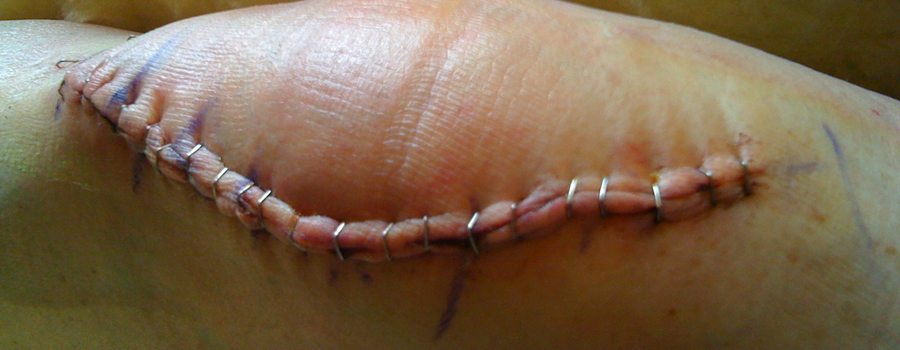
Рассчитывать на мгновенное чудо – неправильно. Боль в первое время после операции – нормальное явление, не нужно паниковать. Просто организм адаптируется к новым условиям. Чтобы купировать болезненные ощущения, вернуть природную кинематику, проводятся реабилитационные мероприятия, как в условиях стационара, так и после выписки.
Благодаря современным разработкам в хирургии, использованию миниинвазивных методик, повреждение здоровых тканей минимизировано, что уменьшает риски. Отеки, резкое повышение температуры, тугоподвижность и сильные боли после эндопротезирования коленного сустава проявляются только у 1,3-1,6% пациентов.
Виды и признаки послеоперационных осложнений
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Проблема
Симптом
Ограничение сгибания/разгибания, вплоть до полной неподвижности
Сильная боль, невозможность передвигаться без подручных средств, отечность
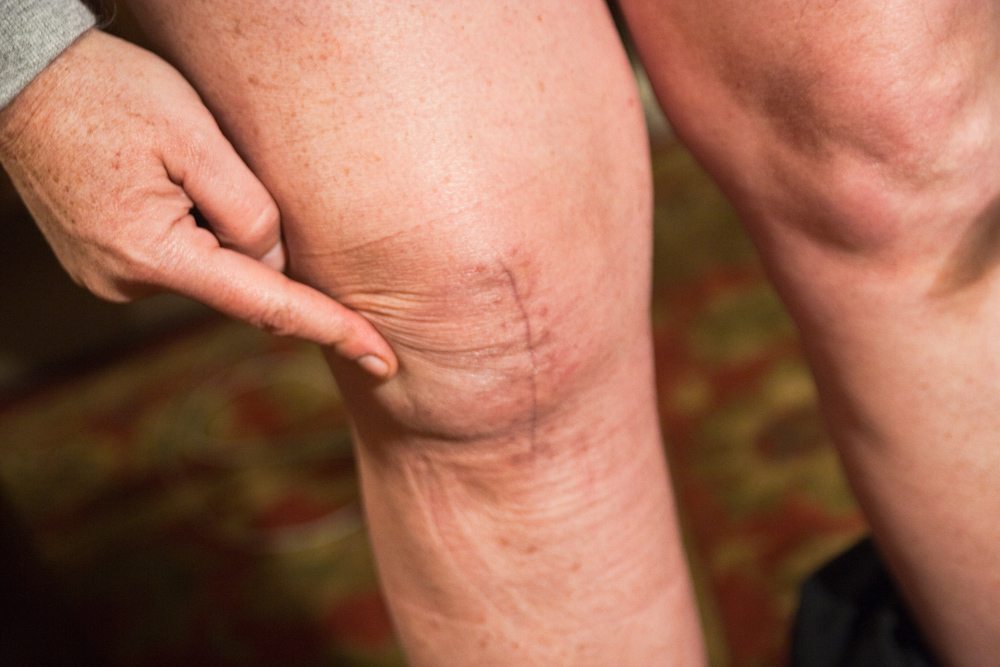
Самое худшее, что вы можете предпринять — терпеть или заняться самолечением. Дискомфорт и отсутствие положительной динамики – повод срочно обратиться к врачу. Использование народных способов лечения и прием таблеток, мазей снижают болевую симптоматику, но не избавляют от проблемы.
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
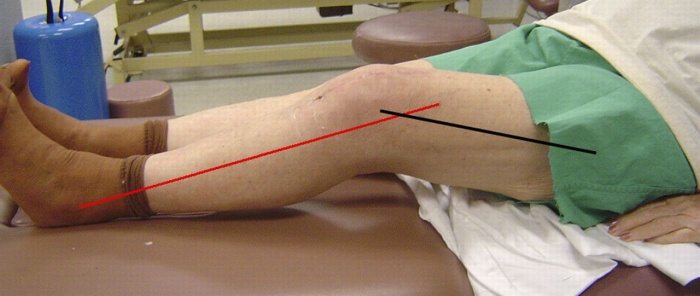
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
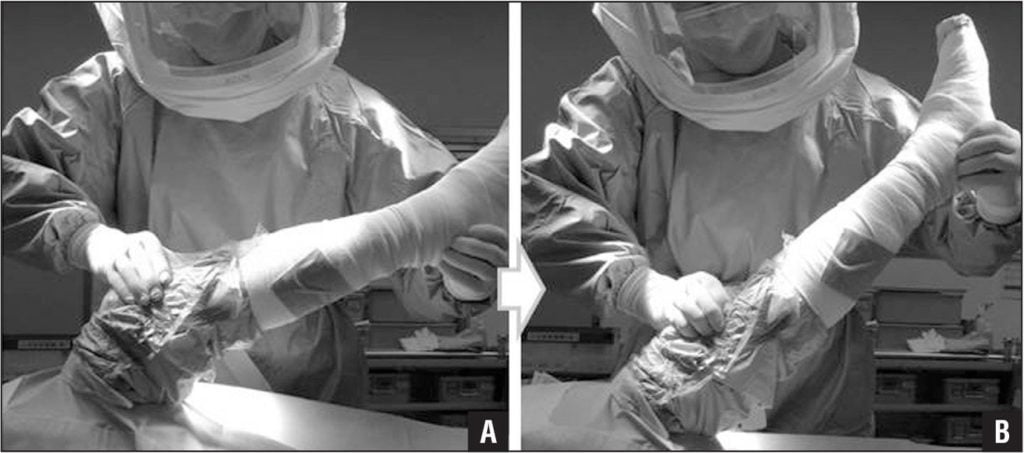
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
- лечебная физкультура, укрепляющие упражнения и массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.

Если у вас диагностировали контрактуру, нельзя скрещивать ноги и начинать ходить без помощи специалиста. При таком отклонении лучше соблюдать диету – избыточный вес ведет к прогрессированию болезни.
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
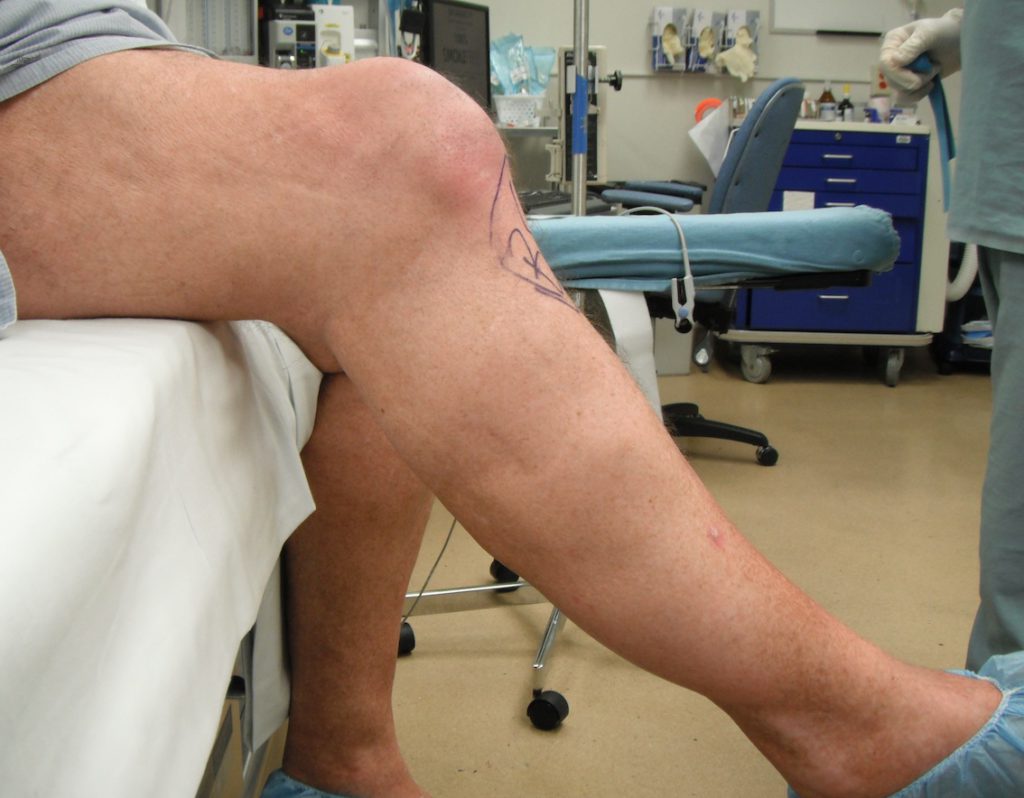
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
В редких случаях причин занесения инфекции — нарушение санитарных норм в операционной, использование некачественного имплантата и шовного материала. Перед выбором клиники ознакомьтесь с отзывами людей, которые делали замену в этой больнице.
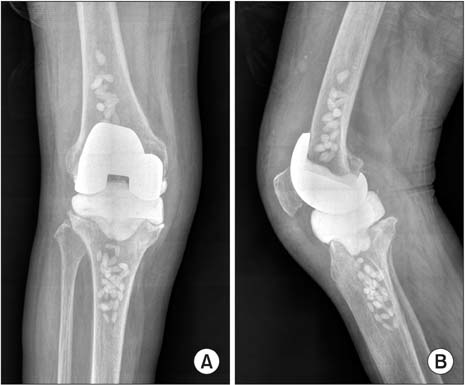
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
- иногда выделение гноя из раны или сустава.
Воспаление – непредсказуемая патология, поскольку может возникнуть, как в первые месяцы после артропластики, так и через 1-2 года после замены коленного сустава. Если в отдаленный послеоперационный период у вас возник вопрос: почему колено горячее и болит, скорее всего, это поздняя гематогенная инфекция в области имплантата.
Купировать боль, а тем более назначать себе антибиотики – категорически противопоказано. Прописать антибиотики, назначить обезболивание и подсказать, какую мазь использовать, может только хирург-ортопед после обследования. Несоблюдение врачебных рекомендаций чревато ревизионным эндопротезированием коленного сустава.
Имплантат устанавливается на место поврежденного сустава с точностью до миллиметра. При помощи компьютерной визуализации проводится проверка кинематики в согнутом/разогнутом положении. 1-1,2% случаев заканчивается повторным вывихом или переломом эндопротеза. В редких ситуациях проблема вызвана неправильной установкой или некачественным протезом, 98% пациентов создают себе проблему, игнорируя рекомендации по реабилитации.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Главный признак перелома – хруст внутри коленного сустава. Если на раннем этапе такой симптом можно объяснить врачебной ошибкой или постоперационным осложнением, то в дальнейшем хруст свидетельствует о нарастании рубцовой ткани. Неправильное восстановление идет из-за несоблюдения режима и диеты.
При появлении хруста не ждите дальнейших осложнений. Обратитесь к специалисту для коррекции дефектов. Часто можно обойтись терапевтическим воздействием, избежать ревизии.
Эндопротезирование коленного сустава: осложнения и рекомендации
Операция по замене суставного сочленения – не прихоть, а возможность сохранить самостоятельность и избежать инвалидности. Имплантация рекомендуется, если консервативными методами вернуть природную подвижность конечности невозможно. Хирургическое вмешательство проводят при:
- сильном повреждении связок, когда терапия и компрессия неэффективны;
- остеоартрите, ревматоидном артрите, для стабилизации патологии, удаления поврежденных элементов;
- костной дисплазии, когда нарушен рост костей;
- прогрессирующем асептическим некрозом. Начинается отмирание тканей, прекращается природный кровоток, сустав полностью перестает функционировать;
- подагре.

Чтобы минимизировать операционные и послеоперационные риски, врач проводит обследования. Только после исключения всех противопоказаний может быть назначена замена коленного сустава на имплантат.
Медики предпочитают щадящие методики, вмешательства на открытом операционном поле проводят только при невозможности провести процедуру миниинвазивным способом. При артроскопии с компьютерным наблюдением здоровые ткани практически не повреждаются, уменьшается риск кровотечений и занесения инфекции.
Для удаления лишней жидкости, кровяных сгустков из раны на первое время устанавливается дренаж. Ежедневно в период стационарного наблюдения снимаются жизненно важные показатели, чтобы сделать процесс восстановления эффективным.
Если эндопротезирование коленного сустава прошло успешно, назначается курс антибиотиков, реабилитационных мероприятий:
- ЛФК под контролем методиста. Рассчитывать на чудо сразу после операции не стоит, сначала даже сгибать/разгибать ногу придется с помощью врача;
- лечебный массаж;
- процедуры в физиокабинете в зависимости от показаний здоровья.

Если восстановление идет правильно, на 2-3 день можно начинать ходить с ходунками или костылями. По отзывам пациентов, грамотная схема реабилитации позволяет избежать осложнений, быстрее вернуться к привычной жизни.
Чтобы реабилитация была эффективной и не затягивалась, профессионал посоветует, как изменить бытовые условия, скорректировать питание, равномерно распределить нагрузку на прооперированную ногу. Швы при удачном исходе снимают на 10-й день, далее предстоит домашнее лечение под наблюдением местного доктора.
Кроме основных осложнений, после замены суставного сочленения могут возникнуть такие проблемы:
- аллергическая реакция;
- отторжение имплантата;
- послеоперационное загнивание тканей;
- повреждение нерва, паралич конечности;
- повреждение сосудов и дефицит кровоснабжения. Без притока крови, питательных компонентов ткани истончаются. Игнорирование проблемы может привести к ампутации;
- ощущение онемения колена;
- тромбоз глубоких вен;
- бактериально-инфекционные патологии протеза.
Нетипичная реакция организма на постоперационный стресс – булимия: постоянно хочется есть, а вес не набирается. При нервном расстройстве и булимии необходимо посетить психолога, чтобы разработать антистрессовую программу. Нервные расстройства, сбой в режиме мешают быстрой реабилитации.
Реабилитационный комплекс
Реабилитация нижней конечности проходит в несколько этапов:
| Период | Цели |
| Стационарный | Снятие рисков осложнений, постепенная разработка мышц и сустава, привыкание к вертикальному положению |
| Ранний | Освоение ходьбы по ступенькам, восстановление функционирования колена, укрепление мышц обеих ног для равномерного распределения нагрузки |
| Поздний | Полное восстановление природной подвижности, тренировка мышечной массы всего тела для минимизации риска отдаленных осложнений |
Стационарный этап длится первые две недели после операции (иногда пациента выписывают домой раньше, через 4-6 дней). Все мероприятия и процедуры проводятся под контролем. Для профилактики тромбофлебита надевают компрессионный бандаж, что ограничивает подвижность. 1-3 дня конечность нельзя нагружать, проверять кинематику будет лечащий врач. Далее рекомендуется выполнение простейших упражнений:
-
сгибание колена из положения лежа на спине. Выполнять 10 подходов несколько раз в день, но без перенапряжения;
Как лечить?
Сегодня наиболее оптимальным методом неинвазивного хирургического лечения коленного сустава считается артроскопия.
Метод позволяет не только эффективно провести лечение или диагностику поврежденного сустава, но и обеспечивает значительно быстрое и легкое восстановление в отличие от классической операции. В данной статье рассмотрим более детально, что собой представляет артроскопия коленного сустава и какие существуют методы реабилитации после операции.
Период реабилитации после артроскопии
При применении данного метода лечения сроки нахождения в клинике могут быть совершенно разными и будут зависеть от изначальной патологии. В среднем, время госпитализации пациента – 24 часа. Если манипуляция проводилась на крестообразных связках, то пребывание в стационаре может увеличиваться до 48 часов. Цена на такую операцию как артроскопия коленного сустава, будет выше классической хирургии, однако стоимость оправдана многими факторами.
При лечении патологий коленного сустава все чаще рекомендуют обращаться к методу артроскопии. Данная терапия позволяет максимально безболезненно пройти восстановительный период, который, к тому же в разы уменьшается в отличии от стандартной хирургии. Уже спустя 3-4 дня разрез после артроскопии полностью заживает, а весь реабилитационный период составляет не более 8 недель.
Восстановление в стационарных условиях
После того, как было проведено лечение методом артроскопии, пациенту необходимо определенное время находиться в стационаре — это определяет врач. Реабилитация пациента после артроскопии коленного сустава является важным аспектом успешного завершения лечения. Во время нахождения в клинике пациенту проводят следующие манипуляции:
- однократно вводится антибиотик широкого действия, при необходимости процедура повторяется через сутки;
- с целью исключения закупорки сосудов назначается ношение эластичного бинта или трикотажа компрессионной группы, дополнительно назначаются препараты гепарина для профилактики тромбозов нижних конечностей;
- по рекомендации врача может назначаться в первые 24-48 часов криолечение (терапия с применением холода);
- без исключения после артроскопии назначает курс обезболивающих препаратов, а также противовоспалительных средств нестероидной группы;
- также назначаются физиопроцедуры с целью устранения послеоперационного отека.
Восстановление в условиях амбулатории
После проведения такой операции, как артроскопия коленного сустава, необходимо правильное восстановление. Во избежание осложнений пациенту нужно придерживаться следующих правил:
- После возвращения домой не забывайте придерживаться всех советов хирурга. Для начала помните, что первые пару дней необходимо ноги держать как можно выше, таким образом припухлости будут уменьшаться быстрее. Уделяйте внимание разрезу после артроскопии. Рана должна оставаться в чистоте и быть сухой, проводите антисептические процедуры. Перевязочные манипуляции, а также купание в первые несколько дней проводятся строго по рекомендации врача.
- В обязательном порядке в первые сутки после операции пациента осматривает травматолог, далее это происходит через 3 дня, 7 дней и 14.
- Реабилитация в не зоны клиники проходит с использованием медикаментозного лечения, направленного на снятие воспалительного процесса и укрепление сосудов.
- В первые 3-4 дня рекомендуется лечение холодом — криотерапия;
- Что касается двигательной активности, то ее дозирование определяет врач, исходя из самого лечения и общего состояния здоровья пациента.
После полного или частичного удаления разорванного мениска минимальные нагрузки на ногу уже необходимы с первых дней после операции. В данном случае обязательно используются специальные трости или костыли для исключения максимальной нагрузки на конечность.
При операции, проведенной на крестообразные связки, также предусматривается использование дополнительной опоры при хождении (трость, костыли). В первые 48 часов нагрузка на конечность должна быть полностью исключена. Далее разрешается становиться на стопу, но без перенесения основного веса. Время восстановления примерно 20-25 дней.
Фиксация сустава после артроскопии
В период восстановления после артроскопии мениска коленного сустава в обязательном порядке необходимо носить специальный наколенник. Данный предмет может быть изготовлен как из мягкого материала, так и из жесткого. Какой именно тип наколенника нужно носить, определят только лечащий врач. Отметим, что диагностическая артроскопия для исследования коленного сустава может не требовать таких методов восстановления. Однако на сегодня все чаще предпочитают использовать МРТ для диагностики коленного сустава.
В некоторых случаях может назначаться специальный вид физиопроцедуры — электростимуляция бедренных мышц.

Лечебная физкультура: как проводится?
Изначально рекомендуется выполнять лечебную гимнастику под контролем специалиста, который детально объяснить и покажет, в каком темпе выполняются все нагрузки, их продолжительность и интенсивность. Далее разрешается проводить гимнастику самостоятельно в домашних условиях.
Рассмотрим подробно, как проводится реабилитация:
- 4-6 неделя после операции. Разрешается полностью опираться на ногу при условии ношения ортеза. Уже к этому времени пациент должен свободно и без ощущения боли сгибать колено до 90 0 , а также ходить свободно, не хромая.
- 6-8 неделя после ортроскопии. В данный промежуток времени пациентом все еще будет использоваться ортез, поскольку все тренировки будут силового характера. Дополнительно необходимы упражнения для восстановления координации движений. Для этого хорошо подходит водная гимнастика и занятия на тренажерах бокового типа.
- 8-12 послеоперационная неделя. Как и в предыдущем периоде, все упражнения должны быть направлены на укрепление тазобедренных мышц и восстановление координации. Поэтому рекомендуется использовать ту же схему, что и на 6-8 неделях. Дополнительно разрешается ходьба, причем, в неограниченном количестве.
Заключение
Для каждого пациента важно понимать, что хоть артроскопия коленного сустава – не инвазивный метод лечения, но все же это операция, где верно разработанная схема восстановления крайне важна. Если врач правильно подберет методы реабилитации, а пациент будет их придерживаться, то риск осложнений минимальный, а выздоровление начнется значительно быстрее.
Особое внимание уделяйте ране после операции, проводите все манипуляции, которые рекомендует лечащий врач. Крайне важно предупредить развитие инфекции.
Также обратите внимание на двигательную активность. Не следует думать, что максимально большие нагрузки ускорят выздоровление. Подобные и опрометчивые действия могут спровоцировать ряд осложнений, например, затек синовиальной жидкости, что значительно осложнит выздоровление.
Этот вид оперативного вмешательства пользуется популярностью. Пациенты стараются больше не прибегать к обычной хирургии, предпочитая более щадящие методы терапии. Следует отметить, что отзывы больных после проведения артроскопии коленного сустава положительные, что говорит об эффективности метода и ухода классической операции на задний план.
Читайте также:



