Мигрень абдоминальной форме что это и как лечить
Абдоминальная мигрень — заболевание с неустановленными причинами, характеризующееся появлением болей в области живота, которые длятся на протяжении нескольких часов. Диагноз выставляют при исключении любых органических и функциональных болезней желудочно-кишечного тракта, органов женской половой, мочевыделительной системы и ЦНС. Терапия основывается на использовании обезболивающих лекарственных препаратах и исключении факторов рецидива болевого синдрома.
Причины заболевания

Конкретная причина развития абдоминальной мигрени неизвестна. В основе возникновения болевого синдрома лежит наследственная предрасположенность. При наличии патологии у родителей, риск ее возникновения у детей увеличивается в несколько раз.
Патология часто отмечается в детском возрасте. В этом случае ребенок беспокойный, у него наблюдается эмоциональная лабильность и повышенная тревожность. Риск развития заболевания увеличивается при нестабильной ситуации в семье — частых конфликтах, наличии у родителей психозов и других расстройств. В связи с этим, абдоминальную мигрень расценивают как заболевание с генетической предрасположенностью, которая реализуется на фоне факторов окружающей среды.
Возникновение болевого синдрома отмечается в следующих ситуациях:
- выраженная эмоциональная нагрузка, имеющая положительный или отрицательный характер;
- тяжелый или хронический стресс;
- постоянное физическое переутомление;
- бессонница и другие нарушения сна.
При сборе анамнеза, ряд больных отмечает, что боли в животе появляются после приема определенных продуктов. Наиболее часто это горький шоколад, орехи и жирные виды рыбы.
Механизмы развития
Органические изменения в органах желудочно-кишечного тракта и нервной системы отсутствуют, в связи с чем установить очаг развития болезни не удается. Ряд ученых считает, что болевой синдром возникает в результате нарушения иннервации кишечника. Это может быть связано с нарушениями эмбрионального развития нервных элементов.
Известный фактор, провоцирующий появление симптомов абдоминальной мигрени — стресс. Считается, что он приводит к повышению выделения нейромедиаторов нейронами ствола головного мозга. Их дисбаланс нарушает работу центров, регулирующих кровоснабжение и моторику желудочно-кишечного тракта, вызывая болевые ощущения.
Клинические проявления
У 3 из 4 больных симптомы абдоминальной мигрени возникают в утренние часы. В некоторых случаях возможны предвестники: лабильность настроения и поведения, чувство общей слабости и повышенная утомляемость. Подобные изменения наблюдаются в течение пары часов или дней.
Абдоминальная мигрень у взрослых и детей характеризуется беспричинным возникновением болевых ощущений в средней части живота. Периодичность их появления — от нескольких дней до нескольких месяцев. Интенсивность боли различна. Большинство больных отмечают, что ощущения носят умеренный характер и локализованы в области пупка. У ряда пациентов боль диффузна и может быть сильной. Болевой синдром сопровождается общей слабостью и диспепсическими расстройствами, что может симулировать заболевания органов брюшной полости: острый аппендицит, холецистит и пр.
Взрослые пациенты стараются меньше двигаться и занимают вынужденное лежачее положение. У подростков возможна гиперактивность, связанная с дискомфортом и болью в животе. Абдоминальная мигрень в детском возрасте характеризуется эмоциональной лабильностью и плаксивостью.
В связи с нарушениями вегетативной иннервации, у больных отмечается бледность кожных покровов, вздутие живота, метеоризм и тошнота. Боль и указанные симптомы сохраняются от 1 до 72 часов, после чего бесследно проходят. Количество болевых приступов в течение года может достигать 200 и более. Характерная особенность заболевания — появление классической мигрени с головной болью, частота которой постепенно увеличивается.
Диагностические мероприятия
Постановка точного диагноза требует проведения комплексной диагностики и исключения всех других заболеваний, приводящих к болевым ощущениям в животе. Трудность диагностики связана с тем, что многие врачи не осведомлены о подобной патологии и не выявляют ее у детей и взрослых.
Диагностические мероприятия проводятся по следующему алгоритму:
- Врач собирает все имеющиеся жалобы, давность их появления, а также узнает провоцирующие факторы, которые выделяет сам пациент. Важно уточнить наличие сопутствующих симптомов — тошноты, рвоты, побледнения кожных покровов и др. Специалист учитывает имеющиеся патологии органов ЖКТ и проводимое по их поводу лечение.
- Общий осмотр и физикальное исследование органов брюшной полости проводит терапевт или гастроэнтеролог. Симптомы заболеваний не выявляются — пальпация живота безболезненна, мышцы брюшного пресса расслаблены, петли кишечника при пальпации в пределах нормы. Если обследование проводится во время приступа, то отмечается повышенная чувствительность кожи живота к прикосновениям.
- Клинический анализ крови, мочи и исследование кала — без патологии. Для исключения заболеваний поджелудочной железы проводят определение амилазы в крови. Изучение уровня АсАТ, АлАТ и билирубина позволяет оценить состояние печени. Патологическая микрофлора при посеве кала не выявляется.
- Состояние брюшной полости и внутренних органов оценивается с помощью ультразвукового исследования. Патологические изменения не характерны. При наличии сопутствующих болезней почек, УЗИ может сочетаться с экскреторной урографией и другими методами обследования мочевыделительной системы.
- Дифференциальный признак абдоминальной мигрени — усиление кровотока в брюшном отделе аорты во время приступа. Исследование проводят с помощью УЗИ с допплерографией.
- Для исключения аномалий развития и органических заболеваний тонкого и толстого кишечника пациент проходит рентгенографическое исследование с контрастом. Данный метод необходим для дифференциальной диагностики с кишечной непроходимостью, неспецифическим язвенным колитом и опухолевыми поражениями ЖКТ.
Если болевые ощущения в животе сочетаются с головной болью, то больному проводят магнитно-резонансную томографию. МРТ головного мозга позволяет исключить новообразования, гидроцефалию, ишемические повреждения нервных структур и пр.
Диагноз абдоминальной мигрени может быть выставлен при наличии следующих диагностических критериев:
- болевые приступы в области живота с продолжительностью не более трех суток (периодичность возникновения боли не имеет значения);
- наличие 2 и более симптомов из следующего перечня: общая слабость, побледнение кожного покрова, тошнота и рвота.
Дифференциальная диагностика должна исключать бактериальные и вирусные кишечные инфекции, энтеропатии, хирургические патологии органов брюшной полости, функциональные расстройства, заболевания почек и половой системы.
Подходы к терапии
Лечение абдоминальной мигрени схоже с терапией цефалгической формы патологии. Оно включает в себя прием лекарственных средств, позволяющих купировать острые болевые приступы, а также постоянную профилактику.
Основная задача терапии в данный период — устранить болевые ощущения. С этой целью используются обезболивающие средства. Простые анальгетики (Анальгин, Баралгин и др.) не эффективны. Предпочтение отдается нестероидным противовоспалительным препаратам — Кеторол, Найз, Ибупрофен и т. д. Они снимают болевой синдром и отличаются высокой эффективностью. Хороший эффект наблюдается при применении Парацетамола. Медикамент относят к жаропонижающим средствам, однако, он обладает обезболивающим действием на организм.
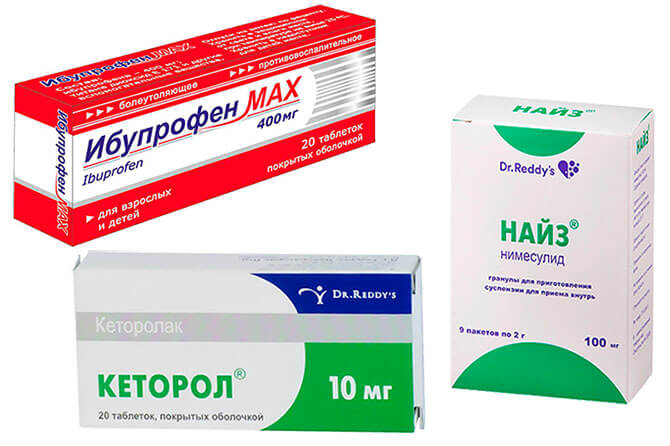
Нестероидные противовоспалительные препараты
Использование триптанов (Элетриптан, Суматриптан), применяемых при типичной мигрени, также обеспечивает быстрое снятие болевого синдрома у пациента. Препараты воздействуют на серотониновые рецепторы головного мозга и нормализуют их тонус. Важно отметить, что данная группа лекарственных средств не должна использоваться в детском возрасте в связи с отсутствием доказательств их безопасности. Педиатры могут использовать препараты на основе вальпроевой кислоты, которые вводятся внутривенно.
Обязательно используется симптоматическая терапия:
- при рвоте и тошноте назначаются противорвотные средства (Метоклопрамид, Церукал);
- гипертермия является показанием к использованию жаропонижающих средств — Парацетамол и его аналоги.
Все лекарственные препараты должны применяться только после назначения лечащим врачом. Медикаменты имеют ряд показаний и противопоказаний, несоблюдение которых может стать причиной развития побочных эффектов и прогрессирования основного заболевания.
Как лечить абдоминальную мигрень в период между обострениями для уменьшения их числа? Основная задача профилактики — исключить триггерные факторы в виде стресса, переутомления в учебе, тяжелых занятий спортом и др. Педиатр обязательно беседует с родителями ребенка и с ним самим, объясняя причины возникновения болевых ощущений и рассказывая о том, как их предупредить.
Врачи выделяют ряд профилактических рекомендаций:
- Нормализация режима сна и отдыха. Ребенок должен спать в течение суток не менее 8-9 часов. Взрослый человек — не меньше 7-8 часов.
- Исключение из жизни стрессовых ситуаций, восстановление здорового психологического климата в семье.
- Ограничение тяжелых физических нагрузок, в первую очередь, у детей и людей, активно занимающихся спортом.
- Переход на рациональное питание, богатое витаминами и микроэлементами. Диета должна включать большое количество овощей, фруктов, ягод и орехов.
Предупредить развитие обострений можно с помощью применения лекарственных препаратов. С этой целью назначается Пропранолол и седативные медикаменты. Их следует использовать в терапевтических дозировках, одобренных лечащим врачом.
Возможные осложнения
Абдоминальная мигрень, возникая в детском возрасте, приводит к пропуску посещений детского сада и школы. Это может стать причиной задержки психоэмоционального и интеллектуального развития, особенно при высокой частоте болевых приступов. Частые боли приводят к формированию у больного астенического синдрома, который характеризуется повышенной утомляемостью, низкой способностью концентрировать внимание и выполнять какую-либо работу. У детей может формироваться неврастения, депрессия и ипохондрия. Подобные изменения личности не всегда ассоциируются с болезнью и могут рассматриваться в качестве психологических особенностей ребенка.
Негативные последствия при патологии могут быть связаны с неправильной диагностикой и назначением терапии. При подозрениях на острый живот и аппендицит, проводится ненужное хирургическое вмешательство, создающее дополнительные риски для здоровья в виде инфицирования операционной раны, внутреннего кровотечения и пр. При диагностировании кишечной бактериальной инфекции назначают антибиотики, прием которых чреват развитием дисбактериоза, плохо поддающегося лечению.
Прогноз
У большинства пациентов детского и взрослого возраста заболевание протекает доброкачественно. Своевременное устранение острого приступа и профилактика рецидивов позволяет контролировать течение заболевания. В 20-30% случаев абдоминальной мигрени у детей наблюдается выздоровление после взросления.

На фоне длительно существующей патологии возможно развитие классической цефалгической формы мигрени. Постепенно абдоминальные проявления полностью исчезают. Количество приступов мигрени на фоне адекватной терапии минимально, вплоть до полного отсутствия.
Возможности профилактики
В связи с неустановленными причинами развития, профилактика абдоминальной мигрени носит неспецифический характер. Превентивные меры перечислены выше.
При появлении дискомфорта и боли в области живота, следует сразу же обратиться за медицинской помощью, с целью проведения обследования и дифференциальной диагностики.
Абдоминальная мигрень — неврологическое заболевание, сопровождающееся болью в животе после сильного стресса. Острый период сопровождается вегетативными нарушениями. Лечение основано на купировании болевого синдрома и предупреждении обострения мигрени.
Когда заходит речь о мигренях, мы сразу представляем себе ужасные головные боли, от которых раскалывается голова.
Типичный эпизод мигрени – пульсирующее ощущение в какой-либо зоне головы (чаще виске или затылке), светочувствительность, тошнота и рвота. Но вот спазмы и боль в животе – это что-то новенькое…
Абдоминальная мигрень добавляет много проблем пациентам и их лечащим врачам. Некоторые даже думают, будто это незначительное состояние и нечего тут придумывать. Но, увы, абдоминальная мигрень у взрослых все-таки бывает.
Причины абдоминальной мигрени у взрослых
Абдоминальные мигрени являются довольно частой причиной болей в животе у маленьких детей и грудничков. Дебют заболевания случается в возрасте от 2 до 10 лет, пиковые проявления – в 10–12 лет. У подростков приступы тоже встречаются, но уже гораздо реже, а у взрослых их почти не бывает. При этом, как и обычными мигренями, женщины страдают ими в два раза чаще мужчин.
В настоящее время есть теория, что младенческие колики – ничто иное как раннее проявление мигреней, и по ним можно определить, будет ли человек страдать от них в более зрелом возрасте. Сюда же приписывают и абдоминальную мигрень.
А вот о причинах абдоминальных мигреней у взрослых можно только догадываться. Для ученых-медиков это по-прежнему очень загадочная болезнь с множеством переменных. Наиболее общая гипотеза:
Стресс запускает гиперчувствительность ЦНС;
Из-за этого в организме вырабатывается больше нейромедиаторов и нейропептидов;
Вегетативная нервная система провоцирует расстройство желудочно-кишечного тракта.
Симптомы абдоминальной мигрени у взрослых
Как и обычные, абдоминальные мигрени у взрослых проявляются в виде сенсорных нарушений:
Повышенная чувствительность к свету и звуку;
Беспричинное снижение веса.
Иногда могут добавляться сопутствующие головные боли, что может добавить ещё больше проблем при постановке диагноза (это не самый распространенный симптом).
У пациентов также могут быть и другие болевые синдромы, к примеру, боль в конечностях. Между эпизодами болезнь вообще никак себя не проявляет – пациент полностью здоров и бодр.
Типичные ошибки при диагностике абдоминальной мигрени у взрослых
Из-за редкости болезни у взрослых врачи по понятным причинам редко её подозревают. Может быть человек переволновался, плохо или нерегулярно питается, злоупотребляет алкоголем?
Кроме того, абдоминальной мигрени сопутствуют некоторые психические нарушения:
Беспричинная тревога или раздражительность;
Частые перемены настроения;
Депрессия и уныние и т.д.
Эти состояния как раз и приводят к ошибке при диагностике абдоминальной мигрени у взрослых. Её часто путают с психосоматической проблемой (телесным проявлениям психического расстройства).
Как происходит диагностика брюшной мигрени
Из-за неспецифической симптоматики абдоминальная мигрень требует тщательного обследования, чтобы исключить любые иные состояния.
Лабораторная диагностика. Очень важно на этом этапе провести анализ мочи, поскольку инфекции мочевыводящих путей и диабетический кетоацидоз имеют схожие проявления;
Семейный анамнез. Врачу нужно иметь представление, были ли случаи мигрени у кого-то из родственников и с какими жалобами пациент обращался к врачам в детстве;
Рентгенография, МРТ и УЗИ брюшной полости. С их помощью исключают органические патологии, опухоли и некоторые системные заболевания кишечника (болезнь Крона);
Допплерография брюшной аорты. Необходима, чтобы замерить скорость кровотока. У пациентов с абдоминальными мигренями она обычно увеличена во время приступа;
У 70% пациентов с мигренями брюшной полости также наблюдаются другие циклические эпизоды. Как уже было сказано, это могут быть приступы рвоты, боли в конечностях, головокружение и головная боль. О них тоже следует непременно сообщить лечащему врачу во время осмотра.
К какому врачу обращаться?
Поскольку основной причиной мигреней являются неврологические нарушения, такие состояния курирует врач-невролог, а также специалист по болевой терапии – невролог-альголог.
Лечение проходит по тому же сценарию, что и при обычной мигрени: прием успокоительных и болеутоляющих, избегание известных триггеров. К ним могут относиться: стресс, употребление стимулирующих веществ вроде кофеина, нарушение режима сна и т.д. Ну а комбинацию лекарств при этом придется подбирать индивидуально.
Если вы хотите избавиться от абдоминальной мигрени, нужно иметь четкое представление о своих симптомах и придерживаться плана лечения, который назначит врач.

Абдоминальная мигрень – это специфическая форма заболевания, при которой больной страдает от приступов не головной боли, а от болей в животе. Это психогенная боль, которая развивается без каких-либо патологических изменений в кишечнике, органах брюшной полости или мышцах брюшины. Заболевание наблюдается в детском и подростковом возрасте, а во взрослом возникает только в качестве исключения. Боль при патологии сильно напоминает приступ аппендицита или прочие патологии кишечника, из-за чего требуется полноценное обследование больного. Болевой синдром при данной мигрени от умеренного до сильного, а в отдельных случаях он нестерпимый. Заболевание нельзя оставлять без внимания, и требуется обязательное проведение его лечения с привлечением специалиста.
Особая опасность данной формы заболевания в том, что при нем легко могут быть пропущены тяжелые нарушения, требующие срочного хирургического вмешательства. Такое явление возможно в случаях, когда приступ уже не первый, и больной для его снятия принимает обезболивающее. В реальности это не мигренозное состояние, а симптомы иной болезни. В результате смазанная картина может стать причиной тяжелого осложнения, которое будет представлять опасность для жизни больного.
Впервые мигрень у детей, как правило, проявляется в возрасте от 2 до 6 лет. Приступы возникают с различной интенсивностью, как и при обычной мигрени, и могут беспокоить очень редко, или развиваться постоянно. Во время сна боль полностью затихает, что связано с изменениями в работе центральной нервной системы в этот момент. До 20 лет процент соотношения больных обоих полов одинаков. После же 20 лет у женщин патология диагностируется чаще, хотя она и является редким явлением. То, что у взрослых людей болей мигренозного характера в животе почти не возникает, связано с особенностями в работе центральной нервной системы. Чаще всего абдоминальная форма заболевания характеризуется как детская мигрень.
Длится болевой приступ в среднем от 1 до 2 часов. В то же время у части больных он может продолжаться всего несколько минут, или, наоборот, продлится в течение 5 суток, что является особенно опасным, так как легко приводит к тяжелому обезвоживанию, требующему врачебного вмешательства. Патология чаще всего имеет наследственную природу и возникает у детей, родители которых в детстве сталкивались с такой же проблемой. При диагностике заболевания основным принципом является исключение наличия иных патологий у больного.
Причины
Первоначальные причины появления заболевания на сегодняшний день в достаточной степени не изучены. Установлены только факторы, которые могут вызвать развитие болевого синдрома. Боль может возникать по следующим причинам:
сильные нервные переживания – у детей они могут возникать по многим поводам, которые взрослому кажутся незначительными и не требующими внимания. Из-за этого родители не всегда могут установить, что спровоцировало проблему у ребенка;
нарушения в процессе обмена веществ;
стремительный рост – при этом мышечные ткани, кости и внутренние органы у детей увеличиваются в размере не одинаково и вынуждены догонять друг друга;
неправильный режим сна и отдыха;
резкое повышение нагрузок – особенно часто наблюдается при начале обучения в школе. Вызывает учащение приступов у детей 7 лет;
физические нагрузки – когда они слишком большие для данной возрастной категории. Обычно эта причина имеет место у подростков;
несбалансированное, неграмотное питание;
резкая перемена погоды или климата;
употребление ряда лекарственных препаратов.
Врачу для определения состояния больного надо по возможности максимально точно знать о том, после чего появился приступ. Это позволит не только быстрее поставить правильный диагноз, а и назначить наиболее действенное лечение.
Диагностика
При появлении боли в животе необходимо исключить присутствие иных патологий. Для этого проводится общее обследование больного. Основные мероприятия при этом такие:
УЗИ брюшной полости;
магнитно-резонансная томография – проводится, если имеется возможность;
клинический анализ крови;
общий анализ мочи.
Также важно максимально точно описать врачу свое состояние и назвать время начала приступа. Обязательно собирается анамнез заболевания. Диагноз ставится только после получения всех данных обследования больного.
Абдоминальную мигрень иногда понимают как головную боль, но болезнь проявляет себя не только в форме головной боли, но и резкими болями в животе. Абдоминальная мигрень прекращается так же внезапно, как и начинается.
Абдоминальную мигрень иногда понимают как обычную головную боль, но болезнь проявляет себя не только в форме головной боли, но и резкими болями в животе. Иногда её путают с колитами. Абдоминальная мигрень начинается с приступообразных режущих болей в районе живота и продолжается болезненной пульсацией вокруг пупка от 5-10 минут до нескольких часов, а иногда и дней, прекращаясь так же внезапно, как и началась. Что же необходимо знать об этом заболевании.
Как лечить абдоминальную мигрень
- Симптомы
- Причины
- Диагностика абдоминальной мигрени
- Методы лечения
- Профилактика заболевания
По частоте приступов преобладает утреннее начало в момент пробуждения.
Абдоминальная мигрень диагностируется и у взрослых, но у детей - чаще. Статистические наблюдения подтверждают, что болезнь преобладает у подростков в пубертатном периоде.
Абдоминальная мигрень у детей до 10 лет встречается в 20% случаев, у подростков и у молодых людей в возрасте до 20 лет – в 45%.
В ранний период приступы чаще происходят у мальчиков, но после 20 лет положение меняется, и женщины испытывают мигрень в два раза чаще мужчин. В более взрослом возрасте – в 3 раза чаще. Иногда, миновав переходный возраст, человек избавляется и от проявлений болезни.
С точки зрения медицины, природа заболевания не до конца изучена, и нет однозначного подхода к диагностике; но в основе проявлений болезни лежат процессы в эндокринной и центральной нервной системах.
Заболевание имеет рецидивирующий характер. В промежутках между приступами характерно бессимптомное течение болезни с хорошим самочувствием, она может не проявлять себя длительное время, из-за чего у ребёнка и его родителей не формируется представление об общей картине заболевания до тех пор, пока приступы не повторятся несколько раз с одними и теми же симптомами.

У детей и подростков определение абдоминальной мигрени производится по тому же комплексу признаков, что и у взрослых. Сходство проявлений с заболеваниями желудочно-кишечного тракта затрудняет определение однозначного диагноза. Для дифференцирования исключают другие вероятные причины приступообразных болей в животе, исследуя ЖКТ на предмет патологии.
Если желудочно-кишечной патологии не выявлено, врач идентифицирует симптомы, характерные для абдоминальной мигрени:
- Сильная боль по средней линии живота в районе пупка, способная нарушить привычную жизнедеятельность. Продолжительность её от от 1 часа до 3 суток, обычно около 1-2 часов.
- Вазомоторные симптомы, сопровождающие боль в животе - тошнота и рвота, иногда диарея.
- Спонтанно возникающие сонливость и вялость.
- Анорексия (отказ от приёма пищи по причине сниженного и отсутствующего аппетита).
- Приступообразная головная боль.
- Болезненная реакция на яркий свет и громкие звуки.
- Мельтешение мушек в поле зрения или туман.
- Головокружение.
- Нехватка воздуха.
- Усиление холодного липкого потоотделения.
- Панические атаки.
- Аномальная бледность оттенка кожи.
- Темные круги под глазами.
- Периодичность повторения приступов.
Приступы возникают в течение дня, но наиболее характерное для них время - после пробуждения. Многократно повторяясь в дальнейшей жизни, абдоминальная мигрень теряет остроту проявления брюшных симптомов, они постепенно сглаживаются и часто пропадают совсем, но классическая мигрень остаётся.
Сохранение брюшных симптомов на протяжении всей жизни достаточно редко, так же как и первичное появление заболевания во взрослом возрасте.
При постановке диагноза можно обратить внимание лечащего врача на исчезновение симптомов во время сна, что также присуще абдоминальной мигрени. Лабораторные анализы могут не дать чёткой картины, и случается, что дети с приступообразными острыми болями в области живота, не всегда испытывая головную боль, ошибочно направляются в хирургическое или инфекционное отделение.
Для определения подлинного диагноза и положительной динамики лечения у детей проводится эндокринологическое обследование и обследование органов пищеварения. При наличии симптоматики, указывающей на абдоминальную мигрень, и отсутствии патологии в органах пищеварения и эндокринных нарушений, диагноз становится определён.

Поскольку приступы✅ абдоминальной мигрени у детей возникают, начиная с 5-летнего возраста и позже, а к завершению подросткового возраста их становится меньше, одной из причин считается гормональная перестройка.
Но т. к. точной единственной причины болезни до сих пор не определено, можно говорить о комплексе факторов, сочетание которых даёт толчок к развитию патологии:
Причины абдоминальной мигрени у детей и подростков
- Генетическая предрасположенность;
- Причины мигрениПсихоэмоциональные перегрузки, испытываемые ребёнком во время бодрствования и общения со сверстниками;
- Нарушение обмена веществ;
- Физические нагрузки, превышающие норму;
- Несбалансированное питание;
- Нарушение кровообращения;
- Изменения в гормональном фоне.
Организм ребёнка претерпевает адаптацию к внешним и внутренним факторам, вызванным ростом и развитием всех систем, в связи с чем случаются сбои в его эндокринной и нервной системах, приводящие к приступам заболевания.
При своевременно назначенном правильном лечении и наблюдении ребёнка у педиатра, после проведённого диагностического обследования, в подростковом возрасте количество приступов у ребёнка уменьшается или полностью исчезает.
Абдоминальная мигрень у взрослых наблюдается намного реже.
Причины абдоминальной мигрени у взрослых бывают связаны с наследственностью или с влиянием следующих факторов:
- Ситуации стресса;
- Умственные и физические перегрузки;
- Применение гормоносодержащих препаратов или гормональные сбои в организме;
- Переезд на другое место жительства в непривычные климатические условия, или временная смена проживания в связи с командировкой;
- Причины мигрениПерепады атмосферного давления;
- Нарушения в работе эндокринной системы, неустойчивые уровни серотонина и гистамина;
- Проблемы сосудов головного мозга;
- Рассогласованность работы нервной системы;
- Продукты, содержащие эстрогены;
- Недостаток сна, неправильный режим сна и бодрствования;
- Переутомление;
- Нарушение обменных процессов в организме;
- Употребление алкоголя и других вредных веществ.
Жители городов больше подвержены заболеванию, т.к. постоянно вынуждены жить в условиях конкуренции и напряжения сил для достижения целей, расходуя свои ресурсы. Особенно это можно отнести к лицам, страдающим депрессиями и нервными срывами. Также в группе риска люди с психическими отклонениями и с вредными привычками, злоупотребляющие курением и алкоголем.
При появлении симптомов абдоминальной мигрени необходим визит к врачу. Если подобное случилось у ребёнка, его принимает педиатр, опрашивая родителей, осматривая ребёнка и стараясь исключить возможные желудочно-кишечные заболевания. Попутно врач оценивает общий уровень развития ребёнка.
Взрослые пациенты обращаются к неврологу. Врач проводит опрос, производит пальпацию брюшной полости, измеряет давление у больного, интересуется наследственными деталями, и назначает обследование:
- Электроэнцефалограмма (ЭЭГ);
- Компьютерная томография (как вариант, магниторезонансная томография);
- Рентгенографическое обследование;
- УЗИ органов желудочно-кишечного тракта;
- Общий анализ крови;
- Клинический анализ крови;
- Общий анализ мочи.
При необходимости, невролог даёт направление к другим специалистам.
Лечение абдоминальной мигрени после установленного диагноза вероятно одним из двух методов: медикаментозным или немедикаментозным. В первую очередь прибегают к немедикаментозным средствам: затеняют помещение, чтобы свет не раздражал глаза больного, проветривают помещение и обеспечивают покой ребёнка или взрослого.
Практикуются тёплые или холодные повязки на голову, иглотерапия, массаж головы. Варианты леченияПересматривается рацион питания в сторону исключения некоторых продуктов: газированных напитков, шоколада, сладких продуктов, жареных, содержащих глутамат натрия. Исключаются специи, синтетические добавки и ароматизаторы.
Помогает облегчить состояние травяной чай из ромашки, шалфея, шиповника, чабреца. Назначаются витаминные и содержащие магний комплексы.
Если диагноз ясен и не подлежит сомнению, нет риска пропустить аппендицит или перитонит, то в рамках медикаментозного лечения для снятия острого приступа детям назначаются болеутоляющие препараты (Ибупрофен и Парацетамол), противомигреневые, а в случае рвоты – противорвотные средства.
Взрослым пациентам назначают триптаны (Сумамигрен, Суматриптан, Норамикс, Зомиг, Амигренин) и эрготамины. Эффективность этих препаратов выявлена в 60% случаев.
Иногда помогает снять приступ употребление кофеиносодержащего напитка или антигистаминных препаратов. Для лечения приступов в условиях стационара применяют внутривенное введение Вальпроата. Иногда при сильной рвоте требуется стационарное лечение и введение жидкости внутривенно для предотвращения обезвоживания.
В интервале между приступами эффективны Пизотифен, Пропранолол, Ципрогептадин и другие бета-блокаторы, Метапролол и Метипранолол (эти лекарственные средства оказывают положительное воздействие на сердце, понижают давление, улучшают приток крови к мозгу за счёт расширения кровеносных сосудов).
Для увеличения периода ремиссии абдоминальной мигрени и предотвращения боли необходимо соблюдать профилактические меры и следовать предписаниям врачей.
Наследственный путь передачи заболевания снижает возможности профилактических мер, но для облегчения протекания приступов и снижения их риска применяются препараты:
- Магний;
- Кальций;
- Коэнзим Q10 для улучшения кровообращения в головном мозге;
- Омега-3 жирные кислоты;
- Витамины группы В, С, лецитин, рутин;
- Фитотерапевтические препараты Пиретрум или Гуарана.
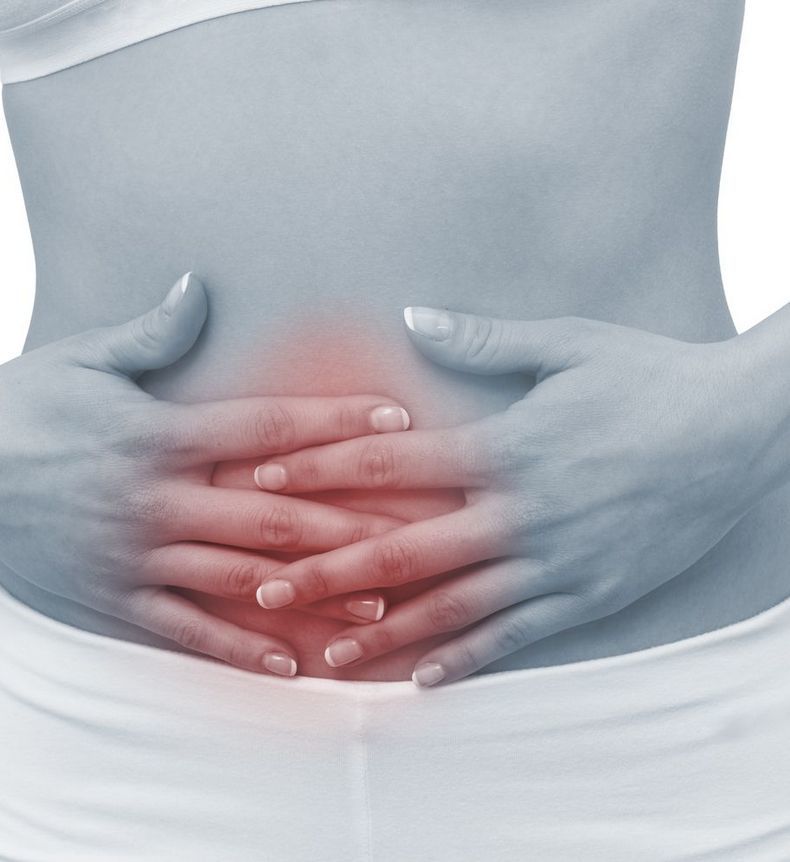
Купировать приступ в самом начале его развития можно с помощью обезболивающих препаратов (Аспирин, Ибупрофен). Лучше использовать растворимую форму.
Занятия физкультурой и спортом, плавание, ходьба, йога, аутотренинг, медитация, прогулки на свежем воздухе, контрастный душ добавляют хорошего настроения и препятствуют развитию стресса, который провоцирует мигрень.
Соблюдение установившегося распорядка дня и чёткое следование графику оказывает большую профилактическую помощь в избегании болезни, т.к. все выбивающие из колеи события, даже такие, как долгий сон в выходные или пропущенный приём пищи, могут вызвать внезапный приступ.
Поможет ремиссии исключение из рациона продуктов, провоцирующих болезнь. Есть общеизвестные триггеры, но каждый пациент может обнаружить продукты, вызывающие приступ мигрени лично у него, и исключить их:
Продукты, вызывающие приступ мигрени
- Апельсины, лимоны;
- Шоколад и кофеиносодержащие продукты;
- Переработанное мясо (содержащее нитриты);
- Сыр;
- Красное вино;
- Китайские соленья, маринады.
В профилактических целях применяют также седативные средства растительного происхождения, принимая которые, пациент уверенно и спокойно реагирует на события в своей жизни и перестаёт напряжённо ожидать следующего приступа.опубликовано econet.ru.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Читайте также:


