Что должно быть в мазке при молочнице

Бактериальный посев на выявление молочницы
При заболевании молочницы врач практически всегда назначает пройти бактериологическое обследование мазка из влагалища. Бактериологический мазок – это достаточно простой анализ, с помощью которого можно определить какие именно микробы (флора) и в каком именно количестве (что очень важно), находятся во влагалище, матке, канале шейки и в мочеиспускательном канале.
Содержание:
Мазок на флору отличается от мазка на цитологию (диагностирование состояний рака шейки матки). На фоне всевозможных гинекологических заболеваний, и, так же тех, которые передаются половым путем, состав микрофлоры изменяется. По характеру изменения микрофлоры можно установить причину болезни. Состав микрофлоры влагалища определяет микрофлору органов, которые находятся рядом: мочеиспускательного канала и шейки матки.
Как подготовиться к взятию мазка из влагалища?
Для этого необходимо:
- За один-два дня до обследования необходимо отказаться от половых контактов.
- За 2-3 дня до обследования откажитесь от средств интимной гигиены и спринцеваний.
- За неделю до обследования нельзя принимать лекарственные средства в виде вагинальных таблеток, свечей и спреев.
- Гигиену перед обследованием провести только водой, без моющих средств. Утром не подмываться вообще.
- Желательно не мочиться за два-три часа до обследования.
Бактериологический мазок из влагалища берется в первые дни после окончания менструации или перед началом. Если в назначенный день у вас началась менструация, свяжитесь с врачом и перенесите визит.

Бактериологический мазок из влагалища
Для проведения бактериологического анализа берется небольшое количество слизи и выделений из области влагалища, мочеиспускательного канала и шейки матки. Этот анализ обычно берется при каждом посещении гинеколога.
Первый этап – гинекологический осмотр, во время которого гинеколог вводит во влагалище металлический или пластиковый расширитель, подобранный по размеру пациентки в каждом отдельном случае. Во время процедуры необходимо расслабиться, дышать ровно и глубоко – это избавит от неприятных ощущений.
Второй этап – после осмотра стенок влагалища и шейки матки, врач, с помощью стерильных тампонов собирает небольшое количество выделений из влагалища, матки, канала шейки и мочеиспускательного канала. Данная процедура практически безболезненна.
Третий этап – собранные с помощью тампона выделения наносятся врачом на специальные стекла, которые отправляются в лабораторию, где их окрашивают и изучают под микроскопом. Результаты могут быть готовы через несколько часов.
Взятие мазка из влагалища переносится хорошо без осложнений. Лишь иногда после осмотра и взятия мазка могут возникнуть незначительные боли внизу живота или скудные выделения, которые исчезают через несколько часов после взятия. После такого осмотра не нужно соблюдать какой-то режим и отказываться от половых контактов. Если после взятия мазка в течение нескольких дней появились кровяные выделения необходимо обратиться к врачу.
Во время беременности бактериологический анализ рекомендуется пройти не менее трех раз в профилактических целях. Второй и третий мазок берут в середине и в конце беременности. Гинекологический осмотр совершенно безвреден для плода и беременной женщины.

Выявление болезней с помощью мазка и при осмотре
Мазок из влагалища на определение микрофлоры диагностирует такие заболевания как: цервицит, вагинит, молочница (кандидоз), бактериальный вагиноз, а так же ЗППП (заболевания передающиеся половым путем) – гонорею, хламидиоз, уреаплазмоз и трихомониаз. По усмотрению врача данное исследование дополняется исследованием культуральным – это количественное определение содержания микробов в половых путях и методом ПЦР-диагностики, который практически безошибочно определяет множественные инфекции, которые передаются половым путем.
Результат получают на специальном бланке, вот, что это означает:

Плохой результат мазков – не повод для печали
Плохой анализ не должен пугать пациента. В наше время практически все инфекции хорошо поддаются лечению. Если анализ мазка плохой, в этом случае:
- обратитесь к врачу гинекологу для продолжения обследования;
- если выявлены серьезные отклонения, врач назначит вам лечение;
- до обращения к враче не предпринимайте попыток самолечения;
- не проводите спринцеваний. Спринцевание способно усугубить нарушение микрофлоры и ухудшить показания мазка. Отказ от спринцеваний дает больше шансов на выздоровление.
Воспользуйтесь рекомендациями гинекологов, сделайте правильные выводы и будьте здоровы!
Кандида в мазке указывает на то, что слизистая оболочка подвержена атаке возбудителя болезни. Как правило, это всем известная молочница, называемая в медицине кандидозом. Возбудителем патологии является грибок рода Candida, по названию которого и именована болезнь.
Что могут рассказать мазки?
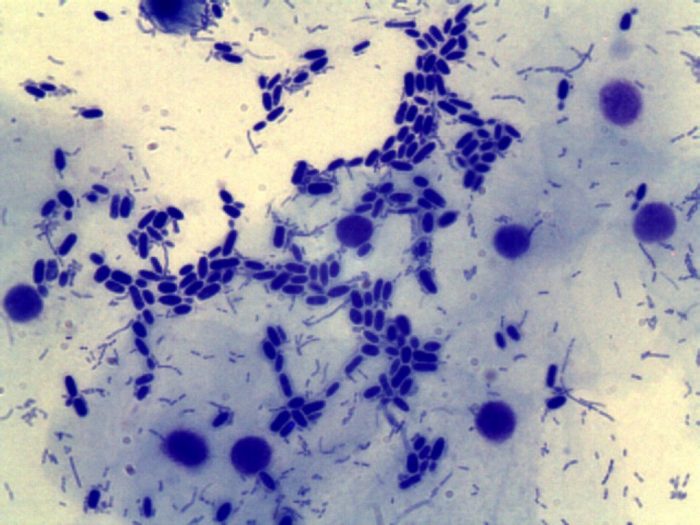
Дрожжевые грибы рода кандида живут на слизистой влагалища любой женщины. Данный подвид условно-патогенных микроорганизмов при нормальном количестве не вызывает негативных реакций и не провоцирует заболевание молочница. Нормой содержания candida albicans является показатель до 10в 4 степени КОЕ/мл. Любое превышенное количество грибков считается опасным и может в любой момент вызывать молочницу.
При проведении анализов иногда находят псевдомицелий дрожжевых грибковых спор, в этом случае морфология подтверждает развитие патологии. Аномальное размножение имеет следующие причины:
- период полового созревания;
- беременность;
- климакс;
- лечение некоторыми лекарствами: антибиотиками, кортикостероидами, гормональными контрацептивами .
Кроме того, развитие грибковых микроорганизмов может быть спровоцировано дефицитом или избытком эстрогена. Множественные патогенные микроорганизмы поражают пациентов с заболеваниями:
- сахарный диабет;
- туберкулез;
- ЗППП;
- хламидиоз;
- трихомониаз;
- гонорея;
- генитальный герпес.
Если обнаружены кандиды в мазке, что это такое разберется только специалист. Возможно появление спор вследствие внешних провоцирующих факторов: жары, темного белья из синтетики, частых спринцеваний, заражения при половом контакте, стрессов, снижение иммунитета.
Важно! Беременность – частая причина появления кандиды на слизистых оболочках. В процессе вынашивания ребенка, гормональный фон претерпевает изменения, влияющие на влагалищную среду. Повышенный уровень сахара, наблюдаемый в период беременности, также провоцирует появление кандидоза у женщин. Необходимо не только выявление заболевания на ранних стадиях, но и полное излечение кандидоза.
Мазок на кандиды расскажет о том, насколько опасно превышено количество спор грибка. При бактериологическом анализе и обнаружении превышения нормы, значительно возрастает риск опасных последствий. Дрожжи в мазке – основной признак молочницы, при нелечении приводящей к бесплодию.
Симптомы кандидоза

Дрожжевая инфекция проявляется достаточно явными и характерными признаками:
- Творожистые выделения из репродуктивных органов – это бели с некоторой примесью и явным кислым запахом;
- Зуд и жжение половых органов;
- Неприятные ощущения при мочеиспускании, во время полового акта.
Важно! Грибок candida albicavs вызывает хроническое заболевание, при котором не бывает сопутствующих симптомов, только небольшой зуд.
Бели и выделения не всегда однотонны, могут иметь желтый, зеленоватый оттенок, но запах остается, как и зуд. Налет иногда скапливается в определенных местах, где затем образуются трещины. Симптомы молочницы проявляются и внешне – опухают наружные половые органы, они краснеют, начинают зудеть. В ночное время зуд усиливается, вызывая нестерпимое желание расчесать область, однако делать этого нельзя, чтобы не травмировать кожу, не спровоцировать внесение дополнительной инфекции.
В период за 3-5 дней до менструального цикла симптоматика усиливается, это связано с изменением микрофлоры влагалища. Часто обострение клинической картины наблюдается после принятия водных процедур, принятия алкоголя, спринцевания.
Важно! Не всегда клинические симптомы указывают только на молочницу, развитие грибков кандида – сопутствующий симптом венерических заболеваний. Лечить такие патологии следует не только посредством приема противогрибковых препаратов, а комплексно и под наблюдением доктора.
Поскольку заболевание молочница у женщин протекает с сильной негативной симптоматикой, следует при первых же признаках немедленно обратиться к доктору и принять все меры для устранения инфекции и причин ее появления.
Анализы при молочнице кандидоза

Выявление молочницы требует обследования у профильного доктора. Только врач может направить пациента на все необходимые процедуры. Анализы и диагностика требуют временных затрат, кандидоз выявляется посредством следующих исследований:
- Микробиология проводится посредством микроскопии. Для исследования забирается материал с области локализации грибка. При наличии предрасполагающих факторов обозначается рост грибка, что приводит к проявлению симптоматики заболевания.
- Посев на грибок для выявления уровня чувствительности спор к лекарствам. Процесс позволяет получить явную картину о возбудителе патологии. Анализ проводится с материалом биологического типа: моча, кал, мазок, мокрота. Забранный материал помещается в питательную среду, где созданы все условия для размножения. После выращивания колоний, начинаются тесты на чувствительность спор к лекарствам. Так определяется порог чувствительности грибковой инфекции. Продолжительность анализа до 10 дней, в этот период пациент получает поддерживающую терапию для снижения симптоматики патологии.
- Полимерно-цепная реакция (методика ПЦР) – это обязательный пункт, определяющий вероятность прогрессирования патологии.
- Иммуноферментный анализ подводит итог всех процедур, помогая подобрать самое лучшее лечение. Проверяя наличие антител в крови, специалисты наблюдают рост патогенной флоры с выделением иммуноглобулина LgG. Только благодаря данному анализу подтверждается молочница, так как бели могут быть признаком множества других патологий.
Каждая процедура преследует определенную функцию, потому проведение всех процессов должно быть комплексным. Данный метод позволит не только определить опасность, клиническую картину патологии, но и определить наиболее эффективный метод лечения кандидоза, исключающий появление рецидивов. В заключении после всех процедур специалисты выдают следующую информацию:
- Наличие/отсутствие грибковой микрофлоры;
- Видовую принадлежность возбудителя инфекции (молочницы);
- Количество колоний грибка.
Факт! Бессимптомное протекание болезни характерно содержанием грибка ниже показателя 104 КОЕ/мл, при равных или повышенных показателях выставляется диагноз кандидоз и проводятся тесты на порог чувствительности грибка к антимикотическим средствам.
Перед тем, как сдавать анализы, пациенту запрещено принимать противогрибковые препараты – в противном случае клиническая картина диагностики окажется смазанной. Лабораторные анализы и исследования назначаются для повторов в процессе и окончании лечения. Только отрицательный результат мазка дает понимание эффективности терапии. В случае отсутствия ожидаемого эффекта, назначается другая схема лечения с применением иных лекарственных препаратов.
Лечение кандидоза у женщин
Вне зависимости от формы заболевания, требуется лечение кандидоза. Как правило, применяется курс антибактериальных препаратов, подбираемых на основании результата анализов. В первую очередь необходимо избавиться от грибков кандида, а это можно сделать посредством противогрибковой терапии локального действия, то есть вагинальных таблеток, суппозиториев, мазей, гелей.
Важно! Самолечение недопустимо! Вид терапии, лекарства подбирает только доктор. Все зависит от индивидуальности заболевания у женщин, состояния и наличия дополнительных отягощающих факторов, например, сахарного диабета, ЗППП и прочего.
Назначаемые оральные противогрибковые препараты помогают избавиться от кандидоза уже через короткое время, а вот интровагинальные препараты следует принимать намного дольше. Самые популярные средства для вагинального локального лечения:
- Составы с кетоконазолом;
- Составы с клотримазолом;
- Пимафуцин;
- Залаин.
Воздействуя местно, эти медикаменты помогают полностью исцелиться от кандидоза в легкой форме, при невозможности приема системной терапии, например, в период беременности. Однако, если молочница уже хроническая и половые органы достаточно сильно поражены, потребуются не только местные, но и системные лекарства. Наиболее используемые препараты:
- Леворин;
- Нистатин;
- Клотримазол;
- Итраконазол;
- Флуконазол;
- Йодосодержащие препараты.
Завершение противогрибковой терапии требует полного восстановления микрофлоры влагалища. Возможно назначение пробиотиков, эубиотиков, присутствующих в вагинальных свечах определенного типа. В обязательном порядке необходимо заняться повышением иммунитета, максимально устранить возможности и причины заражения молочницей и пропить курс витаминов. В любом случае, назначения делает доктор, к которому нужно обратиться как можно быстрее, обнаружив даже малейшие признаки кандидоза.


Для того чтобы стать причиной болезни, дрожжеподобному грибку из рода Candida необходимы особые условия: не слишком кислая среда обитания и снижение активности защитных сил организма.
К сожалению для женщин, к развитию кандидоза половых органов, обычно называемому молочницей, могут привести самые разные факторы или их комбинация, от которых нелегко защититься в повседневной жизни.
Симптомы молочницы
Симптомы кандидозной инфекции могут варьироваться по интенсивности и включают следующие:
- зуд и раздражение влагалища и вульвы;
- ощущение жжения, особенно во время полового акта или мочеиспускания;
- покраснение и отёк вульвы;
- болезненность влагалища;
- влагалищные высыпания;
- водянистые влагалищные выделения;
- густые творожистые выделения белого цвета и без запаха.
Осложнения
Осложненной грибковая инфекция влагалища считается, если:
- Присутствуют серьезные симптомы, например, обширное покраснение, отёчность и зуд, которые приводят к появлению трещин и язвочек.
- Четыре и более грибковых инфекций в течение года.
- Кандидозная инфекция вызвана не Candida albicans.
- Инфекция возникла в период беременности.
- Инфекция на фоне неконтролируемого сахарного диабета.
- Иммунная система ослаблена некоторыми видами лекарственных средств или ВИЧ-инфекцией.
Когда обратиться к врачу
Проконсультируйтесь с лечащим доктором, если:
- Симптомы грибковой инфекции появились впервые.
- Вы не уверены, что инфекция грибковая (кандидозная).
- Симптомы не проходят после лечения противогрибковыми вагинальными кремами или свечами.
- Появились другие симптомы.
Причины
Вагинальную грибковую (дрожжевую) инфекцию вызывают грибки рода Кандида (Candida). Влагалище в норме содержит сбалансированное сочетание микрофлоры, включая кандиды и бактерии. Лактобациллы выделяют кислоту, которая предупреждает избыточный рост грибков. Этот баланс может быть нарушен и способен привести к кандидозу. Большое количество грибковой микрофлоры вызывает влагалищный зуд, жжение и другие классические признаки дрожжевой инфекции.
- применения антибиотиков, которые подавляют вагинальные лактобактерии и меняют pH (кислотно-щелочной баланс) влагалища;
- беременности;
- неконтролируемого диабета;
- ослабленного иммунитета;
- применения пероральных контрацептивов или гормональной терапии, которая повышает концентрацию эстрогенов.
Candida albicans — самый распространённый тип грибков, вызывающих дрожжевую инфекцию. Иногда причиной становятся и другие кандиды, но стандартное лечение обычно направлено против Candida albicans. Инфекцию, вызванную другими типами грибков, сложнее лечить, и она требует более агрессивной терапии. Дрожжевая инфекция может возникнуть после некоторой сексуальной активности, особенно при орально-генитальном сексуальном контакте. Однако кандидоз не считается инфекцией, передающейся половым путём, поскольку может развиться даже у сексуально неактивных женщин.
Факторы риска
К факторам, повышающим риск развития дрожжевой инфекции, относятся:
- Антибиотикотерапия. Кандидоз распространён среди женщин, принимающих антибактериальные лекарственные средства. Антибиотики широкого спектра, убивающие ряд бактерий, также уничтожают нормальную микрофлору влагалища, что ведёт к избыточному росту грибков.
- Повышенный уровень эстрогенов. Дрожжевая инфекция чаще встречается среди женщин с повышенной концентрацией женских гормонов. Это можно наблюдать у беременных, принимающих противозачаточные таблетки или получающих эстрогенную гормональную терапию.
- Неконтролируемый сахарный диабет. Женщины с диабетом, плохо контролирующие уровень сахара в крови, подвержены большему риску развития кандидоза, нежели пациентки, соблюдающие самоконтроль.
- Ослабленный иммунитет. Женщины с иммунной системой, ослабленной кортикостероидной терапией или ВИЧ-инфекцией, больше склонны к развитию кандидоза.
- Сексуальная активность. Хотя кандидоз не относят к половым инфекциям, сексуальные контакты способны распространять грибки кандиды.
Диагностика кандидоза
Диагноз грибковой инфекции ставится на основании результатов следующих процедур:
- Анамнез. Лечащий врач собирает информацию о вагинальных или половых инфекциях в прошлом пациентки.
- Гинекологический осмотр.
- Исследование мазка из влагалища. Проводится для определения типа грибков, вызвавших дрожжевую инфекцию. Это позволит назначить более эффективную терапию в случае рецидива.
Лечение грибковой инфекции
Лечение кандидоза зависит от наличия осложнений.
При слабом или умеренном проявлении симптомов, при редких случаях грибковой инфекции лечащий врач может назначить следующее:
- Короткий курс вагинальных лекарственных средств. Противогрибковая терапия (бутоконазол, клотримазол, миконазол, терконазол) может применяться в виде кремов, мазей, таблеток и свечей. Курс лечения продолжается один, три или семь дней. Побочные эффекты могут включать небольшое жжение или раздражение. Вид контрацепции в период лечения необходимо сменить на альтернативный, поскольку свечи и кремы выпускаются на масляной основе, и они могут ослабить защиту презервативов и диафрагм.
- Однократный пероральный приём противогрибкового лекарства (флуконазол). Серьёзные симптомы могут потребовать двух разовых доз с паузой в 3 дня.
- Безрецептурные вагинальные противогрибковые свечи и кремы. Они эффективны в большинстве случаев и безопасны во время беременности. Лечение обычно длится в течение семи дней. Следует повторно обратиться к врачу, если симптомы сохраняются после лечения или вернулись в течение 2-х месяцев.
Лечение осложнённой грибковой инфекции влагалища может включать:
- Длительный курс вагинальных лекарственных средств. Дрожжевая инфекция успешно лечится курсом азола в течение 7-14 дней. Формы выпуска азола: вагинальный крем, мазь, таблетки или свечи.
- Пероральные лекарства в нескольких дозировках. Лечащий врач может назначить 2-3 дозы флуконазола одновременно с вагинальными средствами лечения. Однако флуконазол не рекомендуется беременным женщинам.
- Профилактический прием флуконазола. Лечащий врач может назначить регулярный приём флуконазола (раз в неделю в течение 6 месяцев) для предупреждения повторного кандидоза. Такое решение может быть принято в случае частых рецидивов грибковой инфекции. Профилактика начинается только после полного курса лечения, который занимает до 14 дней.
Обычно половому партнеру не нужно противогрибковое лечение, но может потребоваться при наличии у него признаков грибковой инфекции (воспаление головки полового члена – баланит). В качестве альтернативы лечению половой партнер может применять презерватив во время секса.
Профилактика кандидоза
Чтобы уменьшить риск вагинального кандидоза:
- Пользуйтесь хлопковым нижним бельём и свободными юбками/брюками.
- Избегайте облегающего нижнего белья и колготок.
- Незамедлительно сменяйте влажную одежду (купальник, спортивная форма).
- Избегайте горячих и очень горячих ванн.
- Избегайте бесконтрольного приема антибиотиков, например — при простуде или других вирусных инфекциях.

Около 75% женщин за свою жизнь хотя бы раз сталкивались с вульвовагинальным кандидозом (молочницей). Заподозрить наличие молочницы женщина может по зуду в половых органах и творожистым белым выделениям из влагалища. Но для подтверждения диагноза потребуется провести бактериологическое исследование урогенитального мазка.
Подготовка к исследованию
Микроскопическое исследование урогенитального мазка включает в себя определение клеточных элементов (лейкоцитов, эпителиальных клеток) и бактериологическое исследование с выявлением бактерий и дрожжевых грибов.
Этот диагностический метод знаком всем женщинам. Тем ни менее не все знают, как правильно подготовится к исследованию. Женщине нужно помнить, что взятие мазка можно проводить лишь спустя двое суток после полового акта, а также проведения диагностических процедур (кольпоскопии, трансвагинального УЗИ).
Во время менструации урогенитальный мазок не отбирают, а значит, придется подождать ее окончания. Оптимально отбирать мазок на пятый-седьмой день по завершению менструации. За два-три часа до манипуляции не рекомендуется мочиться. Накануне манипуляции нельзя спринцеваться, использовать антисептики. Достаточно утром просто подмыться водой и вытереться чистым полотенцем.
Процедура взятия мазка
Далее отобранный материал передается в лабораторию, где лаборант окрашивает одно стеклышко метиленовым синим, а другое — по Граму. Когда стеклышки подсохнут, приступают к их детальному изучению под микроскопом.
Оценка результатов
При микроскопическом исследовании мазка лаборант определяет количество и соотношение микроорганизмов (бактерий, грибов), а также клеточных элементов (лейкоцитов, эпителиальных клеток). Полученные результаты позволят врачу сделать вывод о характере вагинальной микрофлоры, наличии воспалительного процесса.
Какие же показатели являются нормой?
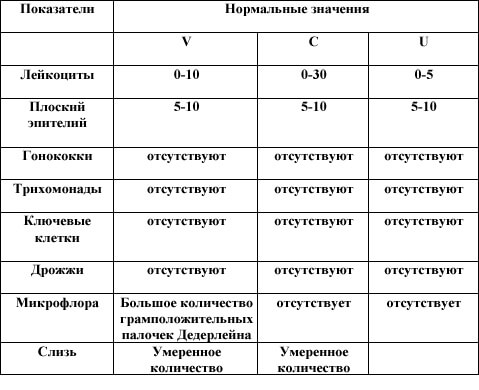
- Лейкоциты — норма во влагалище 0-10 клеток в поле зрения, в шейке матки — 0-30, в уретре — 0-5;
- Эпителий — умеренное количество плоского эпителия;
- Слизь — в умеренном количестве;
- Грамположительные палочки (Гр.+), палочки Додерлайна, лактобациллы — в норме содержатся в большом количестве во влагалище, а вот в шейке матки и уретре отсутствуют;
- Грамотрицательные палочки (Гр.-), гонококки (gn.), трихомонады (trich), хламидии, дрожжевые грибы, а также ключевые клетки — в норме отсутствуют.
Урогенитальный мазок при молочнице
Как известно, кандидоз (молочница) вызывается дрожжевыми грибами рода Candida. О молочнице свидетельствует обнаружение спор и мицелия грибов при микроскопическом исследовании мазка. Также в пользу имеющегося воспалительного процесса свидетельствуют такие изменения в мазке как увеличение количества лейкоцитов, плоского эпителия.
Стоит отметить, что микроскопическое исследование мазка позволяет лишь выявить наличие дрожжеподобных грибов, однако не позволяет определить вид микроорганизма. Получить такую информацию можно с помощью бакпосева мазка.
Бактериальный посев урогенитального мазка
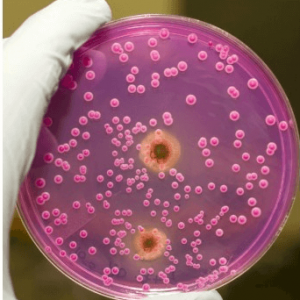
Бактериальный посев мазка представляет собой исследование во время которого взятый материал помещается на специальную питательную среду. В течение нескольких суток происходи активное размножение имеющихся микроорганизмов, в частности грибов.
Бактериальный посев позволяет определить количество дрожжевых грибов. Диагноз молочницы подтверждается при количестве грибов свыше 10 4 КОЕ/мл. Кроме того, проведение бакпосева урогенитального мазка позволяет определить, какой именно вид грибка вызвал кандидоз, а также какие противогрибковые препараты будут наиболее эффективными. Это особенно важно при хроническом кандидозе, когда женщина лечится всевозможными препаратами, но они оказываются неэффективными и недуг возвращается снова и снова.
Для получения достоверных результатов женщине нужно соблюсти правила подготовки к процедуре:
- Забор урогенитального мазка проводится до начала лечения противогрибковыми, антибактериальными лекарствами;
- В течение трех часов до манипуляции рекомендуется воздерживаться от мочеиспускания;
- За двое суток до манипуляции воздержаться от сексуальных контактов;
- В течение двух суток полностью исключить спринцевание, использование вагинальных свечей и мазей;
- Исследование нельзя проходить при менструации, лишь спустя три дня после окончания.
После подтверждения диагноза молочницы врач назначает женщине соответствующее лечение. Спустя четырнадцать дней после завершения курса лечения может потребоваться повторное проведение бактериального посева урогенитального мазка. Результаты повторного исследования позволят оценить насколько эффективной оказалась назначенная схема лечения и выздоровела ли женщина.
Григорова Валерия, медицинский обозреватель
10,602 просмотров всего, 8 просмотров сегодня
Последний визит:5 апреля 2020 в 23:56
Анализ мазка на флору – один из наиболее важных методов диагностики в гинекологии. Забор мазка производится со слизистой влагалища, шейки матки или мочеиспускательного канала. Данный анализ позволяет оценить состояние микрофлоры мочеполовой системы и выявить присутствие патогенных микроорганизмов.
Анализ мазка на флору у женщин выполняется во время профилактического осмотра у гинеколога и при наличии жалоб со стороны мочеполовой системы. К ним относятся: болезненные ощущения внизу живота, зуд, жжение во влагалище, выделения, указывающие на возможный воспалительный процесс. Также этот анализ желательно делать по окончании курса антибиотикотерапии с целью профилактики молочницы и при планировании беременности.
ДЛЯ ЧЕГО НАЗНАЧАЕТСЯ ДАННЫЙ АНАЛИЗ?
Обычно мазок из влагалища является частью плановой медицинской проверке женщин. Он проводится специалистом при гинекологическом осмотре. Также забор биологического материала осуществляется из мочеиспускательного канала и шейки матки.
Данная диагностика позволяет обнаружить возможные проблемы с женским здоровьем, такие как воспалительный процесс или заболевание, причиной которого является инфекция. В медицинской терминологии такое исследование имеет и другое название – бактериоскопия.
Гинекологический мазок берут при подозрении на такие заболевания:
- Вагиноз или вагинит;
- Молочница
- Трихомониаз
- Гонорея
Назначать взятие мазка специалисты могут при следующих жалобах пациентки:
- Ощущение жжения и зуда во влагалище.
- Болезненность при половом акте.
- Неприятнопахнущие обильные выделения с изменением цвета.
- Боль в нижней части живота.
Мазок берут при планировании беременности и после антибактериальной терапии. Кроме того, мазок позволяет контролировать эффективность терапии при лечении гинекологических заболеваний.
Исследование также помогает определить папилломавирусную инфекцию.
- Безболезненность процедуры.
- Простые правила подготовки к сдаче мазка.
- Контроль эффективности лечения женских болезней.
- Возможность определения множества заболеваний мочеполовой системы.
С профилактической целью женщинам периодически необходимо проводить данную диагностику. Это поможет предотвратить возможные нежелательные последствия.
ПОДГОТОВКА К СДАЧЕ
Некоторые врачи говорят, что данный анализ не требует специальной подготовки, однако, это не так. Для достоверности результатов пациенту рекомендуется не ходить в туалет в течение 2-3 часов, так как моча может смыть все патогенные бактерии и инфекции, лечащему врачу будет тяжело определить причины вашего патологического состояния.
Спринцевание, вагинальные свечи и антибактериальное мыло тоже способствуют недостоверным показателям. Женщинам нужно обязательно сдавать данный анализ после окончания менструации и к тому же всем пациентам следует воздержаться от любых половых контактов за 2 дня до взятия биоматериала.
КАК СДАЕТСЯ?
Анализ чаще всего берет врач, когда вы приходите к нему на обычный на прием в поликлинику или, когда вы просто обращаетесь в платную лабораторию, где акушеры и медицинский персонал берут у вас биоматериал.
Гинеколог, акушер или любой другой медицинский работник слегка проводит специальным одноразовым шпателем в форме палочки по трем точкам- влагалищу, уретре и цервикальному каналу.
У мужчин уролог иди другой врач вставляет специальный одноразовый зонд в уретру, несколько раз поворачивает вокруг оси и берет анализ. Считается, что исследование не вызывает болевых ощущений, однако, это не исключает неосторожность врача, а также индивидуальную чувствительность или наличие того или иного заболевания, что может вызвать дискомфорт.
ЗНАЧЕНИЕ БУКВ НА БЛАНКЕ АНАЛИЗА
Медики используют не полные названия, а сокращения — первые буквы каждого из параметров анализа. Для понимания нормальной микрофлоры влагалища очень поможет знание буквенных обозначений.
Итак, что это за буквы:
В мазке возможно обнаружение слизи, указывающей на нормальную внутреннюю среду (PH), полезные палочки Додерлейна (либо лактобациллы), величина коих приравнивается к 95% от всех полезных бактерий.
ЧТО ВРАЧИ НЕ ВИДЯТ ПРИ МИКРОСКОПИИ?
С помощью этого анализа нельзя определить такие состояния или заболевания организма:
1) Рак матки и шейки матки. Чтобы диагностировать злокачественное перерождение эндометрия, необходим гистологический материал, причем в большом количестве. И забирают его непосредственно из матки при раздельном диагностическом выскабливании.
2) Беременность. Чтобы ее определить, мазок не нужен и не важно какой результат он покажет. Необходимо сдать анализ крови на ХГЧ, пройти гинекологический осмотр у врача или сделать УЗИ матки. Можно определить хорионический гонадотропин в моче, но не в отделяемом из половых органов!
3) РШМ и другие патологии (эрозия, лейкоплакия, койлоцитоз, ВПЧ поражение, атипичные клетки и др.) ставят по результатам цитологического исследования. Данный анализ берется непосредственно с шейки матки, из зоны трансформации, по определенной методике с прокрашиванием по Папаниколау (отсюда и название анализа — ПАП-тест). Еще его называют онкоцитологией.
4) Не показывает такие инфекции (зппп) как:
- герпес;
- хламидиоз (хламидии);
- микоплазмы (микоплазмоз);
- уреаплазмы (уреаплазмоз);
- ВИЧ.
Первые четыре инфекции диагностируются методом ПЦР. А определить наличие вируса иммунодефицита по мазку с высокой точностью невозможно. Нужно сдать анализ крови.
НОРМЫ МАЗКА НА ФЛОРУ
Получив результаты анализов, порою бывает очень трудно разобраться в цифрах и буквах, написанных врачом. На самом деле все не так уж сложно. Для того чтобы понять, имеете ли вы гинекологические заболевания, нужно при расшифровке анализа мазка на флору знать показатели нормы. Их немного.
В анализах мазка у взрослой женщины показатели нормы следующие:
- Слизь – присутствовать должна, но только в небольшом количестве.
- Лейкоциты (L) – допускается наличие этих клеток, так как они помогают бороться с инфекцией. Нормальным считается количество лейкоцитов во влагалище и мочеиспускательном отверстии не больше десяти, а в области шейки матки – до тридцати.
- Плоский эпителий (пл.эп.) – в норме его количество должно быть в пределах пятнадцати клеток в поле зрения. Если цифра больше, то это свидетельство воспалительных заболеваний. Если меньше – признак гормональных нарушений.
- Палочки Дедерлейна – у здоровой женщины их должно быть много. Малое количество лактобацилл говорит о нарушенной микрофлоре влагалища.
Присутствие в результатах анализа грибов рода Кандида, мелких палочек, грам(-) кокков, трихомонад, гонококков и других микроорганизмов, свидетельствует о наличии заболевания и требует более глубокого исследования и назначения лечения.
ТАБЛИЦА РАСШИФРОВКИ НОРМЫ МАЗКА У ЖЕНЩИН (ФЛОРА)
Расшифровка результатов анализа мазка на флору у женщин представлена в таблице ниже:
СТЕПЕНИ ЧИСТОТЫ ПО МАЗКУ НА ФЛОРУ
В зависимости от результатов мазка различают 4 степени чистоты влагалища. Степени чистоты отражают состояние микрофлоры влагалища.
- Первая степень чистоты: Количество лейкоцитов в норме. Большая часть микрофлоры влагалища представлена лактобактериями (палочками Додерлейна, лактоморфотипами). Количество эпителия — умеренное. Слизи — умеренно. Первая степень чистоты говорит о том, что у вас все в норме: микрофлора в порядке, иммунитет хороший и воспаление вам не грозит.
- Вторая степень чистоты: Количество лейкоцитов в норме. Микрофлора влагалища представлена полезными лактобактериями наравне с кокковой флорой или дрожжевыми грибками. Количество эпителия — умеренное. Количество слизи — умеренное. Вторая степень чистоты влагалища также относится к норме. Тем не менее, состав микрофлоры уже не идеален, а значит, местный иммунитет понижен и есть более высокий риск воспаления в будущем.
- Третья степень чистоты: Количество лейкоцитов выше нормы. Основная часть микрофлоры представлена болезнетворными бактериями (кокками, дрожжевыми грибками), количество лактобактерий минимально. Эпителия и слизи много. Третья степень чистоты — это уже воспаление, которое необходимо лечить.
- Четвертая степень чистоты: Количество лейкоцитов очень большое (все поле зрения, сплошь). Большое количество болезнетворных бактерий, отсутствие лактобактерий. Эпителия и слизи много. Четвертая степень чистоты говорит о выраженном воспалении, требующем незамедлительного лечения.
Первая и вторая степени чистоты встречаются в норме и не требуют лечения. При этих степенях разрешены гинекологические манипуляции (биопсия шейки матки, выскабливание матки, восстановление девственной плевы, гистеросальпингография, различные операции и т.д.)
Третья и четвертая степени чистоты — это воспаление. При этих степенях противопоказаны любые гинекологические манипуляции. Вам нужно сначала пролечить воспаление, а затем повторно сдать мазок.
ЧТО ТАКОЕ КОККОВАЯ ФЛОРА В МАЗКЕ?
Кокки – это бактерии, имеющие шаровидную форму. Они могут встречаться как в норме, так и при разнообразных воспалительных заболеваниях. В норме в мазке обнаруживаются единичные кокки. Если иммунная защита снижается, количество коккобациллярной флоры в мазке увеличивается. Кокки бывают положительные, (гр+), и отрицательные (гр-). В чем отличие гр+ и гр- кокков?
ЧТО ТАКОЕ ПАЛОЧКИ ДОДЕРЛЕЙНА?
Палочки Додерлейна или, как их еще называют, лактобациллы и лактобактерии – микроорганизмы, защищающие влагалище от болезнетворных инфекций путем выработки молочной кислоты, которая способствует поддержанию кислой среды и уничтожению патогенной флоры.
Уменьшение количества лактобацилл свидетельствует о нарушенном кислотно-щелочном балансе микрофлоры во влагалище и сдвиге его в щелочную сторону, что часто имеет место у женщин, ведущих активную половую жизнь. На pH влагалища существенное влияние оказывают и патогенные микроорганизмы, и условно-патогенные (которые иногда встречаются во влагалище в норме).
МАЗОК НА ФЛОРУ ПРИ БЕРЕМЕННОСТИ
Микрофлора у каждой женщины строго индивидуальна, и в норме состоит на 95% из лактобактерий, которые вырабатывают молочную кислоту и сохраняют постоянство РН внутренней среды. Но во влагалище присутствует в норме и условно-патогенная флора. Свое название она получила потому, что становится патогенной только при определённых условиях.
Это значит, что пока во влагалище присутствует кислая среда, условно-патогенная флора не причиняет никаких неудобств и активно не размножается. К ним относятся дрожжеподобные грибки, которые при определенных условиях могут вызывать кандидоз влагалища, а также гарднереллы, стафилококки, стрептококки, которые в других условиях могут вызывать у женщины бактериальный вагиноз (воспалительный процесс).
Флора у женщины может меняться в силу самых различных причин – при снижении иммунитета, приеме антибиотиков, при общих инфекционных заболеваниях и сахарном диабете. Одним из таких факторов, который может изменить микрофлору, является изменение гормонального фона. Так, у беременной женщины до конца беременности практически не вырабатываются эстрогены, а вырабатывается в большом количестве гормон прогестерон. Этот гормональный фон позволяет палочкам Додерлейна увеличиться в 10 раз, так организм старается предохранить плод от возможного заражения во время беременности. Поэтому очень важно до планируемой беременности пройти обследование и выявить степень чистоты влагалища. Если же этого не сделать, то во время беременности условно-патогенная флора может активироваться и вызвать различные заболевания влагалища.
Кандидоз, бактериальный вагиноз, гарднереллез, гонорея, трихомониаз – вот далеко неполный перечень заболеваний, которые ослабляют и разрыхляют стенки влагалища. Это опасно тем, что во время родов могут произойти разрывы, чего могло бы и не быть, будь влагалище чистым и здоровым. Такие заболевания, как микоплазмоз, хламидиоз и уреаплазмоз, при анализе мазка не выявляются, и обнаружить эти патогенные микроорганизмы можно только при анализе крови методом ПЦР (полимеразно-цепная реакция), с помощью специальных маркеров.
Анализ мазка у беременной женщины берется во время постановки на учет, а затем для контроля в сроке 30 и 38 недель. Обычно для оценки состояния микрофлоры влагалища медики говорят о так называемых степенях чистоты влагалища, которые женщина должна знать и следить за тем, чтобы во время беременности сохранялась необходимая степень.
Читайте также:
- Микоз ногтей черный ноготь
- Сколько лечить молочницу на сосках
- Можно ли использовать калгель при молочнице
- После молочницы не выделяется смазка
- Как вы вылечили кандидоз кожи у ребенка


