Диагностика микозов р а аравийский
Диагностика микозов
Аравийский Р.А., Климко Н.Н., Горшкова Г.И.
1 .Организации диагностической лаборатории
1.1 Устройство и противоэпидемический режим
1.2. Взятие и доставка патологического материала
1.3. Работа с патологическим материалом
2.1. Микроскопическое исследование
2.2. Посев патологического материала и количественный учет при микозах, вызванных дрожжевыми грибами
2.3. Микроскопическое исследование и посев патологического материала при микозах, вызванных плесневыми грибами
2.4. Микроскопическое исследование и посев патологического материала при подозрении микозов, вызванных диморфными грибами
2.5. Микроскопическое исследование и посев патологического материала при дерматомикозах (кератомикозах и дерматофитиях)
2.6. Серологические методы диагностики микозов.
3. Возбудители микозов, наиболее часто выявляемых при лабораторном исследовании различных клинических материалов.
4. Критерии диагностики системных микозов: клинические и лабораторные параметры окончательного диагноза.
5. Возбудители грибковых инфекций.
5.2. Возбудители дерматомикозов.
5.3. Возбудители подкожных микозов.
Грибковые инфекции являются важной проблемой клинической медицины. Из потенциальных "болезней будущего" микозы превратились в актуальные "болезни настоящего". Возбудители микозов многочисленны и вызываемые ими заболевания человека и животных весьма разнообразны. Количество видов микроскопических грибов (микромицетов) оценивается
100 000-200 000 видов. Ежегодно описывается
1500 новых видов (Perfect a. Schell, 1996). Реальное значение в клинической практике в настоящее время имеют около 100 видов.
Известно несколько классификаций микромицетов. В основе одной из классификаций грибов положен способ их размножения. Истинные грибы - эумицеты, подразделяют на 4 класса (Kwon-Chung, 1996): Chytridiomycetes (хитридиомицеты), Zygomycetes (зигомицеты), Ascomycetes (филаментирующие и дрожжевые аскомицеты), Basidiomycetes (базидиомицеты). Хитридиомицеты и зигомицеты относятся к низшим грибам – их мицелий не септирован (или редко и неравномерно септирован), в составе клеток присутствует хитин, но отсутствует глюкан-маннановый комплекс полисахаридных веществ, характерных для высших септированных грибов (аскомицетов базидиомицетов). Хитридиомицеты не патогенны для человека и животных. Среди зигомицетов следует выделить возбудителей микозов у человека – виды родов Mucor, Rhizopus, Absidia, Basidiobolus. К классу аскомицетов относят возбудителей большинства важнейших микозов: кандидоза, дерматофитозов, гистоплазмоза, бластомикозов, некоторых мицетом. К классу базидиомицетов относятся такие возбудители, как Cryptococcus neoformans, Malassezia spp., Trichosporon spp., Rhodotorula spp., Schizophyllum commune (к базидиальным грибам относятся также микромицеты – шляпочные грибы).
В медицинской микологии выделен еще класс дейтеромицетов (Fungi imperfecti - грибы несовершенные). Это понятие сборное. К несовершенным грибам относят возбудителей микозов, в цикле развития которых неизвестны стадии полового размножения. По мере накопления знаний многие представители из Fungi imperfecti могут быть включены в классы совершенных грибов.
В связи с этим выделено такое понятие, как грибы, обладающие аффинитетом к тому или иному известному классу эумицетов. Половая стадия у них до сих пор не найдена, но по характеру метаболизма, по химическому составу стенок, по рибосомальной последовательности РНК эти грибы следует отнести к эумицетам определенного класса (к зигомицетам, аскомицетам, базидиомицетам) (см. табл.1.)
Классификация патогенных грибов (по Kwon-Chung, 1996)
- Chytridiomycetes – патогенных грибов не обнаружено
- Zygomycetes – 1) возбудители мукормикозов:
2) возбудители энтомофтормикоза:
Анаморфная стадия - Blastomyces dermatitidis
Совершенная стадия - Ajellomyces dermatitidis
Анаморфная стадия - Histoplasma capsulatum
Совершенная стадия -Ajellomyces capsulatum
Анаморфная стадия - Geotrichum candidum
Совершенная стадия -Galactomyces geotrichum
Анаморфые стадии - Trichophyton spp., Microsporum spp.
Совершенная стадия -Artroderma spp.
Совершенные стадии -Gibberella spp., Podospora spp.
Совершенные стадии -Leptoshaeria spp., Neotestudina spp., Pseudoallescheria boydii (Scedosporium)
Совершенная стадия -Chaetomium spp.
8) Черная пьедра
Совершенная стадия -Piedraia hortae
Филаментирующие грибы, обладающие аффинитетом к филаментирующим Ascomycetes
Возбудители микозов (анаморфные стадии):
- Аспергиллез – Aspergillus spp.
- Хромомикоз – Phialophora, Fonsecaea, Cladosporium, Rhinocladiella spp.
- Споротрихоз – Sporotrix schenckii
- Феогифомикоз – Hyphomycetes, Coelomycetes
- Гиалогифомикоз - Hyphomycetes
- Кокцидиоидоз – Coccidioides immitis
- Паракокцидиоидоз – Paracoccidioides brasiliensis
- Адиаспиромикоз – Emmonsia spp.
- Дерматофитозы – Trichophyton spp., Microsporum spp.
- Кератомикозы – Hyphomycetes, Coelomycetes
- Пенициллез - Penicillium marnefei
Возбудители кандидоза и редких дрожжевых инфекций:
1) Анаморфная стадия – Candida luscitaniae
Совершенная стадия – Clavispora luscitaniae
2) Анаморфная стадия – Candida famata
Совершенная стадия – Debariomyces hansenii
3) Анаморфная стадия – Candida krusei
Совершенная стадия – Issachenkia orientalis
4) Анаморфная стадия – Candida kefyr
Совершенная стадия – Kluyveromyces marxianes
5) Анаморфная стадия – неизвестна
Совершенная стадия – Pichia angusta (Hansenula polymorpha)
6) Анаморфная стадия – Candida pelliculosa
Совершенная стадия – Pichia angusta (Hansenula anomala)
7) Анаморфная стадия – Candida guilliermondii
Совершенная стадия – Pichia guilliermondii
8) Анаморфная стадия – Candida norvogensis
Совершенная стадия – Pichia norvogensis
9) Анаморфная стадия – Blastoschizomyces capitatus
Совершенная стадия – Dipodascus capitatus
10) Анаморфная стадия – Saccharomyces cerevisiae
Дрожжевые грибы, обладающие аффинитетом к Ascomycetes
1). Candida albicans
2). Candida tropicalis
3). Candida parapsilosis
4). Candida glabrata
5). Candida dubliniensis
Непочкующиеся грибы, обладающие аффинитетом к Ascomycetes
Возбудитель пневмоцистной пневмонии (пневмоцистоза):
1). Pneumocystis carinii
IV.Basidiomycetes (филаментирующие базидиомицеты):
- Возбудитель базидиомикоза – Schizophyllum commune
- Basidiomycetes
1). Возбудитель криптококкоза – Cryptococcus neoformans
2). Возбудитель разноцветного лишая – Malassezia spp.
3). Возбудители редких микозов - Trichosporon spp., Rhodotorula spp.
* Микроорганизмы, не укладывающиеся в общую схему филогенеза: Loboa loboi, Rhinosporidium seeberi
Изучение таксономического родства основано на анализе рибосомальной последовательности РНК (таблица 2), кроме того, важнейшим биохимическим маркером истинных грибов является возможность синтеза лизина через метаболические пути, связанные с alfa-aminoadipate (ААА), в то время как у прокариотов (бактерий), слизевиков, водорослей, зеленых растений метаболизм лизина связан с диаминопимеленовой кислотой (ДАР).
Интересы медицинской микологии связаны не только с зболеваниями, вызванными истинными грибами (эумицетами), но и с патологией, связанной с некоторыми водорослями класса Oomycetes. Так, водоросль Pythium insidiosum является возбудителем поражений подкожной клетчатки – фитиоза, а бесхлорофильный мутант зеленых водорослей Prototheca spp. Вызывает веррукозное поражение кожи и диссеминированные процессы с вовлечением лимфатических узлов и внутренних органов. Медицинская микология традиционно занимается также патогенными актиномицетами, хотя эти микроорганизмы не относятся к грибам. Актиномицеты являются прокариотами (бактериями), содержат в стенках характерную мураминовую кислоту, у них отсутствуют оформленные ядра, они чувствительны к противобактериальным препаратам. Однако в культуре и тканях человека актиномицеты образуют тонкий ветвящийся мицелий, в связи с чем эти микроорганизмы длительное время относили к грибам. В настоящее время заболевания, вызываемые актиномицетами и нокардиями, называют псевдомикозами.
Грибковые инфекции можно подразделить на контагиозные и оппортунистические. Контагиозные микозы часто эндемичны. Так, кокцидиоидоз характерен для стран с жарким сухим климатом (Центральная Америка, Мексика, Калифорния, Аргентина). Гистоплазмоз, вызываемый Histoplasma duboisii, эндемичен для западной и центральной Африки. Риноспоридиоз - для Индии и Цейлона. Североамериканский бластомикоз (болезнь Джилкрайста) и Южноамериканский бластомикоз (паракокцидиоидоз) названы по месту обнаружения. В России и странах СНГ эндемические зоны для этих заболеваний не обнаружены, хотя неоднократно отмечались случаи "завоза" их из-за рубежа.
Особое значение в последние десятилетия приобрели так называемые оппортунистические инфекции. Такие заболевания развиваются на фоне разнообразных иммуносупрессивных состояний. Загрязнение окружающей среды, повышение радиационного фона, использование в медицине иммуносупрессантов, цитостатиков, кортикостероидов, антибиотиков широкого спектра действия – вот далеко не полный перечень факторов, ослабляющих естественные защитные механизмы человека и способствующих возникновению оппортунистических инфекций, вызываемых условно-патогенными грибами.
В эпоху появления и широкого распространения ВИЧ-инфекции, вызывающей прогрессирующий иммунодефицит и создающего благоприятные условия для развития оппортунистических инфекций, отмечено резкое увеличение частоты микозов, некоторые из которых являются непосредственной причиной смерти больных (Покровский В.И., 1991; Рахманова А.Г. и др., 1993; Dupont B., et al., 1992; Гяургиева О.Х., 1996).
По результатам комплексного обследования ВИЧ-инфицированных больных было установлено, что микозы составляют 70% в структуре клинических проявлений ВИЧ-инфекции наряду с другими инфекционными осложнениями (Гяургиева О.Х., 1996). 60-90% больных ВИЧ-инфекцией страдают различными формами кандидоза, 5-20% больных погибает от криптококкового менингита, у 60% больных диагностируют пневмоцистную пневмонию, нередки случаи гистоплазмоза и аспергиллеза.
Второй глобальной проблемой является прогрессивное увеличение частоты грибковых инфекций, прежде всего – инвазивных микозов, у больных с различными новообразованиями. Основной причиной этого является широкое применение интенсивной цитостатической терапии, способствующей развитию нейтропении и дефектам клеточного иммунитета (Ruhnke m., 2000). Возможности полихимиотерапии опухолей и гемобластозов позволяют продлить жизнь больных, но в то же время у 50% этих больных обнаруживают микотические осложнения.
Очень высока летальность, которая составляет 25-55% при инвазивном кандидозе и 45-100% - при инвазивном аспергиллезе (Новик А.А., Климко Н.Н., 1998). Для некоторых категорий больных (реципиенты трансплантатов, острый лейкоз) инвазивные микозы являются основной причиной летального исхода.
Еще одна важная проблема связана с купированием внутрибольничных грибковых инфекций. В последние десятилетия отмечены вспышки внутрибольничных инфекций в самых совершенных, технически оснащенных больницах и клиниках. Особенно это касается отделений недоношенных детей, а также реанимационных отделений.
Остаются актуальными и другие проблемы медицинской микологии, связанные с диагностикой и лечением грибковых инфекций, редких микозов. Нередко диагностика инвазивных микозов затруднена неоднозначностью результатов лабораторных исследований, неопределенностью клинического значения новых методов диагностики.
Правильный сбор материала из пораженных ногтей - залог успешного микробиологического исследования. Забирая материал, не всегда захватывают участки ногтя, содержащие жизнеспособные грибы. Нежизнеспособные грибы в культуре, естественно, не вырастут, и их вид установить не удастся.
Участок ногтя, который надо взять, определяется формой онихомикоза.
Так, при поверхностной форме онихомикоза следует делать соскобы с поверхности ногтевой пластинки.
При самой распространенной дистальной подногтевой форме наиболее жизнеспособные грибы располагаются под ногтевой пластинкой. Материал, который направляют на исследование, должен включать не только обрезок ногтевой пластинки, но и соскоб с ногтевого ложа, из-под пластинки.
Кроме того, следует захватывать и области неизмененного ногтя, поскольку на границе между ними и пораженными участками ногтя располагаются самые активные грибы.
При проксимальной подногтевой форме брать материал трудно. В этих случаях иногда, особенно если собираются проводить гистологическое исследование или дифференциальную диагностику, предпринимают биопсию ногтя, изредка используют бормашину.
При паронихиях делают соскобы с проксимального валика и из-под него.
Во всех случаях, чтобы избежать бактериальной контаминации, перед взятием образца следует обработать ноготь этиловым спиртом.
МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Микроскопическое исследование патологического материала на грибы производят в нативных и окрашенных препаратах.
Для приготовления неокрашенных препаратов полученный материал размельчают при помощи скальпеля или препаровальной иглы и помещают на середину предметного стекла. Для более четкого выявления элементов гриба производят просветление (мацерацию) материала. С этой целью прибегают к помощи различных веществ, чаще всего едкой щелочи (КОН, NaOH), которые растворяют эпидермальные чешуйки, слизь, гной, просветляют пигмент волоса и тем самым делают грибы доступными для исследования.
На размягченные чешуйки кожи или ногтя, которые помещают на середину предметного стекла, наносят 1-3 капли 20 - 30% раствора КОН (NaOH). Исследуемый материал в каплях щелочи осторожно подогревают над пламенем спиртовки до появления нежного белого ободка из кристаллов щелочи по периферии капли. Подогревать до кипячения не следует. После подогревания каплю накрывают покровным стеклом, избегая попадания пузырьков воздуха.
Р. А. Аравийский и Г. И. Горшкова (1995) рекомендуют просветленные и накрытые покровным стеклом препараты кожных чешуек и волос оставлять на 5 - 10 мин, а ногтевых пластинок – на 30 - 40 мин до микроскопирования.
Просветление препаратов можно проводить без подогревания, для этого их оставляют в 20% растворе КОН на 30 - 60 мин или используют другие методы просветления патологического материала: хлораллактофенолом по Аману; лактофенолом; раствором, содержащим по 15% диметилсульфоксида и КОН в воде. Хорошие результаты получают после просветления ногтевых пластинок, помещенных в 5% раствор КОН на 24 ч, подогревания в этом случае не требуется.
Микроскопическое исследование производят на обычном лабораторном микроскопе без иммерсии.
Конденсор микроскопа должен быть опущен, диафрагма сужена. В начале препарат находят на стекле при малом увеличении (40х), последующее исследование производят при большем увеличении (100х);
детально препарат изучают при увеличении 400х. Необходимо исследовать несколько препаратов с тем, чтобы увеличить надежность анализа и избежать ложноположительных результатов.
Ошибки в микроскопической диагностике грибов могут возникнуть в связи как с дефектами приготовления препарата, так и с недостаточной опытностью лаборанта.
Дефекты изготовления прежде всего бывают связаны:
с перегреванием препарата, что может привести к выпадению кристаллов щелочи, разрушению волоса и появлению мелкозернистого распада в патологическом материале.
Линейное расположение удлиненных ровных кристаллов щелочи весьма напоминает нити септированного мицелия даже на чистом стекле без патологического материала.
Дифференциально-диагностическими признаками являются исключительное однообразие кристаллов, их стекловидная прозрачность, многогранность краев и отсутствие неразрывной связи одного элемента с другим. В сомнительных случаях рекомендуется добавить к препарату капельки слегка подогретой дистиллированной воды, которые быстро растворяют кристаллы щелочи.
За элементы гриба ошибочно могут быть приняты:
Липиды кожных покровов, жировой распад клеток и зерна кератогиалина, особенно имеющие правильную форму, могут напоминать отдельные споры гриба. Но разнообразие формы и, главное, размеров, отсутствие внутренней структуры образований (вакуоли, оболочки) говорят против грибковой природы данных элементов. Липиды также могут попасть в препарат при взятии патологического материала с недостаточно очищенного очага поражения.
Пузырьки воздуха могут напоминать споры дрожжеподобных клеток, но в отличие от последних они окружены плотной темной оболочкой, и даже самые маленькие пузырьки воздуха всегда больше клеток гриба.
Нити от ткани носков, одежды и т. п. обычно лежат отдельно от патологического материала, они всегда больше гифов, грубее и не септированы.
В некоторых лабораториях просветление препаратов для микроскопического исследования проводят 15 - 30% раствором КОН, в который добавляют 5 - 10% коммерческих темно-синих чернил фирмы Паркер (Parker's Superchrome Blue-Black Ink).
При этой окраске гифы и споры окрашиваются в голубой цвет.
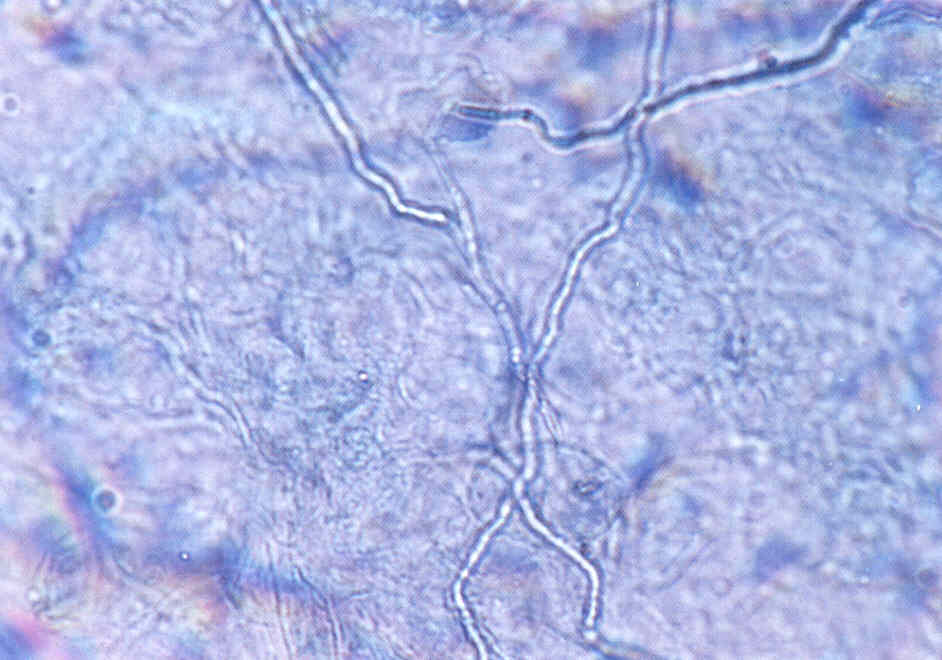
При микроскопии обнаруживают нитевидные гифы грибов или почкующиеся клетки (рис.1).
Таким образом, микроскопия дает заключение только о грибковой природе инфекции, но не о виде гриба-возбудителя.
Конечно, результативность микроскопического исследования зависит от квалификации сотрудника лаборатории.


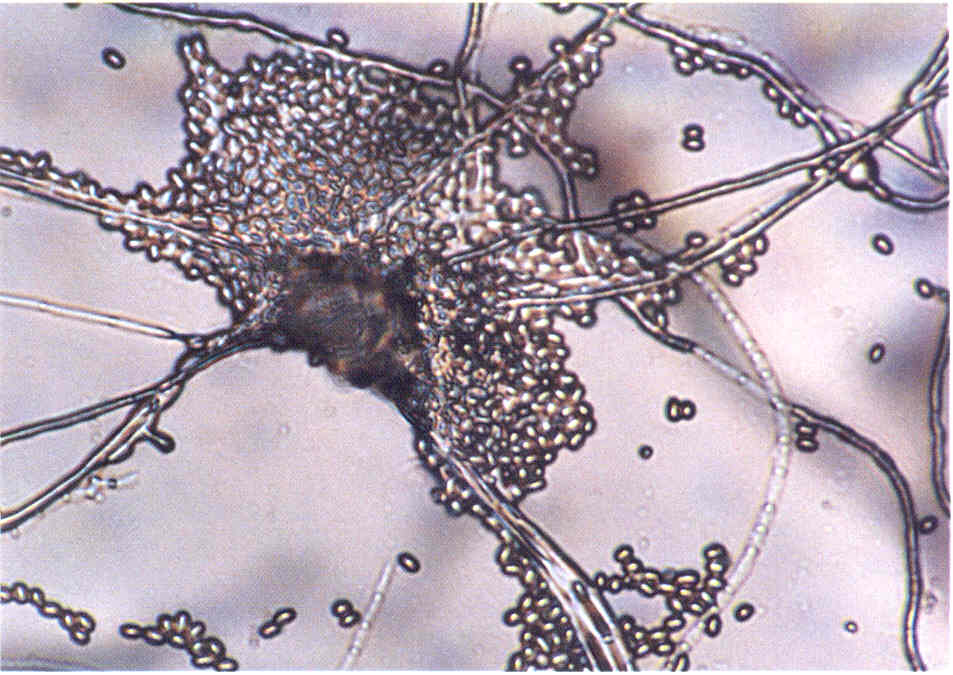
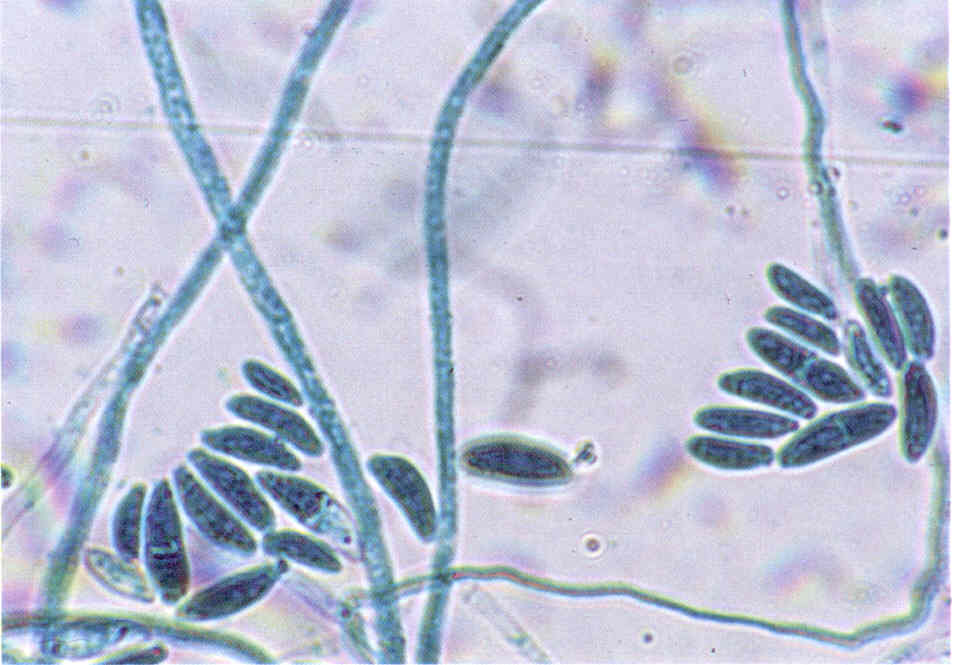
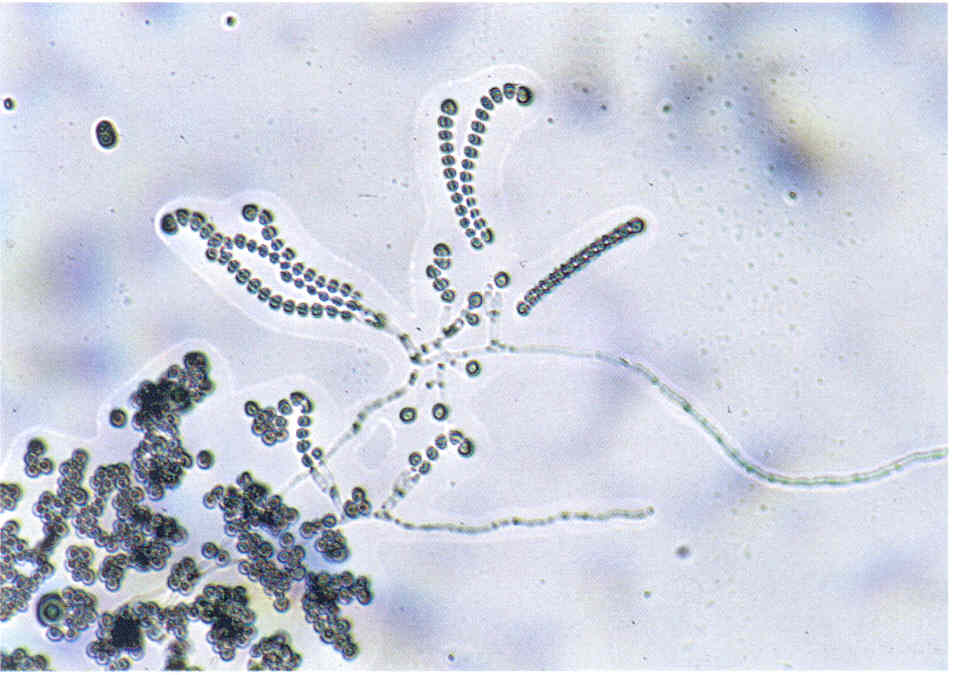
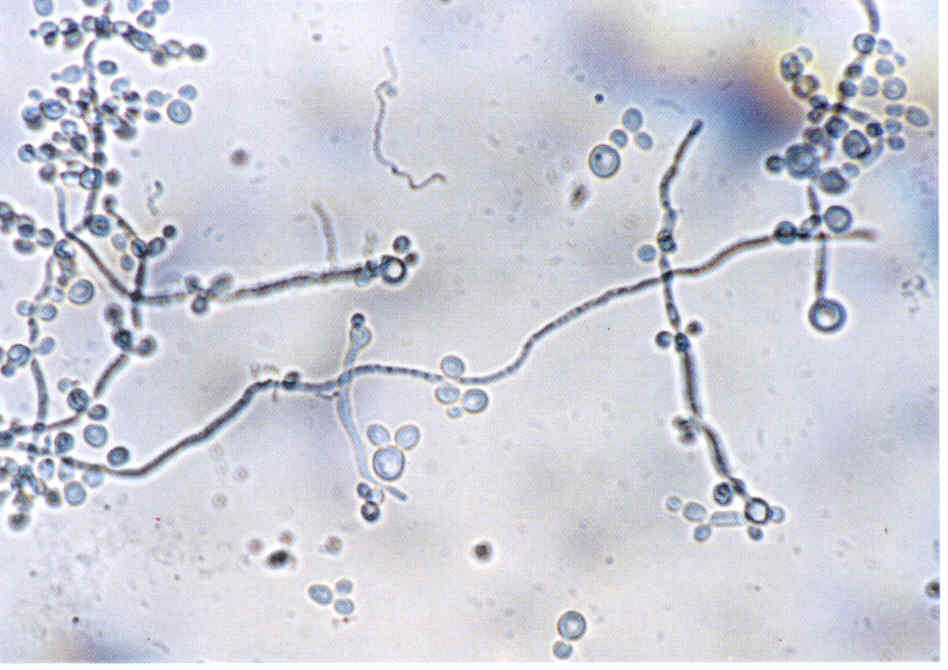
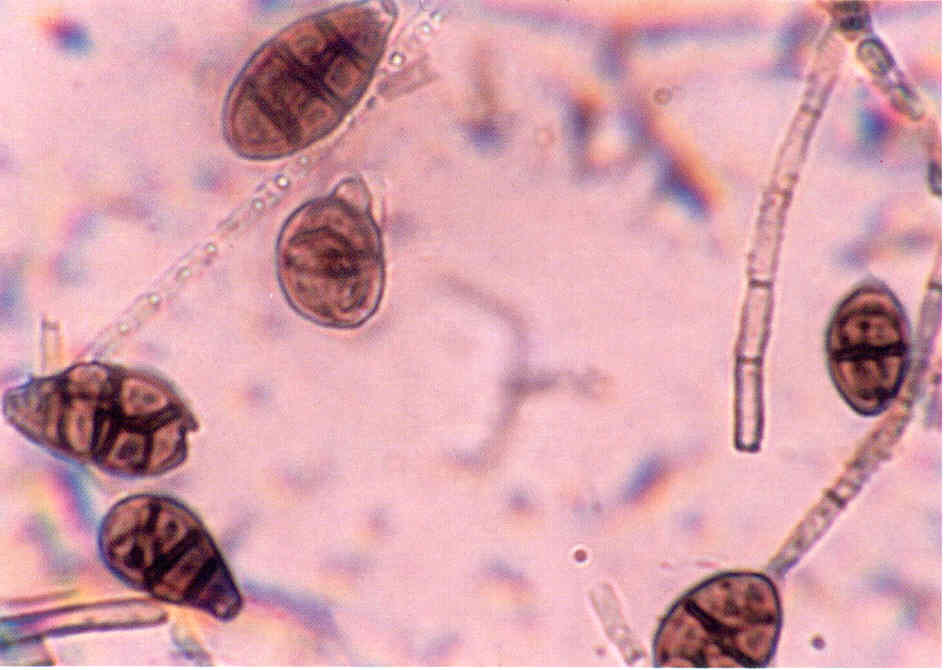
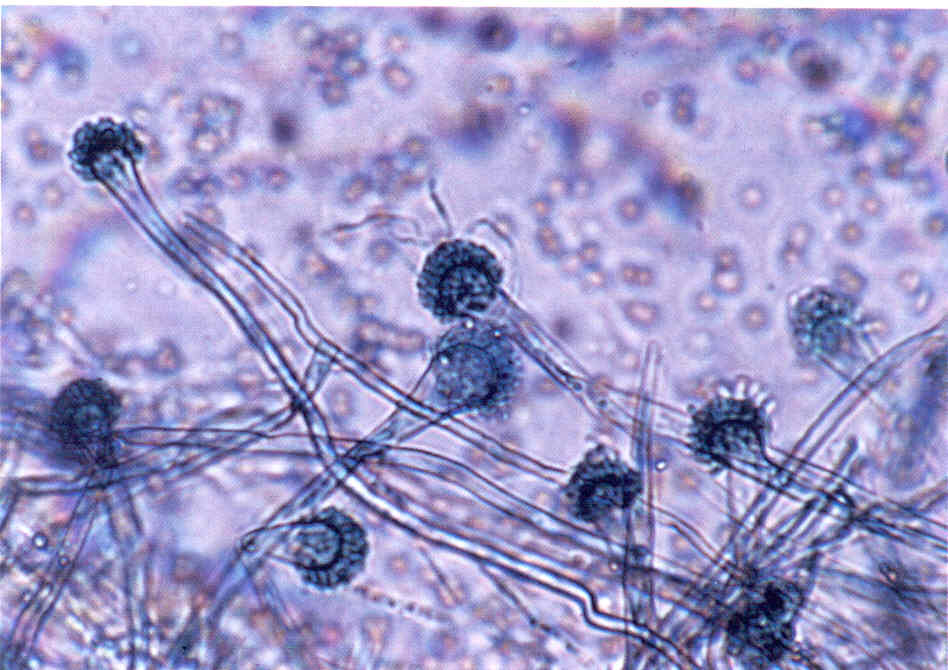
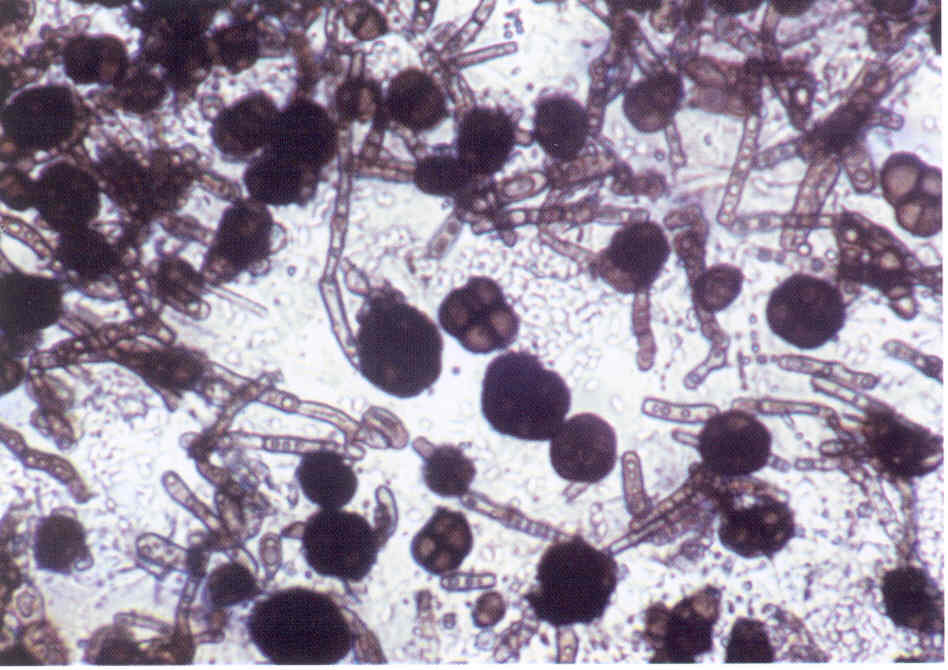
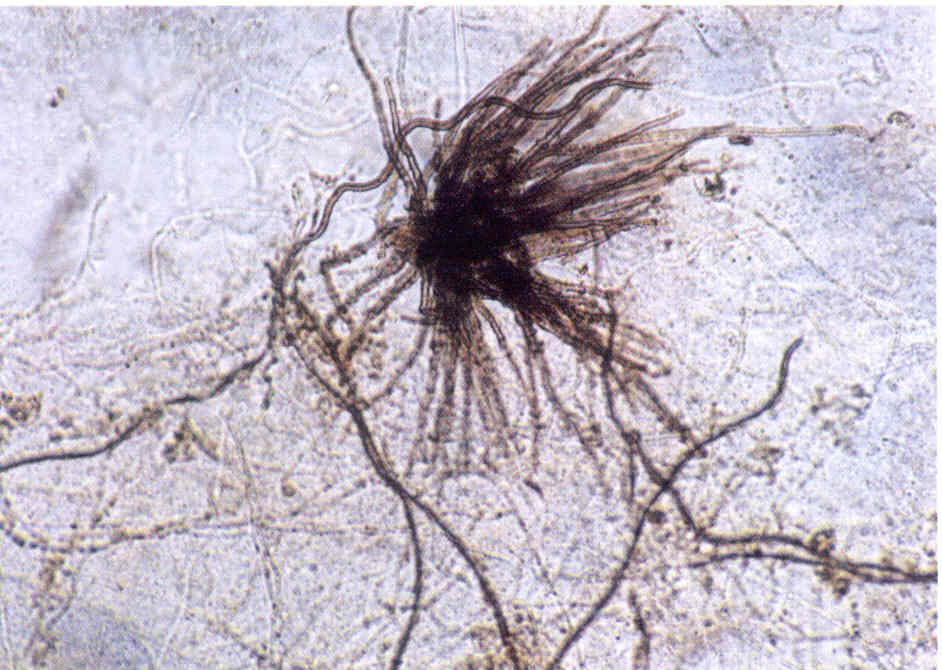
Следует учесть, что некоторые плесневые грибы, в том числе дерматофиты, в культуре вырастают медленно, за 2-3 нед.
Даже при соблюдении всех правил сбора материала, при хорошем оборудовании лаборатории и высокой квалификации ее персонала число положительных результатов культурального исследования очень невелико.
По данным зарубежной литературы, процент положительных исследований не превышает 50.
Процент положительных результатов в лучших отечественных лабораториях едва достигает 30.
Таким образом, в 2 из каждых 3 случаев онихомикоза его этиологию установить не удается.
ЛЮМИНЕСЦЕНТНОЕ ИССЛЕДОВАНИЕ
В 1925 г. Margaret и Deveze обнаружили, что волосы, пораженные некоторыми дерматофитами, дают характерное свечение в ультрафиолетовых лучах, пропущенных через фильтр Byда. Стекло Byда состоит из сульфата бария, содержит около 9% окиси никеля; оно пропускает лучи длиной 365 нм. В качестве источника ультрафиолетовых лучей можно использовать различные приборы. Природа свечения точно не установлена. Волос продолжает светиться после гибели гриба и после попыток экстрагировать флюоресцирующий материал горячей водой или холодным раствором бромида натрия. Интенсивность и характер свечения зависят от рН раствора. Полагают, что флюоресцирующая субстанция появляется в процессе взаимодействия гриба и растущего волоса.
Свечение в ультрафиолетовых лучах, пропущенных через фильтр Вуда, характерно только для волос, пораженных грибами рода Microsporum (M. canis, M. audouinii, M. ferrugineum, M. distortium, изредка M. gypseum и M. nanum), a также Trichophyton schonleinii. Волосы, пораженные микроспорумами, особенно M. canis и M. audouinii, дают наиболее яркое свечение; волосы, пораженные Т. schonleinii, имеют тусклую зеленоватую флюоресценцию.
Свечение наблюдается только в полностью пораженных грибом волосах. Его может не быть в свежих очагах поражения. В этих случаях следует эпилировать волосы из краевой, наиболее активной зоны, и свечение можно обнаружить в корневой части волос.
Люминесцентный метод можно использовать как для диагностики и контроля за эффективностью лечения у отдельных больных, так и в эпидемиологических очагах. Компактные передвижные установки удобны для обследования контактных людей в школах, детских садах и т. п.
Люминесцентное обследование необходимо производить в затемненной комнате, очаги поражения должны быть предварительно очищены от корок, остатков мази и т. п. Люминесцентный метод можно использовать для диагностики отрубевидного лишая, особенно при локализации очагов поражения на волосистой части головы. Очаги поражения при этом заболевании имеют красновато-желтое или бурое свечение. Это свечение, однако, не является строго специфичным, так как может наблюдаться при наличии перхоти на волосистой части головы и даже у здоровых людей в области устьев волосяных фолликулов на лице и верхней части туловища. Выявленные с помощью люминесцентного метода пораженные волосы должны обязательно подвергаться микроскопическому исследованию.
ИММУНОЛОГИЧЕСКОЕ И БИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЯ
Иммунологические методы исследования используют для выявления специфической перестройки организма и серологической диагностики грибковых заболеваний. Для обнаружения специфических антител в сыворотке пробы проводят следующие серологические реакции: агглютинации, преципитации, связывания комплемента, иммунофлюоресценции с соответствующими антигенами.
Аллергическое состояние организма больного выявляют с помощью аллергических кожных проб. Аллергены наносят на скарифицированную кожу по Пирке или втиранием в кожу по Моро, внутрикожно по Манту, а также уколом в кожу. С помощью этих проб выявляют аллергические реакции как немедленного, так и замедленного типа, что позволяет оценить состояние гуморального и клеточного иммунитета.
Для выявления специфической сенсибилизации лимфоцитов используют реакции дегрануляции базофилов, агломерации и альтерации, тест бластной трансформации, подавления миграции макрофагов и т. п.
Сопоставление результатов серологических и аллергических реакций оказывается полезным как для диагностики, так и для прогноза течения микозов.
Биологический метод. Используется для лабораторной диагностики глубоких и особо опасных микозов. Основан на заражении животных патологическим материалом от больного или культурой исследуемого гриба. Осуществляется в специальных лабораториях.
ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Гистология микозов кожи, обусловленных дерматофитами
Патоморфологические изменения в очагах поражения обусловлены внедрением грибов в роговой слой эпидермиса, волосы и ногти и ответной воспалительной реакцией кожи, которая может быть острой, подострой или хронической. Диагноз можно считать установленным только в том случае, если в гистологических препаратах обнаруживают элементы грибов. Для этого используют различные гистологические окраски, наиболее информативной является периодическая кислотная реакция (PAS), позволяющая выявить полисахариды, имеющиеся в целлюлозе и хитине клеточной стенки большинства дерматофитов (окраска по Шифу и ее модификации). Можно также использовать реакции сульфатирования и импрегнацию гистологических срезов серебром [Хмельницкий О. К., 1973; Lewer W. F. и Schaumburg-Lewerl.,1983].
Грибы в роговом слое эпидермиса, даже при использовании специальных окрасок, выявляются в небольшом количестве в виде нитей мицелия и спор. В редких случаях, когда грибов в очагах поражения много, их можно обнаружить в срезах, окрашенных гемотоксилин-эозином, в виде нежных базофильных структур в роговом слое.
Воспалительные изменения в эпидермисе могут быть различными: от незначительного внутри- и внеклеточного отека шиповатых клеток до выраженного спонгиоза. Спонгиоз обычно развивается при дисгидротических вариантах микозов стоп и кистей, клинически в этих случаях отмечаются пузырьки. Причиной этой реакции обычно является Т. mentagrophytes var. interdigitale. Иногда в эпидермисе отмечается выраженный гиперкератоз, что чаще всего наблюдается при микозе, обусловленном Т. rubrum.
Гистологические изменения в дерме неспецифичны и соответствуют острому, подострому и хроническому воспалению.
При микозе гладкой кожи, вызванном Т. rubrum, грибы иногда выявляются в пушковых волосах и волосяных фолликулах. Вокруг фолликулов развивается воспалительная реакция, которая за счет попадания в дерму грибов может приобретать гранулематозный характер. Центральная часть инфильтрата в этих случаях может подвергаться нагноению и некрозу, а периферическая состоять из лимфоцитов, гистоцитов, эпителиоидных и многоядерных гигантских клеток, внутри которых иногда обнаруживаются споры гриба. Размеры спор здесь достигают 6 мкм в диаметре, в волосе обычно не превышают 2 мкм.
При инфильтративно-нагноительной форме микозов волосистой части головы и области роста бороды и усов элементы грибов обнаруживаются в волосяном фолликуле, внутри и вокруг волоса. В волосе они определяются чуть выше зоны начала кератинизации (примерно на уровне 30 мкм). В дерме отмечают воспалительную реакцию различной интенсивности, наиболее выраженную при kerion Celsii. При острой гнойной реакции в составе инфильтрата отмечают большое количество нейтрофильных лейкоцитов, элементы грибов в этом случае могут полностью исчезать. При хроническом течении процесса инфильтрат может приобретать гранулематозный характер, в нем появляются многоядерные гигантские клетки. Для подтверждения диагноза при отсутствии в инфильтрате грибов можно использовать иммунофлюоресцентные методы окраски. Для этих целей применяют меченную флюоресцином антисыворотку к Т. mentagrophytes, которая позволяет обнаружить антигены гриба в волосе и в перифолликулярном инфильтрате.
Формирование инфильтративно-нагноительной реакции кожи при микозе волосистой части головы (kerion Celsii) и области роста бороды и усов, обусловленных грибами М. саnis, Т. tonsurans и Т. verrucosum, представляет собой проявление иммунологической реакции. Об этом свидетельствуют:
1. Склонность очагов поражения к спонтанному разрешению.
2. Отсутствие элементов гриба при очень выраженной воспалительной реакции со стороны кожи при микозе, вызванном Т. verrucosum (faviforme) и Т. tonsurans.
3. Постоянная положительная реакция в ответ на внутрикожное введение трихофитина при инфильтративно-нагноительных формах микоза, вызванного зоофильными трихофитинами (например, Т. tonsurans), и отрицательная — при поверхностных микозах, обусловленных тем же Т. tonsurans.
При фавусе в роговом слое эпидермиса обнаруживается большое количество нитей мицелия и единичные споры гриба. Скутула представлена экссудатом, паракератотическими клетками эпидермиса, клетками воспалительного инфильтрата, а также нитями мицелия и спорами гриба, которые расположены преимущественно в периферической зоне скутулы. В активной стадии болезни в дерме вокруг дегенеративных волосяных фолликулов отмечается выраженный воспалительный инфильтрат, содержащий многоядерные гигантские и плазматические клетки. В старых очагах поражения волосы и сальные железы отсутствуют, имеются явления фиброза.
Гистология микозов кожи и слизистых оболочек, обусловленных дрожжеподобными грибами
При кандидозе кожи и слизистых оболочек грибы рода Candida обнаруживаются в роговом слое эпидермиса или в поверхностных слоях эпителия слизистой оболочки. Элементов гриба обычно мало, они хорошо окрашиваются PAS-peакцией или по Граму; представлены в виде нитей септированного ветвящегося мицелия, размером 2-4 мкм в диаметре, или овоидными спорами, размером 3 - 5мкм в диаметре. Диагностическое значение имеет обнаружение мицелиальной формы гриба.
При гистологическом исследовании хронического гранулематозного кандидоза кожи и слизистых оболочек элементы гриба также преимущественно обнаруживают в роговом слое эпидермиса или в самых верхних отделах эпителия слизистой оболочки, но иногда в шиповатом слое, внутри волоса и в дерме. Отмечается также выраженный гиперкератоз и папилломатоз; в дерме – густой воспалительный инфильтрат, состоящий из лимфоидных клеток, нейтрофилов, плазматических и многоядерных гигантских клеток. Инфильтрат может распространяться в подкожную жировую клетчатку.
При отрубевидном лишае в роговом слое эпидермиса обнаруживают большое количество элементов гриба в виде нежных базофильных структур, которые хорошо видны даже при окраске препаратов гемотоксилин-эозином. Грибы представлены как нитями, так и спорами.
При фолликулярной форме отрубевидного лишая отмечается скопление роговых масс и клеток воспалительного инфильтрата в расширенных устьях волосяных фолликулов. Вокруг фолликулов также отмечают воспалительный инфильтрат. При PAS-реакции сферические или овальные споры гриба, размером 2—4 мкм в диаметре, обнаруживают внутри устья волосяных фолликулов, а иногда в перифолликулярном инфильтрате. Мицелий никогда не выявляется.
Нарушение пигментации кожи у больных отрубевидным лишаем обусловлено способностью гриба Pityrosporum вырабатывать субстанцию, которая угнетает процесс пигментообразования в эпидермисе. Электронно-микроскопическое изучение биоптатов кожи с гипопигментированных участков показало, что в меланоцитах образуются очень маленькие меланосомы, которые не способны проникать в кератиноциты. В гиперпигментированных участках кожи, наоборот, меланосомы крупные и содержат большое количество меланина.
Читайте также:


