Элемент сыпи при микозах

Инфекционное заболевание, вызванное грибковыми микроорганизмами, получило название - микоз. Споры грибка, проникнув через микроскопические травмы и легкие царапины, заражают подкожную клетчатку и покров кожи. Размножаясь, споры проникают на слизистую дыхательных путей, происходит накопление грибка в легких. Чаще всего, заражение микозом кожи происходит через стопы и ладони. Очагом поражения грибком может быть кожный покров головы. При развитии микоза заражаются ногтевые пластины и волосяной покров. Микоз кожи является опасным заболеванием, он может изуродовать кожу лица, рук, других участков тела, проникнуть внутрь организма и стать причиной аллергических болезней. Заразиться микозом можно в любом возрасте, однако, человек с ослабленным иммунитетом чаще подвержен риску инфицирования.
Микоз гладкой кожи
Надежная защита от микоза кожи – сильный иммунитет здорового человека. Возбудителям грибкового заболевания свойственна повышенная жизнестойкость, они продолжительное время сохраняют живучесть вне тела человека. Среди дерматологических заболеваний самое распространенное – микоз гладкой кожи. Главным источником распространения инфекции является человек, также заразиться грибковым заболеванием можно от больных животных.
Внешнее поражение кожных покровов микозом кожи зависит от вида грибка и степени зараженности. Появление на теле округлых пятен желтого и розоватого оттенка свидетельствует о заражении отрубевидным лишаем, впоследствии, пятна приобретают коричневую окраску, происходит шелушение кожи. Поражение кожных покровов может перейти на область шеи и живота. Микоз кожи при заражении грибком трихоспории выглядит как скопление узловатых образований у основания волосяного покрова головы или половых органов. Наглядными признаками себорейного дерматита являются красноватые, воспаленные участки волосяного покрова кожи головы, которые шелушатся и покрываются геморрагической коркой. Появление ярко-красных пятен на коже в складках паха, ягодиц и подмышечных впадин свидетельствуют о заражении эпидермофитией. Размер пятен может быть незначительным, но при развитии инфекции размеры пораженных участков увеличиваются, соединяясь между собой, по краю пятен возникают везикулы, внутренняя часть покрывается чешуйками.
Виды микозов кожи
Вид грибковых инфекций, относящихся к поверхностным микозам, вызван грибком из рода дерматофитов. Поверхностный микоз практически не заразен, наблюдается воспаление кожных покровов и поражение ногтевых пластин. Поверхностный микоз кожи, поражающий верхний слой кожного покрова и волосяные кутикулы, называется кератомикоз. Дрожжевой грибок, присутствующий в нормальной флоре человеческого организма, видоизменяется в болезнетворные формы под влиянием депрессивных ситуаций. Появление на коже пятен, четко выраженной округлой формы, свидетельствует о поражении лишаем. Часто встречающаяся разновидность - лишай разноцветный, характерным признаком являются пятна разного окраса на коже тела, реже – лица, при развитии заболевания, пятна начинают шелушиться.
Ослабленный иммунитет и подверженность хроническим заболеваниям, является провоцирующим фактором для возникновения глубокого микоза кожи. Распространенными видами глубокого микоза являются – хромомикоз и гистоплазмоз. Эти инфекции характеризуются глубокими поражениями кожи, протекают тяжело и сложно поддаются терапии. Существует много серьезных заболеваний, вызванных различными видами грибков, признаками болезни может быть появление язвенных и папилломных поражений кожи, сопутствующими факторами являются – кашель, лихорадочное состояние и общая слабость.
Локализация микоза кожи
Очаг поражения при микозе рук появляется на поверхности кожи, не затрагивая внутренние слои. Наличие на руках царапин, небольших травм, повышает риск заражения микозом кожи рук. Слабый иммунитет, длительный прием антибиотиков, применение контрацептивов и гормональных препаратов способствуют быстрому развитию микоза. Одним из предрасполагающих факторов является болезненная чистоплотность, применение антибактериальных средств и антисептиков повышает вероятность заражения микозом рук.
Грибковая инфекция, вызывающая воспалительные процессы на коже головы и волосяных луковицах называется микозом кожи головы, наиболее распространена у детей от 3х до 12 лет. Симптоматика поражений зависит от вида грибка. Тяжелыми формами поражения микозом кожи головы являются парша и трихофития (стригущий лишай). Ухудшается общее состояние волос, они становятся сухими и ломкими, начинают интенсивно выпадать.
После поражения микозом кожи рук или ног, может развиться микоз ногтей. Заражение ногтевых пластин происходит у 2-3% заболевших поверхностным микозом. Ноготь утолщается, приобретая сероватую окраску, происходят боковые разрушения и образование ороговевших масс. При микозе кожи ногтей ступни, человек испытывает боль при ходьбе.
Микротрещины и небольшие царапины на коже лица, образовавшиеся после вскрытия прыщей, не самая удачная косметическая процедура, могут стать открытыми воротами заражения грибковой инфекцией. Проникая вглубь эпидермиса, паразитические грибки вырабатывают большое количество нитей мицелия, что приводит к покраснению и шелушению кожи на лице. Детский микоз кожи лица сопровождается повышенной сухостью. На кожных покровах, пораженных микозом, появляется серый налет, происходят незначительные выделения патологической жидкости.
Причины микоза кожи
Огромное количество грибковой микрофлоры живет в окружающей атмосфере и на кожных покровах человека, не оказывая вредных влияний. Дестабилизирующие факторы воздействуют на размножение грибка, избыток мицелия провоцирует развитие заболевания. Основной причиной микоза кожи является тесный контакт с зараженным человеком. Проникновение инфекции может произойти во время посещения бассейна, сауны, при пользовании одними гигиеническими предметами. Заразиться микозом кожи можно в больнице, через плохо обработанное судно или термометр. Разновидности грибковых инфекций присутствуют на теле диких и домашних животных, при тесном контакте с ними, человек заражается трихофитозом.
Микоз кожи: симптомы
Симптоматика микозов кожи зависит от разновидности грибка и локализации места заражения. Общими симптомами микоза кожи являются пятна округлой формы розоватого или синевато-красного цвета. Очаги высыпания имеют свойство шелушиться и образовывать коричневую корку. В подмышечной или паховой области возникают небольшие пятна темного окраса, при развитии образуются везикулы. При микозе стоп и рук, в межпальцевых складках появляются водянистые пузырьки, когда они лопаются, ощущается сильная боль. Всем симптомам сопутствует усиленный зуд. Стригущий лишай характеризуется ранами с нагноением на волосистой части головы, когда ранки подсыхают, волосы начинают ломаться у самых корней. При заражении трихофитозом по всей длине волос появляется серый налет, волосы выпадают и практически не поддаются восстановлению.
Микоз кожи: диагностика
Диагностировать заболевание микозом сложно, виды болезни весьма разнообразны. Симптомы могут быть стерты, обычно самостоятельно применяют противовоспалительный крем или мазь. Проявления микоза кожи похожи на симптоматику других дерматологических заболеваний. Основой диагностирования микоза являются лабораторные исследования. Для проведения тестов нужно правильно произвести забор кожной ткани, на периферии очага поражения собирается часть чешуек кожи. Микроскопическое исследование даст возможность поставить точный диагноз и выявить виды грибка.
Микоз кожи: лечение
При микозе кожи нужно тщательно ухаживать за кожным покровом, особенно это касается диабетиков и людей, страдающих ожирением. Летом повышается потоотделение, важно уделить повышенное внимание гигиене. Можно использовать присыпки с цинком, тальк, обтираться отваром с дубовой корой, все это должно уменьшить потливость. При микозе кожи головы нужно удалить волосы с пораженных зон. Многообразие микозов кожи требует применения различных препаратов.
Назначение лекарств – прерогатива специалиста. В настоящее время существует большое разнообразие лечебных препаратов. Для любого вида микоза, основой лечения является применение лекарственных кремов и мазей. При дерматомикозе эффективны крема и дегтярные мази, снимающие воспалительный процесс. Местная терапия – обязательная часть лечения любой грибковой инфекции. Крем (или мазь) от микоза кожи имеет высокое содержание противогрибковых веществ, уничтожающих инфекционные составляющие на очагах поражения. Наружное (местное) лечение не зависит от возраста заболевшего и приема параллельных лекарственных средств. Антимикотические крема и мази имеют противомикробные и противовоспалительные свойства, так как бактерии сопутствуют флоре грибка и осложняют заболевание. Лечение проводится в течение месяца.
Лекарства, назначаемые от микоза кожи, включают антигистаминные препараты, которые устраняют зуд. Настойку пустырника, валериану, таблетки димедрола принимают для лечения нервной системы. Фунгицидные растворы применяют для ежедневных примочек. Лекарственные формы противогрибковых препаратов принимают в течение двух, трех недель. При лечении микоза ногтей используются антигрибковые лаки, обязательно нужно дезинфицировать обувь. При микозе кожи головы применяются шампуни с лечебными свойствами. Если врач поставил правильный диагноз, и пациент соблюдал рекомендации – излечение микоза будет успешным.
Диета при микозе кожи
Основная функция диеты при микозе кожи – убрать продукты, питающие грибковую флору (сахар, дрожжи), уменьшить потребление продуктов, содержащих жиры и увеличить потребление воды, которая ускорит очищение организма от грибковой инфекции. Для пораженной кожи полезна белковая пища, только не рекомендуется йогурт из магазина, содержание сахара, крахмала и дрожжевых составляющих могут усугубить заболевание. Продукты, с содержанием белка нужно употреблять в максимально свежем виде, в них быстро формируется зачаточная основа плесени. Стоит полностью отказаться от продуктов из пшеничной муки, картофеля и белого риса, содержащих легкие углеводы. Лучше употреблять продукты из муки грубого помола, больше овощей и фруктов, варить разнообразные каши. Суточный объем потребляемой воды должен быть не меньше полутора литров. Вода помогает организму выводить мицелий грибка, очищает и восстанавливает его нормальное функционирование.
При любом характере расположения изменении на коже следует тщательно анализировать морфологические элементы кожной сыпи - сначала первичные, затем вторичные.
При наличии одного вида первичного морфологического элемента кожных сыпей (например, только папул или только пузырей) говорят о мономорфном характере сыпи.
Знание особенностей первичных и вторичных морфологических элементов сыпи способствуют правильной постановке клинического диагноза.
Признаки кожных заболеваний - элементы кожной сыпи. Объективными признаками кожных болезней являются многочисленные морфологические элементы кожной сыпи.
Морфологическими элементами кожных сыпей называют различного характера высыпания, появляющиеся на коже и слизистых оболочках при различных дерматозах. Все они разделяются на 2 большие группы: первичные морфологические элементы, возникающие первыми на доселе не измененной коже, и вторичные – появляющиеся в результате эволюции первичных элементов на их поверхности или возникающие после их исчезновения. В диагностическом отношении наиболее важными являются первичные морфологические элементы, по характеру которых (цвет, форма, размеры, очертания, характер поверхности и др.) можно в значительном ряде случаев определить нозологию дерматоза, в связи с чем выявлению и описанию первичных элементов сыпи придается важное значение в локальном статусе истории болезни.
Первичные морфологические элементы кожной сыпи
Первичными элементами принято называть кожные высыпания, появляющиеся первично, т.е. на неизмененной коже.
В подгруппу первичных морфологических элементов входят пузырек (vesicula), пузырь (bulla), гнойничок (pustula), волдырь (urtica), пятно (macula), узелок (papula), бугорок (tuberculum), узел (nodus).

Пузырек (vesicula) – первичный полостной морфологический элемент, размеры которого до 0,5 см в диаметре, имеющий дно, покрышку и полость, заполненную серозным или серозно-геморрагическим содержимым. Пузырьки располагаются в эпидермисе (интраэпидермально) или под ним (субэпидермально). Они могут возникать на фоне неизмененной кожи (при дисгидрозе) или на эритематозном фоне (герпес). Они чаще образуются за счет спонгиоза (при экземе, аллергическом дерматите) или баллонирующей дистрофии (при простом и опоясывающем герпесе). При вскрытии пузырьков образуются множественные мокнущие эрозии, которые в дальнейшем эпителизируются, не оставляя стойких изменений кожи. Различают пузырьки однокамерные (при экземе) или многокамерные (при герпесе).

Пузырь (bulla) – первичный полостной морфологический элемент, состоящий из дна, покрышки и полости, содержащей серозный или геморрагический экссудат. Покрышка может быть напряженной или дряблой, плотной или тонкой. Отличается от пузырька большими размерами – от 0,5 см до нескольких сантиметров в диаметре. Элементы могут располагаться как на неизмененной коже, так и на воспаленной.
Пузыри могут образоваться в результате акантолиза и располагаться внутриэпидермально (при пузырчатке акантолитической) или в результате отека кожи, приведшего к отслоению эпидермиса от дермы, и располагаться субэпидермально (простой контактный дерматит). На месте вскрывшихся пузырей образуются эрозивные поверхности, которые в дальнейшем эпителизируются, не оставляя рубцов.

Гнойничок (pustula) – первичный полостной морфологический элемент, заполненный гнойным содержимым. По расположению в коже различают поверхностные и глубокие, фолликулярные (чаще стафилококковые) и нефолликулярные (чаще стрептококковые) гнойнички. Поверхностные фолликулярные гнойнички формируются в устье фолликула или захватывают до 2/3 его длины, т. е. располагаются в эпидермисе или сосочковом слое дермы. Они имеют конусовидную форму, нередко пронизаны волосом в центральной части, где просвечивает желтоватое гнойное содержимое, диаметр их составляет 1—5мм. При регрессе пустулы гнойное содержимое может ссыхаться в желтовато-коричневую корочку, которая затем отпадает. На месте фолликулярных поверхностных пустул не остается стойких изменений кожи, возможна лишь временная гипо– или гиперпигментация. Поверхностные фолликулярные пустулы наблюдаются при остиофолликулитах, фолликулитах, обыкновенном сикозе. Глубокие фолликулярные пустулы захватывают при своем формировании весь волосяной фолликул и располагаются в пределах всей дермы (глубокий фолликулит), захватывая нередко и гиподерму – фурункул, карбункул. При этом при фурункуле в центральной части пустулы формируется некротический стержень и после ее заживления остается рубец, при карбункуле формируется несколько некротических стержней.
Поверхностные нефолликулярные пустулы – фликтены – имеют покрышку, дно и полость с мутноватым содержимым, окруженную венчиком гиперемии. Они располагаются в эпидермисе и внешне выглядят как пузыри с точным содержимым. Наблюдаются при импетиго. При регрессе пустулы экссудат ссыхается в корки, после отторжения которых остается временная де– или гиперпигментация. Глубокие нефолликулярные пустулы – эктимы – формируют язвы с гнойным дном, наблюдаются при хронической язвенной пиодермии и др. На их месте остаются рубцы. Пустулы также могут сформироваться вокруг выводных протоков сальных желез (например, при вульгарных угрях) и, так как проток сальной железы открывается в устье волосяного фолликула, тоже носят фолликулярный характер. Глубокие пустулы, сформировавшиеся вокруг выводных протоков апокриновых потовых желез при гидрадените, образуют глубокие абсцессы, вскрывающиеся через свищевые ходы и оставляющие после себя рубцы.

Волдырь (urtica) – первичный бесполостной морфологический элемент, возникающий в результате ограниченного островоспалительного отека сосочкового слоя дермы и отличающийся эфемерностью (существует от нескольких минут до нескольких часов). Исчезает бесследно. Возникает обычно как аллергическая реакция немедленного, реже замедленного типа на эндогенные или экзогенные раздражители. Наблюдается при укусах насекомых, крапивнице, токсидермиях. Клинически волдырь представляет собой плотноватый возвышающийся элемент округлых или неправильных очертаний, розового цвета, иногда с белесоватым оттенком в центре, сопровождающийся зудом, жжением.

Пятно (macula) характеризуется локальным изменением окраски кожного покрова, без изменений его рельефа и консистенции. Пятна бывают сосудистые, пигментные и искусственные.
Пятна сосудистые делятся на воспалительные и невоспалительные. Воспалительные пятна имеют розово-красную, иногда с синюшным оттенком, окраску и при надавливании (витропрессия) бледнеют или исчезают, а при прекращении давления восстанавливают свою окраску. В зависимости от размеров делятся на розеолы (до 1 см в диаметре) и эритемы (от 1 до 5 см и более в диаметре). Примером розеолезной сыпи может служить сифилитическая розеола, эритематозной – проявления дерматита, токсидермии и др.

Узелок (papula) – первичный бесполостной морфологический элемент, характеризующийся изменением окраски кожи, ее рельефа, консистенции и разрешающийся, как правило, бесследно. По глубине залегания выделяют папулы эпидермальные, расположенные в пределах эпидермиса (плоские бородавки); дермальные, локализующиеся в сосочковом слое дермы (папулезные сифилиды), и эпидермодермальные (папулы при псориазе, красном плоском лишае, атопическом дерматите). Узелки могут быть воспалительные и невоспалительные. Последние формируются в результате разрастания эпидермиса типа акантоза (бородавки), дермы по типу папилломатоза (папилломы) или отложения в коже продуктов обмена (ксантома). Воспалительные папулы встречаются гораздо чаше: при псориазе, вторичном сифилисе, красном плоском лишае, экземе и т. д. При этом со стороны эпидермиса могут наблюдаться акантоз, гранулез, гиперкератоз, паракератоз, а в сосочковом слое дермы откладывается клеточный инфильтрат. В зависимости от размера узелки бывают милиарными, или просовидными (1—3 мм в диаметре), лентикулярными, или чечевицеобразными (0,5—0,7 см в диаметре) и нумулярными, или монетовидными (1—3 см в диаметре). При ряде дерматозов происходит периферический рост папул и их слияние и формирование более крупных элементов – бляшек (например, при псориазе). Папулы по очертаниям могут быть округлыми, овальными, многоугольными (полициклическими), по форме – плоскими, полушаровидными, коническими (с заостренной вершиной), по консистенции – плотными, плотно-эластическими, тестоватыми, мягкими. Иногда на поверхности узелка образуется пузырек. Такие элементы получили название папуло-везикулы, или серопапулы (при пруриго).

Бугорок (tuberculum) – первичный бесполостной инфильтративный морфологический элемент, залегающий глубоко в дерме. Характеризуется небольшими размерами (от 0,5 до 1 см в диаметре), изменением окраски кожи, ее рельефа и консистенции; оставляет после себя рубец или рубцовую атрофию.
Формируется в основном в сетчатом слое дермы за счет образования инфекционной гранулемы. Клинически имеет довольно большое сходство с папулами. Основное отличие заключается в том, что бугорки, как правило, изъязвляются и оставляют после себя рубцы. Возможно разрешение бугорка без стадии изъязвления с переходом в рубцовую атрофию кожи. Бугорки наблюдаются при лепре, туберкулезе кожи, лейшманиозе, третичном сифилисе и др.

Узел (nodus) – первичный бесполостной инфильтративный морфологический элемент, залегающий глубоко в дерме и гиподерме и имеющий большие размеры (от 2 до 10 см и более в диаметре). По мере развития патологического процесса, как правило, происходит изъязвление узла с последующим рубцеванием. Различают узлы воспалительные, например сифилитические гуммы, и невоспалительные, образующиеся в результате отложения в коже продуктов обмена (ксантомы и др.) или злокачественных пролиферативных процессов (лимфома).
При наличии одного вида первичного морфологического элемента кожных сыпей (например, только папул или только пузырей) говорят о мономорфном характере сыпи. В случае одновременного существования разных двух и более первичных элементов (например, папул, везикул, эритемы) сыпь называется полиморфной (например, при экземе).
В отличие от истинного различают также ложный (эволюционный) полиморфизм сыпи, обусловленный возникновением различных вторичных морфологических элементов.
Кожная сыпь является одним из самых ярких клинических проявлений большого числа заболеваний в дерматологии. Вторичные морфологические элементы образуются в результате эволюции первичных элементов сыпи.
Вторичныеморфологическиеэлементы включают вторичные гипо– и гиперпигментации, трещины, экскориации, эрозии, язвы, чешуйки, корки, рубцы, лихенизацию, вегетацию.
Микидами называют характерные аллергические реакции кожи при микозах. По внешнему виду микиды напоминают экзему, чешуйчатый лишай или высыпания при кори. В зависимости от того, вследствие какого вида микоза образовались микиды, высыпания называют фавидами, трихофитидами, микроспоридами и пр.
Причины появления
Основная причина образования микидов – это наличие очага микоза в организме. Распространенность аллергических высыпаний и степень их выраженности будут зависеть от типа грибка и индивидуальных особенностей больного.

Чаще всего, причиной появления микидов становится раздражение основного очага, вызванное неправильно проводимым наружным лечением. Кроме того, спровоцировать появление аллергических высыпаний может травматизация (механическая, термическая или химическая), а также, повышенная интенсивность функционирования потовых и сальных желез.
В некоторых случаях микиды появляются при начале приема системных противогрибковых препаратов. Однако нередко причина образование высыпаний остается неясной.
Появиться микиды могут при заражении любым грибковым заболеванием, однако, чаще всего, аллергические высыпания сопровождают микозы, протекающие в инфильтративно-нагноительной форме. Нередко микиды появляются при заражении зоофильными трихофитонами, вызывающими стригущий лишай и другие виды грибковых заболеваний. Кроме того, микиды часто проявляются при микозах стоп, особенно если заболевание протекает в дисгидротической или интертригинозной форме.
Клиническая картина
Проявления микидов, вызываемых разными видами грибка, во многом схожи. Основные симптомы данного заболевания:
- В очагах поражения полностью отсутствуют элементы грибков;
- Клинические признаки высыпаний не повторяют проявление основного грибкового заболевания.

Микиды могут проявляться, как регионально, так и диссеминированно Региональные высыпания образуются в непосредственной близости от основного очага. Такое течение болезни чаще наблюдается при микозах стоп.
Диссеминированные микиды могут располагаться на различных участках тела, находясь на значительном удалении от первичного очага. При этой форме заболевания нередко проявляются и общие симптомы – недомогание, артралгии, повышение температуры. Общие является, как правило, держатся непродолжительное время и проходят задолго до исчезновения сыпи.
Клиническая симптоматика микидов отличается большим разнообразием. Сыпь может напоминать различные кожные заболевания. Наиболее часто встречающейся формой является лихтеноидный трихофитид, который может развиться при микозах, поражающих волосистую часть головы, область роста бороды и усов.
При лихненоидном трихофитиде высыпания очень похожи на проявления золотухи, Появляется рассеянная по всему телу сыпь в виде маленьких узелков красного цвета. Трихофитиды могут распространиться на кожу туловища, конечностей и лица, но у некоторых больных высыпания покрывают только ограниченные участки.
Появление узелков может протекать одновременно либо несколько раз повторяющимися вспышками. Держится трихофитиды около 3 недель, затем сыпь постепенно разрешается и проходит бесследно.
Второй по частоте клинической разновидностью вторичных аллергических высыпаний являются дисгидротические микиды, появляющиеся на коже кистей рук. Этот вид высыпаний может появиться при любых формах грибка стопы.
Дисгидротические микиды появляются на ладонных поверхностях, на пальцах, реже – на тыльной стороне кисти.
Клинически дисгидротические микиды проявляются образованием пузырьков, наполненных прозрачным экссудатом. Внешне симптоматика напоминает дисгидротическую экзему. После вскрытия пузырьков образуются сильно зудящие, мокнущие поверхности, что еще больше усиливает сходство микид с хронической экземой.
Еще одной разновидностью микид являются эриматозные высыпания, которые внешне похожи на сыпь при кори или пеллагре. Иногда проявления микид напоминает такие дерматозы, как кольцевидная эритема, крапивница, розовый лишай и пр.
Методы диагностики
Для диагностики микидов используются следующие критерии и признаки:

Существование у больного первичного очага микоза. Важно, чтобы грибковое происхождение микозного очага было подтверждено лабораторными тестами.- Отсутствие элементов грибков в элементах сыпи микидов. Чтобы удостовериться в этом, проводятся тщательные культоральные и микроскопические исследования материала, взятого из области высыпаний.
- Самопроизвольное разрешение сыпи при снижении воспалительного процесса в первичном очаге микоза.
- При проведении внутрикожных тестов с использованием грибковых аллергеном, у пациента возникает положительная реакция.
При наличии все описанных выше признаков, диагноз микидов можно считать подтвержденным.
Лечение
Лечение микид ведется по двум направлениям. Основные усилия следует направить на терапию основного грибкового заболевания, так как при стихании процесса высыпания проходят без дополнительного лечения.
Противогрибковая терапия подбирается индивидуально, с учетом проведенных лабораторных тестов на чувствительность грибков, вызвавших микоз, к лекарственным препаратам.
Дополнительно для лечения микид назначают средства, которые оказывают десенсибилизирующее действие. Цель назначения таких средств – снижение чувствительности организма к аллергенам.
Местное лечение микид неэффективно, поэтому препараты наружного действия, как правило, не назначают. Однако при появлении признаков присоединения вторичных инфекций, может потребоваться применение антисептических и антибактериальных средств.

При микидах одной из целей лечения выступает снижение восприимчивости организма к аллергенам. В этом могут помочь и целебные травы.
Необходимо заменить чай и кофе настоем череды и пить его до полного выздоровления. Настой следует заваривать, как чай, готовить каждую порцию следует непосредственно перед употреблением. Правильно приготовленный настой череды должен быть золотистым и прозрачным. Если он получился мутно-зеленым, то данный препарат не пригоден к употреблению.
Может помочь в лечении и мумие. Следует приготовить раствор из 1 литра воды и 1 грамма мумие (качественное мумие растворяется без образования осадка). Принимать по 100 мл по утрам.
Прогноз и профилактика
Профилактика развития микид заключается в своевременном лечении грибковых инфекций и не допущении повторных заражений.
Прогноз при микидах хороший. В большинстве случаев, высыпания проходят при излечении основного заболевания. Наиболее упорное течение имеют экземоподобные микиды, которые могут развиться при микозах стоп.
Эти аллергические сыпи при длительном течении нередко приобретают автономное, то есть, не связанное с основным очагом, развитие. В этом случае, течение микид мало отличается от течения экземы. Автономность течения заболевания объясняется тем, что у таких пациентов нередко развивается чувствительность не только к грибковым антигенам, но и другим неспецифическим аллергенам, поэтому им необходимо дополнительно обследоваться у аллерголога.
Микоз кожи – одна из разновидностей грибковых поражений человека. Классифицируют микотические заболевания человека в зависимости от локализации поражённого участка кожи и возбудителя инфекционного поражения.
Некоторые грибки вызывают поражения слизистых и внутренних органов. Другие являются причиной поражения ногтей, волос, рогового и глубинного слоя кожи. Подробнее ниже о видах условно-патогенных грибков. 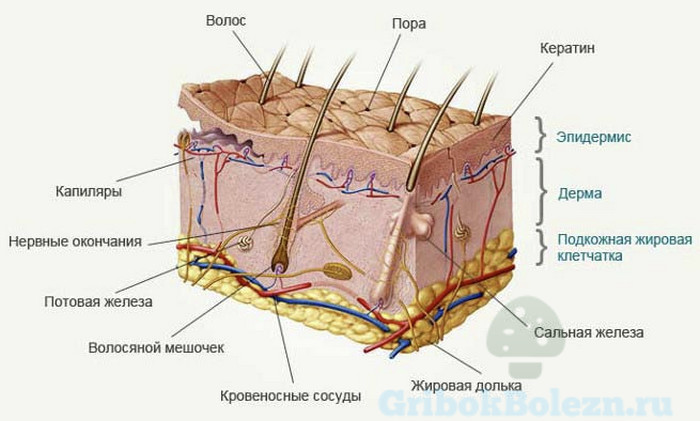
Классификация и виды микозов
Микоз кожи – заболевание человека, вызванное паразитированием грибковых инфекций проявляемых на:
- теле;
- коже;
- слизистых оболочках;
- волосистой части головы и ногтей.
Различают множественные виды грибков, среди которых выделяют те, которые чаще всего являются причиной заболевания человека.
- дерматофиты;
- кандидозы;
- микотоксикозы.
- Дерматофиты – группа патогенных грибков, вызывающих заболевания кожи и ногтей. Различают глубокие микозы и поверхностные.
- Кандидозы – группа грибков, поражающих внутренние слизистые органы человека.
- Микотоксикозы – патогенны, причина заболевания людей микроспорией, грибковым заболеванием, передающимся человеку от животных.
Классификация микозов основана на различиях патогенных грибков, в зависимости от локализации поражённых ими органов.
Дерматофиты являются причиной следующих заболеваний:
- микоз кожи;
- глубоких микозов кожи;
- системного грибкового заболевания;
- оппортунистического грибкового заболевания;
- эндемического грибка;
- грибовидного микоза кожи;
- грибкового поражения туловища.
Микозы кожи – воспаления кожных покровов человека, вызываемые условно-патогенными и патогенными грибками.
Различают глубокие микозы и собственно, микозы кожи, поражающие верхние роговые слоя кожного покрова.
Глубокие микозы поражают подкожную клетчатку и глубинные слоя дермы.
Поверхностные микозы поражают роговой слой кожи человека.
Кандидозы – причины поражений слизистых оболочек, являются следствием:

- вульвовагинального грибка;
- микоза влагалища;
- вагинального кандидоза.
Микотоксикозы – напрямую не относятся к инфицированию человека. Их среда обитания – почва, трава. Заражаются микотоксикозами животные, которые и являются переносчиками заболевания.
Группа заболеваний, которые заражают людей через контакт с животными, называется – микроспория.
Подтип грибковых штаммов
Каждый вид грибков имеет в свою очередь подтипы грибковых штаммов, поражающих человека.
Дерматофиты делят на несколько групп – грибковые патогены поражающие глубинные слои кожи, такие как:
- оппортунистические микозы;
- подкожные;
- грибки, поражающие глубокий слой эпидермиса.
К патогенам, поражающим глубинные слоя кожи относят наиболее опасные – глубокие микозы, которые тяжело поддаются лечению, и терапия которых занимает продолжительное время, это:
Отсутствие лечения заболевания, вызванного грибками этого вида, приводит к летальному исходу.
Вторая группа-микозы поверхностные, к которым относят:
Глубокие микозы
Как писалось выше, глубокие микозы поражают подкожную клетчатку и глубинные слоя дермы.
Это грибковое поражение глубоких слоёв эпидермиса, возникающее при механическом повреждении кожи.
Как правило, инфицирование происходит при работе с почвой, грунтом – средой обитания грибков этого рода.
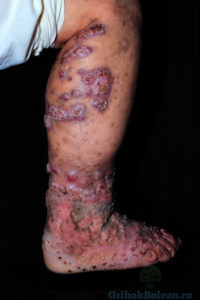
- Визуально, поражённый участок кожи, в котором внедрились грибковые споры, в начале поражения принимает форму небольшого бугорка.
- Постепенно происходит увеличение пораженного участка кожи, и появляются новые воспаленные участки, покрытые чешуйками.
- При соскабливании корочки на пораженных местах, видны бородавчатые разрастания.
Наиболее частая локализация внедренных спор этого вида грибка – нижние конечности, в редких случаях лицо.
- хирургическое иссечение поражённой зоны;
- применение антисептических препаратов;
- системных противогрибковых препаратов;
- внешних противогрибковых средств.
Прогноз лечения во многом зависит от степени поражения, локализации и формы заболевания.
Это микоз кожи, возбудитель поражения которого– грибок Споротрихум.
Он инфицирует открытые 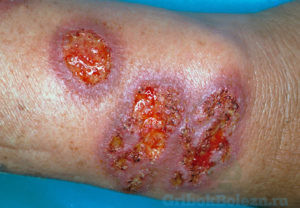
участки тела, путем внедрения спор в механические поражения кожи, такие как:
Другой путь заражения – через дыхательные пути и желудочно-кишечный тракт.
- Поражение дыхательных путей происходит при вдыхании спор грибка, находящегося в грунте, мхе, на растениях.
- Попадание в желудочно-кишечный тракт происходит при банальном заглатывании спор через не вымытые руки, овощи, фрукты, другое.
- возникновение уплотнений в месте внедрения спор;
- увеличение уплотнённых поражённых участков кожи;
- изменение цвета кожи на синюшно-бурый;
- возникновение узлов поражённой ткани;
- возникновение язвочек, увеличение очагов поражённой кожи;
- отделяется гнойный экссудат в незначительном количестве;
- вскрытие узлов образует незаживающие язвы, свищевые ходы.
Заболевание может поражать лимфатическую систему.
Ход болезни развивается медленно, терапия заболевания проводится от 1 года до нескольких лет. Отсутствие лечения может привести к менингиту и летальному исходу.
Это кожное заболевание, вызванное плесневым грибком рода Аспергилл.
Количество видов аспергилл значительное, локализация и ход заболевания зависит от конкретного инфекционного агента, которого выявляют путем диагностирования:
- посева;
- соскоба;
- микробиологического исследования;
- культурального исследования.
В незначительном количестве споры аспергилл составляют нормальную среду на коже человека, а также находятся в почве, злаках, фруктах и кустарниках.
Путь заражения аспергиллезом – воздушно-капельный, через дыхательные пути. Редко возможен вариант заражения через механические повреждения на коже.
Симптомы аспергиллёза – поражения микозом аспергилл неспецифичны, поэтому напоминают самостоятельные заболевания:
- отит;
- воспаление лёгких;
- дерматологические высыпания.
Диагностируется при взятии соскоба и пробы на определение возбудителя. Прогноз благоприятный при своевременном лечении.
Это микоз кожи и наиболее тяжёлое грибковое поражение человека.
При внедрении спор грибка поражаются:
Лишь в половине случаев заболевания кожа поражается грибовидным микозом.
Возбудитель – грибок, присутствующий в каловых массах, помете птицы, голубей. Заражение происходит через дыхательные пути путем вдыхания спор при работе на голубятне, с птичьим пометом.
Диагностика затруднена, поэтому лечение, как правило, проходит на тяжелой острой стадии заболевания.
Этот гриб поражает внутренние органы. Путь проникновения в человеческий организм – дыхательные пути, в очень редких случаях – через микротравмы.
Симптомы криптококкоза не специфичны: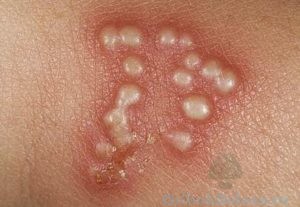
- угревая сыпь;
- фурункулы;
- гнойнички с бородавчатыми краями.
Внедряясь в организм, поражает лёгкие, нервную систему, суставы.
Диагноз установить крайне тяжело.
Это грибок, попадающий в человеческий организм при вдыхании.
Поражаются: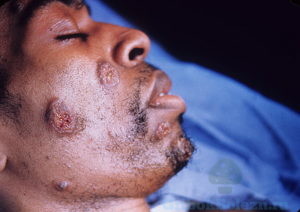
Симптомы поражения – гнойники.
Могут поражаться внутренние органы.
После 1 месяца инкубационного периода, у поражённого человека наступает общее ослабление, повышение температуры тела – прогрессирует воспалительный процесс.
Заболевание поддаётся излечению.
Это лучистый грибок, поражающий кожные покровы: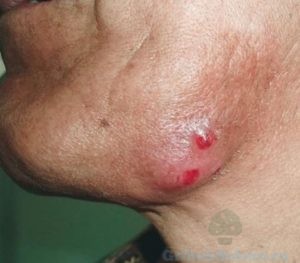
- область шеи;
- ягодичную область;
- внутренние органы;
- мочеполовую систему.
Проявление кожных воспалений является вторичным. На коже возникают бугорки, разрастаясь, образуют узлы. Узлы могут вскрываться, образовывая свищевые ходы.
Поражение грибком протекает в хронической форме.
Грибовидный микоз кожи провоцирует тяжёлое поражение лимфатической ткани.
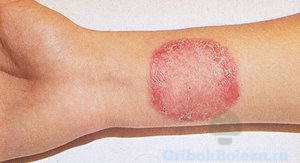
- Начало заболевания проходит с возникновения псориазоподобных шелушащихся пятен.
- Грибовидный микоз поражает участки кожи, которые плохо поддаются лечению кортикостероидами, внешними гормональными средствами.
- Симптомы грибовидного микоза – образование твёрдых уплотнений на коже, которые со временем превращаются в застойные бляшки.
- Прогрессируя, заболевание грибовидный микоз, поражает область лимфатических узлов на теле человека, с последующим инфицированием лимфоидных узлов и образования злокачественной опухоли тканей.
- От начала заболевания до образования фиброза, проходит от 6 до 8 лет.
Прогноз заболевания неоднозначен. В средней стадии поражения можно добиться ремиссии, фиброзная стадия лечению трудно поддаётся.
Широко распространённое заболевание вульвы и слизистой влагалища – это вагинальный или вульвовагинальный микоз. Возбудитель заболевания – грибок рода Кандида. Наиболее часто заболевание проходит в острой форме, иногда наблюдается хроническое течение болезни.
- приём иммуносупрессоров;
- беременность;
- незащищенный половой акт.
Большинство эпизодов заболевания связано с незащищенным половым актом.
Симптомы заболевания микоза микробиология:

- обильные выделения с неприятным запахом;
- жжение при мочеиспускании;
- зуд внешних половых органов;
- болезненные ощущения при половом акте;
- сухость слизистой влагалища.
Диагностика грибковых инфекций включает:
- взятие соскоба на посев;
- мазка на флору, микробиология выделения.
Лечение проводят на основе полученных данных, терапия включает прием антимикотиков, местные противогрибковые средства – свечи, вагинальные таблетки.
Микоз влагалища хорошо поддается лечению, после окончания терапии необходимо выполнять профилактические меры:
- избегать сексуальной связи без барьерного контрацептива;
- после длительного приема антибиотиков пройти курс восстановления флоры ЖКТ;
- вовремя лечить хронические заболевания;
- поддерживать иммунную систему.
Прогноз своевременного лечения благоприятный.
Оппортунистические микозы представляют собой микозы, поражающие системы, внутренние органы и ткани у лиц с иммунодефицитом.
Сапрофиты, вызывающие поражение у людей с иммунодефицитом, на условно здорового человека не действуют, по причине низкой патогенности.
Среди таких микозов – грибки рода:
Симптомы протекания оппортунистические микозы, зависит от рода грибка и локализации внедрения спор.
При поражении грибком рода Аспергилл, чаще всего, симптоматика напоминает пневмонию, туберкулез.
Точно также проходит действие поражения других участков тела или систем организма. Как правило, прогноз неблагоприятный.
При несвоевременном лечении грибковой инвазии наступает летальный исход от вторичного заболевания.
Системный микоз представляет собой группу микозов, поражающих кожные покровы, слизистые и внутренние органы.
Как правило, поражение внутренних органов происходит в первую очередь, после этого появляются видимые симптомы на кожных покровах.
К видимым симптомам относят:
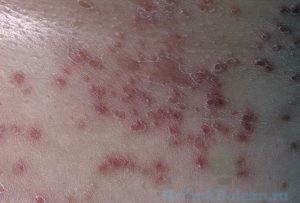
- образование узлов, папул, гнойников, эрозий и язв;
- образование эритемных бляшек;
- свищевые ходы;
- незаживающие язвы на коже.
К системным микозам относят актиномикоз и хромомикоз.
Некоторые виды грибков имеют строгую эндемичность, т.е. среду обитания, вне которой они не возникают.
Эндемические районы для некоторых видов микоза:
- тропический жаркий климат – Африканский континент;
- побережье рек на территории Канады и США.
Вне этой зоны комфорта данный вид грибка не наблюдается.
К эндемическим грибковым инфекциям относят:
Микоз на туловище – грибковое 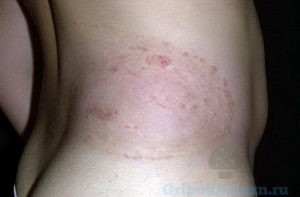
заболевание, возбудителем которого являются грибки рода:
Чаще всего поражается кожа человека, за исключением стоп и кистей рук. В некоторых случаях грибок поражает волосы на бороде у мужчин.
Переносчики инфекционного агента – животные, дети. Взрослые люди заражаются заболевании при недостаточной личной гигиене или при тесном контакте.
- участки кожи, подверженные шелушению;
- края участка отечны, четко очерчены;
- эритемные пораженные зоны сливаются в участки.
Заражения можно избежать, придерживаясь правил личной гигиены.
Диагностика

Диагностика микозов представляет собой визуальный осмотр, прохождение анализов.
- взятие соскоба на анализ;
- мазок выделения на посев;
- микробиологическое исследование материала;
- культуральное исследование фрагмента;
- исследование синовиальной жидкости.
При помощи диагностики устанавливается вид грибка-патогена, его резистентность, наличие других инфекционных агентов, локализацию колоний.
Лечение

Лечение микоза проводят на основе полученных при диагностическом исследовании данных.
Терапия заболевания включает:
- снятие воспалительного процесса;
- угнетение роста грибковых колоний;
- угнетения жизнедеятельности грибка;
- поднятие защитного уровня иммунной системы;
- антигистаминные препараты;
- препараты для восстановления флоры кишечника.
Для лечения используют противогрибковые системные препараты, антигистаминные. Внешние средства используют для антисептической обработки и местного угнетения грибкового роста.
Заключение
Подведя итоги, можно ответить на вопрос: как лечить микоз. Для этого нужно соблюдать личную гигиену, поддерживать уровень иммунной системы, вести здоровый образ жизни. При возникновении подозрения на грибковое поражение – обращаться за консультацией к специалисту.
Читайте также:


