Флуконазол при кандидозном вульвите
Кандидозный вульвит — это воспалительное заболевание слизистой оболочки вульвы, возбудителями которого являются дрожжеподобные грибы рода Кандида (чаще всего — это Candida albicans, но встречаются и Candida tropicalis, glabrata, krusei). В группу риска входят женщины репродуктивного возраста, реже — женщины в период менопаузы и дети.

Возбудители заболевания — грибы рода Кандида
В большинстве случаев провоцирующими факторами (причинами) выступают:
- Прием антибиотиков с широким спектром действия.
Подавляются не только патогенные микроорганизмы, но и антагонисты грибов — лактобактерии. При этом рН влагалища увеличивается, что является основным фактором для дальнейшего распространения грибных колоний, развивается вульвит. - Беременность.
Вульвовагинальный кандидоз наиболее распространен в 3-ем триместре и у первородящих. Причиной этого являются изменения гормонального фона в организме женщины. - Ношение тесного синтетического белья, которое способствует развитию влажного и. теплого микроклимата.
У детей возможен интранатальный путь возникновения кандидозного вульвита. - Длительный прием глюкокортикостероидов и цитостатиков.
- Наличие хронических инфекций.
- Постоянный прием оральных контрацептивов.
- Наличие в организме человека злокачественных новообразований.
Механизм развития болезни
Кандидозный вульвовагинит не является заболеванием, передающимся половым путем. Грибы — это условно-патогенная микрофлора, которая в норме существует в организме. Но при неблагоприятных условиях, перечисленных выше, может развиться кандидозный вульвовагинит. В результате этого на порядок возрастают адгезивные свойства грибов, что способствует их прикреплению к клеткам эпителия влагалища. Развивается воспаление — вульвит или вульвовагинит.
Этапы развития кандидозного вульвита:
- Прикрепление грибов к слизистой оболочке.
- Ее колонизация.
- Проникновение через эпителиальный барьер в нижележащую соединительную ткань. При этом грибы преодолевают клеточные и тканевые защитные механизмы.
- Инвазия в кровеносное русло и гематогенная диссеминация (основные причины поражения различных органов и систем).
Данные этапы характерны для пациентов, у которых наблюдается тяжелый вульвовагинальный кандидоз. В легких случаях инфекция стабилизируется на одной из стадий.
Клиническая классификация
В зависимости от клинических проявлений выделяют следующие виды заболевания:
- Простое носительство.
Симптомы отсутствуют. При микроскопическом исследовании в мазках определяются возбудители данного заболевания. - Острый вульвовагинальный кандидоз.
Продолжительность болезни до 2-х месяцев. Чаще встречается у детей. Основные симптомы: наличие везикулярной сыпи на слизистой и коже, белые творожистые выделения из влагалища, его гиперемия, отек, зуд и жжение, которые усиливаются после купания, занятия сексом или в ночное время. При вовлечении в патологический процесс мочевых путей могут появиться дизурические расстройства. В мазке из влагалища грибы рода Кандида находятся в высоком титре. - Хронический кандидозный вульвовагинит.
Длительность более 2-х месяцев или возникновение рецидива заболевания более четырех раз в год. Наличие инфильтратов, участков лихенификации и атрофии на слизистой вульвы и влагалища.
Необходимые обследования для подтверждения болезни
Для определения видовой принадлежности гриба используют культуральный метод
Его суть заключается в посеве содержимого влагалища на питательные среды (5-процентный кровяной агар, сабуро) и определение чувствительности к антимикотическим препаратам.
Вульвовагинальный кандидоз можно выявить с помощью методов экспресс-диагностики, обладающих высокой точностью. Эти исследования проводятся благодаря наличию готовых тест-систем, которые имеют нужные среды для роста мицелия. К дополнительным методам диагностики грибкового вульвита принадлежат обследование на половые инфекции, исследование микробиоценоза кишечника, анализ гликемического профиля.

Микробиологические исследования помогают точно определить возбудителя заболевания
Лечение
Лечение грибкового вульвита является комплексным и направлено не только на угнетение возбудителя, но и на устранение факторов риска. Для терапии острой формы применяется преимущественно препараты местного воздействия.

Лечение заболевания включает прием специальных антигрибковых препаратов
Терапию считают успешной, если уменьшатся симптомы и результат микробиологического исследования станет отрицательным. Но каким бы эффективным ни было лечение, в 50 % случаев грибковый вульвит рецидивирует. Причиной этого является повышенное количество эстрогенов, сахарный диабет или же ослабление иммунитета. Если болезнь беспокоит больше 4-х раз в год, то прохождение полного обследования обязательно. Для этого необходимо сделать иммунограмму, оценить состояние флоры кишечника, обследоваться на сопутствующие инфекции, основным симптомом которых является вульвит (сифилис, гонорея, герпес).
Профилактика
Одним из лучших средств, предотвращающих рост грибов, является употребление в пищу йогуртов, т.к. они содержат живые молочнокислые культуры.
Рекомендации по профилактике грибкового вульвита:
Соблюдайте все эти рекомендации, и вы значительно снизите риск возникновения кандидозного вульвита. Предупрежден — значит вооружен.
Воспалительный процесс, затрагивающий исключительно наружные половые органы у женщин, вызываемый дрожжеподобными грибками Кандида, называется кандидозный вульвит. Патология встречается у детей, женщин репродуктивного органа, а также с наступлением климакса. Среди всех инфекционных патологий влагалища, данное заболевание находится на втором месте по заболеваемости. В большинстве случаев этиология обусловлена снижением иммунной системы, гормональным дисбалансом в организме.
Общее описание болезни

Что такое вульвовагинальный кандидоз? Вульва – это обширная область, которая охватывает преддверие влагалища, поверхность клитора, промежность, половые губы. Кандидозный вульвит является воспалением, которое протекает на слизистой оболочке наружных половых органов.
Чаще всего патология диагностируется у молодых девушек, несколько реже у женщин во время наступления менопаузы. Заболевание провоцируется ростом грибков, которые относятся к семейству Кандида. Насчитывается более 180 видов паразитов, и только некоторые из них несут угрозу для женского здоровья.
К сведению, самым распространенным возбудителем кандидозного вульвита является C.albicans.
Заболевание находится на втором месте по количеству обращений женщин к гинекологу. Опасности для жизни болезнь не представляет. Однако если женщина находится в интересном положении, существует угроза выкидыша в первом триместре беременности. Также увеличивается вероятность аномального внутриутробного развития в 2,5 раза.
Рецидив наблюдается только у 7% пациентов. Чаще всего он обусловлен несвоевременным обращением к доктору, либо неправильной схемой лечения.
В медицинской практике выделяют факторы, приводящие к развитию патологии:
- Длительный прием антибиотиков. Препараты негативно воздействуют не только на патогенные, но и полезные бактерии, вследствие чего нарушается полноценная микрофлора;
- Ухудшение деятельности иммунной системы. При ослаблении иммунного статуса условно-патогенные грибки активно размножаются. Не исключается вторичное инфицирование бактериями и вирусами;
- Сахарный диабет. На фоне постоянно высокой концентрации глюкозы в крови происходит снижение кислотности слизистой оболочки вульвы, что является благоприятным фактором для роста возбудителей;
- Несоблюдение правил гигиены. Кандидозный вульвит часто развивается у представительниц прекрасного пола, которые усердствуют спринцеванием, вследствие чего нарушается нормальный баланс микрофлоры;
- Ношение нижнего белья из синтетических материалов, использование ежедневных гигиенических прокладок;
- Инфекционные процессы в вульве или матки способны привести к развитию вульвовагинита;
- Несвоевременное либо неправильное лечение молочницы.
Грибковая инфекция может проявиться в ответ на применение гелей с химическими веществами, вагинальных свечей либо кремов. Микроорганизмы Кандида провоцируют возникновение гистаминовой реакции, что приводит к гиперемии, отечности и воспалению.
Формы кандидозного вульвита

В медицинской практике вульвовагинальный кандидоз подразделяется на формы, каждая из которых требует определенного лечения. По причине развития патология бывает вторичной либо первичной.
Например, девочки в подростковом возрасте и женщины пожилой возрастной группы подвержены первичному вульвиту. У девочек не до конца сформирована микрофлора влагалища, что приводит к ослаблению защиты наружных и внутренних половых органов. Как результат, пути к инфекции открыты.
Причиной развития в период менопаузы выступает изменение слизистой вульвы, она становится более тонкой и хрупкой, что в свою очередь снижает барьерные функции организма. У взрослых представительниц прекрасного пола гормональный фон находится в норме, поэтому они подвержены вторичной форме патологии, этиология которой базируется на проблемах с почками либо миндалинами.
Вульвовагинальный кандидоз имеет три формы течения:
- Носительство. Длительность – от нескольких суток до пары лет. Тревожных симптомов не наблюдается. Проблема обнаруживается исключительно посредством микроскопического исследования мазка.
- Острая форма. Продолжительность от 2 до 8 недель включительно. Характеризуется выраженными клиническими проявлениями. Отмечается жжение и зуд вульвы, выделения из влагалища. Симптоматика имеет свойство варьироваться в зависимости от водных процедур, полового акта, в ночное время, перед началом критических дней.
- Хронический кандидозный вульвит. Длительность – от двух месяцев и более. Симптомы стерты, порой вовсе наблюдается бессимптомное течение. Патология рецидивирует 5 раз в год, иногда больше.
Коварство болезни состоит в том, что она крайне легко преобразуется из острой в хроническую форму, соответственно, приобретает рецидивирующий характер.
Стоит знать: последствия запущенного грибкового вульвита могут быть плачевными – деформация внешних половых органов, образование рубцов. Не исключается бесплодие.
Кандидозный вульвит: симптомы и признаки
Изначально при патологии наблюдаются выделения из влагалища белесого цвета, имеющие специфический и неприятный запах. Постоянно присутствует зуд и жжение наружных половых органов. Наиболее ярко проявляется острое течение заболевания.
Симптоматика острой формы:
- Покраснение и отек половых губ, клитора;
- Возникновения язв и эрозий. Они могут мигрировать на паховые складки и внутреннюю поверхность бедер;
- Сильный суд и жжение. Обычно усиливаются перед менструацией;
- Увеличение чувствительности слизистой к воде, урине, прикосновениям и т.д.;
- Выделения с неприятным запахом, иногда творожистой консистенции;
- Болевые ощущения во время полового акта, либо сразу после секса;
- Психологические расстройства, раздражительность, беспричинная тревожность и нервозность;
- Увеличение температуры тела и лимфатических узлов в паховой области (редко).
Когда женщина своевременно не обращается в медицинское учреждение, со временем выраженность симптомов спадает. Многие полагают, что наступает излечение. Однако в действительности картина обратная. Болезнь переходит в хроническую форму. При ней симптомы умеренные, выделения более скудные, но зуд и жжение по-прежнему присутствуют.
Примечание: у взрослых женщин болезнь не вторгается во внутренние органы, а вот у девочек-подростков наоборот, способна распространяться внутрь.
Лечение кандидозного вульвита
Чем лечить вульвовагинальный кандидоз расскажет доктор, после того как пациента сдаст необходимые анализы. По итогам лабораторных исследований прописывается схема лечения, делаются точные назначения. Лечить кандидозный вульвит необходимо комплексно. Современная гинекологическая практика предлагает сочетать общую и местную терапию. В первую очередь необходимо снизить интенсивность воспалительного процесса, убрать зуд и жжение, а также другие тревожные проявления.
Обязательно предварительно выявляют возбудителя патологии, определяют чувствительность к антибактериальным препаратам. Девочкам-подросткам во время лечения рекомендуется соблюдать постельный режим.
Женщины могут оставаться активными, однако на время терапевтического курса следует отказаться от интимных отношений. Так как высока вероятность травмирования воспаленной слизистой, имеется риск присоединения другого инфекционного процесса.
Назначают следующие лекарственные препараты:
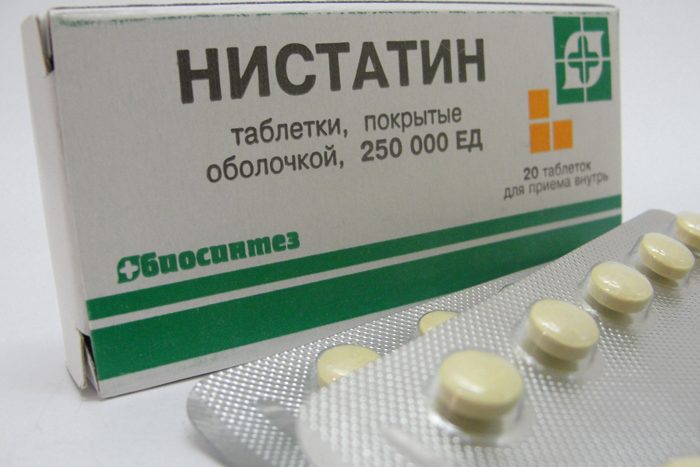
- Противогрибковые средства как Нистатин, Амфотерицин, Флуконазол.
- Если кандидозный вульвит в легкой форме, то рекомендуется местное лечение. Применяют мази Низорал, Канизон, вагинальные суппозитории – Пимафуцин.
- Аскорбиновая кислота, никотиновая кислота, витамины группы В, иммуномодуляторы, биологически активные добавки для восполнения дефицита полезных компонентов.
Если в ходе диагностики были выявлены другие патологии – нарушение деятельности ЖКТ, паразитарные болезни и пр., то лечение совмещается с коррекцией сопутствующих заболеваний.
Важно: категорически запрещено расчесывать зудящие места – это может стать причиной вторичной инфекции, что усугубит течение кандидозного вульвита.
Облегчить зуд помогает сидячая ванночка на основе лекарственных трав – окопник аптечный, ромашка обыкновенная, череда и календула. Время манипуляции составляет 15-20 минут.
Меры профилактики
Нередко вульвовагинальный кандидоз возвращается снова и снова. Поэтому если патология имеется в анамнезе, рекомендуется соблюдать профилактические мероприятия, которые снизят развитие повторной болезни:
- Выбирать нижнее белье из натуральных тканей, которые не раздражают кожный покров;
- Нижнее белье должно соответствовать размеру, не стеснять движения;
- Соблюдение гигиенических правил, особенно во время менструации;
- Заменить простое мыло специализированными гелями для подмывания.
Необходимо внимательно следить за своим здоровьем, своевременно лечить инфекционные заболевания – ангина, половые инфекции, кариес, цистит и пр. Рекомендуется вести здоровый образ жизни, правильно питаться, укреплять состояние иммунной системы.
Кандидозный вульвит только на первый взгляд кажется не опасной болезнью. В действительности, он таит последствия, которые могут отразиться на дальнейшей жизни. Залог хорошего прогноза состоит в своевременном обращении к доктору.
Опираясь на информацию ВОЗ, грибковой инфекцией страдает почти каждый пятый человек во всем мире. Революционным препаратом в борьбе с кандидозом является Флуконазол. Ввиду наличия различных форм выпуска, отсутствия развития к нему резистентности, проводится лечение молочницы Флуконазолом у мужчин, женщин и детей.
Что такое Флуконазол?
Флуконазол относится к триазольным антимикотическим лекарственным средствам и применяется в терапии и профилактике системных и поверхностных форм грибковых инфекций (и кандидозной также).

Действующее вещество препарата угнетает продукцию специального цитохрома, что в итоге приводит к нарушению биосинтеза эргостеролов и повышению внутриклеточной проницаемости. В результате воздействия Флуконазола большое количество электролитов и воды поступают в грибковую клетку, приводя к ее разрушению.
Флуконазол обладает фунгицидным и фунгистатическим эффектом по отношению к таким микроорганизмам:
- Различные семейства Кандиды.
- Криптококки.
- Гистоплазма.
- Трихофитии.
- Эпидермофитии.
- Микроспории и т.д.
В большинстве своем Флуконазол всасывается в стенках тонкой кишки и длительное время поддерживает среднетерапевтическую концентрацию в периферической крови, благодаря чему его можно назначать один раз в сутки. Кроме того, этот препарат хорошо проникает в ткани и жидкие среды организма человека, а выводится в основном через почки.
В каких случаях данное средство актуально?
Большим преимуществом является то, что применяется Флуконазол при кандидозе у мужчин и у женщин. Также относится к трем противогрибковым средствам, разрешенным в раннем детском возрасте.

Останавливая рост и разрушая грибковую клетку, препарат применяется при таких формах кандидозной инфекции:
- Урогенитальный кандидоз у женщин и мужчин (грибковые вульвовагиниты, изолированные вульвиты, баланопоститы и уретриты).
- Кандидоз слизистых оболочек (грибковый стоматит, глоссит, ангулярный хейлит, фарингит).
- Кандидоза ЖКТ (с локализацией в пищеводе и кишечнике).
- Генерализованная форма кандидозной инфекции (с поражением глаз, брюшины, эндокарда, дыхательных путей).
Причиной возникновения молочницы у женщин чаще всего выступает дисбактериоз влагалища или кишечника, сопутствующая эндокринопатия, транзиторное иммунодефицитное состояние, хронический стресс или несоблюдение интимной гигиены.
Заболевание характеризуется поражением эпителиальных оболочек вульвы и влагалища и сопровождается обильными густыми выделениями беловатого цвета, интенсивным зудом и жжением в области внешних органов половой системы.
Данный препарат, выпускаясь в виде таблеток и вагинальных свечей, на протяжении многих лет назначается в качестве местного и системного лечения острого кандидоза у женщин. К тому же показано назначение лекарственного средства Флуконазол при хронической молочнице.
Такая нозологическая форма встречается не часто и наиболее типична для недоношенных новорожденных или пожилых людей с ослабленным иммунитетом. В молодом возрасте кишечный кандидоз наиболее характерен при врожденных или приобретенных иммунодефицитах (к примеру, ВИЧ-инфекция).
Флуконазол при кандидозе кишечника оправданный выбор ввиду его мощного системного воздействия и хорошей всасываемости в кишечной трубке. А форма в виде раствора позволяет исключительный эффект при пероральном введении в случае пораженной слизистой желудка и кишечника.
Новорожденные и грудные дети часто инфицируются грибками рода Кандида после прохождения спровоцированных материнских родовых путей или после контакта с зараженными предметами быта.
В большинстве своем болезнь протекает легко и имеет такие симптомы:
- Отек и яркая гиперемия слизистых оболочек щек, неба, внутренних поверхностей губ и сосочков языка.
- Белые мелкоточечные или сливные налеты.
- Мелкие эрозии.
- Выраженный зуд.
В некоторых случаях, особенно у ослабленных детей или пожилых людей, молочница во рту может иметь тяжелое прогрессирующее течение. Поэтому Флуконазол при кандидозе полости рта применяется как у детей, так и у взрослых в виде капсул или сиропа.
Мужчины также болеют молочницей и для них самой распространенной формой является грибковый баланопостит. Заболевание характеризуется поражением кожных покровов головки полового члена и крайней плоти. Наряду с мучительном зудом и резями при мочеиспускании имеются плотные бело-серые налеты, мацерации и эрозии, отечность и покраснение инфицированной кожи.
Для предотвращения осложнений и перехода болезни в хроническую форму вместе с местными препаратами в обязательном порядке назначают и средства системного действия, в число которых входит Флуконазол.
Инструкция по применению Флуконазола при молочнице
Официальная инструкция по применению Флуконазола при молочнице содержит в себе сведения о правильной дозе препарата для каждой клинической формы, виде выпуска, правилах применения и противопоказаниях с возможными побочными эффектами.

Доза лекарственного средства подбирается индивидуально с учетом формы заболевания, его степени тяжести и возраста пациента.
Среднетерапевтическая дозировка Флуконазола при молочнице:
- Острый вульвовагинальный кандидоз у женщин – 150 мг однократно.
- Хроническая форма молочницы – по 150 мг раз в 4 недели курсом от полугода до 12 месяцев.
- Кандидозный баланопостит – 150 мг в один прием.
- Орофарингеальный кандидоз – от 50 до 100 мг за сутки. При тяжелом течении дозу увеличивают до 200 мг.
- Кишечный кандидоз – 50-200 мг за стуки в зависимости от степени тяжести.
- При детской молочнице доза рассчитывается 6-10 мг на 1 килограмм веса.
Принимать Флуконазол при молочнице женщине можно в виде интравагинальных суппозиториев. Они оказывают сильное местное противогрибковое действие, тем самым избавляя пациентку от неприятных проявлений болезни. Используют по одной свече дважды за день в течение 7-10 суток.
Также перед применением суппозиториев рекомендуется провести процедуру спринцевания влагалищной полости любым разрешенным антисептическим раствором.
Одна капсула от молочницы Флуконазол может содержать в себе 50, 100 либо 150 мг действующего вещества. Женщине с острым течением молочницы назначают одну капсулу в дозе 150 мг однократно.
При хронической молочнице курс лечения проводят следующим образом: одну капсулу выпивают раз в четыре недели на протяжении, как минимум, 6 месяцев.
Как принимать Флуконазол при молочнице у мужчин: для лечения кандидозного баланопостита назначают также одну капсулу (по 150 мг) одноразово. Терапию системным препаратом можно комбинировать с использованием местных средств, обладающих противогрибковым действием (крема или мази).
Сколько пить Флуконазол при молочнице ротовой полости и кишечника зависит от степени тяжести. Как правило, длительность терапии не превышает двух недель ежедневного приема 100-200 мг препарата.
Таблетки или капсулы препарата принимают только внутрь в независимости от еды, при этом, запивая достаточным объемом чистой воды. Нельзя разжевывать, так как это может привести к разрушению средства еще в полости желудка.
Свечи от молочницы Флуконазол вводят во влагалищную полость один раз перед сном. Для этого женщина должна тщательно вымыть руки и принять для нее удобную позу, зачастую это лежа на спине с согнутыми ногами. Введение должно быть мягким и аккуратным. С целью предотвращения попадания препарата на нижнее белье, рекомендуется надеть на него гигиеническую прокладку.
Несмотря на высокую эффективность и обилие положительных воздействий, препарат имеет и противопоказания:
- Гиперчувствительность к составу лекарственного средства.
- Все сроки беременности.
- Кормление грудью.
- Прием ингибиторов обратного захвата серотонина.
- Патология почек или печени.
- Аритмия.
Прием Флуконазола при молочнице может привести к таким побочным реакциям:
- Со стороны ЖКТ: болезненность в животе, изменение вкусовых ощущений, ухудшение аппетита, вздутие, тошнота и рвота, разжижение стула.
- Со стороны кроветворной системы: снижение уровня форменных элементов периферической крови.
- Со стороны нервной системы: головокружение, быстрая утомляемость и редко – потеря сознания.
- Различные аллергические реакции от легкого дерматита до анафилаксии.
- Трепетание желудочков.
Существуют ли универсальные схемы лечения кандидоза Флуконазолом?
Схема приема Флуконазола при молочнице разработана практически для каждой клинической формы, но зачастую в нее вносятся коррективы с учетом общего состояния пациента и активности сопутствующей патологии.
Так, схема лечения молочницы Флуконазолом при урогенитальной локализации, как правило, единая: таблетку или капсулу принимают однократно (150 мг). Лишь при хроническом кандидозе такой прием повторяют каждый месяц на протяжении полугода-года.
Сколько стоит и где купить средство?
Цена препарата невысокая и зависит от компании, которая его производит. Так, Флуконазол российского производства можно купить за 30-40 рублей (1 или 2 капсулы). Одна капсула Флуконазола Сандоз стоит порядком 150 рублей, а Тева – 250 рублей.
Отзывы о применении Флуконазола от молочницы
На протяжении многих лет данный препарат помогает бороться людям с грибковыми инфекциями. Но важно помнить, что Флуконазол может вылечить молочницу не во всех случаях, особенно, если грибки выработали устойчивость.
Убедиться в его эффективности помогут многочисленные положительные отзывы…
Ирина, 24 года. Действительно, всего одна таблетка от молочницы Флуконазол и все симптомы ушли за день. Очень довольна.
Екатерина, 39 лет. У меня очень часто появлялась молочница, особенно перед месячными. Врач назначил принимать Флуконазол в течение 6 месяцев. После курса уже как 3 месяца ничего не беспокоит.
Дарья, 31 год. Тоже мучаюсь хронической молочницей. Флуконазол – мой спаситель, одна таблетка и никакого зуда и выделений.
Кандидозный вульвит – это инфекционно-воспалительное заболевание слизистой оболочки преддверия влагалища, которое вызывают условно-патогенные грибы рода кандида . Патология характерна для женщин в период климакса. Гинекологи проводят лечение кандидозного вульвита противогрибковыми средствами, но иногда требуется комплексный подход.

Покшубина Светлана Дмитриевна

Ступина Светлана Вадимовна
Врач с общим стажем 11 лет. Специализируется на лечении лактостаза и лактационного мастита консервативным и оперативным методами, а также на хирургическом лечении доброкачественных новообразований молочной железы (фиброаденомы, кисты, внутрипротоковые папилломы и др.).

Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации, большой опыт лечения основных гинекологических патологий и медикаментозного прерывания беременности. Проведено огромное количество гинекологических операций. В течение 10 лет работала в гинекологических клиниках.
Причины кандидозного вульвита
Состояние наружных половых органов у женщин зависит от гормонального фона и работы местного иммунитета. При нормальном уровне эстрогенов клетки многослойного эпителия накапливают гликоген. При естественном отмирании эпителиоцитов они становятся питательной средой для лактобактерий. Эти микроорганизмы синтезируют молочную кислоту и перекись водорода, которые понижают рН влагалища и вульвы. В таких условиях патогенные бактерии размножаться не могут.
Кандиды относятся к условно-патогенным микроорганизмам, они в незначительном количестве могут присутствовать на слизистых оболочках женщины, обитают в кишечнике. Но при недостатке нормальной микрофлоры ее место занимает грибок. Развивается кандидозный вульвит ( молочница ), который может распространяться на влагалище.
Вульвит, вызванный кандидами, у женщин репродуктивного возраста чаще развивается вторично при кандидозе влагалища.
Главная причина заболевания – недостаточность иммунитета и изменение состава микрофлоры. Размножение грибка не сдерживается, он начинает использовать гликоген, который в норме метаболизируют лактобактерии. Поэтому поддерживается кислое состояние среды, но развивается воспаление. Вульвит ( кандидоз ) у женщин провоцируют следующие факторы:
- изменение гормонального фона: менструация, сбой работы яичников, менопауза и беременность
- лечение антибиотиками, которые уничтожают нормальную микрофлору, глюкокортикоидами, цитостатиками, после лучевой терапии
- несоблюдение простых правил гигиены
- постоянное использование ежедневных прокладок, синтетического белья
- неправильное питание, большое количество простых углеводов и недостаток клетчатки, витаминов
- хронические заболевания других органов
- болезни эндокринной системы: сахарный диабет, гипотиреоз, опухоли надпочечников
Иногда грибковая инфекция обостряется при аллергической реакции на средства гигиены, ароматизированную туалетную бумагу или стиральный порошок.
Формы грибкового поражения
У пациенток в возрасте 50 лет и старше, когда яичники прекращают работу, а также у девочек до полового созревания развивается первичный вульвит. Для пациенток репродуктивного возраста характерно вторичное поражение вульвы кандидами.
Форма заболевания влияет на лечение кандидозного вульвита у женщин. В некоторых случаях оно может не потребоваться. Выделяют следующие варианты течения патологии:
- Носительство – состояние, при котором нет симптомов кандидозного воспаления, но грибок обнаруживают при культуральном исследовании, ИФА или ПЦР-диагностике в концентрации, соответствующей норме, иногда мицелий грибка появляется в мазках.
- Острое заболевание – впервые возникшее кандидозное воспаление, которое длится не дольше 4 недель или при повторном кандидозе, но он не должен повторяться чаще 4 раз в год.
- Хроническая молочница – диагностируется, если болезненное состояние на фоне лечения сохраняется больше 4 недель или обострения происходят чаще 4 раз в год.
Вульвит, вызванный кандидозной инфекцией, при хроническом течении создает условия для размножения условно-патогенной бактериальной флоры. Поэтому позже в мазках обнаруживают не только клетки кандид, но и кокков . Чаще всего в воспалении участвуют стафилококки, стрептококки, энтерококки .
Для мужчин не характерно кандидозное поражение половых органов, оно возникает только при иммунодефиците. Но при смене полового партнера у пациенток часто обостряется молочница.
Как проявляется вульвит, вызванный грибком?
Клинические симптомы болезни зависят от характера течения. Острый кандидозный вульвит начинается с ощущения зуда в области малых половых губ, у входа во влагалище. Ощущения постепенно усиливаются, зуд становится нестерпимым.
Вульва отекает, появляется гиперемия . Это доставляет дискомфорт, симптомы усиливаются после гигиенических процедур, полового акта. На слизистой оболочке формируется белый творожистый налет . Если кандидозное воспаление распространяется на влагалище, появляются белые выделения. Иногда они творожистые, сливкообразные, густые или небольшими комочками. Запах от выделений кислый и напоминает нормальный.
Налет на вульве легко отделяется во время гигиенических процедур, но под ним остается ярко-красная зудящая слизистая оболочка. От мыла и воды она пересыхает, зуд усиливается.
Но при хроническом вульвите присоединяется кокковая флора, выделения приобретают желтоватый оттенок . Обострение провоцируют те же факторы, который являются причинами болезни. Хроническое воспаление в период климакса ускоряет развитие атрофических процессов. Постепенно кожа вульвы истончается, бледнеет, становится легко ранимой. Неприятные ощущения сохраняются вне периода обострения.
Риски осложнений
Если не проводить своевременное лечение кандидозного вульвита, существует вероятность восходящего распространения инфекции. В период климакса защитные свойства эпителия влагалища снижаются, поэтому вульвит приводит к вагиниту , цервициту .
Кандидозная инфекция способствует распространению других микроорганизмов. Поэтому при вульвите выше вероятность заражения инфекциями, передающимися половым путем.
При хроническом воспалении клетки слизистой постоянно регеренируют, обновляются. Под влиянием гормональной стимуляции могут развиваться процессы пролиферации , появляются клетки, которые отличаются по строению от нормальных. Так создаются условия для развития предраковых изменений.
Методы диагностики воспаления вульвы
Пациенткам с зудом наружных половых органов необходимо обратиться к врачу-гинекологу для обследования и назначения подходящего лечения. При сборе анамнеза врач учитывает влияние провоцирующих факторов на появление признаков вульвита, сопутствующие заболевания и перенесенное лечение. Обследование проходит по следующей схеме:
- Осмотр наружных половых органов – определяют выделения, белесый налет на вульве, гиперемию , склонность к кровоточивости.
- Двуручное исследование – матка и яичники при неосложненных формах вульвита не увеличены, безболезненны.
- Мазок из влагалища и уретры – покажет степень чистоты и присутствие грибковой флоры.
- Культуральное исследование – необходимо при устойчивости вульвита к лечению.
- ПЦР-диагностика – показана при симптомах вульвита, ассоциированного с кандидозной инфекцией, но при отсутствии возбудителя в мазке.
УЗИ малого таза и лабораторная диагностика при кандидозном вульвите не обязательна, ее проводят только при сопутствующих заболеваниях.
| Описание | Цена, руб. |
|---|---|
| Прием гинеколога с расширенной консультацией | 1800 рублей |
| Расширенная кольпоскопия | 1500 рублей |
| Забор материала на бактериологическое исследование | 350 рублей |
| Забор материала на флору | 350 рублей |
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Лечение вульвита
Кандидозный вульвит у женщин не поддается лечению народными средствами. Чтобы справиться с болезнью, необходимо применять противогрибковые препараты с доказанной эффективностью. Помогают крема на основе пимафуцина или клотримазола. Они снимают кожный зуд, подавляют размножение кандид. Если у пациентки кандидозное воспаление распространилось на влагалище, необходимы свечи с противогрибковым компонентом или крем.
Но кандидозная инфекция иногда расположена в скрытых очагах в кишечнике, полости рта или в складках влагалища. Поэтому для лечения назначают капсулы на основе флуконазола. Курс терапии препаратами для приема внутрь короткий, чаще всего достаточно разового приема большой дозы лекарства. При лечении кандидозного хронического вульвита после купирования острых симптомов потребуется противорецидивная терапия.
Грибковый вульвит нельзя лечить мазями на основе глюкокортикоидов. Их часто применяют в дерматологии для уменьшения кожного зуда и признаков воспаления. Но при вульвите они еще больше понизят иммунитет и простимулируют хроническое течение кандидоза.
Для увеличения эффективности лечения вульвита необходимо тщательно соблюдать личную гигиену, не использовать одноразовые прокладки и синтетическое белье. Гинекологи рекомендуют молочнокислую диету, в которой в рационе присутствует большое количество кисломолочных продуктов, исключен сахар, любые сладости и сдобная выпечка.
Если у пациентки выявлен кандидозный вульвит, половому партнеру лечение не назначают. Это заболевание не относится к ИППП и не может передаваться через сексуальные контакты.
Вы можете пройти консультацию у гинеколога в нашем медцентре. Для записи вам необходимо обратиться по телефону или через форму обратной связи. Администратор подберет наиболее удобное для вас время.
Читайте также:


