Грибковые заболевания кожи микозы кожных складок стоп
Микозы – это группа инфекционных заболеваний, вызванных грибками. Наиболее часто встречаются микозы кожи и ее придатков, реже – микозы внутренних органов. Микозы очень распространены, по разным оценкам, только поверхностными микозами страдает от 20 до 35% всего населения планеты.
Причины и факторы риска
Микозы – грибковые поражения, соответственно, вызываются они микроскопическими грибками. Насчитывается около 400 возбудителей микоза. Часть из них относится к условно-патогенным – это означает, что они могут входить в состав нормальной флоры кожных покровов или слизистых оболочек человека, а заболевание вызывают только при определенных условиях, когда снижается общий и местный иммунитет. Таким образом, микоз может вызываться грибком, присутствующим в организме, или же быть следствием заражения патогенным грибком из внешних источников.
Грибковая инфекция распространяется прямым или непрямым путем. Прямой – когда человек контактирует непосредственно с инфекционным агентом, например, с больным человеком или животным, с растениями или почвой (почва – один из главных грибковых резервуаров). О непрямом пути говорят, когда заражение грибами происходит опосредованно – через предметы, с которыми контактировал больной человек или животное.
Микроскопические грибки, в зависимости от способности поражать те или иные организмы, делятся на моно- и полипатогенные:
- монопатогенные – вызывают заболевание только у людей (антропофильные) или только у животных (зоофильные);
- полипатогенные – вызывают заболевание как у людей, так и у животных (зооантропофильные).
Патогенные грибки, вызывающие поражение кожи и ее придатков (ногтевые пластинки, волосы) называют дерматофитами, а вызываемые ими заболевания – дерматомикозами.
К факторам, способствующим развитию микоза, относится все то, что способствует снижению местного и общего иммунитета, в первую очередь это:
- недостаточная гигиена;
- повышенная потливость;
- жаркий влажный климат;
- неудобная, тесная обувь и одежда;
- травмы кожи: микротрещины, потертости, царапины;
- сахарный диабет;
- длительный прием некоторых лекарственных препаратов (антибиотики, сульфаниламиды, иммунодепрессанты, гормональные средства);
- инфекция ВИЧ и другие состояния, приводящие к иммунодефициту.
Формы заболевания
В зависимости от способа инфицирования бывают микозы:
- экзогенные – вызванные внешней инфекцией;
- эндогенные, или оппортунистические – вызванные условно-патогенной грибковой флорой при снижении защитных сил организма.
Микозы также классифицируются на:
- кератомикозы (разноцветный лишай, черная пьедра, белая пьедра);
- дерматомикозы (трихофития, микроспория, эпидермомикоз, рубромикоз, фавус);
- кандидоз (слизистых оболочек, кожных покровов, висцеральный);
- глубокий (системный, висцеральный);
- подкожный, или субкутанный (споротрихоз, мадуромикоз);
- псевдомикозы (эритразма, актиномикоз, нокардиоз).
Дерматомикозы классифицируются следующим образом:
- Эпидермофитии – грибковое поражение эпидермиса (межпальцевых промежутков стоп, кожных складок, ногтей). К ним относятся: руброфития (возбудитель – rubrum), эпидермофития стоп (T. interdigitalis), паховая эпидеромифития (E. floccosum).
- Трихофитии – поражения кожи и ее придатков антропофильными (T. violaceum, T. tonsurans) и зоофильными грибками.
- Микроспории – преимущественно поражают волосы (M. Ferrugineum).
- Фавус – преимущественное поражение кожи и волос (T. schoenleinii).
Стадии заболевания
Микозы, как и все другие инфекционные заболевания, имеют следующие стадии:
- Латентная – период от попадания возбудителя в организм до появления первых симптомов.
- Разгар болезни – период выраженной симптоматики.
- Ремиссия. В благоприятных условиях наступает выздоровление. Многие микозы склонны к хроническому течению, поэтому в неблагоприятных случаях заболевание принимает хронический характер (постоянно присутствуют проявления болезни) или хронический рецидивирующий (периоды обострения сменяются периодами ремиссии).
Поверхностные микозы обычно не представляют угрозы жизни, но их последствием может быть кожный дефект, впрочем, в большинстве случаев обратимый.
Симптомы микоза
Симптоматика грибковых поражений чрезвычайно разнообразна, каждому из грибковых заболеваний свойственны свои признаки.
Возбудитель – грибок Epidermophyton floccusum. Инфицированию больше подвержены мужчины. Грибок поражает преимущественно паховые складки, межъягодичные складки, подмышечные впадины, кожу мошонки и соприкасающуюся с ней кожу внутренней поверхности бедер у мужчин, кожу под молочными железами у женщин. В месте поражения появляются гладкие красные пятна, слегка приподнятые над кожей, эти пятна могут сливаться в крупные очаги. Пятна четко отграничены от здоровой ткани прерывистым валиком, образованным воспалительными элементами – узелками, пузырьками, эрозиями, корками. Воспаление более выражено именно в этих участках, в центре пятна воспалительные элементы отсутствуют, но он постепенно становится коричневым, позже там возникает шелушение, из-за чего центр очага светлеет. В области пятен возникает сильный зуд, иногда жжение.
Микоз стоп может быть вызван несколькими грибковыми возбудителями, чаще всего это дерматофиты Trichophyton rubrum, Trichophyton interdigitale, Epidermophyton floccosum, реже плесневые грибки или дрожжеподобные грибки Candida. Вызываемые ими заболевания имеет сходные проявления. Микоз стоп может протекать в виде микоза кожи стоп или микоза ногтей (онихомикоза), а также их сочетания (см. на фото).
Различают несколько форм микоза стоп.
Форма микоза стоп
Обычно это начальная форма. Характерно шелушение кожи межпальцевых складок (одной или нескольких), возможны поверхностные трещины кожи в этих местах. В целом эта форма проявляется слабо, иногда незаметно для самого пациента.
Характеризуется шелушением кожи межпальцевых промежутков, боковых поверхностей стоп. Чешуйки отмершей кожи мелкие.
На сводах стоп появляются красновато-синюшные лихенизированные бляшки и сухие плоские папулы, высыпания четко отграничены от окружающей кожи, покрыты несколькими плотными слоями отмершего эпидермиса.
Имеются признаки как сквамозной, так и гиперкератотической формы.
Напоминает опрелость, возникающую в межпальцевых складках. Пораженная кожа выглядит воспаленной, красной, отечной и мокнущей, появляются трещины, эрозии, участки мацерации. Пациенты отмечают зуд и жжение в области поражения.
Характеризуется появлением обильных высыпаний на сводах стоп, в межпальцевых промежутках, на пальцах. Высыпания представляют собой мелкие пузырьки с плотными стенками. Они сливаются с образованием многокамерных пузырей, которые, вскрываясь, образуют влажные эрозии.
Участок воспаления может захватывать кожу не только стоп, но и голеней, кожа становится отечной, на ней появляются многочисленные пузырьки с серозным или серозно-гнойным содержимым, после вскрытия которых возникают эрозии. Местное воспаление сопровождается общими симптомами: повышение температуры до фебрильных значений (38 °С и выше), ухудшение самочувствия. Воспаляются пахово-бедренные лимфатические узлы с двух сторон.
Поражаются ногти – один или несколько, в зависимости от места поражения ногтевой пластины онихомикоз может быть дистальным, латеральным, проксимальным, тотальным. Меняется окраска ногтя, ногтевая пластина теряет прозрачность, утолщается, позже обламывается или крошится.
Возбудитель – грибок Trichophyton schoenleinii. Чаще страдают ослабленные дети. Устаревшее название заболевания – парша. Может возникать на волосистой части головы (чаще), гладкой коже, ногтях. Фавус волосистой части головы обычно протекает в скутулярной форме. Скутулы – желтоватые сухие корки блюдцеобразной формы. Вначале они небольшие, позже приобретают размер горошины. В центре скутулы – тусклые волосы, потерявшие эластичность, которые легко выпадают. Скутулы, увеличиваясь в размере, сливаются, образуя наслоения. Под скутулой обнаруживается воспаленная кожа, а после отхождения скутулы образуется атрофический рубец. Пораженная кожа издает специфический запах, который описывается как амбарный или мышиный. Ближайшие к очагам лимфатические узлы воспалены и увеличены.
Помимо скутулярной, фавус может протекать в эритематозно-сквамозной или герпетической (везикулярной) форме.
Скутулярная форма фавуса гладкой кожи характеризуется появлением на коже розовых пятен, на которых образуются скутулы, в центре – пушковые волосы. Эритематозно-сквамозная форма протекает без скутул, вместо них образуются лишь розовые пятна с шелушением возле фолликулов пушковых волос. При герпетической, или везикулярной форме формируются группы мелких пузырьков (везикул), напоминающих герпетические высыпания. После фавуса гладкой кожи атрофических рубцов не образуется.
Фавус ногтей в основном затрагивает пальцы рук. Пораженная ногтевая пластинка приобретает желтый цвет, теряет прозрачность, утолщается, становится неровной, ломкой в области свободного края.
Диагностика
Диагноз предполагается на основании осмотра врачом-дерматологом. Для его подтверждения и определения возбудителя прибегают в основном к лабораторной диагностике. Аппаратное обследование представлено осмотром в лучах лампы Вуда (люминесцентная диагностика). Этот метод основан на том, что некоторые паразитические грибки, а точнее, выделяемые ими вещества, демонстрируют флуоресцентное свечение в ультрафиолетовом свете. Например, волосы, пораженные микроспорией, в лучах лампы Вуда дают изумрудное свечение.
Исследуемый материал: соскобы с кожи и пораженных ногтевых пластин, отошедшие чешуйки кожи, кусочки ногтей, пораженные волосы, гной, кровь, мокрота, ликвор, желудочный сок, кал и т. д., в зависимости от вида заболевания.
Применяются следующие методы:
- микроскопия – исследование предварительно обработанного материала под микроскопом, позволяет обнаружить клетки, споры, мицелий грибков;
- микологический метод – посев на питательные среды, позволяющий идентифицировать возбудитель и определить его чувствительность к антимикотическим препаратам;
- серодиагностика – определение возбудителя путем выявления антител в сыворотке методами ИФА (иммуноферментный анализ), РИФ (реакция иммунофлуоресценции), РСК (реакция связывания комплемента), РА (реакция агглютинации), РНГА (реакция непрямой гемагглютинации), иммуноблотинга;
- аллергодиагностика – определение сенсибилизированности организма к тому или иному грибковому возбудителю путем проведения аллергопроб или in vitro;
- гистологический анализ – выявление возбудителя в тканях, полученных с помощью биопсии;
- генная диагностика – выявление в исследуемом материале фрагментов грибковой ДНК с помощью ПЦР (полимеразно-цепной реакции). Позволяет идентифицировать более 40 видов грибков.
Лечение микозов
Лечение микозов может быть местным (наружными препаратами), системным (препараты принимаются внутрь) или комплексным. В большинстве случаев достаточно местной обработки очагов, в тяжелых случаях, а также при висцеральных формах микоза назначается системная или комплексная терапия.
Системное лечение микозов заключается в курсовом приеме внутрь антимикотических препаратов разных групп, так называемых противогрибковых антибиотиков, например, Гризеофульвина, Ламизила, Нистатина, Леворина, Декамина и др. В тяжелых случаях антимикотические системные препараты могут вводиться парентерально (внутривенно и внутримышечно).
Кроме антимикотиков, могут назначаться витаминные препараты, гипосенсибилизирующие (антигистаминные) средства, биогенные стимуляторы.
Местное лечение заключается в обработке поверхностно расположенных очагов. Применяются следующие группы наружных препаратов:
- противогрибковые мази, кремы, спреи (Клотримазол, Микосептин, Ламизил, Тербинафин);
- антисептические и дезинфицирующие (ихтиоловая мазь, салициловая мазь, йодная настойка, раствор резорцина, раствор нитрата серебра, раствор буры в глицерине).
Лечение микозов может проводиться длительно, в течение нескольких месяцев.
Возможные осложнения и последствия
Поверхностные микозы обычно не представляют угрозы жизни, но их последствием может быть кожный дефект, впрочем, в большинстве случаев обратимый. Последствием глубоких системных микозов, особенно с учетом того, что развиваются они обычно у иммунокомпрометированных лиц, может быть летальный исход.
Прогноз
Прогноз обычно благоприятный. Большинство микозов полностью излечимы. Прогноз осторожный у пациентов с висцеральными формами микоза и тяжелой сопутствующей патологией.
Профилактика
Профилактика заключается в тщательном соблюдении гигиенических правил, особенно это касается мест общего пользования с повышенной влажностью (бассейны, бани, душевые при тренажерных залах и т. п.). Необходимо иметь индивидуальные предметы обихода, никогда не надевать чужую обувь.
К профилактическим мерам также относятся все те, которые направлены на укрепление защитных сил организма.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Микоз стоп является довольно распространенной патологией, поражающей кожные покровы и ногтевые пластины пальцев ступней. Заболевание вызывает дискомфорт у пациентов и требует своевременного выявления и начала терапевтических мероприятий. При отсутствии лечения – процесс распространяется выше кожи стоп и состояние больного ухудшается.
Как развивается, проявляется и лечится микотическое поражение стоп

Инфицирование ступней грибковой этиологии встречается часто и сопровождается выраженным дискомфортом, который мешает человеку продолжать свою жизнедеятельность в привычном ритме.
Патология начинает развиваться на стопах, затем при длительном отсутствии лечения она проходит выше, на кожу голеней и состояние пациента значительно ухудшается. Поэтому крайне важным является ранее определение признаков микоза и старт терапии.
Что собой представляет микоз ступней, как происходит заражение
Микотическое поражение стоп является инфекционной патологией, заражение которой обычно происходит в различных общественных местах:

Но самого попадания грибка на стопы недостаточно, для того, чтобы развилась патология, требуется наличие сопровождающих факторов:
- Нарушенное кровообращение в нижних конечностях, связанное с различными болезнями сосудистого русла
- Усиленное потоотделение с области стоп.
- Ослабление иммунной системы организма.
- Ношение неподходящей по размеру или узкой обуви, сопряженное с появлением различных ссадин и микротрещин на ступнях

Возбудитель микоза и его формы
Микоз, поразивший ступни, чаще всего вызывается грибом под названием трихофитон. Существует два вида этого грибка – красный и межпальцевой, при этом первый становится причиной инфекции намного чаще, чем второй. Реже причиной заражения становится эпидермофитон флокосум и еще реже – разные грибки дрожжевого типа.
Как проявляется и выглядит: признаки
Клиническая картина, наблюдаемая при микотическом поражении ступней, зависит от формы поражения. Таких форм существует 6:
- Стертая.
- Сквамозная.
- Гиперкератотическая.
- Интертригинозная.
- Дисгидротическая.
- Острая.

Признаки стертой формы инфицирования достаточно скромные.
В большинстве случаев развивается слабое шелушение в межпальцевой зоне на ступнях, причем поражена чаще всего одна кожная складка.
В ряде случаев присутствуют мелкие поверхностные трещины на коже, которые не беспокоят пациентов.

В случае сквамозной формы патологии, между пальцами на стопах у больного появляются мелкие чешуйки пластинчатого типа. Через некоторое время к ним добавляется покраснение кожи и легкий зуд. Симптомов воспалительной реакции организма при этом нет.
Гиперкератотический тип заболевания связан с появлением плоских, четко отграниченных папул и бляшек, с синевато-красным оттенком. Типичное расположение для них – своды ступней. На поверхности таких высыпаний имеется слой чешуек с серовато-белым оттенком. На периферии папул и бляшек имеется окантовка, образующаяся из-за отслаивания эпидермиса. При детальном рассмотрении высыпаний специалист может увидеть и единично расположенные пузырьки.

Сыпь, характерная для этой формы микоза, часто сливается, и появляются диффузно расположенные очаги крупные в диаметре. Они постепенно захватывают большую площадь ступней, переходя с подошвенной стороны на тыльную и боковые.
Также этой форме присуще появление гиперкератотических образований, имеющих желтоватый оттенок и покрытых множеством трещин. Кожа стоп при этом сухая, появляется умеренно выраженная болезненность и зуд.
Микоз интертригинозного типа напоминает опрелость. Он поражает в основном складки кожи между 3-4 и 4-5 пальцами стоп. Кожа в этих зонах становится красноватой и отекает. По мере прогрессирования болезни появляются еще участки мацерации и мокнутия. Пораженная зона зудит, больной чувствует боль в этом месте и жжение.


Дисгидротический микоз связан с появлением множества пузырьков, с толстой покрышкой.
Они расположены в основном на сводах стоп и имеют склонность к дальнейшему распространению. Небольшие пузырьки постепенно сливаются и приобретают форму крупных многокамерных пузырей, которые в будущем могут прорываться и на их местах появляются эрозии с красно-розовым оттенком.
Пока болезнь прогрессирует, к высыпаниям присоединяются отек и покраснение кожи.
При остром микозе ступней на коже ступней и голеней формируется отек и покраснение. Затем на ней появляется большое количество везикул и пузырьков с серозно-гнойным экссудатом внутри. Со временем они вскрываются и сменяются эрозиями, инфекция прогрессирует и у людей отмечается повышение температуры тела. К этому может добавляться лимфонгит, лимфаденит, недомогание и передвижение становится сложнее.
Как лечить медикаментозно
Терапевтический подход к пациентам с микозом стоп включает в себя системное и местное воздействие на инфекцию. Местно могут применяться крема и мази, а системно – таблетированные и капсулированные препараты. Также процесс восстановления может сопровождаться использованием специалистами лазерной терапии, назначением антигистаминных препаратов, витаминных комплексов и антисептиков.

Среди мазей наиболее эффективными считаются:
Популярны и антимикотические присыпки вроде Асперсепта или Канестена.
Мази помогают снять ороговевшие участки кожи, уничтожить грибные ссоры, дезинфицируют кожные покровы и не позволяют грибку продолжать свою жизнедеятельность и размножение.

Среди таблетированных форм препаратов от микоза ступней специалисты отдают предпочтение:
Народные варианты лечения
Применение некоторые средств, предоставленных народной медициной, также допускается в лечении микоза ступней. Но оно должно выступать исключительно как дополнение медикаментозной терапии, а не ее замены.

Среди мазей, которые легко готовятся в домашних условиях, наиболее актуальны такие рецепты:
- Сливочное масло (100 г) разминают в удобной таре, добавляют к нему свежее куриное яйцо, его скорлупу и 9% уксус (100 мл). Такой набор компонентов, не смешивая, ставят в холодильник на 2-3 дня. За это время скорлупка растворяется и только тогда все смешивают и применяют ежедневно.
- Головку чеснока избавляют от шелухи, мелко нарезают и перемешивают со сливочным маслом. Полученное средство применяют ежедневно после ванночек для ног.

Из многочисленных вариантов отваров, которые добавляются в ванночки для ног, в терапии можно выбрать самые действенные рецепты:
- Измельченный чистотел в количестве 4 ст. л. заливают 1,5 л кипятка и кипятят еще 3 минуты. Затем добавляют в ванночку и парят стопы около получаса. Этим же отваром можно смачивать компрессы и ставить их на ночь.
- Цветы календулы (50 г) заливают водой (250 мл) и кипятят 15 минут. Потом дают отвару настояться пару часов и процеживают. Полученный состав добавляют в теплую ванночку для ног.
Продолжительность терапии
То, какой промежуток времени займет лечение грибковой инфекции, зависит от того, когда человек обратился за помощью, насколько далеко зашло заражение и от общего состояния пациента. Но в среднем терапия занимает несколько месяцев.
Важные моменты

Успешное завершение терапевтических мероприятий напрямую связано с тем, как четко будет пациент следовать рекомендациям специалиста, и сможет ли не забывать о ряде важных моментов:
- Стабильное поддержание гигиены. Все средства ухода за собой должны быть индивидуальными, а в общественных заведениях нужно иметь при себе сменную обувь.
- Выбор обуви должен осуществляться исключительно по размеру и ширине стопы.
- Чтобы не развивались опрелости и для прекращения излишней потливости ног, необходимо использовать различные специальные аэрозоли.
Прогноз для человека с микотическим инфицированием стоп в целом благоприятный. Но скорость выздоровления зависит от того, насколько своевременно он обратиться за помощью и как точно будет следовать данным рекомендациям от врача. Ответственный подход к процессу лечения позволит человеку достаточно быстро убрать дискомфортные признаки, сопровождающие патологию и ее саму.
Полезное видео
При поражении грибковой инфекцией кожных складок можно говорить о развитии дерматомикоза. Если поражены складки в паховой области, ставят диагноз паховый микоз. В большинстве случае виновником недуга становится паховый эридермофитон или красный трихофитон. Реже этот недуг вызывают другие виды грибковых микроорганизмов. Эта болезнь чаще поражает мужчин, чем женщин. Такие виды микозов очень распространены в регионах с теплым влажным климатом. Заболевание имеет хроническое течение.
Основные причины грибка в паху
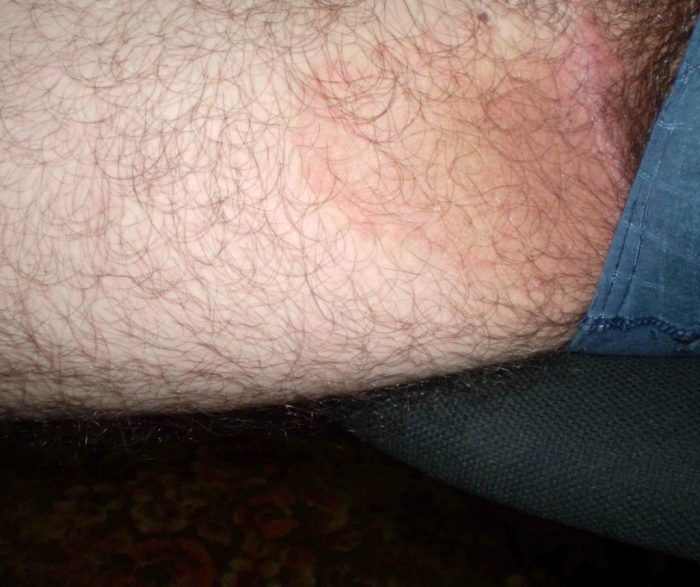
Главная причина возникновения заболевания – грибковая инфекция. Микоз паховых складок возникает на фоне экзогенных факторов. Они создают благоприятные условия для внедрения инфекционного агента. К таким внешним факторам можно отнести трение и повышенную влажность, которые возникают из-за:
- ношения синтетической и тесной одежды;
- лишнего веса и повышенной потливости;
- привычки очень тепло одеваться.
К эндогенным (внутренним) факторам, провоцирующим микоз паховой области, можно отнести следующее:
- состояния и заболевания, которые приводят к иммунодефициту;
- сахарный диабет и другие болезни эндокринного характера;
- различные злокачественные новообразования, например, базалиома, веррукозная карцинома и др.
Важно отметить, что причины микоза в паху нужно искать в иных очагах грибка в организме. Так, если есть грибковая инфекция в межпальцевых складках, на ногах или стопах, то может произойти инфицирование и других участков тела. Часто микоз в интимном месте (на мошонке у мужчин) становится причиной распространения инфекции в паховые складки.
Внимание! Отсутствие признаков инфицирования мошонки не является доказательством отсутствия инфекции, поэтому при паховом микозе у мужчин обязательно берется соскоб с мошонки для микробиологического исследования.
Основные признаки и симптомы
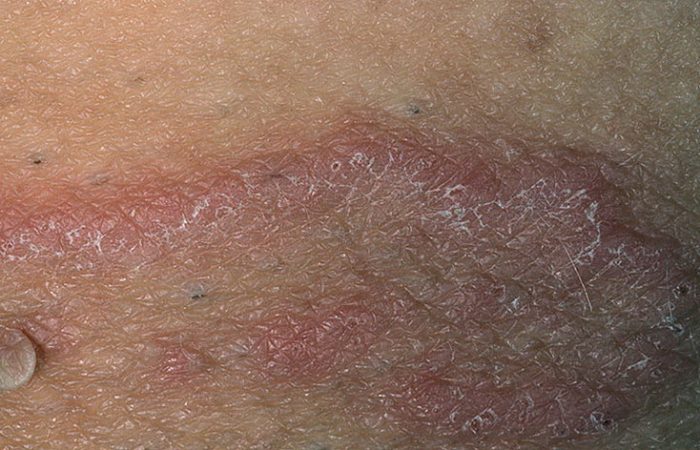
Клинические проявления микоза паха во многом зависят от разновидности инфекции, вызвавшей заболевание. Так, выделяют следующие виды паховых микозов:
- Если в зоне паховых складок обитает грибок разновидности E. Floccosum, то диагностируют паховую эпидермофитию;
- Если недуг спровоцировали грибки рода Trichophyton и Microsporium, то говорят о паховом трихомикозе;
- Грибковая инфекция вида T. Rubrum провоцирует руброфитию.
Дерматомикоз кожи в области паховых складок обычно проявляется остро и может перейти в хроническую форму при отсутствии лечения. Первыми признаками заболевания считаются пятна красновато-коричневого или красного цвета. Эти пятна имеют четко очерченные границы. Их поверхность немного шелушится.
По мере прогрессирования заболевания симптомы микоза в паху усиливаются. Пятна начинают увеличиваться в размерах и сливаются в большие образования. Обычно на коже образуются фигуры, наподобие гирлянд. По краю таких образований на границе со здоровой кожей можно заметить возвышающийся над поверхностью валик из пузырьков.
Грибок в паху вызывает следующие неприятные симптомы:
Обычно симптомы усиливаются при движении. Рецидивы болезни чаще случаются летом во время обильного потения из-за жары.
При руброфитии недуг сразу принимает хроническое течение. Для данной формы характерно то, что инфекция может распространиться с паховых складок на живот и ягодицы. Отличием этой формы является то, что пораженные участки ограничиваются не пузырьками, а небольшими синюшными узелками. Еще одним характерным симптомом этой формы болезни является сильный зуд.
Диагностика и лечение пахового грибка

Для диагностики грибка паховой области необходимо провести лабораторные исследования: микроскопическое и культуральное. С их помощью можно не только выявить наличие инфекции, но и идентифицировать возбудителя заболевания.
В первую очередь проводят микроскопическое исследование, чтобы подтвердить диагноз. Для этого кожные чешуйки соскабливают с периферии очагов поражения. Все дело в том, что именно по периферии грибковые микроорганизмы присутствуют в большой концентрации.
После этого проводится культуральная диагностика для выявления вида грибка. Для этого посевы микроорганизма выращивают в искусственной питательной среде, а потом проводят исследование колоний грибов и оценивают их чувствительность к различным антимикотическим препаратам.
Важно! Обязательно проводится дифференциальная диагностика, поскольку симптомы недуга схожи с эритразмой, псориазом, себорейным дерматитом и опрелостями, вызванными стрептококком и кандидами.
Обычно для лечения этого недуга врач назначает антимикотические препараты местного действия. Терапию проводят по такой схеме:
- Вначале делают влажно-высыхающие аппликации с растворами борной кислоты, хлоргексидина биглюконата, резорцина. Также с этой целью могут использовать комбинированные средства, состоящие из глюкокортикостероидов и противомикозных лекарств. Такое лечение продолжают на протяжении 1-3 суток.
- После этого терапию продолжают с использованием мазей, гелей и кремов с антимикотическим действием. Обычно назначают Клотримазол, Циклопирокс, Эконазол.
- Очень редко в особо тяжелых случаях проводится системная противогрибковая терапия с использованием препаратов для внутреннего употребления.
Если в процессе обследования были выявлены эндокринные нарушения, которые способствовали возникновению недуга, то их необходимо откорректировать. Пациентам с ожирением для полного выздоровления важно похудеть.

Наряду с местными антимикотическими препаратами можно пользоваться народными средствами:
- Внутрь полезно употреблять следующий настой: в термосе запаривают смесь из 5 г фиалки, 15 г ромашки и листьев брусники, 20 г зверобоя, 10 г тысячелистника и эвкалипта. 100 грамм этой смеси заливаем литром кипятка, настаиваем 12 часов. После процеживания принимаем по 50 г трижды в сутки.
- Можно приготовить специальный настой для примочек на больные места. Для этого смешивают кору дуба, тысячелистник, череду, льняное семя в равных количествах. 50 г смеси заливают литром кипятка и настаивают сутки. Настой процеживают, им пропитывают марлевые салфетки и накладывают на пораженные места. После процедуры в кожу втирают цинковую мазь.
Профилактика заболевания
С целью профилактики заболевания полезно придерживаться следующих рекомендаций:
- Важно полностью убрать провоцирующие факторы, например, натирание кожи в районе паха, повышенную потливость. С этой целью желательно носить свободное белье из хлопка;
- Нужно своевременно лечить микотические поражения стоп;
- В профилактических целях рекомендовано регулярно обрабатывать паховые кожные складки двухпроцентным раствором йода или салицилового спирта.
Избегайте иммунодефицитных состояний. Для этого полноценно питайтесь, гуляйте на свежем воздухе, занимайтесь спортом и принимайте витамины.
Читайте также:


