Ингаляции при микозах бронхов
Одним из осложнений антибиотикотерапии является грибковый бронхит. Это связано с тем, что длительный и необоснованный прием антибиотиков часто разрушает естественную микрофлору организма, провоцируя развитие патогенной флоры. Поэтому очень важно не злоупотреблять антибактериальными препаратами, полагаясь на собственный опыт и советы знакомых, а следовать четким рекомендациям квалифицированных специалистов.

Причины развития грибка
В этиологии развития заболевания выделяют несколько располагающих факторов к развитию грибка в бронхах. Грибковое поражение верхних дыхательных путей — редкая патология, к возникновению которой склонны люди с ослабленной иммунной системой. Провоцирующими факторами для появления заболевания служит длительный и бесконтрольный прием антибиотиков. Часто грибок поражает лиц с заболеванием врожденного или приобретенного иммунодефицита, после проведенной химиотерапии, недоношенных детей, а также больных, в лечении которых применяются глюкокортикостероиды и цитостатики. Таким образом в основном болезнь развивается при нарушении естественной микрофлоры организма на фоне ослабленного иммунитета.
Симптомы заболевания
Грибковые заболевания бронхов проявляются, как правило, в виде сухого непродуктивного кашля. Заболевший человек болезнь переносит довольно нелегко. Стандартные средства для лечения бронхита отхаркивающего и муколитического действия не избавляют от недомогания и приносят слабый временный эффект. Такие первичные проявления болезни длятся около 1,5—2 недель. Затем начиняет выделяться из бронхов мокрота в виде белесоватой или светло-желтой творожистой массы в незначительном объеме. Могут наблюдаться кровавые прожилки. Среди симптомов общего генеза выделяют:
- незначительный подъем температуры тела (до 38-ми градусов) с дальнейшим ее понижением до нормальных показателей;
- состояние слабости и повышенной утомляемости;
- потливость в ночное время.
Методы диагностики грибкового бронхита
Для успешного лечения инфекционного бронхита необходимо правильно диагностировать его причину. Вследствие ошибочно поставленного диагноза, терапевтические назначения не только не облегчат течение болезни, но и могут привести к различного рода осложнением, вплоть до хронического течения болезни и астмы. Грибковое поражение бронхов практически всегда возникает на фоне ослабевания защитного механизма организма. Для эффективной терапии данного вида бронхита необходимо в первую очередь разобраться в причинах снижения иммунитета. С этой целью проводится иммунологическое исследование.
Инструментальная диагностика покажет состояние легких.
Грибковое происхождение бронхита подтверждают на основе рентгенографического обследования. Патогенов определяют по картине округлых образований, видимых на снимке легких. Для назначения правильного лечения определяют группу, к которой относится грибок, на основе анализа мокроты пациента. Специальные методы диагностики для уточнения диагноза приведены в таблице.
| Метод обследования | Описание |
| Изучение клинической картины методом сбора анамнеза | Оценка жалоб пациента, этиологии и истории болезни |
| Бронхоскопия | При помощи специального аппарата изучают состояние стенок бронхов с возможным взятием биопсии |
| Общий анализ крови | Оценка клеточного состава крови, основных показателей и наличия воспалительного процесса |
| Анализ мокроты общий с дополнительным бакпосевом | Позволяет распознать возбудителя заболевания и его чувствительность к воздействию антибактериальных препаратов |
| Рентгенография | Позволяет оценить состояние легких и бронхов |
| Пробы скарификационные | Оценка бронхита аллергического происхождения |
| Аускультация | Изучение характера хрипов |
| Спирометрия | Анализ проходимости бронхов |
Лечение
Заболевший должен помнить, чем ранее будет проведена терапия, тем легче и без последующих осложнений можно будет победить поразившие бронхи грибы. Для успешной терапии необходимо придерживаться правильного питания. При кандидозном бронхите важно ограничить употребление простых углеводов, в частности продуктов из белой муки и различного рода сладостей и сладких напитков. Глюкоза — хорошая среда для роста и размножения грибов. Нужно обогатить рацион кисломолочными продуктами, овощами и несладкими фруктами. Для эффективного разжижения и отхождения мокроты немаловажную роль играет обильный питьевой режим.
Хорошие результаты дает применение компрессов и сиропа из редьки. В сироп добавляют мед и водку и пьют по 1 чайной ложке в день. Для компресса редьку подогревают и заворачивают в марлю. Эффективны растирания с водочными настоями ромашки, мать-и-мачехи, фенхеля, тимьяна и других лекарственных трав. Эти травы можно употреблять в виде отваров в утреннее время в теплом виде.
Методы профилактики и прогноз
Случаи развития осложнений заболевания — довольно редкое явление, связанное как правило с несвоевременным обращением к доктору. Игнорирование начальных симптомов заболевания, необоснованное употребление антибиотиков, может привести к осложненным формам грибкового бронхита. Последствиями неправильной терапии или ее пренебрежением могут быть плачевными, вплоть до онкологического заболевания.
Поэтому очень важно не ждать, пока острые заболевания дыхательных путей пройдут сами или еще хуже, лечить длительный кашель самостоятельно, злоупотребляя антибиотиками. С профилактической точки зрения, очень важно вести здоровый образ жизни, полноценно питаться, укреплять иммунитет и своевременно лечить респираторные заболевания, не допуская их осложнений.
Грибок горла представляет собой воспалительный процесс, который врачи называют фарингомикоз. Слизистая глотки поражается микотическими организмами, в результате возникает микоз горла.
Развивается болезнь по гиперпластическому, эрозивно-язвенному, эритематозному или псевдомембранозному типу.
Cреди общего количества заболеваний глотки грибок в горле выявляется в 40% случаев. Ежегодно заболевание поражает людей, независимо от возраста. Фарингомикоз может развиваться параллельно с глосситом, гингивитом, хейлитом.
По сравнению с другими заболеваниями, поражающими область полости рта, грибок переносится тяжелее, заболевание может дать серьезные осложнения в виде сепсиса, поражения внутренних органов. В 93% случаев грибок в горле вызывают грибки кандида, в остальных – плесневые и другие патогенные грибки.
Признаки грибка в горле
С начала развития болезни симптомы грибка в горле будут ярко выражены. В большинстве случаев картина заболевания следующая:
- в гортани ощущается сильный дискомфорт, сухость и жжение, есть ощущения царапанья;
- возникают боли, интенсивность которых может быть слабой и очень сильной, дискомфорт возрастает во время еды, особенно – если в рацион входят маринованные и острые продукты;
- у многих пациентов болезнь может сопровождаться воспалением лимфоузлов;
- нередко, помимо горла, страдает и рот – в уголках губ образуются заеды, кайма резко очерчивается, губы покрываются налетом. Трещинки в уголках губ могут покрыться налетом, болят при попытке открыть рот;
- поднимается температура, появляется головная боль;
- слизистая горла отекшая, покрыта налетом;
- нередко грибок в горле распространяется на язык, гортань, пищевод.
При подозрении на грибок в горле симптомы и лечение – компетенция врача. Нужно обратиться к терапевту или ЛОР врачу. Если болезнь вызвана грибками кандида, налет имеет белый цвет, после его снятия оголяется поврежденная слизистая, которая может кровоточить. Появляется неприятный запах. Если грибок в горле вызван плесневыми грибками, налет будет жёлтого цвета, трудно поддается удалению.
Даже если недавно лечение грибка в горле было успешно завершено, нет гарантии, что заболевание не вернется. Обострения могут наблюдаться до 10 раз за год. Острая форма переходит в хроническую форму, если диагноз поставлен неверно или схема лечения была некомпетентной. Самостоятельно назначать себе лекарство взрослый человек не должен. Только врач может выявить возбудителя и назначать лекарство.
Причины появления грибка в горле
Грибки кандида есть у каждого здорового человека, но их количество ограничено и не приводит к осложнениям. Только при снижении иммунитета грибковый возбудитель активизируется, размножается и вызывает ряд осложнений.
Лечащий врач должен выявить, какие факторы спровоцировали болезнь, чтобы устранить не только признак заболевания, но и причину.
Только так есть шанс быстро вылечить грибок и избежать его рецидивов в ближайшее время. Факторы, провоцирующие активность Кандид:
- туберкулез, ВИЧ, системные болезни крови;
- вирусная инфекция;
- патологии эндокринной системы (гипотиреоз, диабет, ожирение);
- длительный прием антибиотиков, гормональных средств, глюкокортикостероидов;
- травмирование глотки;
- болезни органов пищеварительной системы.
Диагностика грибка в глотке
Своевременная и точная диагностика – половина успешного лечения. Врач выслушает жалобы пациента, проведет визуальный осмотр, направит на сдачу мазка из глотки на анализ. При микроскопическом исследовании можно обнаружить споры и клетки грибка, выявить конкретный вид возбудителя и его чувствительность к противогрибковым препаратам.
Для установления причины болезни может быть назначен визит к эндокринологу, иммунологу. Дополнительно может понадобиться анализ на диабет, гепатит, ВИЧ, сифилис. На этом этапе важно дифференцировать грибок в горле и дыхательных путях от ангины, фарингита, рака горла и др.
Как лечить грибок в горле
На основании полученных результатов диагностики врач установит, как лечить грибок в горле и какие препараты выбрать. Обычно применяют местные и системные лекарства. Если пациент применял антибиотики, их отменяют.
Чтобы уничтожить грибок в горле лечение должно параллельно восстановить баланс микрофлоры. Это становится возможным благодаря правильному питанию, средствам с живыми бактериями. Врач подскажет не только, чем лечить грибок горла, но и чем восстановить иммунитет. Часто для этого назначают виферон в течение месяца.
Неосложненные формы грибка лечат местными препаратами, и только если это не дает результата, переходят на пероральные лекарства.
Против грибка эффективны такие препараты:
- полиены (нистатин, леворин, амфотерицин);
- азолы (флуконазол, кетоконазол, дифлюкан, итраконазол, микофлюкан);
- аллиламины (тербинафин и пр.).
Острая стадия грибка лечится примерно за 2 недели, после ремиссии препараты можно принимать для профилактики. Сложную форму грибка лучше лечить в стационаре. Поражение грибками Кандида чаще лечат флуконазолом. Его удобно принимать — достаточно 1 таблетки 1 раз в день, срок лечения – 1-2 недели. Если эффекта не будет, препарат следует заменить.
В случае стойкого сопротивления грибка и неэффективности стандартной противомикотической терапии врачи назначают введение амфотерицина внутривенно. При этом обязательно должны контролироваться показатели работы почек и печени, поскольку лекарство относится к токсичным. Для лечения плесневых грибков применяют интраконазол и тербинафин. Помимо таблеток, обязательно проводят локальное лечение. Для этого выбирают подходящее антисептическое средство (клотримазол, мирамистин, оксихинолин, натамицин, хлоргексидин). Обрабатывать нужно заднюю стенку глотки. Удобнее всего делать промывание миндалин, полоскание. Каждую неделю антисептик заменяют новым, чтобы грибок не привык к лекарству.
Параллельно с противогрибковой терапией нужно устранять сопутствующие болезни, которые спровоцировали грибки. В комплекс лечения обязательно включают иммуномодуляторы. При своевременно лечении, правильной диагностике заболевания горла и адекватной терапии можно быстро избавиться от грибка.
Народные средства от грибка в горле
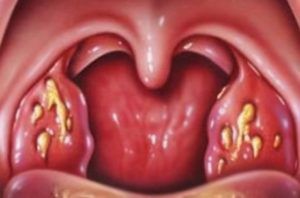
Люди при первых симптомах принимают сразу таблетки от грибка в горле, не дожидаясь назначения врача. А напрасно. После визита к врачу будет ясно, что именно нужно лечить и какими средствами, в том числе, можно вспомнить про народную медицину.
Чтобы быстро снять неприятные симптомы, нужно часто полоскать глотку отварами трав — ромашки, календулы, шалфея. Они окажут обезболивающее действие, снимут воспаление. Дополнительную пользу можно получить от ингаляций с эфирными маслами пихты, эвкалипта.
В случае грибковой ангины горло полощут несколько раз в день отваром череды, зверобоя, фиалки, Приготовить отвар не сложно — понадобится 3 ст. л. любой из перечисленных трав заварить стаканом кипятка. Смесь оставляют на 3 часа настояться, после полощут горло. Эффективны полоскания настойкой прополиса, лимонным соком с водой.
Против грибка можно использовать мощное оружие — чеснок. Принимают его вместе с едой. От воспаления поможет масло облепихи — после полоскания им смазывают пораженные участки горла дважды в день.
Чтобы помочь своему горлу быстрее вылечиться, нужно исключить алкоголь и курение, чтобы не травмировать слизистую, не есть сухарики, орехи и пр. Обязательно нужно принимать витамины и лечить дисбактериоз. Больного нужно ограничить в контактах с другими людьми, обеспечить средствами личной гигиеной и часто делать влажную уборку в доме.
Профилактика грибка в горле
Чтобы предотвратить появление грибка в горле и других органах, нужно следовать простым рекомендациям. Что касается приема антибиотиков, курс лечения ими не должен быть больше рекомендованного срока. Антибиотики нельзя использовать для профилактики ОРВИ и простуды.
Параллельно с антибактериальными препаратами обязательно назначают противогрибковую терапию. При лечении кортикостероидами нужно контролировать состояние слизистой во рту. После приема пищи полезно ополаскивать ротовую полость кипяченой водой. Если есть проблемы с зубами и деснами, их нужно своевременно устранять.
Здоровый образ жизни – залог успешной профилактики и лечения болезней. Достаточно придерживаться нормального режима труда и отдыха, питаться сбалансированно и регулярно проходить осмотры у врача, чтобы избежать различных проблем со здоровьем.

Чем лечить грибок в паху у мужчин?

Грибок влагалища у женщин

Чем лечить грибок в ушах?

Что такое молочница?

Лечение грибка глаз
Анализ крови на грибок в организме
Микоз пищевода, почему возникает и как лечить?

Грибковый бронхит представляет собой воспаление слизистой оболочки бронхов, вызванное грибковой инфекцией. Данное заболевание может быть острым, когда его симптомы сохраняются не более 3 недель, и хроническим, при котором признаки поражения бронхов отмечаются в течение 3 и более месяцев в году.
По Международной классификации болезней десятого пересмотра (МКБ-10) острый грибковый бронхит имеет код J20, хронический — J41.
Причины
Грибы, которые вызывают данный бронхит, относятся к дрожжеподобным (Candida) и плесневым (Aspergillus). Каждый второй человек является носителем грибков Candida, но иммунная система подавляет их размножение в организме и препятствует развитию вызываемых ими заболеваний.
Обычно грибковый бронхит возникает на фоне состояний, сопровождающихся снижением общей и местной иммунной защиты организма. К таким предрасполагающим факторам относятся:
- ВИЧ-инфекция;
- врожденный (наследственный) иммунодефицит;
- онкологические заболевания и проводимое лечение новообразований;
- сахарный диабет;
- туберкулез;
- очаги хронической инфекции в полости рта, носа, придаточных пазухах;
- аномальное строение бронхолегочной системы;
- проведение искусственной вентиляции легких.
Спровоцировать развитие грибкового бронхита может прием таких медикаментов, как антибиотики, глюкокортикостероиды, цитостатики. Частое вдыхание паров ядовитых химических веществ, дыма, пыли также создает благоприятный фон для формирования в бронхах воспаления грибковой этиологии.
Клинические симптомы
Первый симптом грибкового бронхита — кашель. На начальной стадии заболевания он сухой, в дальнейшем он сопровождается отхождением белесовато-творожистой мокроты. Последняя иногда может содержать примеси гноя, прожилки крови.
Характерно повышение температуры до субфебрильных значений (37,0–37,9 °C). Человек испытывает общую слабость, недомогание. Могут беспокоить головные боли, чувство жара. Также отмечается повышенная утомляемость при выполнении привычных действий. Некоторых беспокоят боли в груди, одышка. Нередко на фоне сохраняющегося кашля нарушается ночной сон.
Диагностика
Для постановки такого диагноза, как грибковый бронхит, врач во время осмотра выясняет жалобы пациента, особенности течения болезни, а также выполняет аускультацию (выслушивание) бронхолегочной системы. Последний метод позволяет оценить характер хрипов и уточнить локализацию патологического процесса.
В дальнейшем врач направляет пациента на такие исследования, как:
- Бронхоскопия — осмотр слизистой бронхов при помощи специального оптического прибора. Также во время данной манипуляции специалисты берут образцы мокроты непосредственно из бронхиального дерева, что позволяет исключить загрязнение этого биоматериала микроорганизмами, находящимися в полости рта и глотки.
- Микроскопическое исследование мокроты, которое позволяет выявить споры и мицелий грибков.
- Исследование мокроты методом ПЦР, позволяющее обнаружить ДНК микроорганизма в полученном материале и установить принадлежность грибка к определенному роду.
- Рентгенография органов грудной клетки, позволяющая исключить развитие пневмонии.

Лечение у взрослых
Антимикотические (противогрибковые) препараты — основная группа лекарственных средств, применяющихся при грибковом бронхите. К данным препаратам относятся:
- кетоконазол (Ketoconazolum);
- флуконазол (Fluconazole);
- итраконазол (Itraconazolum);
- амфотерицин В (Amphotericin B).
Кетоконазол эффективен в отношении дрожжеподобных и плесневых грибков. При бронхите, вызванном последними, препарат принимают внутрь в виде таблеток. Кетоконазол быстро всасывается в пищеварительном тракте, с током крови поступает в бронхи. Данное лекарство замедляет синтез веществ, необходимых для образования клеточных стенок грибков, предотвращает их размножение и вызывает гибель этих микроорганизмов. Препарат противопоказан при заболеваниях печени, беременности, лактации, детском возрасте до 3 лет, индивидуальной гиперчувствительности.

Флюконазол принимают внутрь в виде капсул. Действующее вещество быстро всасывается в желудочно-кишечном тракте, предварительный прием пищи на этот процесс не влияет. Флюконазол применяется при бронхитах, вызванных грибками рода Candida. Средство не должно применяться при индивидуальной непереносимости, у детей младше 4 лет, а также одновременно с терфенадином.
Итраконазол обладает активностью в отношении плесневых и дрожжеподобных грибков. Препарат выпускается в виде капсул. Рекомендуется принимать их сразу после еды, это улучшает всасываемость действующего вещества. Итраконазол противопоказан при гиперчувствительности к нему, при хронических сердечной, почечной или печеночной недостаточности его следует использовать с осторожностью.
Амфотерицин В предотвращает размножение и вызывает гибель дрожжеподобных и плесневых грибков. Препарат вводится внутривенно в виде раствора в тяжелых случаях заболевания. Раствор препарата также может применяться для ингаляций. Средство нельзя использовать при сахарном диабете, тяжелых нарушения функции почек и печени, индивидуальной непереносимости.
Многих интересует, как принимать нистатин при грибковом бронхите. Следует учитывать, данный препарат с противогрибковой активностью при приеме внутрь практически не всасывается в пищеварительном тракте и выводится из организма в неизмененном виде. Он не проникает в системный кровоток и действует только местно, поэтому при грибковом бронхите данное средство неэффективно и не рекомендовано к использованию.
Народные методы не заменяют обязательную медикаментозную терапию и могут применяться только в качестве дополнительного лечения после согласования с врачом. Чаще всего используют компрессы с редькой, для этого растение измельчают при помощи терки, заворачивают в марлю, и в теплом виде прикладывают к грудной клетке.

Также при борьбе с грибковой инфекцией употребляют сосновый мед по чайной ложке за 15 минут до каждого приема пищи, запивая его стаканом воды.
Другой народный рецепт включает в себя сок алоэ. Стакан последнего смешивают с бутылкой кагора, соком одного лимона, килограммом меда, стаканом отвара березовых почек. Все компоненты настаивают в стеклянной емкости в затемненном месте, средство принимают трижды в день по столовой ложке.
Человеку, страдающему бронхитом, необходимо выпивать в день до 2–4 литров воды, соков, травяных чаев. Потребляемая пища не должна быть острой, вызывающей раздражение горла. Рекомендуется использовать увлажнители воздуха или развешивать в помещении влажные полотенца.
Осложнения и прогноз
Самое распространенное осложнение грибкового бронхита — пневмония. Последняя возникает, когда не проводится своевременное лечение грибковой инфекции, и микроорганизмы проникают в легочную ткань, вызывая ее воспаление. На фоне пневмонии нередко развивается плеврит — воспаление плевральных листков, сопровождающееся выпадением на их поверхность фибрина или скоплением жидкости в плевральной полости.
При рано начатом комплексном лечении прогноз при грибковом бронхите благоприятный. Бронхит, сопровождающийся пневмонией на фоне тяжелого иммунодефицита (например, при СПИДе), нередко заканчивается летальным исходом, если своевременно не будет проведена терапия.
Справочные материалы (скачать)
Заключение
Грибковый бронхит развивается в результате снижения иммунной защиты организма на фоне ряда заболеваний или воздействия неблагоприятных факторов внешней среды. Лечение данного заболевания включает в себя применение специальных противогрибковых препаратов, средств, укрепляющих иммунитет. Народные методы не заменяют медикаментозное лечение, назначенное врачом, и могут использоваться только в качестве дополнительной меры.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
На вопрос – можно ли при бронхите делать ингаляции? – пульмонологи отвечают утвердительно, так как введение лекарственных веществ через дыхательные пути, минуя ЖКТ, является одним из важнейших методов лечения кашля при заболеваниях дыхательных путей.
Ингаляции при бронхите дают возможность не только быстро и целенаправленно воздействовать на цилиарный эпителий слизистой воспаленных бронхов, улучшить клиренс трахеобронхиального секрета и снять спазм, но и минимизировать возможные побочные эффекты препаратов.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Показания
Основные показания к проведению ингаляционной терапии с помощью любого распыляющего прибора или устройства (ингалятора) включают все формы заболеваний трахеобронхиальной и респираторной областей дыхательных путей: острый и хронический бронхит и трахеобронхит, гнойную форму бронхита, бронхопневмонию, обструктивный бронхит и ХОБЛ (хроническую обструктивную болезнь легких), астматический бронхит и бронхиальную астму.
Следует иметь в виду, что горячие паровые ингаляции при бронхите при температуре тела выше субфебрильной (более +37,5°С) делать противопоказано, а при выраженной артериальной гипертензии – не рекомендовано.

[12], [13], [14], [15], [16], [17], [18]
Подготовка
Главная подготовка к проведению ингаляции касается приготовления раствора – в точном соответствии с указанными пропорциями и дозировкой. Раствор, вводимый механическим или электрическим распылителем, должен быть примерно температуры тела.

[19], [20], [21], [22], [23], [24], [25]
Техника проведения ингаляций при бронхите
Техника проведения зависит от применяемого устройства. Следует производить распыление раствора одновременно с вдохом (чуть запрокинув голову), вход должен быть спокойным, без форсирования. После задержки на 3-4 секунды производится выдох через нос. Удобнее всего ингаляторы с мундштуком: главное не размыкать губ при вдохе.
Правило простое: одна доза (вдох) – одно распыление раствора.
Препараты для ингаляции при бронхите
При всем разнообразии распыляющих устройств, используемых на сегодняшний день, (пневматическим, мембранным или ультразвуковым ингалятором) считаются самыми эффективными благодаря мелкодисперсному аэрозолю, в который преобразуется жидкое лекарственное средство и путем пассивной диффузии проникает в мерцательный эпителий слизистой оболочки бронхов.
Чтобы проводить эффективные ингаляции при бронхите, необходимы лекарственные вещества, обеспечивающие максимальный терапевтический результат в борьбе с главными симптомами данного заболевания – кашлем и сужением просветов бронхов.
На практике применяют следующие препараты для ингаляции при бронхите:
- бронхорасширяющие средства (бронхолитики) – Сальбутамол (Сальбутан, Сальбувент, Вентолин, Аэролин и другие торговые названия), Беродуал, Формотерол (Форадил), Тербуталин, Фенотерол (Беротек, Аэрум, Арутерол);
- разжижающие слизистый секрет бронхов (муколитики) на основе амброксола гидрохлорида (Амбробене, Лазолван и др.) и ацетилцистеина (раствор Ацетилцистеина для ингаляций, Туссиком, Флуимуцил);
- соединения кромоглициевой кислоты (порошок Кромолин для приготовления раствора, аэрозоли Тайлед или Талеум);
- фторированные глюкокортикостероиды для ингаляционного применения с помощью небулайзера: Пульмикорт (Будесонид), Флутиказон (Фликсотид), Дексаметазон, Беклометазона дипропионат (Бекломет, Бекотид). Специалисты подчеркивают, что при наличии указанных препаратов ингаляции с Преднизолоном сейчас никто не проводит: преднизолон является нефторированным ГКС (то есть его минералокортикоидная активность выше и системные побочные действия проявляются чаще) и предназначен для парентерального и перорального применения.
О том, когда необходимы антибиотики для ингаляций при бронхите, речь пойдет далее.
Растворы для ингаляций при бронхите
Кроме того, используются некоторые антисептические растворы для ингаляций при бронхите, проводимых с помощью небулайзера. Правда, часть из них применяют в оториноларингологии – пациентам с ангиной, ларингитом или фарингитом.
Несмотря на то, что применение в пульмонологии не указано в официальной инструкции, ингаляции Мирамистином популярны благодаря бактерицидным свойствам этого четвертичного аммониевого соединения бензалкония: практически не абсорбируясь слизистой оболочкой, препарат (в форме 0,01% раствора) губительно действует на микробную, вирусную и грибковую инфекцию. Рекомендуют взрослым проводить одну ингаляцию в день (разовая доза – 4 мл), а детям 5-12 лет – 3 мл (1 мл мирамистина+ 2 мл физраствора). Хотя данный антисептик эффективен только при начальной концентрации.
Бактериостатический препарат Декаметоксин или Декасан для ингаляции применяют в случае осложненного бронхита, когда в откашливаемой мокроте имеется примесь гноя. Тогда ингаляции небулайзером проводятся дважды в день – по 5-10 мл раствора: он готовится из смеси препарата с физраствором в пропорции 1:1 для взрослых и 1:3 – для детей (старше двух лет).
Антисептическое и противовоспалительное средство, представляющее собой 1% спиртовой раствор экстракта листьев эвкалипта – Хлорофиллипт для ингаляции тоже больше используется в лор-практике. Он также разводится физиологическим раствором (1:10) и применятся по 3-5 мл два раза в течение дня.
Кстати, для увлажнения слизистой можно делать ингаляции с физраствором: один-два раза в день по 5-10 мл чуть теплого 0,9% водного раствора натрия хлорида.
Ингаляции с Диоксидином – тоже оцениваются неоднозначно. Во-первых, данный бактерицидный препарат, согласно инструкции, используется в лечении тяжелых гнойных воспалений, некротических ран (в том числе ожоговых) и сепсиса. Во-вторых, ингаляции Диоксидином делают только при гнойных заболеваниях носоглотки и только взрослым. Кроме того, это средство токсично, и его переносимость больными отслеживается в условиях медучреждения (с мониторингом основных показателей функционирования организма).
Относительно ингаляции с Эуфиллином необходимо отметить, что данный препарат предназначен для снятия спазмов бронхов, сосудов легких и головного мозга – путем приема внутрь, внутримышечных и внутривенных инъекций, а также ректально (делают микроклизмы). На слизистые оболочки Эуфиллин действует раздражающе, поэтому для ингаляций врач его не назначит.
Ингаляции при остром и хроническом бронхите
Ингаляции при остром бронхите проводятся для того, чтобы облегчить кашель путем разжижения густой мокроты, которую трудно откашлять. Для этого используются препараты-муколитики.
Делают ингаляции небулайзером с Ацетилцистеином (в форме 20%-го раствора для ингаляций в ампулах, другое торговое название – Тууссиком) – по 2-5 мл до трех раз в течение дня (длительность процедуры 15 минут). Ингаляции при бронхите у детей с этим препаратом допускается проводить только после двух лет. Больше полезной информации в материале – Лечение бронхита у детей
Готовый раствор (15 мг/2 мл) Лазолван при бронхите – ингаляции проводятся взрослым и детям с пятилетнего возраста – по 2,5 мл; детям от двух до пяти лет – по 2 мл; детям до двух лет – по 1 мл препарата, не более двух раз в сутки. В физрастворе Лазолван растворять нельзя: рН физраствора выше 5 (7-7,5), и препарат выпадет в осадок. Допускается разведение в равных пропорциях с дистиллированной водой. То же касается ингаляции с Амбробене, поскольку оба средства содержат амброксола гидрохлорид и являются синонимами. Концентрация раствора Амбробене – 7,5 мг/мл, но на дозировке это никак не отражается.
Пульмонологи рекомендуют предупреждать приступы кашля после процедуры с помощью предварительного использования средств бронхолического действия. А примерно через час после ингаляции сделать дренажный массаж, подробно читайте – Как делать массаж при бронхите
Ингаляции при хроническом бронхите проводятся как с муколитическими средствами, так и с бронхорасширяющими: Сальбутамолом, Беродуалом, Формотеролом, Тербуталином, Фенотеролом. А при обострении используют Декасан.
При остром и хроническом воспалении бронхов часто бывает сужение их просвета, что проявляется затрудненным дыханием с одышкой и хрипами. И в таких случаях проводятся ингаляции при обструктивном бронхите.
Назначаются ингаляции Сальбутамола (в форме ингаляционного раствора 1,25 мг/мл в ампулах) – по 2,5 мл (ничем не разбавляя) до четырех раз в течение суток. Возможны побочные действия в виде тахикардии, тошноты и рвоты, тремора и повышенного беспокойства.
Ингаляции с Беродуалом допускается проводить пять раз в течение одного дня (но не чаще, чем через два часа после очередной процедуры, длительностью примерно пять минут). Дозировка для небулайзера составляет 4 капли препарата на 3 мл физраствора. При использовании ручного ингалятора препарат не разбавляют. Побочные эффекты Беродуала аналогичны Сальбутамолу.
Ингаляции при гнойном бронхите
Если заболевание зашло в стадию воспаления с некрозом (о чем свидетельствует не только желто-зеленая мокрота при кашле и хрипы при дыхании, но и субфебрильная лихорадка), следует иметь в виду, что делать горячие (паровые) ингаляции при гнойном бронхите ни в коем случае нельзя. А можно ингаляции Декасаном, Хлорофиллиптом или Мирамистином.
И здесь нужно было бы использовать антибиотики для ингаляций при бронхите, лучше всего – фторхинолоны, макролиды и цефалоспорины последних поколений. Но все они относятся к системным препаратам и имеют другие способы применения – пероральный или парентеральный.
Как показывают исследования, даже в условиях современного клинического стационара лишь у половины больных острым бронхитом удается достоверно установить возбудитель. И ключевую роль в этиологии этого заболевания (в более чем 90% случаев) играют вирусы. Поэтому лечение, даже без верификации бактериального возбудителя, требует применения антибиотиков при наличии гнойной мокроты и увеличении ее количества.
Раньше врачи назначали ингаляции средством Биопарокс (с полипептидным антибиотиком фузафунгином), но Европейское медицинское агентство, проведя экспертизу побочных эффектов препарата, запретило его выпуск весной 2016 года.
Теперь противомикробные препараты для ингаляций при бронхите ограничиваются 4%-м раствором Гентамицина сульфата (антибиотика группы аминогликозидов), который разбавляют для ингаляций физиологическим раствором – 1:6 для взрослых и подростков старше 12 лет, а для детей 2-12 лет – 1:12. На одну процедуру в день расходуется не больше 3 мл. В списке побочных действий Гентамицина (правда, при парентеральном введении) не только снижение функций почек, но и ухудшение слуха до его полной потери.
Ингаляции при астматическом бронхите
Астматический или аллергический бронхит предполагает – кроме указанных ранее бронхолитиков и муколитиков – назначение глюкокортикоидов, которые снимают воспаление.
Для ингаляции с Дексаметазоном используется раствор для парентерального введения (ампула 2 мл), который смешивается с физраствором (12 мл). Доза одной процедуры не превышает 4 мл, а их количество и продолжительность лечения определяет врач.
Также применяется суспензия Пульмикорт для ингаляций (в 2 мл суспензии 0,5мг активного вещества будесонида). Дозировка: 1-2 мг в сутки для взрослого, для детей старше шести месяцев – 0,25-0,5 мг.
Эффективные ингаляции при бронхите (взрослым и детям старше пяти лет) – процедуры небулайзером с соединениями кромоглициевой кислоты в виде недокромил-натрия (порошок Кромолин для приготовления раствора, готовые аэрозоли Тайлед, Талеум): три-четыре раза в сутки по 5-10 мг 4 раза в сутки. Рекомендуется перед процедурой сделать ингаляцию с одним из бронхорасширяющих средств, так как после недокромил-натрия может возникнуть спазм бронхов.
Ингаляция при бронхите в домашних условиях
Предлагаемые рецепты ингаляций при бронхите, которые можно делать для облегчения кашля, многочисленны и разнообразны.
Самые известные ингаляции при бронхите в домашних условиях – паровые: дышать ртом над емкостью с водой t
Читайте также:


