Как избавиться от молочницы во рту у взрослого во время беременности

Молочница – это неприятное заболевание, с которым, к сожалению, приходится сталкиваться большинству беременных. От нее тяжело избавиться, но если приложить усилия и действовать разумно, то молочницу можно победить.
Что такое молочница и может ли она навредить ребенку?
Candida albicans – это микроскопический грибок, который отвечает за большинство случаев кандидоза, или молочницы. По некоторым данным, он присутствует у 80% людей, но в небольших количествах. В благоприятных для него условиях грибок Candida начинает активно размножаться, вызывая молочницу.
Так как его место обитания – кишечный тракт, то именно там происходят все случаи молочницы, но проявляться болезнь может в разных частях тела – во рту, влагалище, на сосках. У женщин чаще всего наблюдается именно влагалищный кандидоз.
В чем опасность молочницы во время беременности:
- молочница вызывает неприятные симптомы, усложняя и без того непростое положение беременной;
- она может возвращаться после кажущегося выздоровления;
- молочница способна спровоцировать возникновение более серьезных воспалительных заболеваний, которые требуют интенсивного лечения;
- наличие кандидоза увеличивает риск послеродового эндометрита;
- грибки делают стенки влагалища рыхлыми, в связи с чем возрастает вероятность разрывов во время родов.
Тем не менее для ребенка молочница не представляет опасности, пока он находится в утробе матери. Плод надежно защищен плацентой, и кандидоз не навредит ему.
Есть небольшой шанс, что ваш ребенок подхватит молочницу, проходя через влагалище во время родов. Заболевание у ребенка проявляется как белые пятна во рту. Это не опасно, но через рот малыша молочница может перейти на грудь во время грудного вскармливания. То есть вы с ребенком можете продолжать повторно заражать друг друга, и тогда от болезни будет тяжело избавиться.
Причины молочницы

Во время беременности во влагалище выделяется много гликогена. Считается, что этот процесс связан с экстрасекрецией эстрогенов и снижением кислотности на поверхности половых органов. Гликоген питает рост грибков. Вот почему беременные женщины гораздо чаще страдают молочницей.
Развитию заболевания способствует:
- сниженный иммунитет;
- хронические недуги и любые заболевания, связанные с иммунитетом (например, диабет);
- утренняя тошнота, которая негативно сказывается на ЖКТ;
- стресс.
Эти факторы – открытое приглашение для молочницы. Кроме того, риск заболеть увеличивается, если в организме недостаточно хороших пробиотических бактерий, которые борются с вредоносными организмами. На их количество влияет рацион человека. Сладости и кофеин – это наиболее опасные продукты для пробиотиков. Также полезные бактерии могут уничтожать медикаменты: антибиотики, противозачаточные, стероидные или гормональные препараты. Если вы ранее принимали что-то из этого списка, то вы находитесь в зоне риска.
Важно знать: молочница передается половым путем, но среди супружеских пар такой путь заражения большая редкость. Кроме того, как говорилось ранее, грибки и так находятся у нас в организме, но болезнь развивается только при сочетании определенных факторов.
Симптомы молочницы у беременных
Признаком беременности могут быть ежедневные влагалищные выделения молочного цвета, которые являются результатом изменения уровня гормонов. Если выделения становятся белыми, густыми, как творог, и более обильными, то это, скорее всего, молочница. Обратите внимание на другие симптомы, например:
- зуд в области влагалища;
- жжение в области половых губ во время мочеиспускания;
- боль или жжение во время полового акта.
К проявлением молочницы, которая расположена вне влагалища, относятся:
- белые пятна или покраснения в ротовой полости (на языке, деснах, внутренней части щек);
- болезненность, которая может быть достаточно серьезной, чтобы вызвать затруднения при еде или глотании;
- небольшие кровотечения;
- трещины в уголках рта.
У некоторых женщин другие симптомы, кроме выделений, отсутствуют, и молочница может остаться незамеченной.
В первом триместре кандидоз протекает спокойнее, а вот ко второму-третьему триместру он становится более агрессивным. Это связано с увеличением матки и давлением ее на вены, что провоцирует плохой отток крови из половых органов.
Диагностика
При возникновении указанных нарушений важно посетить гинеколога и пройти обследование. Иногда то, что похоже на молочницу, может быть чем-то более опасным, особенно если у вас проблемы с его лечением. Например, схожие симптомы имеет бактериальный вагиноз, а также некоторые венерические заболевания.
Гинеколог осмотрит влагалище и возьмет мазки на анализы. Это единственный способ, который поможет поставить правильный диагноз.
Чем лечить молочницу у беременных

Так как причина молочницы – грибок, то в ее лечении используются противогрибковые средства. В аптеках продаются специальные противогрибковые мази, которыми нужно смазывать влагалище или соски. Также можно использовать свечи и вагинальные таблетки. Такие препараты уничтожают грибок и способствуют исчезновению неприятных симптомов. Курс лечения – минимум неделя.
В тяжелых случаях для подавления роста грибков прописывают системные противогрибковые средства в таблетках. Конечно, они оказывают мощное действие на весь организм, но имеют достаточно много побочных эффектов.
Скорее всего, врач порекомендует пропить курс витаминов для укрепления иммунитета, а также пробиотиков для восстановления микрофлоры кишечника.
Противогрибковое лечение желательно пройти обоим партнерам, а во время секса нужно использовать барьерные контрацептивы, чтобы избежать передачи инфекции друг другу.
Будьте осторожны с препаратами, содержащими флуконазол. Исследования показали, что это вещество может влиять на развитие плода.
Прием медикаментов во время беременности, конечно же, нежелателен, особенно на ранних сроках. К счастью, есть много естественных средств от молочницы.
Вот несколько подручных средств, которые можно использовать беременным:
- Яблочный уксус. Он поможет сбалансировать уровень pH вашего тела. Но от него будет польза, только если вы покупаете органический, непастеризованный и нефильтрованный уксус. Добавляйте по одной чашке уксуса в воду во время купания или принимайте по 1–2 ст.л. ежедневно.
- Содовый раствор. Приготовьте раствор из 1 ст.л. соды и 1 л кипяченой воды. Подмывайтесь им 1–2 раза в день или перелейте раствор в удобный тазик, опуститесь в него и посидите 10–15 минут.
- Йогурт. В молочных продуктах содержатся натуральные пробиотики. Например, можно приобрести закваску для приготовления йогурта без ароматизаторов. Такое средство можно не только пить, но и использовать для смазывания влагалища. Йогуртом пропитывают тампоны и вставляют их на два часа. Многие женщины говорят, что такой метод помогает им облегчить зуд и дискомфорт.
Совет: если молочница также проявляется в ротовой полости, то проводите полоскание солевым раствором (0.5 ч.л. соли на стакан воды).
Обязательные условия для излечения молочницы

Чтобы держать молочницу под контролем и предотвратить ее повторное развитие, придерживайтесь следующих советов:
- Измените рацион питания. Ешьте побольше свежих овощей, фруктов и зелени. Вам будут полезны белки, хлеб без дрожжей, рис, орехи, хорошие жиры (содержатся в таких продуктах, как авокадо, кокосовое масло, яйца и рыба). Можно готовить любые продукты на кокосовом масле. Оно обладает противогрибковыми, антибактериальными и антивирусными свойствами. А вот сладости, выпечку, кофе, мед, различные безалкогольные напитки и в том числе соки в упаковках нужно исключить из рациона.
- Укрепляйте иммунную систему, гуляйте на свежем воздухе, делайте несложные упражнения.
- Избавьтесь от неудобного нижнего белья из синтетических тканей. Выбирайте натуральное, дышащее хлопковое белье. Дома вообще можно ходить без него.
- Не сидите подолгу в теплой ванне, так как грибы Candida любят теплую, влажную среду.
- Соблюдайте правила личной гигиены, но не переусердствуйте.
- Избегайте использования продуктов, которые могут вызвать раздражение кожи, таких как салфетки с отдушками, прокладки и ароматизированные гели для душа. Для интимной гигиены используйте только мягкие средства.
- Не нервничайте, поберегите нервную систему!
Если эти рекомендации не будут выполнены, то есть вероятность, что болезнь будет возвращаться вновь и вновь.
Во время внутриутробного развития ребенка у женщины существенно понижаются защитные силы организма. Пациентки становятся беззащитными перед многими заболеваниями, контролирующимися иммунной системой организма. Молочница при беременности является патологией, возникающей при падении иммунитета.
Причины
Основная причина патологии в первый триместр – гормональный всплеск в организме. Грибок разновидности альбиканс, провоцирующий дисбактериоз в промежности, содержится в микробиоте половых органов и до зачатия, но существенного дискомфорта девушке не приносит.

Когда происходит овуляция и наступает оплодотворение яйцеклетки сперматозоидом, в организме происходит гормональный скачок, отражающийся на микробиоте интимы. Растущий прогестерон играет ключевую роль, изменяя кислотность среды.
При нарушении дисбаланса и повышении кислотности наступает самое благодатное время – начинается активное их размножение и увеличение количества по отношению к условно-патогенным микроорганизмам. Внешне это проявляется симптомами вагинальной инфекции.
Признаки и симптомы молочницы у беременных
Молочница во время беременности проявляется типичными маркерами, но иногда симптомы патологии даже усиливаются. Основной признак – появление отделяемого белого цвета творожной или кремообразной консистенции, а также зуд, чувство жжения в области гениталий, раздражение у преддверия влагалища и малых половых губ. Отделяемое характеризуется неприятным кислым запахом.
Тяжелая форма патологии ухудшает общее самочувствие, появляется вялость, усталость. Признаки вагинального дисбактериоза появляются в любом периоде, в последнем же болезнь особенно опасна – осложнения при родах могут появиться и у малыша.
Особенности терапии: препараты и средства
Главная проблема для медиков – лечить молочницу в период беременности можно не всеми лекарствами, назначаемыми для терапии.

При необходимости системной помощи, если диагностирована тяжелая стадия, показано применение таблеток. Гинекологи преимущественно прописывают вагинальные таблетки Тержинан. В инструкции указано – их можно принимать при вынашивании плода, они не оказывают тератогенного влияния, хорошо переносятся будущими мамами. В основе Тержинана содержится активный компонент тернидазол, а также сульфат неомицина, нистатин и преднизолон.
Благодаря уникальному составу Тержинан оказывает сильное антимикотическое воздействие, способствует восстановлению поверхности слизистого покрова. Примечательно, что Тержинаном можно вылечить и гарднереллез, часто обостряющийся на фоне гормонального сбоя.
Пользоваться Тержинаном не сложно – одну таблетку препарата нужно смочить в воде и ввести во влагалище, затем рекомендовано полежать примерно 15 минут, пока таблетка растворится. Длительность приема Тержинана определит доктор, наблюдая за динамикой ситуации, но в среднем он составляет 10 дней.
Также иногда рекомендовано принимать следующие таблетки – Нистатин, Пимафуцин.
Медики при легком течении прописывают свечи Клотримазол 500 мг единоразово – в большинстве случаев медикамент в такой дозировке успешно справляется с целыми колониями альбиканс.
Эффективными являются Пимафуцин. Активное химическое соединение – натамицин. Пимафуцин обладает выраженным противогрибковым действием, препарат способен поражать клеточные стенки возбудителей, что приводит к их гибели. Примечательно, что до сегодняшнего времени альбиканс еще не выработали резистентность к Пимафуцину, и он является актуальным для помощи пациенткам, ожидающим пополнение в семье. Лечатся суппозиториями от 3 до 6 дней (по 1 на ночь).
Также специалисты рекомендуют Ливарол. Активное вещество препарата – кетоконазол. Ливарол активно изменяет липидную структуру клеточной мембраны альбиканс, после чего происходит гибель. Суппозитории применяют и при острой форме, и при рецидивирующей. Используют по одной штуке на ночь, ставить Ливарол рекомендовано от трех до пяти дней. Если инфекция в запущенной форме, свечи продляют на пять дней. Аналогичный эффект оказывает Залаин, поэтому его также назначают для устранения дискомфорта на поверхности слизистой.
После того, как недуг удалось вылечить противогрибковыми медикаментами, рекомендуются для профилактики суппозитории Гексикон. Они не влияют на возбудителей дисбактериоза, но способны обеспечить чистоту слизистой оболочки гениталий на долгое время, вплоть до рождения крохи.
Кремоподобные формы при кандидозе очень популярны – эти недорогие аналоги дают ничуть не меньший положительный эффект, а пользоваться ими намного удобнее.
Производители многих торговых марок выпускают лекарство не в одном виде, а в нескольких – в виде мази или геля. Перед приобретением прописанного медикамента, можно спросить в аптеке – есть ли он в кремообразном виде. Лекарство Мирамистин, например, выпускается в форме мази, и спрея – выбор остается за пациенткой.
В аптеке активно приобретают следующие названия – Пимафуцин, Далацин-крем, Полижинакс, Нео-Пенотран, Кетоконазол, Клотримазол, Нистатин и другие антимикотические суппозитории и мази.
Медицина трепетно относится к лечению женщин в положении, и для этого контингента подбираются самые полезные и эффективные народные средства.
Хороший способ избавиться от причины дисбиоза в любом периоде – тампоны с медом. Для приготовления необходимо приобрести настоящий свежий мед, не засахаренный. Из марли скручивается небольшой тампон, но можно воспользоваться и гигиеническими тампонами самого маленького размера. Тампон обмакивается в мед и вводится во влагалище в лежачем положении, но не глубоко. Полежать с медом нужно несколько часов. Процедуру повторяют на следующий день и так 5-7 дней в зависимости от тяжести недуга. Сильная молочница проходит за 10 дней.
В конце второго и третьем периоде, когда женщине тяжело сделать ванночки, будет полезно подмывание содой.
Как лечить молочницу при беременности: по триместрам
Лечение молочницы во время беременности во многом зависит от того, на каком сроке находится женщина. Разберем по триместрам методы и специфику терапии.
Молочница при беременности в 1 триместре лечится ограниченным количеством медикаментов, поскольку не все лекарства разрешено принимать в этот период. Доктора предпочитают проводить лечение наиболее безопасным средством Пимафуцин.
Оно не обладает тератогенным действием на плод. На период использования Пимафуцина назначаются витаминные препараты, помогающие поднять иммунитет, чтобы в дальнейшем проблема не вернулась вновь.
При обнаружении инфекции в первые 3 месяца, помощь не стоит затягивать. Лечиться нужно неделю, максимум – десять дней. За этот промежуток можно устранить зуд и неприятные ощущения, обезопасить кроху от распространения болезни. После полного излечения партнерам разрешен секс.
Активизируется инфекция во втором триместре гораздо реже, чем в первый, ведь гормоны уже стабилизировались, хотя иммунитет еще остается недостаточно высоким.
Развивающийся плод перестает диктовать условия врачам – при влагалищном дисбиозе дается рецепт даже на лекарства, запрещенные в первые три месяца. Молочница при беременности во 2 триместре лечится препаратами Нистатин, Тержинан, Бетадин, Клотримазол, Ливарол, популярным остается Пимафуцин.
3 триместр беременности особенный и для мамы, и для малыша. Грибок на последней неделе несет высокий риск рождения плода с поражением инфекцией. Пациентки в третий триместр рискуют остаться с разрывами после родов, поскольку области родовых путей, пораженные инфекцией, не растягиваются при прохождении плода и именно в тех местах у рожениц образуются повреждения интимной зоны.
Зашивание разрывов – ощущения не из приятных, поэтому лучше всячески обезопасить себя от такой неприятности. Лечить недуг, как и раньше, можно в домашних условиях – используются Клотримазол, Пимафуцин или мазь Кетоконазол, чтобы избавиться от неприятных признаков.
Что делать, если не проходит?
Если грибковая патология все это время не проходит, гинекологи предпочитают консервировать проявления на время родов и грудного вскармливания.

В дальнейшем, когда женщине будут разрешены все медикаменты, доктора настаивают на применении более сильных средств, а в некоторых случаях применяют аппаратные методы терапии недуга. Женщинам в ожидании малыша этого делать нельзя, а вот после родов все способы борьбы с патологией станут доступными.
Профилактика
С целью профилактики медики проводят беседы с женщинами, особый упор делают на здоровье обоих половых партнеров. Дисбактериоз слизистой больше не проявится, если нормализовать питание, повысить иммунитет, принимать витамины.
Чтобы вылечилась молочница при беременности, лечение должно быть проведено полностью и до конца, без самостоятельной отмены медикаментов. Очень важно устранить все болезни на начальной стадии, чтобы не пришлось пользоваться антибиотиками – именно после них недуг обостряется как никогда.
Если воздействовать на влагалищный дисбактериоз правильно, он быстро проходит. Тем не менее, грибок кандида альбиканс продолжает жить в организме пациентки, а это грозит новым обострением. Самое главное в этом случае – тщательная профилактика грибковых поражений.
Что такое кандидоз полости рта
В ротовой полости данные микроорганизмы присутствуют у всех здоровых людей, но в меньших количествах. Тем самым поддерживают микрофлору, не вызывая заболевания.
Кандидоз полости рта у детей встречается чаще: почти каждый 5 ребенок болел в детстве. Также благоприятные условия для поселения кандид имеются у людей пожилого возраста с зубными протезами. Как и любые микроорганизмы, они любят влажные, теплые места, которые труднодоступны для постоянного очищения.
Еще в группу риска можно отнести курящих людей, у которых под негативным воздействием никотина в ротовой полости присутствует хроническое воспаление, особенно часто бывает такой кандидоз полости рта у мужчин.
Причины возникновения кандидоза полости рта
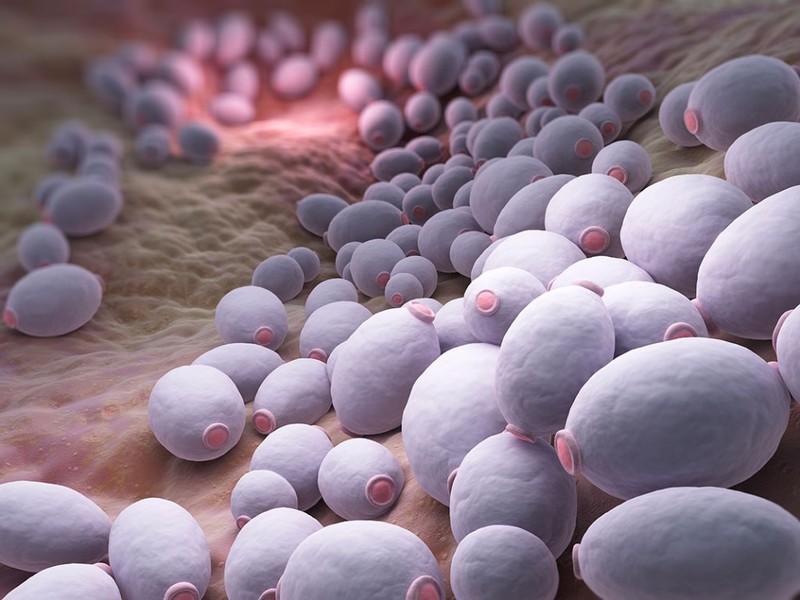
Если рассматривать подробнее кандиду, то следует отметить, что это род одноклеточных дрожжеподобных грибов, которые имеют множество различных видов, вызывающих заболевания человека.
В подавляющем большинстве случаев кандидоза полости рта у взрослых речь идет о Candida albicans. Также известны еще такие представители этого рода:
- Candida tropicalis;
- Candida pseudotropicalis;
- Candida guilliermondi;
- Candida krusei.
Иногда эти грибы называют несовершенными из-за того, что они не способны создавать настоящий мицелий. Это своеобразное строение тела обычных грибов, привычных для глаз человека. В микроскопе мицелий выглядит как очень плотное сплетение нитевидных структур. Поэтому при их росте появляется только псевдомицелий, который образуется при почковании и спонтанном делении клеток грибов.
Также кандиды относят к условно-патогенной микрофлоре. Это значит, что эти грибы присутствуют в организме здорового человека практически во всех слизистых оболочках, в том числе и в полости рта, и глотки. В случае кандидоза их концентрация и жизнедеятельность активно повышается и работает уже не на пользу организма. Такое состояние может быть спровоцировано следующими ситуациями:
- Беременность. У женщин в положении всегда происходят скачки всего гормонального фона, посредством которого иногда отмечается снижение иммунитета. А это и есть основная причина всех заболеваний, которые вызываются условно-патогенными микроорганизмами.
- Заболевания иммунной системы. Чаще всего под этим пунктом подразумеваются новорожденные, потому что с 4 дня жизни у детей происходит перекрестное формирование клеток иммунной защиты. Явление очень распространенное и хорошо поддающееся лечению. Еще под этим пунктом подразумевают людей с ВИЧ-инфекцией. У них часто на фоне падения концентрации лимфоцитов обнаруживаются различные заболевания условно-патогенной микрофлоры, в том числе и кандидоз ротовой полости.
- Лекарственные препараты. Чаще длительный или бесконтрольный прием антибиотиков подавляет состояние микрофлоры всего организма. Такие же ситуации бывает с препаратами, которые принимают люди после трансплантации органов. Их называют цитостатиками, они подавляют иммунитет организма для того, чтобы новый орган или ткань прижилась и не была уничтожена иммунитетом человека. Не стоит также забывать об осторожности применения гормональных препаратов (мази на основе глюкокортикоидов, оральные контрацептивы). И еще группу риска составляют люди, которые получают химиотерапию или лучевую терапию в лечении онкологических заболеваний.
- Туберкулез легких и саркоидоз легких. Тяжелые заболевания человека, которые ослабляют организм.
- Дефицит витаминов. Нехватка практически любого из них может спровоцировать кандидоз. Особое внимание лучше уделить витаминам группы В и С.
- Вредные привычки. Курение, алкоголь, наркозависимость. Все эти три фактора ослабляют организм, особенно его иммунную систему, вызывая заболевания ротовой полости.
- Заболевания пищеварительного тракта. Хроническое воспаление в желудке или кишечнике часто сопровождается недостаточным всасыванием питательных веществ и витаминов.
Не следует забывать и о контактном заражении микозом полости рта. При пользовании общей посудой, зубной щеткой, при поцелуях, половых контактах. Также легко заразить ребенка от матери в процессе родов, один из самых частых случаев кандидоза полости рта у детей.
Животные тоже могут быть носителями кандидоза, у них чаще эта болезнь протекает практически без симптомов. Поэтому следует ограничить общение детей и питомцев, если нет уверенности в отсутствии болезни.
Симптомы кандидоза полости рта
Деятельность кандид связана с выработкой ферментов и образованием молочной кислоты. В полости рта здорового человека это помогает нормализовать pH слизистой и поддерживать нормальную флору. При кандидозе полости рта среда становится кислой за счет выделения молочной кислоты.
Общее проявление такого заболевания представляется в образовании налета. Он белого цвета и творожистой структуры. При отхождении от слизистой оставляет после себя воспаленную изъязвленную поверхность. Проявляется также признаками воспаления, как и любое негативное вмешательство в организм. А это значит, что слизистая оболочка красная с отеком (см. фото выше). Отмечается болезненность, особенно при контакте с пищей или обычном глотании. Сопровождается все это зудом и сухостью или повышенным слюноотделением.

Кандидоз слизистой оболочки полости рта может протекать в острой и хронической форме, которые имеют свои особенности. Обычно это классифицируется по времени течения заболевания. При острых формах начало заболевания резкое, с ярко выраженной клинической картиной и хорошо поддается лечению.
Для хронической формы больше характерно длительное течение со стертой клиникой, чаще на фоне других тяжелых заболеваний. Лечение хронических форм расширенное и длительное.
Варианты течения этих форм бывают атрофического и гипертрофического типов. Эти медицинские термины обозначают, что первый тип болезни предполагает собой уменьшение роста и размера клеток, недостаточность их питания, а второй – усиленное деление клеток, избыточный рост, более выраженные симптомы воспаления слизистой полости рта.
Острый гипертрофический вариант еще называют псевдомембранозным. Самая частая форма заболевания. Симптомы развиваются быстро, часто сопровождаются подъемом температуры до 39 градусов. Помимо местных проявлений страдает и общее состояние организма. Больные становятся слабыми, вялыми и раздражительными, снижается аппетит.
Основным проявлением являются белые творожистые бляшки по всей поверхности полости рта (см. фото выше). По мере размножения гриба они растут, сливаясь между собой. Налет легко сдвигается шпателем от слизистой оболочки, после него остается красная поверхность, покрытая язвочками, иногда кровоточащая.
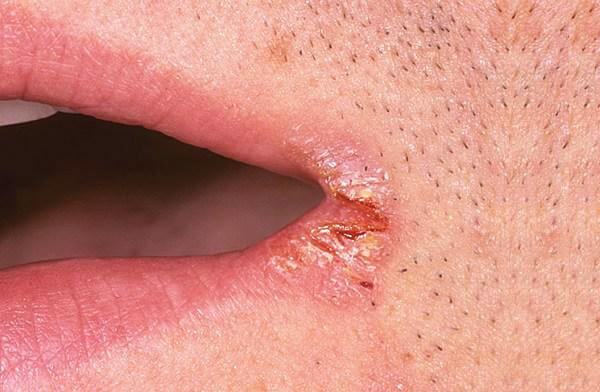
Это воспаление в уголках рта, которое чаще всего можно увидеть у младенцев из-за сосания пальцев и соска или у пожилых людей с зубными протезами, особенно неправильно подобранными.
Углы рта в трещинах, воспаленные и постоянно смачиваются слюной.
Острый атрофический вариант отличается тем, что воспаление слизистой сопровождается сухостью и жжением.
Боль резко выраженная, общее состояние организма практически не меняется. Налет при этом варианте заболевания либо отсутствует, либо минимально собирается в глубоких складках слизистой оболочки.
Хронический гипертрофический вариант называет еще гиперпластическим. В его основе лежит усиленное, нерационально ускоренное размножение клеток слизистой оболочки – пролиферация, или гиперплазия.
Заболевание начинается плавно, не всегда пациенты могут точно назвать день, когда все началось. Общее состояние организма не страдает практически никогда.
При хронических формах налет очень трудно отделяется шпателем от слизистой оболочки. Под бляшками наблюдается отечная стенка с кровоточащими язвами. Сопровождается зудом и легкой болезненностью, которые не затрудняют прием пищи.
Налет минимально распространен, очень трудно отделяется от слизистой оболочки, оставляя после себя кровоточащие язвы.
Осложнения
- Распространение процесса на всю поверхность полости рта. Воспаление под налетом и язвы провоцируют сильную болезненность слизистой оболочки. Это затрудняет прием пищи, глотание слюны. Влияет на общее состояние, повышая температуру тела и ухудшая самочувствие голоданием и плохим настроением.
- Присоединение вторичной инфекции. Воспаленные органы и ткани очень восприимчивы к другим инфекционным агентам. Особенно легко им проникнуть через язвы и трещины с кровотечением.
- Сепсис. Проникновение кандид в общий кровоток. Тяжелое состояние человека, сопровождается общим истощением организма, распространением грибков по всем органам и тканям. Лечение таких пациентов проводится только в отделениях реанимации. Без специальной терапии такое состояние является летальным.
Диагностика
Процесс постановки диагноза обычно не составляет труда. Начинать необходимо с тщательного сбора и анализа жалоб. Также опытный специалист всегда поинтересуется тем, как протекало заболевание от самого начала до дня обращения, сталкивался ли пациент с таким ранее, болеет ли кто в семье. Уточнить некоторые моменты жизни, перенесенные тяжелые заболевания также необходимо.
После внимательного опроса больного врач приступит к осмотру полости рта с помощью фонарика. Только так можно будет тщательно осмотреть все стенки и складки. Шпателем обязательно попробовать отделить налет от слизистой оболочки, если он имеется.
При подозрении на микоз полости рта следует взять материал на микроскопическое исследование. Специальным ватным тампоном с пораженных участков забирается биоптат. Чаще всего этого исследования достаточно для определения грибков, при сомнительных результатах можно применить методы ИФА или ПЦР.
Лечение кандидоза полости рта

Здесь пациента выбирают наиболее удобный для себя способ как лечить кандидоз полости рта.
Наиболее предпочтительным является медикаментозный, который пропишет врач-специалист. Не стоит забывать и об аллергической реакции, которую вызывают кандиды, и об угнетении иммунной системы.
Состоит из нескольких способов применения: местная и общая терапия. Для воздействия на весь организм применяются:
- Антибиотики. Незаменимые средства для лечения кандидоза полости рта у взрослых. Препараты, которые имеют воздействие на грибки, относятся к группам полиеновых и имидазольных. Представителями первой группы являются Леворин и Нистатин. При кандидозе полости рта курс терапии не менее 10-14 дней. Для улучшения эффекта врачи рекомендуют рассасывать таблетки. Не следует прекращать принимать антибиотики при первых признаках улучшения состояния, необходимо весь курс пролечиться. Ко второй группе относят Клотримазол, Миконазол, Эконазол. Также еще эффективен флуконазол при кандидозе полости рта.
- Глюконат кальция. Средство общего укрепления с антигистаминным эффектом. Улучшает состояние организма, восстанавливает электролитный баланс, устраняет аллергические реакции.
- Витамины. В данной ситуации необходимо восполнить витамины группы В, а также С, А, Е. в таких случаях рекомендуется применять курсами антиоксидантные комплексы.
- В случае полного выздоровления врачи советуют сделать кандидозную вакцину тем, кто относится к группе риска.
Местная терапия подразумевает полоскание рта с препаратами, которые воздействуют непосредственно на пораженную слизистую оболочку. Такой метод лучше подходит для лечения кандидоза полости рта у взрослых. Например, раствор борной кислоты, йодинола с водой или раствор бикарбоната натрия (пищевой соды). Эти процедуры тоже необходимо повторять весь курс лечения, не до первых признаков улучшения.

Чай с календулой. Имеется в виду обычный черный чай с добавлением свежей календулы, покупные готовые варианты не подойдут. Большую ложку цветков залить кипятком в стакане и настоять около часа. Пить в течение двух недель для уменьшения воспаления
Противовоспалительными свойствами обладают также клюквенный и морковный соки. Но их необходимо использовать в виде полосканий около месяца для лечения микозов ротовой полости.
Можно использовать отвары, приготовленные вручную. Например, отвар из корней петрушки. Взять столовую ложку корений, залить 250 мл холодной воды, прокипятить. Такую смесь необходимо настоять около 60-80 минут в темном месте. Затем полоскать отваром около 6 раз в день, стараясь подержать во рту отвар подольше.
По такому же алгоритму можно применить отвар из укропа. Примерно 15 гр семян укропа залить 500 мл кипятка. Настаивать 60-80 минут в темном месте. Принимать 3 раза в день натощак, 500 мл отвара хватает на два дня.
Самыми известными представителями народной медицины являются лук и чеснок. Ими можно смазывать пораженные участки без налета. Но необходимо помнить о том, что лук и чеснок имеют прижигающий эффект, а со слизистой надо очень бережно обращаться. Поэтому смазывать лучше настойкой на побегах можжевельника или отваром коры дуба.
Для того, чтобы быстро и безболезненно избавиться от налетов, рекомендуется использовать масла. Они мягко удалят бляшки, сразу воздействуют на язвенную поверхность, заживляя ее. Для этого можно применить облепиховое или оливковое масла, а также алоэ.
После удаления бляшек язвенные поверхности можно еще смазывать медом. Для этого взять кусочек меда, положить в холодное место, чтобы затвердел. После удаления бляшек рассасывать этот кусочек во рту.
Диета не является способом лечения микозов, она только способствует быстрому выздоровлению и предупреждает рецидивы заболевания. Кондитерские изделия и продукты на основе дрожжей создают благоприятную среду для размножения кандид.
Горячая, острая или кислая пища травмирует слизистую оболочку, что помогает инфекционным агентам проникать глубже, вызывая воспаление. Таким образом, диета при кандидозе полости рта должна предусматривать теплую полужидкую, кашицеобразную пищу.
Примеры запрещенных продуктов в период болезни:
- кондитерская продукция;
- продукты с содержанием дрожжей;
- копченые продукты, жирное мясо;
- грибы;
- фрукты с большим содержанием сахара;
- сладкие напитки (газировки, чай и кофе с сахаром);
- специи и соусы;
- алкоголь.
Продукты, которые рекомендуют употреблять при кандидозе полости рта:
- крупяные изделия;
- выпечка на основе бездрожжевого теста;
- печень, нежирное мясо и рыба;
- овощи, особенно зеленые, чеснок и морковь;
- продукты кисломолочные;
- травяные чаи и соки домашние (не магазинные);
- семена чиа, масла;
- ягоды (черника, брусника, клюква);
- орехи, особенно грецкие.
Профилактика и рекомендации
Из-за того, что дети и взрослые болеют кандидозом полости рта по разным причинам, то и профилактика у них будет разная.
Для детей в первую очередь необходимо обеспечить безопасность со стороны мамы.
Держать в чистоте пустышки, следить за тем, что ребенок тянет в рот, правильно ухаживать за грудью во время кормления. Не давать пользоваться общей посудой и зубной щеткой.
Обязательно следить за тем, чтобы ребенок получал в достаточном количестве молочных продуктов, молока матери. Это способствует укреплению иммунитета, что особенно важно для профилактики кандидоза полости рта.
Профилактика кандидоза полости рта у взрослых направлена на устранение вредных привычек, регулярное посещение стоматолога для санации полости рта. Необходимо следить за количеством употребления кондитерских изделий и продуктов на основе дрожжей.
Укреплять иммунитет, восполнять потребность организма в витаминах. Обязательно своевременно лечить тяжелые заболевания, которые чреваты иммунодефицитом. Правильно подобрать зубные протезы и тщательно за ними ухаживать.
Прогноз
В целом прогноз кандидоза полости рта благоприятный, особенно у новорожденных. Заболевание легко диагностируется даже на самых ранних этапах развития. Пациентам микоз приносит столько неприятных ощущений, что это заставляет человека обращаться как можно скорее к врачам.
Очень большая категория людей с кандидозом полости рта у взрослых это ВИЧ-инфицированные и больные активной формы туберкулеза. Для них более характерно микоз как проявление основного заболевания, поэтому их прогноз рассматривается отдельно.
Всегда при обнаружении кандидоза полости рта у здорового человека необходимо проверить состояние всего организма крайне тщательно, чтобы не упустить серьезные проблемы с иммунитетом. А заболевание на фоне благополучия обычно не вызывает никаких опасений, если его не запускать.
Читайте также:


