Как лечить молочницу и цистит у детей
Технически, речь идет о заболеваниях инфекционно-воспалительной природы в разных органах – половых и мочевыводящих соответственно. Но они расположены рядом (обладают общей микрофлорой в области выходного отверстия), а у мужчин уретра также является общим путем для вывода мочи и смешанного с эякулятом предстательной железы семени из обоих семенников. По этим причинам молочница и цистит часто имеют общую причину (не только грибок рода Candida, но и переохлаждение или иные способствующие его активизации факторы), обостряются одновременно и дают болезненные ощущения в одной и той же области. Отсюда и сложности с тем, чтобы отличить их вовремя.
Молочница и цистит: в чем разница?

- неутихающий зуд;
- кисловатый запах;
- похожие на свернувшееся молоко или творог выделения;
- аналогичный статичный налет на коже/слизистых.
Цистит возникает по причинам не всегда, но часто схожим с молочницей, обычно в качестве ее осложнения. В обратном порядке (молочница после цистита) они формируются реже. Он характеризуется режущей болью в конце мочеиспускания, жжением в уретре, позывами чаще 8 раз за 24 ч, появлением у мочи мутной примеси и неприятного запаха. Среди общих для этих патологий корней особо выделяют:
- переохлаждение области гениталий или ног выше колен;
- половые инфекции;
- сахарный диабет (нарушает капиллярное кровоснабжение всех органов на равных, от глазной сетчатки и почек до кожи стоп);
- ВИЧ;
- прием иммуносупрессоров;
- герпесвирусную инфекцию, особенно генитальную или несколькими штаммами;
- заражение вирусом папилломы (тем более генитальным).
А разница в списке возможных причин молочницы и цистита сводится к:
- приему антибиотиков – в мочевом пузыре собственные культуры бактерий отсутствуют, потому они не вызывают его дисбактериоз (в отличие от половых органов). Плюс, они санируют мочевыводящие пути потому, что их метаболиты или даже принятые средства выводятся в неизмененном виде, преимущественно почками;
- редкому мочеиспусканию – в силу почечной недостаточности, обезвоживания и других причин, повышающих шансы микрофлоры на успешный подъем по мочеиспускательному каналу во время перерывов;
- застою мочи – постоянно неполному опорожнению, обычно вызванному аденомой/простатитом (только у мужчин) и опухолями уретры, самого мочевого пузыря или прямой кишки (у обоих полов). Злокачественные поражения сопровождаются симптоматикой атонии/закупорки чаще доброкачественных;
- мочекаменной болезни – раздражению стенок органа и уретры почечным песком/камнями.
Как определить болезнь правильно?
Несмотря на сходство по месту локализации симптомов и их причинам, индивидуальных черт, приобретаемых заболеванием у каждого больного (многие не подозревают о наличии у них хронического цистита, а обострения кандидоза носят выраженный характер не у всех носителей грибка), отличия между ними все же есть.

У женщин они выражены заметнее, чем у мужчин – в силу анатомических отличий (мочеиспускательный канал и влагалище – не одно и то же, а у мужчин он участвует и в семяизвержении). Но из-за более короткой уретры цистит у них встречается чаще. Определить даже цистит, вызванный молочницей, можно по:
- режущим, тянущим болям спереди, в нижней части живота, в надлобковой области;
- частым позывам к мочеиспусканию (от 10 и больше);
- гнойным выделениям из уретры;
- мутной примеси в моче.
При кандидозе моча остается прозрачной, учащения позывов тоже не наблюдается. Его возбудитель создает белесый, а не желтоватый (не похожий на гнойные корочки) налет на коже и слизистых, с аналогичного вида выделениями.
Понять, какая из двух систем захвачена воспалением, можно и на основании того, что при молочнице чувство жжения локализовано гораздо менее строго, возникает во влагалище и на половых губах (женщины), по всей головке пениса под крайней плотью (мужчины). Она сопровождается ощутимым зудом, хотя для цистита более характерна боль.
Могут ли цистит и молочница быть одновременно?
Инфекция мочевого пузыря часто бывает вызвана грибком рода Кандида (он неплохо чувствует себя на слизистой данного органа), на фоне его активизации рядом. Между ними может обнаружиться и другая взаимосвязь – общее ослабление иммунитета или простуда области их совместного расположения (нижняя часть живота и пах).
Как лечить молочницу, вызванную циститом, и наоборот?
Общий недостаток всех перечисленных антибиотиков – ограничения на их использование при беременности, почечной и печеночной недостаточности, лактации. При наличии противопоказаний применяют уроантисептики.

Речь идет о средствах с не столь системным действием, меньше сказывающихся на состоянии плода в утробе и нецелевых органов. Но и их эффективность в отношении грибов обычно снижена (лучше всего они помогают от бактериальных инвазий). В их числе:
Профилактика
Рецидивы и распространение кандидоза в целом (неважно, где) являются признаком иммунодефицита – временного и местного или общего. Во избежание них не стоит допускать его снижения – в силу частых простуд, физического и эмоционального перенапряжения, воздействия нескольких вредных факторов одновременно (городской смог, курение, злоупотребление спиртным, малоподвижность, чрезмерная или недостаточная гигиена, тесное синтетическое белье).

На состоянии мочевыводящих путей хорошо сказываются отсутствие привычки терпеть позывы, ношение теплых брюк с высокой талией или удлиненных курток зимой, употребление достаточного (1,5-2 л, но больше стоит пить только в жару) количества жидкости.

С проблемой воспаления мочевого пузыря (циститом) педиатры сталкиваются довольно часто. В разных группах заболевание имеет свои особенности.
Малыши до одного года подвержены возникновению цистита в равной степени вне зависимости от пола. Однако девочки в дошкольном и школьном возрасте переносят это заболевание значительно чаще.
- анатомическими особенностями женского организма (наличие более широкой и узкой уретры в сравнении с мужской, а также близость расположения естественных источников инфекции — влагалища и анального отверстия);
- физиологическим изменением гормонального фона девочки в период полового созревания, которое ведет к снижению защитных свойств оргазма.
Виды воспаления мочевого пузыря
Воспаление мочевого пузыря классифицируется в зависимости от происхождения, течения и характерным изменениям:
- Инфекционное (с участием микроорганизмов) и неинфекционное происхождение цистита (в результате действия химических, токсических и лекарственных агентов).
- Течение заболевания острое или хроническое. Последнее протекает латентно (без проявления клинических признаков) или с периодами обострений и ремиссии (рецидивирующее).
- Изменения в органе могут быть катарального, геморрагического, язвенного, полипозного и кистозного характера.
Инфекционное воспаление возникает в следующих случаях:
- миграции возбудителей в мочевой пузырь из наружных половых органов (восходящий путь);
- наличия пиелонефрита (инфекционное воспаление чашечно-лоханочной системы почек), в данном случае имеет место нисходящий путь;
- наличия очагов инфекции, анатомически отдаленных от мочевого пузыря (перенос микроорганизмов с током лимфы и крови);
- воспаления соседних органов (кишечника, матки, придатков).
Если болезнь протекает без участия инфекционных агентов, то он носит название неинфекционного.
Провоцирующими факторами являются:
- нарушенный отток мочи;
- переохлаждение;
- иммунодефицит.
Острый цистит характеризуется изменениями, затрагивающими слизистую оболочку мочевого пузыря, в то время как хронический вызывает патологические процессы со стороны глублежащих тканей.
Острое воспаление предполагает бурное развитие клинических проявлений. В результате неправильно подобранного лечения или его отсутствия болезнь иногда переходит в хроническую форму.
Хроническое воспаление мочевого пузыря может протекать как без выраженных симптомов, так и с ярко выраженными признаками. В первом случае имеет место латентная форма хронического цистита, во втором – рецидивирующая.
Хронизация наступает вследствие отсутствия или неправильно подобранного лечения, при наличии иммунодефицита, а также особенностей строения и функционала мочевого пузыря.
К патологиям, которые могут оказывать содействие в развитии хронического воспаления, относятся:
От чего болеют малыши?

Цистит может возникнуть у детей при:
- проникновении патогенных микроорганизмов (с помощью восходящего, нисходящего, гематогенного или лимфогенного пути инфицирования);
- переохлаждении;
- несоблюдении правил личной гигиены;
- наличии аномалий развития мочеполовой системы;
- задержке оттока мочи.
Признаки острого и хронического воспаления

В некоторых случаях диагностика заболевания может вызывать затруднения. Это связано с тем, что дети не всегда могут объяснить, что вызывает у них неприятные ощущения. Тем более грудного возраста.
Однако даже у малышей до одного года можно заподозрить болезнь. Родителям стоит проследить за поведением малыша во время мочеиспускания. Если этот процесс доставляет малышу беспокойство, он начинает капризничать. Также наблюдается учащение позывов. При этом количество мочи небольшое.
Дети постарше могут жаловаться на:
- болевой синдром при мочеиспускании;
- учащенные позывы с небольшим количеством выделяемой мочи;
- позывы на мочеиспускание, которые носят ложный характер (возникает при чрезмерном раздражении нервных окончаний);
- потеря контроля над мочеиспусканием;
- появление крови в конце мочеиспускания (обычно несколько капель).
После того, как дитя сходило на горшок, можно заметить изменение цвета мочи, появление в ней слизистых хлопьев, за счет чего она становится мутной. В некоторых случаях развиваются признаки общеинтоксикационного синдрома (повышение температуры тела, изменение поведения).
Методы диагностики
Диагноз цистита у детей выставляется на основании жалоб, клинико-лабораторных и инструментальных данных.
Дети грудного возраста становятся капризными, беспокойными. Дошкольники и школьники могут сказать, что их беспокоят частые позывы на мочеиспускание, а сам процесс вызывает у них неприятные ощущения.
Лабораторная диагностика включает в себя:

Обязательный общий анализ мочи. Характерные изменения касаются лейкоцитов. При наличии патологии их количество увеличивается (норма 1-2 в поле зрения). Также в моче может присутствовать слизь с высоким количеством клеток переходного эпителия и эритроциты (геморрагический цистит).- Общий анализ крови. Показатели могут быть нормальными или указывать на наличие воспалительного процесса в организме.
- Двухстаканная проба. Суть метода заключается в том, что первая мочи забирается в одну емкость, а вторая в другую. С помощью метода можно провести дифференциальный диагноз между воспалением в наружных половых органах и мочевого пузыря. Следует отметить, что правильно произвести забор мочи не всегда предоставляется возможным у детей раннего и грудного возраста.
- Бактериологическое исследование (посев мочи на питательную среду). Служит для определения чувствительности микроорганизмов к антибактериальной терапии.
Инструментальные методы диагностики являются менее распространенными, чем лабораторные. В основном используются для уточнения диагноза хронического воспаления мочевого пузыря. Они включают:

УЗИ мочевого пузыря. Может показать утолщение его стенки при наличии воспаления.- Цистоскопию. Назначается обычно при хроническом холецистите в период ремиссии. С помощью данного метода врач может визуально оценить состояние мочевого пузыря (обнаружение аномалий развития, признаков хронического воспаления).
- Цистографию. Принадлежит к рентгеноконтрастному методу.
Для точной диагностики состояния малыша необходимо собрать мочу правильно.
Чтобы это сделать, нужно:
- взять чистый контейнер;
- произвести забор мочи с утра, предварительно выполнив тщательный туалет наружных половых органов;
- брать на исследование среднюю порцию мочи.
Не всегда предоставляется возможность выполнить последний пункт. В таком случае берите любую утреннюю порцию. У детей до года удобно собирать мочу мочеприемником (продаются в аптеке).
Отличие цистита от ОРВИ, простуды и пиелонефрита

При простудных заболеваниях малыш мочится в среднем на пять-семь раз больше обычного. При этом его не беспокоят болевые ощущения во время мочеиспускания. Дети с ОРВИ не страдают недержанием мочи и энурезом.
В случае пиелонефрита синдром интоксикации организма (повышенная температура тела, ухудшение общего самочувствия) будет ярко выраженным. В то время как при цистите у ребенка самочувствие удовлетворительное, он испытывает дискомфорт лишь при мочеиспускании.
Пиелонефрит будет характеризоваться болью в поясничной области (с одной или с двух сторон), которая носит постоянный характер. Также наблюдаются изменения в общем анализе крови, указывающие на воспалительный процесс (при цистите это происходит не всегда), массивная бактериурия (обнаружение в моче большого количества микроорганизмов).
Лечебная тактика при остром течении заболевания
В неосложненных случаях цистита лечение заболевания у детей, как правило, проводится амбулаторно.

Для дезинтоксикации организма и санации мочевого пузыря малышу следует употреблять как можно больше жидкости. Для каждого возраста рекомендованы следующие суточные объемы:
- пол-литра детям до одного года;
- детям раннего возраста (1-3 года) один литр;
- дошкольникам и школьникам более полутора литра жидкости.
Следует отдавать предпочтение жидкостям, которые обладают уросептическими и дезинтоксикационными свойствами. К ним относятся морс слабой концентрации (брусничный, клюквенный), компот из сухофруктов, некрепкий лимонный чай.
Необходимо исключить из детского рациона копченые, маринованные, острые продукты, шоколад. С осторожностью нужно давать мясные блюда.
Грудные дети должны оставаться на грудном вскармливании. Новый вид прикорма при остром цистите вводить нельзя.
Острый цистит, возникший у детей, хорошо поддается лечению уросептическими препаратами (Фурамаг). Антибактериальная терапия назначается при наличии строгих показаний, которые определяет врач (выраженный и длительный синдром интоксикации, массивная бактериурия и т.д.).
Купировать болевой синдром поможет прием спазмолитических средств (Но-шпа).
Лечебная тактика при хроническом течении болезни

У детей хронический цистит лечится по принципам острого воспаления мочевого пузыря (обильное питье, соблюдение диеты и прием лекарственных средств).
Однако стоит отметить, что из всех фармакологических препаратов, используемых при цистите, практически всегда назначается антибактериальная терапия. Прием уросептика рекомендован и в фазу ремиссии с целью профилактики.
В периоде ремиссии показано физиолечение (тепловые процедуры, ионофорез лекарственных средств).
Особое внимание при хроническом воспалении уделяется устранению источника инфекции (лечение вульвовагинита, укрепление защитных сил организма, устранение нейроциркуляторных расстройств мочевого пузыря).
При длительном приеме антибиотиков угнетается нормальная микрофлора кишечника (препараты действуют не только на патогенные микроорганизмы). В связи с этим возникает расстройство пищеварения, аллергия, снижение иммунитета. Чтобы восстановить нормальноную микрофлору специалисты рекомендуют прием пре- и пробиотиков.
Народные методы борьбы с заболеванием

Лечение цистита у детей может проводится в домашних условиях.
Высушенные листья брусники могут использоваться для детей старше двенадцати лет.
Готовится следующим образом: одна столовая ложка сырья заливается одним стаканом кипятка и накрывается крышкой. Через двадцать минут необходимо процедить. Давать детям по одному стакану два раза в сутки.
Для детей младшего возраста (старше одного года) можно использовать высушенный и измельченный корень петрушки. Для приготовления берется пол чайной ложки зелени и один стакан кипятка. Настаивать двадцать минут. Прием из расчета по полстакана 1-2 раза в сутки.
Комаровский о лечении детского цистита
Доктор рекомендует следующее:
- Соблюдение постельного режима.
- Проведение сидячих ванночек (температура до 37 С) с ромашкой, шалфеем, корой дуба. Важно соблюдать температурный режим!
- Диета с преобладанием в рационе фруктов и молока с исключением острого, пряного, копченого.
- Увеличение приема жидкости примерно на половину от обычной потребности для малыша (неконцентрированные морсы и компоты, зеленый чай).
Последствия и профилактика заболевания

Некорректно вылеченное острое воспаление переходит в хроническую форму.
Цистит может стать источником пиелонефрита. Для девочки упорно рецидивирующие воспаления мочевого пузыря могут наложить отпечаток на ее репродуктивную функцию.
Чтобы предотвратить цистит, нужно:
- соблюдать гигиену и своевременно лечить заболевания наружных половых органов;
- избегать переохлаждений;
- укреплять иммунную систему;
- использовать нижнее белье для малышей только из натуральных материалов.
Срок наблюдения за детьми
При острой форме заболевания малыши должны наблюдаться у педиатра в течение месяца. После обострения хронической инфекции срок наблюдения составляет один год. Наиболее часто врачом назначается мониторинг общего анализа мочи.
Педиатры или семейные врачи окажут помощь при цистите. При необходимости посоветуют обратиться за консультацией к другим специалистам.
Встречаются симптомы цистита у детей не так часто, но и это заболевание диагностируют в детском возрасте. Лечить цистит у детей необходимо с учетом специфики течения заболевания и особенностей детского возраста.
Симптомы цистита у детей
Симптомы цистита у детей не сильно отличаются от признаков патологии у взрослых, просто дети не всегда правильно могут описать свои ощущения. Чаще всего у детей бывает острый цистит – именно эту форму патологии обычно встречают врачи. С хроническим циститом у малышей приходится иметь дело в неблагополучных семьях, где дети не получают должного внимания от родителей.
У деток до одного года цистит заметить бывает сложно, поскольку малыши не могут выразить свои ощущения, а плач родители принимают за детский каприз. О заболевании сигнализируют такие симптомы, как повышение температуры тела, плохой аппетит и сон, беспокойство и плаксивость. Характер мочи может измениться – она становится темнее, концентрированнее. Количество мочеиспусканий и их характер также изменяются, однако при ношении памперса это может быть не так заметно.
Симптомы цистита у детей 3-х лет диагностировать легче, поскольку дети сами жалуются на боль внизу живота, а их учащенные визиты на горшок заставляют маму тревожиться о состоянии малыша. Дети при цистите ощущают боль внизу живота, жалуются на малое количество мочи и постоянное желание помочиться.
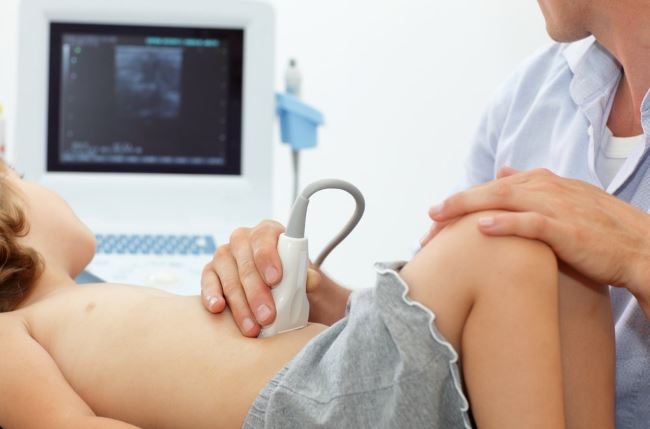
Признаки цистита у детей
Типичные признаки цистита у детей – повышение температуры тела, общая интоксикация организма, неприятные тянущие ощущения внизу живота либо резкая боль, если патология протекает особенно остро.
Воспаление мочевого пузыря чаще всего встречается у девочек, поскольку их уретра немного короче, нежели у мальчиков, и болезнетворные бактерии легче попадают в мочевой пузырь. Появляется цистит у детей с более выраженными и тяжелыми симптомами, если малыши имеют эндокринные патологии, а также страдают дефицитом микроэлементов и витаминов. Причины цистита у детей кроются в проникновении патогенной микрофлоры, также может возникнуть болезнь гематогенным путем.
Часто возникает буллезный цистит у детей – слизистая оболочка мочевого пузыря в этом случае сильно отекает, а вот геморрагический цистит у детей встречается крайне редко, это прерогатива взрослых. Гранулярный цистит у детей встречается в 25 процентах случаев – при этом типе поражения мочевого пузыря его оболочка поражается высыпаниями, словно гранулами, поражающими шейку органа и треугольник Льето.
Диагностика цистита у детей заключается в оценке общего состояния здоровья ребенка, а также анализе его биологического материала. Наиболее показательным является моча, которая непосредственно демонстрирует состояние мочевого пузыря. Также для оценки признаков цистита берут анализ крови, чтобы оценить скорость оседания эритроцитов, показатель кровяных телец и т.д.
Признаки цистита у детей 2 лет и старше оценить гораздо проще, поскольку есть возможность собрать мочу и сделать полноценный анализ, в том числе и бактериальный посев мочи, чтобы выявить конкретного возбудителя и подобрать антибактериальное средство. Цистит у детей 7 лет может стать следствием несоблюдения личной гигиены в учебном заведении, при посещении общественных туалетов и т.д.
Цистит у подростка связывают чаще всего с периодом полового созревания, когда воспаление мочевого пузыря возникает на фоне гормональных перестроек, временного ослабления защитных сил организма.
Лечение цистита у детей
Препараты при лечении цистита у детей подбираются индивидуально, в зависимости от тяжести течения патологии. Если цистит протекает остро, таблетки от цистита у детей подбираются из группы антибактериальных средств. На начальной стадии развития патологии, когда заболевание еще не дает тяжелой симптоматики, антибиотики при цистите у детей могут не понадобиться, с ним справятся более щадящие средства.
Значительная часть терапии при цистите – правильное питание. Диета при цистите у детей имеет важное значение – нужно есть лишь те продукты, которые не раздражают слизистую оболочку мочевого пузыря. Также стоит изменить питьевой режим, ведь ребенок должен получать больше воды, чтобы выводить токсины из организма, которые образуются в результате борьбы с микробами.

Лечение цистита у детей в большинстве случаев требует применения антибиотиков, поскольку заболевание проявляется остро и требует фундаментального лечения до полного исчезновения патогенного микроорганизма из мочевого пузыря. Назначают маленьким детям Флемоксин Солютаб при цистите – он не такой токсичный, как другие. Поможет малышам с воспалением мочевого пузыря и Аугментин при цистите – препарат активно борется с острой формой. Фуразолидон детям разрешено использовать в разведенном виде, индивидуально рассчитывая дозировку по возрасту.
В противном случае лечение острого цистита у детей может быть непродуктивным, и патология грозит рецидивами. Уросептики при цистите – это Канефрон, Уронефрон, Уросепт, листья толокнянки, брусничные ягоды и листья, а также клюква.
Для лечения заболевания дают Канефрон детям при цистите – это препарат растительного происхождения. Лекарство от цистита для детей имеет в своем составе экстракт лекарственных трав, который благоприятно воздействует на слизистую оболочку органа и не приносят вреда организму так, как делают это синтетические препараты. Однако, лечить цистит у детей растительными средствами можно лишь на начальном стадии. Его дают даже грудным малышам, как и Фурадонин детям при цистите, добавляя по десять капель в грудное молоко. Лечить цистит у детей 5 лет можно уже вдвое большей дозой препарата. С этого возраста можно и Монурал детям при цистите – препарат пьют однократно в дозировке 2 гр.
Детям рекомендуют народные средства – будут полезны отвары и настои лекарственных трав. Полезные травы при цистите у детей – тысячелистник, шалфей, золототысячник, зверобой, ромашка. Ванночки при цистите у детей являются отличным средством для детей до трех лет – таких малышей можно до половины погрузить в тазик с теплым настоем шалфея, ромашки и других лекарственных трав.
Лечение цистита у детей народными средствами должно стать вспомогательным методом терапии, поскольку в основе лежат антибактериальные препараты. Обычно требуется лечение цистита у детей в домашних условиях, госпитализация происходит в редких случаях, когда у ребенка появляются тяжелые признаки интоксикации организма. После успешного лечения цистита важно не допустить новых очагов воспаления. Профилактика цистита у детей должна занять важное место в общем укреплении здоровья ребенка.
Плейлист видео про цистит (выбор видео в правом верхнем углу)
Патогенная грибная флора, без каких-либо особых условий, способна нанести огромный вред нашему организму. Она всегда присутствует в нашем организме и часто является причинным фактором развития многих патологий. При нарушении симбиотического взаимодействия (мирного сожительства с нормальной флорой) под влиянием патологических факторов, степень грибковой активности повышается и принцип действия грибковой флоры принимает паразитический характер. В случае ее попадания в моче пузырный резервуар, в нем начинают развиваться воспалительные процессы – кандидозный цистит.

Этиология заболевания
Основной возбудитель заболевания – множественные виды грибков семейства Candida (albicans, tropicalis, parapsilosis, kefir, krusei, lusitaniae, guilliermondii, glabrata, lambica и др. – всего 17 видов). Различные видовые штаммы гриба, в определенных соотношениях, колонизируют сразу несколько отделов ЖКТ, присутствуют на коже, в ногтях, в половой и мочевыделительной системах и полости рта (до 30% у женщин).
Считается, что основным фактором, способствующим развитию кандидозного цистита у мужчин, являются именно половые контакты орогенитального характера, при которых происходит активная колонизация мужских органов кандидозной флорой. Инфекционный процесс обусловлен в основном эндогенными (внутренними) причинами. Однако не исключено заражение из внешней среды (экзогенный путь – из почвы, воды, продуктов, экскрементов).

Сегодня урологи отмечают значительное увеличение пациентов с патологиями грибкового генезиса. В норме, небольшое количество патогенных грибковых представителей присутствует в организме любого человека в неактивной фазе. Их активность сдерживается в организме микробиоценозом (колониями нормальной флоры), что помогает потогенам уклониться от иммунного фагоцитоза.
Грибковый цистит начинает развиваться, когда при определенных патологических процессах в организме нарушается баланс нормальной и грибковой флоры и ослаблена иммунная защита. При нарушении природного равновесия грибковые споры стремительно размножаются, проникая в мочевыводящие пути вызывают их инфицирование (уретральный кандидоз с признаками кандидури в моче), развитие у женщин кандидозного вульвовагинита, а у мужчин кандидозного баланопостита.
Именно эти факторы (в 70% случаев) приводят к поражению слизистой МП, а в 30% случаев, когда поражение носит висцериальный (внутренностное поражение) характер, либо генерализованный (заражение всего организма), развивается симптоматика грибкового кандидозного цистита. Изолированное поражение моче пузырных тканей – очень редкое явление. Как правило, этому должны способствовать определенные причины.
Причины развития
Тем, у кого иммунный фактор находится на должном уровне грибковая форма цистита практически не страшна. Отправная точка развития кандидозного поражения с воспалительным процессом в моче пузырных тканях – снижение фагоцитарной иммунной защиты, на функции которой, влияют множество врожденных и приобретенных факторов:
- Наследственная патология с признаками отсутствия иммунного фагоцитоза, не позволяющая организму выстраивать защитный барьер от болезнетворного влияния (Незелофа синдром) – наиболее вероятная причина развития грибковой инфекции у ребенка.
- Врожденные пороки развития паращитовидных желез и тимуса, относящиеся к генетическим патологиям первичного иммунодефицита (Ди-Джорджи синдром).
- Вирусные инфекции в виде мононуклеоза, гриппа, СПИДа, ВИЧ инфекции, эндемического паротита и различных штаммов гепатита.
- Длительно текущих инфекций – остеомиелитной, туберкулезной, сифилисной и прочих.
- Терминальные стадии хронических заболеваний – сердечно-сосудистых, бронхолегочных, либо урологических.
- Патологии обменных процессов – гипокортицизм, СД, гипотиреоз, избыточный вес (тучность).
- Пристрастие к алкоголю и наркотикам.
- Последствия облучения и ожоговых патологий.
Нередко симптомы грибкового цистита появляются после приема антибиотиков при кишечном кандидозе или лечении опорно-двигательных нарушений, после химиотерапии и приема препаратов цитостатической группы при терапии онкологических и пожилых пациентов, либо как следствие гормонального лечения, используемого для купирования проявлений аллергических реакций.

Способствуют легкому проникновению грибковой инфекции в резервуарную полость пузыря: несоблюдения техник спринцевания, при лечении молочницы (вагинального кандидоза), преждевременно законченное лечение венерологических заболеваний, диагностические и инструментальные процедуры – методики эндоскопического и рентгенологического обследования, либо катетеризация органа при признаках неполного оттока урины.
Клинические признаки
Симптомы грибкового цистита, в отличие от его бактериальной формы, имеют определенные различия. К примеру, при воспалительных процессах в МП, вызванных кандидами, признаки общей интоксикации организма не слишком выражены. Более яркая клиника отмечается в процессах мочевыделительной системы. Это обусловлено недостаточно интенсивным иммунным ответом на грибковую флору, который значительно ниже чем ответ на вирусные и бактериальные инфекции.
При этом, грибковые колонии продолжают активно расти и размножаться, поражая обширные участки тканей. При кандидемии моче пузырного резервуара в его полости образуются множественные грибковые папилломатозные наросты.
Особенно опасны такие выросты в зоне уретрального устья и его полости, что может стать причиной нарушений в оттоке урины, а дальнейший их рост может спровоцировать острую задержку урины и привести к гидронефрозу. Признаки цистита кандидозного вида у всех пациентов не имеют особых отличий, независимо от пола и возраста. Единственное отличие – болевой синдром.
- У женщин – боли жгучие. Проявляются в начале акта мочеиспускания и в конце.
- Боль у мужчин носит постоянный характер и усиливается после мочевыделения.
- Болезненный симптом у детей не зависит от времени мочеиспускания. И до, и после него – болезненность одинакова.

К общим признакам можно отнести:
- Частые походы на унитаз с ощущением неполного мочеиспускания и желания его продолжить.
- Значительное сокращение порций, выделяемой мочи.
- Изменения в консистенции урины (цвет, прозрачность, кровяные включения) и появление специфического запаха.
Период обострения характеризуется:
- повышением температуры тела, общей слабостью и раздражительностью;
- развитием мигреней;
- тяжестью и болью в нижней зоне брюшной полости;
- зудящей и жгучей симптоматикой в промежности;
- воспалительными процессами в вагине.
Иногда грибковое поражение МП ничем не дает о себе знать, протекая бессимптомно. Как клиническая находка, может выявиться при обследовании различных органов полости брюшины. Нередко проявляется параллельно с вагинальной и кишечной молочницей (кандидозом).

Если брать во внимание проявление одних лишь симптомов кандидозного цистита, то и обследование, и лечение заболевания должны быть обусловлены данными дифференциальной диагностики, по которым его можно отличить от неинфекционного, бактериального цистита, либо молочницы.
Диагностическое обследование
Диагностировать кандидозное поражение МП – дело не простое, потому как наличие грибков Candida в моче (кандидурия) отмечается и у совершенно здоровых людей. Если врач допустит ошибку и вместо грибковой формы диагностирует бактериальный цистит, лечение не даст результатов.
Более того, назначение в этом случае антибиотикотерапии, угнетающе действует не только на патогены, но и на естественную полезную флору. Это только усугубит симптоматику болезни и спровоцирует ее хронизацию. При искаженном диагнозе, назначение неадекватной терапии может обернуться непредсказуемыми последствиями.
- С обследования женских гениталий.
- Консультаций терапевтического, гинекологического и урологического характера.
- С выяснения присутствия грибковых, инфекционных и вирусных патологий в анамнезе и приеме медикаментозных препаратов.
- С общего скрининга мочи и крови.
- Выявление антител в крови серологическим анализом.
- Микроскопии посева урины.
- Выявления процессов воспаления методом УЗИ.
Только по результатам обследования, подтверждающим грибковый генезис болезни, врач назначает терапевтическое лечение кандидозного цистита.
Методики лечения грибкового цистита
Какая грибковая форма инфекции спровоцировала воспалительные реакции в структуре МП знает только врач. На основании проведенного обследования он назначает определенную медикаментозную терапию в зависимости от клиники болезни и особенностей ее течения.
Схема лечения грибкового цистита у женщин медицинскими препаратами включает:
- Флуконазола или его аналогов – дифлюкана, фуциса – 1 капсула (150 мг) дважды в сутки;
- Нистатина (в дозировке 1 000 000 ЕД) – от 2-х до 3-х раз в сутки (по индивидуальным показателям);
- Амфолипа (в дозировке 500 ЕД на 10 кг веса) – один раз в сутки внутривенно.
- Для восстановления нормальных показателей температуры – Ибупрофен, либо его аналоги (по 1-й таблетке дважды в сутки).
- Назначения Но-шпы, либо Баралгина для купирования болевой симптоматики в животе и при мочеиспускании – одна, две таблетки трижды в сутки, в зависимости от остроты симптома.
- Устранение признаков отечности ног – мочегонные препараты Торсид или Трифас натощак утром (в дозировке 10 мг).
Особая эффективность в лечении данной патологии отмечается при использовании капельного вливания (инстилляции) в моче пузырную полость противогрибкового препарата Амфотерицина, который способен остановить грибковое размножение на фоне иммунных нарушений. В случае бессимптомного течения заболевания в терапию включают иммуностимулирующие препараты типа Уро-Вакса и витаминно-минеральные комплексы.
Терапевтический курс определяется индивидуально. Обычно он не длиться более 2 недель. Но прерывать лечение в случае полного исчезновения патологических симптомов, не рекомендуется. Пациенты должны пройти полный курс лечения.
В качестве народного лечения применяются различные рецепты фитотерапии в виде сложных сборов и мочегонных настоев. Но все они должны быть одобрены врачом. Следует знать, что применение фитотерапии не гарантирует устранение инфекционно-воспалительного процесса. Растительные средства не оказывают влияние на рост и размножение инфекции, а способствуют лишь снижению инфекционной активности, что не исключает риск развития рецидивов.

Использование натуральных растительных средств является всего лишь хорошим дополнением к основному лечению. Врач может посоветовать приобрести в аптеке готовые урологические сборы или отдельные их компоненты, обладающие бактериостатическим, спазмолитическим, противовоспалительным и мягким диуретическим свойством.
Таким действием обладают – трава толокнянки, спорыша, полевого хвоща, листья и плоды клюквы и брусники, цвет ромашки. На их основе готовятся настои и растворы для внутреннего приема, спринцевания или используют для принятия ванночек.
Возможные осложнения
При цистите, спровоцированном грибковой активностью вполне возможно проявление серьезных осложнений. К развитию воспалительных процессов в моче пузырном органе нередко присоединяется бактериальная флора, с которой организм с ослабленным иммунитетом самостоятельно бороться не в состоянии. Одновременно вылечить и грибковый и бактериальный цистит довольно сложная задача.
Неприятные последствия способны проявиться:
- пиелонефритом;
- гломерулонефритом;
- полной несостоятельностью почечных функций;
- либо генерализованным поражением организма.
Лечить заболевание, при своевременном обращении за медицинской помощью, конечно же проще, чем впоследствии бороться с осложнениями.
Рекомендации по профилактике
Для предотвращения рецидива заболевания или его обострения, следует соблюдать ряд медицинских рекомендаций, которые включают:
- Соблюдение гигиенических правил – чистоты тела и правильного режима (не менее 8 часов отдыха).
- Правильную диету с полноценным рационом, исключающего прием продуктов, раздражающих слизистые ткани МП.
- Занятия спортом для стимулирования иммунитета и укрепления мышечной оболочки МП.
- Своевременное лечение урологических патологий и обследование у врача.
- Прием медикаментов только по рекомендации врача.
Читайте также:


