Как отличить нейродермит от микоза кожи
Одним из трудноизлечимых заболеваний кожного покрова является нейродермит. Болезнь характеризуется схожими с грибком проявлениями: кожными высыпаниями и сильным зудом. Заболевание возникает на фоне нарушения работы ЦНС или при воздействии на организм аллергических факторов. При отсутствии эффективного лечения нейродермит провоцирует грибковые инфекции и переходит в хроническую форму кожного заболевания.
Причины нейродермита
Основные причины возникновения нейродермита носят нервно-аллергический характер. К ним относятся:
- психологическое перенапряжение, нервный стресс;
- генетическая предрасположенность к дерматитам;
- патологии внутренних органов;
- отсутствие нормального питания;
- постоянное нарушение режима сна;
- расстройства иммунной системы;
- аллергические реакции на растения, косметику, продукты питания;
- тяжелая интоксикация человеческого организма.
В 40% случаев кожных заболеваний диагностируется нейродермит. При поражении детей, заболевание проходит самостоятельно после полового созревания. У взрослых нейродермит лечится длительное время и предполагает комплексную терапию.
Виды и симптомы заболевания
Симптомы заболевания зависят от степени, места поражения кожного покрова и причин возникновения болезни. Виды нейродермита и их проявления изложены в таблице:
| Вид | Место локации | Симптомы |
|---|---|---|
| Ограниченный | Шея, локтевые ямки, половые органы |
|
| Диффузный | По всему телу |
|
| Гипертрофический | Внутренняя поверхность бедер, паховые складки |
|
| Линеарный | Сгибы конечностей, полосы между складками |
|
| Остроконечный фолликулярный | Кожа рядом с волосяными фолликулами |
|
| Псориазиформный | Волосистая часть головы, шея |
|

Сухая кожа и постоянный сильный зуд, симптомы заражения грибком.
Характерными симптомами для всех видов недуга являются:
- постоянный, сильный зуд;
- пигментация и утолщение кожного покрова;
- нарушение потоотделения;
- нервозность и бессонница;
- чрезмерная сухость эпидермиса.
Осложнения и последствия нейродермита
Заболевание оказывает негативное воздействие на весь организм человека. Нейродермит способствует:
- апатии и снижению работоспособности;
- нарушению функционирования надпочечников;
- воспалению лимфатических узлов;
- снижению уровня глюкозы в крови;
- понижению артериального давления;
- нарушению работы ЖКТ.
Последствиями недуга становятся:
- нарушение терморегуляции кожного покрова;
- истощение и аутоинтоксикация организма;
- постоянные аллергии.
Отрицательное воздействие нейродермита на человеческий организм ослабляет иммунную систему и нарушает внутреннюю микрофлору. Заболевание осложняется развитием грибковых инфекций. К таким последствиям нейродермита относятся:
- Поражение половых органов и слизистых оболочек полости рта грибком рода Candida.
- Возникновение грибковых инфекций на ногтях, вызванных грибками Trichophyton, Microsporum.
Лечение нейродермита
Для эффективного лечения нейродермита необходимо устранить причины и симптомы заболевания. Поэтому применяется комплексная терапия, которая включает:
- антигистаминные, седативные и укрепляющие медикаменты;
- наружные противовоспалительные, антибактериальные средства;
- народные средства.
Основные медикаменты и их лечебное действие изложены в таблице:
Для предотвращения распространения нейродермита и улучшение состояния кожного покрова используются ванны на основе трав, растительные отвары и мази. Действенным лечебным эффектом обладает мазь из сала и серы. Для ее приготовления необходимо:
- Взять 250 г нутряного сала и 100 г серы.
- Растопить сало на огне и добавить серу.
- Смешать ингредиенты до однородной консистенции.
- Наносить мазь на чистую кожу до полного исчезновения признаков недуга.
Перед использованием средств народной медицины необходимо проконсультироваться с врачом.
Для эффективной борьбы с кожным заболеванием рекомендуется не употреблять продукты-аллергены, носить одежду из натуральных тканей, следить за гигиеной. Для предупреждения и профилактики заболевания необходимо укреплять иммунитет, улучшать жизненный тонус, регулярно отдыхать и не поддаваться психологическому давлению.
Симптомы нейродермита, лечение и причины возникновения
Нейродермит (или дерматит атопический, или нейродермит диффузный) — этохроническое воспалительное заболевание — дерматит аллергический, поражающий кожу людей, имеющих предрасположенность в геноме, а также расстройство иммунного статуса, нервной и эндокринной систем, функционала других органов.
Наличие у пациентов врожденных аномалий сердца, косолапости, грыж, катаракты и т. п. также свидетельствует о наследственном факторе атопического дерматоза. Нейродермит имеет упорный хронический, часто рецидивирующий характер, отличающийся по форме в зависимости от возраста, причин, симптоматики, а также от сезона года.

Что это такое?
Нейродермит – воспалительное кожное заболевание, возникающее вследствие эндогенных (протекающих внутри организма) причин. Он встречается преимущественно в детском и подростковом возрасте, нередко приобретает хронический характер и является одним из самых распространенных дерматологических заболеваний на планете.
Причины развития болезни
Нейродермит не относится к заразным заболеваниям. Зачастую его первопричиной оказывается генетическая предрасположенность к аллергии. Отреагировать болезнью человеческий организм может на любой раздражитель – от шерсти домашнего питомца до любимого косметического средства.
Распространенными причинами возникновения нейродермита специалисты считают:
- нервно-психические расстройства здоровья;
- лекарственные препараты;
- климатические факторы;
- работа во вредных условиях и другие раздражающие факторы;
- нерациональное питание, общее токсическое загрязнение организма;
- продолжительные психоэмоциональные, умственные и физические перегрузки, депрессии;
- глубокие нарушения функционирования иммунной, центральной и периферической нервной систем, вегето-сосудистый синдром;
- источники хронической инфекции, очаги воспалений в организме и бактериальные скопления на коже;
- заболевания ЖКТ, связанные с расстройством процессов ферментации, сбои в эндокринной системе, ЛОР-заболевания;
- генетическая обусловленность склонности к различным аллергическим реакциям, что доказано большой интенсивностью заболеваний близких родственников и однояйцевых близнецов;
- эндогенные факторы — загрязненное состояние окружающей внешней (уличной) и внутренней (внутри помещений) среды, способное вызвать гиперреактивность кожи.
Несмотря на разнообразие факторов, провоцирующих развитие нейродермита, дерматологи считают, что болезнь запускает аллергический механизм. При первой встрече с аллергеном организм вырабатывает антитела к новому для себя соединению, но во второй раз антитела соединяются с организмом и разносятся кровотоком ко всем тканям и органам и разрушают мембраны их клеток.
В процессе дегрануляции происходит выброс активных веществ, среди которых находится гистамин. Это вещество вызывает покраснение и уплотнение кожи, повышение местной температуры и чувство зуда или жжения. В случае вторичного инфицирования повышается температура тела.
Поражение нервной системы как причину возникновения нейродермита ученые объясняют дисфункциональностью периферических нервных волокон. Поэтому больного начинает донимать сильный зуд, а на теле появляются высыпания. Желание почесать кожу приводит к ее травмированию, увеличению интенсивности зуда и отечности тканей.

Классификация
Нейродермит – это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
- Диффузный нейродермит. Для этой формы характерно возникновение множественных очагов поражения. Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо. В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие. Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками.
- Ограниченный нейродермит. Этому типу нейродермита свойственно появление на поверхности кожи покрытых узелковыми новообразованиями бляшек на шее, в коленных и локтевых сгибах, в промежности, на половых органах. При этой разновидности болезни нередко отмечается симметричное расположение бляшек. Как правило, они появляются одновременно на обоих локтях, коленях, стопах.
- Декальвирующий поражает покрытые волосами области тела, вызывая постепенное выпадение волос.
- Линеарный нейродермит. Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
- Фолликулярный: образуется на волосистых частях тела в форме высыпаний, имеющих вид остроконечных папул.
- Псориазиформный нейродермит. В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
- Гипертрофический: выражается в припухлостях в области лимфоузлов, чаще всего паховых.
Каждый вид нейродермита приносит ощутимый дискомфорт человеку, поэтому лечение требуется без промедления.

Симптомы нейродермита
Основные симптомы нейродермита у взрослых и детей характеризуются сыпью, зудом, невротическими расстройствами, покраснениями, шелушением. Причем, область распространения заболевания может быть разнообразной в зависимости от конкретной его разновидности.
При нейродермите значительно снижается функция надпочечников, поэтому кожа может заметно потемнеть. Человек теряет вес, что негативно сказывается на общем состоянии организма. Давление понижается, возрастает утомляемость, апатия и слабость, снижаются секреция желудочного сока и уровень глюкозы в крови. Нейродермит иногда приводит к лимфадениту (воспалению лимфатических узлов), ухудшающему деятельность многих органов.
Необходимо отметить тот факт, что симптомы нейродермита наиболее ярко проявляются в зимнее время года и в вечернее время суток, а летом, наоборот, ощущаются заметные улучшения. Нейродермит на руках приносит наибольший дискомфорт, так как из-за влаги и частых механических воздействий заболевание только усугубляется.
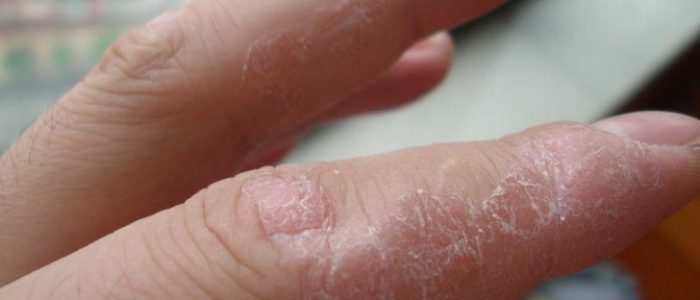
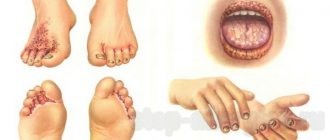
Как выглядит нейродермит, фото
На фото ниже показано, как проявляется заболевание у взрослых и детей.

Как правильно диагностировать?
Диагностика нейродермита проводится врачом-дерматологом при первом же посещении. Для этого достаточно жалоб пациента и осмотра его тела. Чтобы подтвердить диагноз, пациенту могут быть назначены лабораторные и биохимические исследования: его кровь проверяется на количество лейкоцитов и эозинофилов.
У большинства больных обнаруживается эозинофилия и лейкоцитоз, а при иммунологических исследованиях – повышенное количество иммуноглобулинов IgE. При присоединении вторичных заболеваний лечение нейродермита и его симптомов может корректироваться в соответствии с общей клинической картиной.

Чем лечить нейродермит?
Часто нейродермит лечится очень усечено и внимание придается только кожным проявлениям. На купирование которых направляется местное лечение. Однако, стоит рассматривать процесс в комплексе и придавать внимание всем этапам лечения.
Общие рекомендации при нейродермите которые можно выполнять в домашних условиях:
1) Самое главное – прекратить постоянное расчесывание кожи. Никакое лечение не будет эффективным, если больной продолжает расчесывать очаги поражения. Для этого:
- коротко стричь ногти
- на ночь в период обострения одевать на руки хлопхатобумажные перчатки или спать в хлопчатобумажной пижаме. Это уменьшит непроизвольные расчесы во время сна.
2) Очень важно избегать контактов с аллергенами, вызывающими обострение. Для этого:
- необходима гипоаллергенная диета
- новую одежду следует предварительно стирать.
- надо пользоваться стиральными порошками на основе мыла
- одежду следует тщательно полоскать
- ежедневно проводить в доме влажную уборку
3) Уменьшить сухость кожи. Для этого:
- использовать кремистое мыло и моющие средства с увлажняющим эффектом.
- водные процедуры должны быть кратковременными (5-10 мин), в теплой (не горячей) воде.
- после мытья или плаванья в бассейне следует наносить на тело крем или молочко для тела.
- следует носить просторную одежду из чистого хлопка.
- желательно отказаться от шерстяной одежды и шерстяных одеял, заменив их на одежду и одеяла из других материалов.
Тактика лечения при нейродермите направлена на устранение нарушений, спровоцировавших развитие патологического процесса, а также на предупреждение рецидивов и пролонгирование ремиссий. [adsen]
Медикаментозное лечение
Противоаллергическая ниша терапии подразумевает использование антигистаминных, в большинстве случаев 2 и 3 поколений препаратов, которые обладают менее тормозящим ЦНС действием и вместе с этим стабилизируют тучные клетки и одновременно блокируют влияние гистамина, но и препараты первого поколения пока еще активно применяются. Они оказывают относительно быстрый эффект и дают сонливости, что впрочем даже неплохо при наличии зудящего дерматоза.
- Первое поколение: Фенистил в таблетках или каплях (Демитенден), Тавегил (Клемастин), в таблетках или инъекциях Пипольфен (Прометазин), Фенкарол (Хифенадин), Супрастин (Хлорпирамин).
- Препарат второго поколения – Кетотифен (Задитен) предпочтителен при сочетаниях кожного процесса с бронхообструкцией.
- Лекарственные средства третьего поколения: Астелонг, Астемизол, Акривастин, Ацеластин, Аллергодил, Гисталонг, Гистим, Кларитин, Кларисенс, Лоратадин, Левокабастин, Семпрекс, Телфаст, Терфенадил, Теридин, Цитеризин, Эбастин.
Глюкокортикоиды применяются при тяжелом течении распространенного процесса в периоды обострения или наличия аллергических осложнений в виде острых аллергических реакций (крапивницы, отека Квинке).
- Естественные: кортизон, гидрокортизон.
- Полусинтетические ГКС: дексаметазон, триамцинолон, преднизолон.
Лечение мазями с глюкококртикоидами проводится один раз в сутки. Наносятся тонким слоем, не втираются. При курсовом приеме не вызывают побочного системного лдействия (синдрома Иценко-Кушинга. надпочечниковой недостаточности, атрофии кожи и сахарного диабета). При приеме годами постепенно снижается собственный выброс надпочечниковых гормонов и развиваются системные побочные эффекты.
Основная задача негормональных препаратов – подсушить кожу (Цинковая мазь или паста, Ски-дерм) и оказать смягчающее действие (Гистан). Однако часть препаратов обладает и противовоспалительным действием (Апилак), препараты на базе дегтя и ихтиола), а также снижает зуд (Элидел, Глутамол). Также пользуются заживляющими мазями (Бипантен, Пантенол).
Аутосыворотки изготавливаются из крови самого больного, которая собрана на пике обострения нейродермита. Таким образом, пациент получает антитела против аллергенов.

Физиотерапевтическое лечение
Очень хорошо себя зарекомендовала при лечении нейродермита такая процедура, как светолечение (с использованием кварцевой лампы, УФО или селективной фототерапии). Селективная фототерапия, предусматривающая использование УФ-лучей с длиной волны 315-320 нм показана пациентам, страдающим нейродермитом, только в период ремиссии заболевания. Длительность курса лечения – 15-20 процедур.
Также в качестве физиотерапевтического лечения при нейродермите дерматологи рекомендуют криомассаж (использование жидкого азота) и облучение очагов поражения медицинским лазером.
Вместе с тем очень благотворно воздействует на организм пациентов санаторно-курортное лечение (побережье Черного и Мертвого морей).
Народные средства
На основе натуральных компонентов, можно приготовить различные домашние средства для успешной борьбы с кожным недугом. Это:
- Примочки, ванночки, обтирания. Для различной обработки воспаленных участков кожи и для примочек, идеально подойдут отвары трав, с противовоспалительным и успокаивающим эффектом. Хорошо зарекомендовали себя: ромашка, череда, душица, крапива, хвоя, чабрец, подорожник, мята. Можно делать как однокомпонентные настои так и отвары из сбора трав.
- Крема, мази. Наиболее часто для приготовления мази в качестве жирной основы берут свиной жир/сало, его нужно предварительно растопить и добавить очищенной серы до получения однородной массы. Перед применением хорошенько очистите пораженные зоны с помощью детского мыла.
- Еще один домашний рецепт мази, который готовиться из любого птичьего жира, пчелиного воска, и березового дегтя. Все компоненты смешать, поместить в керамическую емкость и оставить на 4 ч. в теплом месте или на разогретой поверхности.
- Компрессы. Весьма положительно зарекомендовала себя при лечении недуга голубая глина, которую с легкостью можно приобрести в аптеке или косметическом магазине. Глину нужно смешать с морской солью в одинаковых пропорциях, подмешать воды и эту кашицу ровным слоем нанести на пораженные участки. Дальше необходимо дождаться, когда смесь высохнет, и аккуратно смыть теплой водой.
Правила питания
Диета при нейродермите у взрослых предполагает отказ от соли, острой и пряной пищи, продуктов, содержащих большое количество углеводов. В остром периоде из рациона исключают продукты питания с высоким индексом аллергической активности:
На период обострения следует отказаться от употребления жирных сортов мяса и рыбы, фаст-фуда, консервов, продуктов, содержащих искусственные красители и ароматизаторы.
Упор в питании делается на соблюдение молочно – растительной диеты. Полезно употреблять свежие овощи и фрукты, салаты с растительным маслом, кисломолочные продукты. Рекомендуется пить больше жидкости (до 2-х литров в день). В рацион включают отварное диетическое мясо, каши, овощные пюре, нежирные бульоны. Сахар лучше заменить ксилитом или сорбитом. Из напитков предпочтительнее зеленый чай, отвар шиповника, компоты, минеральная вода.

Профилактика
Профилактика нейродермита выглядит так же, как и профилактика любого заболевания. Правильное сбалансированное питание, умеренные физические нагрузки, закаливание и повышение иммунитета, избегание стрессов. Дерматологи советуют людям, склонным к дерматологическим заболеваниям, носить одежду из натуральных материалов, не раздражающих кожу, чтобы не спровоцировать развитие болезни.
Прогноз
Поскольку нейродермит не грозен опасными осложнениями, то и прогнозы — самые благоприятные для жизни, хотя полное выздоровление наступает не во всех случаях. Когда причина нейродермита кроется в глубоких аллерго-генетических структурах, то исключить рецидивы невозможно, потому как лечебные мероприятия могут охватить не все проявления болезни.
Диффузный нейродермит с выраженными обострениями может привести к долговременной утере работоспособности. Ограниченный нейродермит не имеет обыкновения переходить в диффузный, потому и прогноз его много благоприятней.
Псориаз по своей симптоматике схож с многими заболеваниями, поэтому при постановке диагноза большую значимость представляет дифференциальная диагностика. Как отличить псориаз от других кожных заболеваний?
Похожие болезни
Псориаз — это неинфекционное кожное поражение, которое встречается всего у 5% населения Земли. Несмотря на это, его часто путают с другими дерматологическими диагнозами, ведь все они имеют схожие признаки и причины, однако лечатся совершенно по-разному.

С псориазом можно спутать:
- лишай;
- экзему;
- грибковые инфекции;
- дерматит;
- вторичный сифилис;
- системную красную волчанку;
- рак кожи;
- себорею.
Чем отличается от других кожных заболеваний?
При экземе, как и при псориазе, очаги поражения появляются на локтях, коленях, голенях, волосистой части головы чаще, чем на других частях тела. Пораженная область также зудит, воспаляется, человек испытывает жжение.
Отличительные признаки экземы:
- после отшелушивания чешуек остаются ярко-красные пятна;
- высыпания мокнущие;
- нет четких границ очагов воспаления;
- шелушения занимают меньшую площадь;
- поражаются преимущественно мягкие ткани (внутренние сгибы локтей, колен).
При дерматите чешуйки кожи на воспаленных участках имеют желтый цвет, в то время как для псориаза характерны белесые или серые высыпания.
Дерматит не приносит дискомфорта: человек обнаруживает заболевание только по характерным внешним признакам. Слабости обычно нет, работоспособность сохраняется. Однако сыпь может сопровождаться гноетечением и отечностью.

Для себореи свойственно появление пятен правильной формы (часто округлой или овальной) с четко выраженной границей. У пациентов с псориазом обнаруживаются очаги рваной формы.
При себорейном дерматите никогда не образуются бляшки, но часто появляются желтоватые плотные корочки с блестящей жирной поверхностью. Их структурность можно только прощупать, потому что внешне они не просматриваются.
Главное отличие — место поражения. Себорейный дерматит локализуется на лице, за ушами, на шее, но не переходит на тело.
Атопический дерматит поражает участки с тонкой кожей:
При этом очаги воспаления ярко-красные, но при нажатии бледнеют, в то время как при псориазе высыпания розовые.
Отличительная особенность — поражение ступней. Атопический дерматит часто обнаруживается на ступнях, чего никогда не происходит при псориатическом поражении кожи.
При аллергии пациента беспокоит постоянный сильный зуд, в то время как поверхность высыпаний не отличается от здоровой кожи на ощупь. При псориазе пятна шелушатся, и кожа вокруг них становится сухой.
Аллергические высыпания не имеют четких контуров, могут быть мелкими и крупными, но практически никогда не превращаются в бляшки, волдыри, гнойные образования, потому что человек вовремя реагирует на аллергию из-за сильного зуда.

Лишай поражает слизистые оболочки, половые органы, подмышки, проявляется в виде разного цвета пятен (от красного до темно-синего). Чешуйки и корочки, которыми покрываются пятна, при повреждении отслаиваются легко, обнажая кожу, близкую по цвету со здоровой.
При псориазе же отслоение чешуек сопровождается образованием пленки и выделением небольшого количества крови.
Псориаз и нейродермит очень похожи и даже врачи не всегда могут их дифференцировать без проведенных исследований.
Основной признак, который может помочь дерматологу не ошибиться с диагнозом, — выраженный дискомфорт, на который жалуется пациент. При нейродерматите больного беспокоит сильный зуд даже при небольших пятнах, но при расчесывании не наступает облегчение.
Интересно, что нейродермит может возникнуть как осложнение псориаза.
Микоз может поражать не только кожу, но и ногти. Причем, микотические бляшки всегда очень плотные, грубые, внешне похожие на мозоли или натоптыши. Местами локализации грибковых поражений обычно оказываются те, где кожа больше всего подвержена натиранию и давлению, а также области вокруг ногтей.
Грибковые бляшки сухие, прогрессируя, покрываются трещинками и желтыми чешуйками. При надавливании возникает боль.
Отличительной чертой микоза является неприятный запах, исходящий от участков поражения.

Перхоть на голове (она же — себорея, себорейный дерматит) появляется в результате чрезмерной выработки кожного сала и имеет вид сухих чешуек белесого или желтоватого цвета. В отличие от псориаза, себорея поражает только волосистую часть головы, но не затрагивает шею, околоушные области и другие части тела.
При этом себорейные чешуйки легко отходят от кожных покровов, не вызывая боли, дискомфорта, выделения гноя или крови.
Отличия от парапсориаза
Парапсориаз — это хроническое поражение кожи, при котором присутствуют признаки нескольких заболеваний:
Парапсориаз и псориазы схожи клиническими проявлениями, неясной этиологией, однако существенный отличительный признак — видимые симптомы поражений сосудов, т.е. ухудшение проницаемости капилляров.
При парапсориазе часто поражаются лицо и волосистая часть головы, а локтевые и коленные сгибы обычно остаются нетронутыми.
Практически все кожные заболевания имеют схожую симптоматику, поэтому очень важно вовремя поставить диагноз и начать лечение, чтобы заболевание не приобрело хроническую форму. Сделать это точно может только врач, проведя ряд исследований, поэтому при появлении сыпи на коже и зуда нужно немедленно пойти к дерматологу.
Полезное видео
Предлагаем посмотреть видео о том, как отличить псориаз от других кожных заболеваний:
Как отличить экзему от грибка
Как отличить экзему от грибка
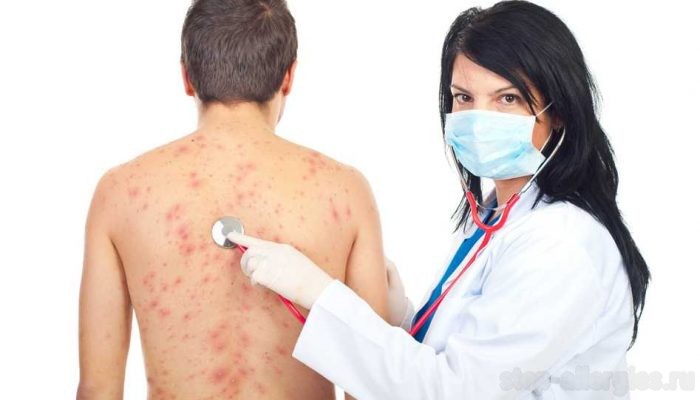
Одними из самых распространенных заболеваний в дерматологии являются псориаз, экзема, грибок (микоз). Каждая из этих болезней имеет свою этиологию, патогенез, симптомы и лечение. Проведение дифференциальной диагностики очень важно для последующего лечения и скорейшего выздоровления.
Первое, чем различаются псориаз, экзема и микоз между собой, — это этиология. Псориаз относится к неинфекционным, хроническим заболеваниям кожи. В его развитии микроорганизмы не играют большой роли, в связи с чем он не является заразной болезнью. Псориаз от экземы отличается тем, что точная этиология этой болезни не установлена. В основе его развития лежат аутоиммунные нарушения.
Усиленное деление клеток эпителия и ороговение обусловлены активностью иммунных клеток. Это только одна из теорий. Вторая версия базируется на том, что в основе развития болезни лежат нарушения роста и созревания кератиноцитов. Предрасполагающими факторами являются следующие:
- генетическая предрасположенность;
- контакт с химическими соединениями;
- наличие тонкой и сухой кожи;
- слишком частое мытье тела;
- инфекционные заболевания;
- наличие ВИЧ-инфекции;
- прием антидепрессантов, бета-блокаторов, противосудорожных средств;
- стресс;
- травмы;
- аллергические реакции.

Разница между псориазом и грибковыми заболеваниями в том, что последние имеют инфекционную этиологию. Возбудителями микоза являются различные микроскопические грибки (Candida, Trichophyton, Pityrosporum). Многие грибковые заболевания заразны. В эту группу входят эпидермофития, эритразма, микроспория. При трихофитии источником инфекции является больной человек или животное.
К факторам передачи относятся предметы домашнего обихода. Инфицирование микроспорией возможно контактным способом. Грибковые болезни, вызванные сапрофитными (дрожжевыми или дрожжеподобными) грибками, развиваются при воздействии различных пусковых факторов (повышенной потливости, снижении иммунитета, наличии тяжелых заболеваний сердца, почек, нарушении питания). Актиномикозом чаще болеют лица, занимающиеся сбором урожая, и контактирующие со злаковыми культурами.
Не каждый знает, чем отличается экзема от псориаза и микозов. Выделяют следующие причины развития этого незаразного, воспалительного заболевания кожи:
- наличие очагов гнойной инфекции на коже;
- аллергия на грибковые заболевания;
- себорейный дерматит;
- воздействие кислот, щелочей и других агрессивных соединений;
- вредные профессиональные факторы;
- варикозную болезнь;
- наличие сикоза;
- наличие чесотки.
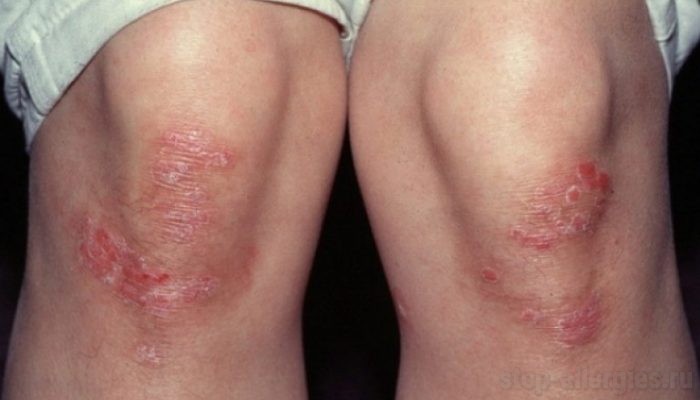
Экзема и псориаз различаются по клиническим признакам. Псориаз бывает точечным, монетовидным и каплевидным. При этой кожной болезни чаще всего поражаются следующие участки тела:
Псориаз бывает пустулезным или не пустулезным. Чаще всего диагностируется простая, бляшковидная форма заболевания. Она характеризуется утолщением кожи, формированием серебристых бляшек, покрытых чешуйками. При псориатической эритродермии определяется покраснение обширных участков тела.
Отличием экземы от псориаза является то, что кожа поражается преимущественно на сгибательных (внутренних) поверхностях.
При истинной экземе наблюдается покраснение кожи и образование мелких везикул. Элементы сыпи быстро вскрываются. На их месте образуются эрозии. Характерно выделение серозной жидкости и мокнутие. Особенность истинной экзема заключается в полиморфизме сыпи. При этом заболевании часто наблюдается зуд.
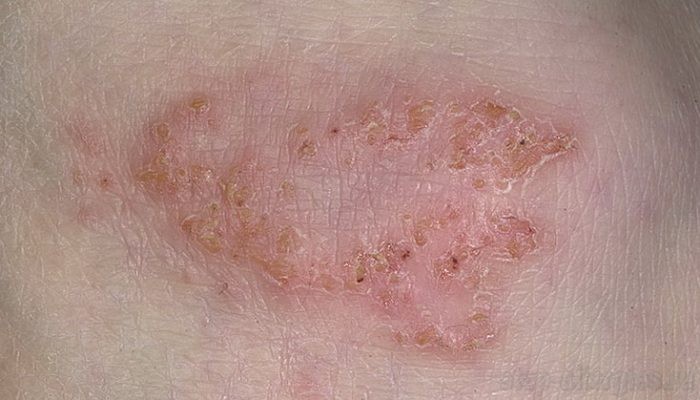
Микробная экзема развивается на месте трофических язв, гнойников или ссадин. На коже образуются очаги, состоящие из гнойных корок, мокнущих эрозий, папул и везикул. Очаги крупные с четкими границами. Они склонны к слиянию. Себорейная экзема образуется в области лица, груди, живота, между лопатками. При ней на коже появляются бляшки, состоящие из шелушащихся красных пятен с желтыми папулами.
При грибковых заболеваниях симптомы определяются основной болезнью. При разноцветном лишае на теле формируются розовые пятна, которые затем меняют свой окрас на коричневый, красный или бурый. Они никогда не появляются на ладонях, стопах и голове. Пятна расположены хаотично. Больных беспокоят зуд и шелушение. При стригущем лишае (трихофитии) возможны: выпадение волос, изменение ногтей и поражение гладкой кожи.
В последнем случае кожа приобретает синюшный оттенок с тонкими, мелкими чешуйками серого цвета. Чаще страдает кожа ягодиц, внутренней стороны бедер, локтей и предплечий. При актиномикозе на коже образуется инфильтрат с выраженной грануляцией по краям. Таким образом, экзема от псориаза отличается следующим:
- сопровождается мокнутием;
- имеет иную этиологию;
- чаще всего поражает участки с тонкой кожей;
- наличием корочек;
- менее четкими контурами очагов;
- интенсивным зудом и жжением.

Только опытные врачи знают, чем отличается экзема от грибковых болезней и псориаза. Псориаз и экзема требуют разного подхода к лечению. При псориазе применяются:
Для улучшения питания кожи назначаются витамины группы B и аскорбиновая кислота. Больные должны придерживаться диеты. В качестве местного лечения используются различные мази и примочки. При себорейной экземе большое значение имеет правильный уход за кожей. Больные на время должны отказаться от посещения саун и бань. Используются следующие мази: серная, салициловая, серно-резорциновая.
Как отличить экзему от грибка
Микотическая экзема представляет собой сочетание грибкового поражения кожи и аллергической реакции, спровоцированной возбудителями заболевания. Чаще всего она поражает кожу стоп, ладоней, голеней, складок между пальцами и носит хронический характер.
Содержание
В большинстве случаев заболевание возникает после травм или какого-либо повреждения целостности кожи в результате развития различных типов микозов, кандидозов, лишая.
Первоначально грибы проникают в раны или трещины кожи и при наличии благоприятных условий начинают размножаться в ней. Поскольку сами микроорганизмы, выделяемые ими токсины и продукты жизнедеятельности чужеродны человеческому организму, он начинает активно с ними бороться, что может привести к сенсибилизации и, соответственно, аллергическим реакциям в виде экземы. Именно поэтому грибковая экзема в большинстве случаев возникает на тех участках тела, которые чаще всего поражаются грибками после ослабления иммунитета, перенесения стресса, возникновения проблем с эндокринной и нервной системами.
Заболевание проявляет себя возникновением вокруг пораженного участка кожи ран, округлых высыпаний, цвет которых колеблется от розового до серого, и узелков, постоянно причиняющих больному дискомфорт из-за сильного зуда.
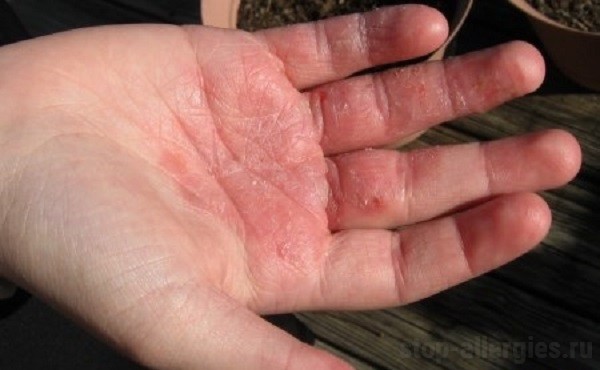
Иногда узелки могут самостоятельно вскрываться, в таких случаях под ними открывается мокнущая поверхность с гнойным отделяемым, но со временем все элементы сыпи покрываются небольшими чешуйками или желтыми корками.
Поскольку в каждом отдельном случае вид и характер терапии подбирается индивидуально, самолечение недопустимо, оно может лишь усугубить течение болезни или привести к рожистым осложнениям. Лечение микотической экземы всегда должно быть комплексным, поскольку необходимо бороться не только с проявлениями аллергии, но и с причиной ее возникновения – возбудителями микозов и кандидозов. В этих целях пациентам назначают:
- Противогрибковые средства. В легких случаях обычно достаточно применения кремов или мазей (Мифунгар, Ламизил, Микосептин, Экзодерил и пр.), но распространенные микотические процессы устраняются только путем системной терапии такими препаратами, как Тербинафин, Флуконазол, Итраконазол.
- Противоаллергические и антигистаминные средства (Тавегил, Супрастин, Зиртек, Эриус, Кларитин, Диазолин и т.д.).
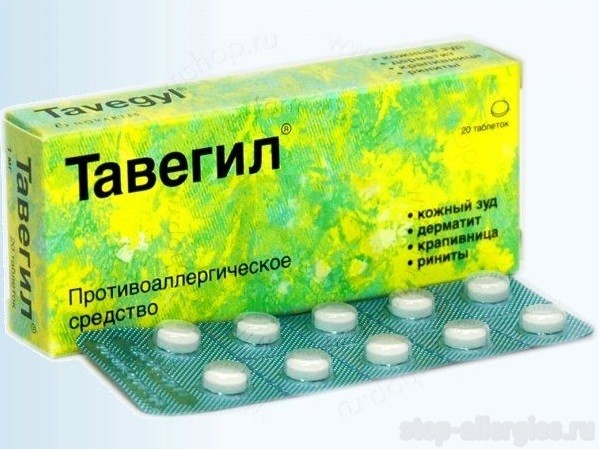
При наличии эндокринных нарушений, которые спровоцировали развитие аллергической реакции, показано лечение грибковой экземы кортикостероидами в виде мазей или инъекций, но они не применяются при обострениях микозов, поскольку гормоны провоцируют быстрый рост и мутацию грибов.
Не менее важным, чем медикаментозная терапия, является внимательное отношение к своему состоянию. Поэтому больным нужно прикладывать максимум усилий, чтобы дополнительно не травмировать кожу, и соблюдать следующие рекомендации:
- избегать контакта с бытовой химией;
- закрывать пораженные участки тела одеждой;
- минимизировать количество стрессовых ситуаций и нервных перенапряжений.
Также необходимо регулярно обрабатывать образовавшиеся чешуйки и корки раствором борной кислоты и заживляющими препаратами. Скорейшему выздоровлению способствуют ванночки с добавлением слабых растворов антисептиков, питьевой соды или трав (ромашки, череды и пр.).
Поскольку микотическая экзема является вариантом аллергии, чрезвычайно важно исключить из повседневного обихода все возможные аллергены, контакт с которыми может усугубить течение болезни. Поэтому пациентам рекомендуется придерживаться гипоаллергенной диеты, подразумевающей отказ от шоколада, специй, жирной пищи, яиц, цитрусовых, орехов и т.д.
- Аллергия 325
- Аллергический стоматит 1
- Анафилактический шок 5
- Крапивница 24
- Отек Квинке 2
- Поллиноз 13
- Астма 39
- Дерматит 245
- Атопический дерматит 25
- Нейродермит 20
- Псориаз 63
- Себорейный дерматит 15
- Синдром Лайелла 1
- Токсидермия 2
- Экзема 68
- Общие симптомы 33
- Насморк 33
Как отличить экзему от грибка
Грибковые микроорганизмы часто поражают кожу человека, но иногда они появляются в сочетании с другими патологиями, в частности, аллергическими реакциями. Грибковая экзема на руках объединяет дерматический недуг, спровоцированный различными видами микозов, и воспаление кожных покровов, вызванное аллергией на инфекцию или другие раздражители. Это заболевание сопровождается неприятными симптомами и может довольно быстро перейти в хроническую форму, требует длительного лечения.
Основные характеристики и причины заболевания
Существует около 500 различных видов грибковых микроорганизмов, способных спровоцировать микотическую экзему.
Главные характеристики, причины и места локализации заболевания описаны в таблице:
- плесневые грибки;
- кандидоз;
- возбудитель узловатой трихоспории;
- стригущий и разноцветный лишаи;
- возбудители грибков ногтей, стоп, головы;
- сенсибилизационная реакция организма на раздражители.
- гормональный сбой;
- медикаментозные средства (антибиотики, иммуносупрессоры);
- аллергическая реакция;
- патологии нервной системы;
- генетическая предрасположенность;
- авитаминоз, дефицит микроэлементов;
- заболевания эндокринной системы;
- ослабленный иммунитет;
- перманентный стресс;
- несоблюдения правил гигиены.
- кожа на руках;
- ладони;
- места нарушения кожного покрова;
- пальцы на ногах;
- стопы;
- складки между пальцами;
- кожные покровы голеней.
- нарушение целостности кожных покровов (трещины, травмы, раны);
- попадание одного из типов микоза;
- размножение грибковых микроорганизмов;
- сенсибилизационная реакция на грибковую или бактериальную инфекцию;
- выработка антител к чужеродным микроорганизмам;
- аллергия;
- поражение кожного покрова;
- симптоматика заболевания.
- острое;
- хроническое.
Симптоматика заболевания
Микотическая экзема имеет сильно выраженные проявления, которые доставляют массу неудобств эстетического и физиологического характера. Они характеризуются симптоматикой грибкового и аллергического заболевания одновременно. Основные симптомы патологии:
- покраснение, зуд, жжение кожных покровов;
- серовато-розовые круглые или фасетчатые пятна на коже с четкими контурами;
- высыпание, характеризующееся небольшими, припухлыми узелками с жидкостью внутри;
- самопроизвольное вскрытие узелков;
- мокнутие, влажность в местах поражения кожных покровов;
- длительное время незаживающие эрозии;
- гнойные выделения;
- отечность кожных покровов в местах поражения;
- чешуйчатость, образование желтых или розовых корок;
- распространения на близлежащие участки;
- отмирание ороговевших тканей;
- рецидивирование.
Вернуться к оглавлению
Методы диагностики заболевания
Микотический дерматит иногда сложно отличить от обычного грибка самостоятельно, так как симптоматика заболеваний очень похожа. Но для врача диагностика не составляет проблемы. Для точного определения патологии и вида возбудителя проводятся следующие методы исследования:
- сбор анамнеза;
- визуальный осмотр;
- физикальное обследование;
- лабораторные анализы крови и мочи (общие, биохимические);
- посев содержимого узелков на микроорганизмы.
Вернуться к оглавлению
Лечение грибковой экземы
Лечение заболевания в первую очередь направлено на борьбу с микозом, аллергией, укрепление иммунной системы. Для этого используются различные методы:
- медикаментозные средства в виде таблеток и инъекций;
- лекарственные препараты локального действия;
- народные средства.
При наличии провоцирующего фактора эндокринного характера назначается дополнительное лечение. В этом случае применяются кортикостероиды. Чтобы не усугубить течение заболевания, следует внимательно следить за своим состоянием и придерживаться определенных правил:
- избегать эмоциональных стрессов;
- не контактировать с бытовыми химическими средствами;
- закрывать пораженные участки тела стерильной одеждой;
- не контактировать с животными;
- избегать попадания прямых солнечных лучей;
- избегать контакта с горячими и холодными предметами;
- принимать витаминные и минеральные комплексы;
- тщательно следить за гигиеной;
- исключить потенциальные аллергены (грибы, цитрусовые, рыбу, шоколад, яйца, специи, орехи, жирную пищу, молочную продукцию).
Лечить микотическую экзему придется долго — от 2-х до 6-ти месяцев, применяя комплексную терапию.
Микоз можно лечить при помощи народной медицины, предварительно проконсультировавшись с лечащим врачом. Народные средства используются как вспомогательная терапия для борьбы с заболеванием. На основе различных трав и растений делают ванночки, мази и кремы для локального применения, а также настойки и отвары — для перорального. С этим видом терапии следует проявить особую бдительность, поскольку многие растения могут вызывать аллергию у отдельных людей.
Народные средства основываются на различных органических элементах:
Как предупредить развитие заболевания?
От грибковой экземы не так просто избавиться. Даже если исчезли все следы заболевания, оно может напомнить о себе в любой момент, как только появятся благоприятные условия. Чтобы этого избежать, нужно придерживаться определенных профилактических мер:
- избегать стрессов и эмоционального перенапряжения;
- следить за личной гигиеной;
- своевременно дезинфицировать раны, порезы и царапины на теле;
- не использовать чужие гигиенические средства;
- не ходить босиком в общественных местах;
- не принимать антибиотики без назначения врача;
- употреблять достаточно витаминов и минералов.
Также следует носить одежду из натуральных тканей, сбалансировано питаться, заниматься сортом. В то же время не следует злоупотреблять солнечными ваннами, нужно исключить контакт с бытовой химией, стараться избегать травм, простудных и инфекционных заболеваний. При обнаружении малейших признаков кожной патологии следует незамедлительно обратиться к врачу, поскольку самолечение, скорее всего, окажется неэффективным, а только усугубит ситуацию.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу " Москва без аллергии". В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
Читайте также:


