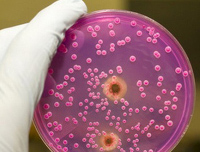
Кандидоз этиология клиника диагностика лечение профилактика
Этиология. Вызывается различными видами дрожжеподобных грибов рода Candida и прежде всего C. albicans. Все эти грибы образуют псевдомицелий, не имеющий общей оболочки и перегородок и состоящий из удлиненных клеток, соприкасающихся узким основанием.
Патогенез. Candida являются сапрофитной флорой на поверхности тела организма и относятся к условно-патогенным микроорганизмам. Они также широко распространены в окружающей среде. Под действием неблагоприятных факторов внешней и внутренней среды (механическая и химическая травма, тяжелые сопутствующие заболевания, нарушение обмена веществ, гиповитаминозы, длительный прием кортикостероидов и др.) грибы способны приобретать патогенные свойства. Патогенные клетки гриба прикрепляются к клеткам эпителия слизистой оболочки, внедряются в них, паразитируя в их цитоплазме и ядрах, разрушая клетку хозяина, стимулируют выработку в организме человека различных антител.
Клиника. Проявляется высыпанием на фоне эритемы мелких пузырьков и гиперемичных узелков величиной с просяное зернышко. Процесс обычно начинается в складках кожи и распространяется на ближайшие участки, чему способствует мацерация и равматизация. Вскрывающиеся пузырьки превращаются в эрозии, которые могут сливаться друг с другом и образовывать гладкие блестящие эрозивные участки, напоминающие кандидозные очаги в складках. Вокруг очагов нередко развивается экзематизация, в результате чего несколько теряется четкость их краев, и заболевание приобретает хроническое течение. В складках кожи образуются пузырьки с тонкой покрышкой, которые вскрываются, образуются эрозии, эрозивные поля (малинового цвета с влажной блестящей поверхностью), отграничены от здоровой кожи бахромой отслаивающегося белого эпидермиса. Часто поражаются межпальцевые складки кистей и стоп.
Диагностика. Основывается на данных анализа ее возникновения и течения, на особенностях клинических изменений и в первую очередь результатах микроскопического исследования патологического материала.
1. Лечение сопутствующих заболеваний.
2. Устранение неблагоприятных факторов, способствующих развитию болезни.
3. Антикандидозные препараты: нистатин (суточная доза 1.5-3 млн. ЕД в течение 10-14 дней под контролей ОАК), леворин (1 таблетка (0.5 млн ЕД) 2-4 раза в день в течение 15-20 дней), амфоглюкамин (200-500 тыс. ЕД 2-4 раза в день в течение 10-14 дней), декамин (0.5-1% декаминовая мазь втирают в очаги поражения 1-2 раза в день в течение 1-3 недель), низорал или кетоконазол (по 1 таб. 200 мг. 1 раз в день до полного выздоровления), препараты йода.
4. Витамины группы В, А, С.
8. Методы наружного лечения (1-2% водные или спиртовые растворы метиленового синего, бриллиантового зеленого, фукорцина (краситель Кастелани)).
Профилактика. Заключается в лечении общих тяжелых заболеваний (СД, заболевания ЖКТ, гиповитаминозы, эндокринные расстройства), правильное назначение АБ при лечении заболеваний, регулярный осмотр кожи и складок у длительно болеющих инфекционными заболеваниями.
Кандидоз слизистых оболочек полости рта и женских половых органов. Клиника, течение, лечение, профилактика.
Клиника. Проявляется в форме кандидозного стоматита (молочница). Наиболее часто поражается слизистая оболочка полости рта у детей. При этом возникает стоматит, глоссит, ангина и т. д.
Кандидозный стоматит характеризуется возникновением воспалительной эритемы слизистой оболочки щек, внутренней поверхности красной каймы губ, переходной складки, десен, твердого и мягкого неба (или одного из названных участков). Эритема постепенно становиться насыщенно-красной, суховатой. На ней появляются серовато-белые очаги налета, которые, сливаясь, образуют сплошные белые и серотватые пленки. В начальной стадии процесса они снимаются с трудом, позднее – легко. После их снятия тампоном обнажается сильно гиперемированная, часто эрозированная слизистая оболочка.
При кандидозной ангине на слизистой оболочке гиперплазированных миндалин без всякой видимой воспалительной реакции появляются белые блестящие фолликулярные пробки. Ни болезненности миндалин, ни повышения температуры тела этом не отмечается.
Кандидозный вульвовагинит встречается у маленьких девочек и взрослых женщин, страдающих диабетом, гормональной недостаточностью яичников, гонореей, трихомонозом, а также иногда у женщин, которые работают на предприятиях, производящих АБ. Поражение проявляется гиперемией (изредка с малиновым оттенком), бархатистостью и сухостью вульвы и слизистой влагалища, блеском покровов его преддверия и стенок. иногда очаги могут быть покрыты плотными сероватыми наслоениями. Изредка при выраженных воспалительных изменениях вульвы и влагалища отмечаются значительные беловатые сливкообразные либо жидкие мутные выделения с крошковатыми белыми комками, а также сероватые рыхлые в виде очажков или комочков несплошные налеты. Процесс сопровождается зудом половых органов. У маленьких девочек вульвовагинит сочетается с кандидозом складок и слизистой оболочки рта (молочницей).
Течение. Из-за ощущения неудобства и жжения у больного возникает потребность постоянно облизывать губы, в связи с чем процесс часто принимает затяжное, хроническое течение.
1. Устранение факторов, способствующих развитию кандидоза.
2. При легких формах применяют наружные лекарственные средства: крем, суспензия пимафуцина, кремы и мази – микозолон, миконазол, эконазол, ламизил; раствор клотримазола, 1-2% растворы анилиновых красителей, микосептин, нистатиновая мазь и др. Наносить 2 раза в день до исчезновения проявлений, затем 1 раз в 2-3 дня в течение 2-3 недель.
3. При острых формах урогенитального кандидоза применяют: иконазол (крем 1%), Клотримазол (вагинальные такблетки 0.1, 0.5, крем 1%, ратвор 1%), Миконазол (вагинальные свечи 0.2 г, 0.1 г., крем 2%), Эконазол (крем 1%, гранулы 0.05, вагинальные свечи 0.15 г.).
4. При хроническом рецидивирующем течении урогенитального кандидоза наряду с местным лечением применяют витаминотерапию, иммунотерапию, системные АБ: кетоконазол (низорал, ороназол) 0.2 г. по 1 таблетке 2 раза в сутки 5 дней; итраконазол (орунгал) 200 мг в сутки 3 дня; флуконазол (дифлюкан) однократно в дозе 150 мг; натамицин (пимафуцин) 0.1 г по 1 таблетке 4 раза в сутки в течение 7-12 дней.
5. При тяжелом течении используют системные противогрибковые препараты: триазолы, имидазолы и полиеновые АБ. Флюконазол (дифлюкан) 50-100 мг/сутки в течение 7-14 дней, низорал 200-400 мг/сутки до выздоровления, нистатин 10-12 млн ЕД в сутки 3-4 приема в течение 2-4 недель, леворин 5-6 млн. ЕД в сутки 3-4 приема в течение 2-4 недель, тербинафин (ламизил) 250 мг однократно в сутки, орунгал.
Профилактика. Предупреждение его развития у лиц, входящих в группу риска, - больных с иммунодефицитными состояниями, болезнями крови, новообразованиями и другой тяжелой патологией, а также получивших ионизирующее лечение, прошедших массивное лечение АБ, кортикостероидными гормонами и другими иммунодепрессантами. При обнаружении у них миконосительства назначают в течение 3-4 недель по 2 000 000 ЕД нистатина или 100 мг низорала в сутки. Особое внимание уделяется коррекции дисбактериоза кишечника, лечению половых партнеров при генитальном кандидозе, выявлению и лечению кандидоза у беременных и детей грудного возраста, исключению соответствующих вредностей на производстве.
Дата добавления: 2018-02-18 ; просмотров: 358 ;
Кандидоз — грибковое заболевание кожи, слизистых оболочек и внутренних органов, обусловленное грибами рода Candida. Заболевание наиболее распространено в тропиках и субтропиках.
Этиология и патогенез. Грибы рода Candida относятся к условно-патогенным микроорганизмам. Они широко распространены во внешней среде, вегетируют главным образом в почве лугов, садов и огородов, на коре фруктовых деревьев, а также в плодах, овощах и фруктах.
В качестве сапрофитов они обнаруживаются на коже, слизистых оболочках и в кале у 1/5 части здоровых людей. Основным возбудителем является Candida albicans, реже — Candida tropicalis, Candida pseudotropicalis и др. Источником инфекции является больной кандидозом человек (половой контакт, поцелуй, посуда, инфицирование плода при прохождении через инфицированные родовые пути). Инфицированию способствуют экзогенные факторы (влажный климат, мацерация эпидермиса, ручная обработка овощей, фруктов, ягод в консервном и кондитерском производстве).
К патогенетическим факторам относят эндокринопатии, гиповитаминозы, иммунодефицитное состояние, длительный приём цитостатиков и антибиотиков широкого спектра действия и др.
Клиника. Клинически различают поверхностный кандидоз слизистых оболочек, кожи, ногтей, хронический генерализованный гранулематозный и висцеральный кандидоз.

Кандидозный глоссит
При кандидозной ангине на миндалинах, помимо налёта, образуются пробки, но глотание безболезненно, температура тела не повышается, регионарные лимфатические узлы не увеличены.
При ocтром и подостром кандидозном вульвовагините отмечаются гиперемия и отёк слизистой оболочки, наличие белого налёта, мелкие эрозии с фестончатыми очертаниями и отторгшимся эпителием по периферии. Наблюдаются беловатые, крошковидные, сливкообразные или жидкие выделения. Субъективно больных беспокоит зуд.

Кандидозный вульвовагинит
Кандидозный балонопостит развивается после полового контакта с больным, страдающим генитальным или анальным кандидозом. Для баланопостита характерно образование на внутреннем листке крайней плоти и головке полового члена налёта белого цвета, сочетающеюся с поверхностными эрозиями; субъективно больных беспокоят жжение и боль. При поражении внутреннего листка крайней плоти и венечной борозды они становятся насыщенно-красными, отёчными и влажными.

Кандидозный балонопостит
Для кандидозного хейлита характерны покраснение красной каймы губ, сухость, жжение, стягивание, сероватые отслаивающиеся чешуйки. Наиболее часто поражаются крупные складки кожи (под молочными железами, паховые, межъягодичная). Клинически заболевание протекает в виде опрелости. Границы очага поражения чёткие, с бордюром белесоватого мацерированного эпидермиса, лакированном, малиново-синюшного цвета поверхностью. Возникающие эрозии четко отграничены от окружающей кожи и по их периферии имеются бахромки отслоившегося эпидермиса. Эрозирование и мацерация эпидермиса ограничиваются соприкасающимися поверхностями складок. Вокруг очагов поражения иногда видны отсевы в виде мелких пузырьков, пустул или эритематозно-сквамозных элементов.
На кистях чаще поражается третья межпальцевая складка, которая становится красного цвета; роговой слой вокруг неё набухший, белесоватый, с перламутровым оттенком. Процесс часто переходит на боковые поверхности основных фаланг. Эта форма кандидоза часто встречается у женщин, работающих на кондитерских предприятиях и пищевых предприятиях по переработке фруктов и овощей. Течение заболевания хроническое, с рецидивами; больных беспокоят зуд и жжение.
Аналогичные поражения могут быть за ушными раковинами, вокруг пупка, заднепроходного отверстия. На гладкой коже кандидоз может протекать в виде эритематозных, везикулезных, псориазиформных высыпаний.
Кандидозная паронихия> часто начинается с поражения ногтевого валика. Возникает гиперемия и отёчность (подушкообразность) околоногтевого валика, при надавливании из-под него выделяется капелька гноя. Со временем паронихия переходит в хроническую стадию, поражается ногтевая пластинка, которая становится коричневой, бугристой, с полосами и вдавливаниями, затем истончается, иногда отслаивается. Кандидозная паронихия и онихия могут быть профессиональными заболеваниями у кондитеров, работников плодово-ягодных консервных предприятий.
Хронический генерализованный гранулематозный кандидоз обычно развивается у лиц с иммунодефицитным состоянием и эндокринопатиями. Заболевание начинается в раннем возрасте с кандидоза слизистой оболочки рта, глоссита, макрохейлии. Затем развиваются онихии и паронихии, поражается гладкая кожа туловища, конечностей, волосистой части головы в виде псевдофурункулеза и декальвирующего фолликулита. Очаги на коже гиперемированы, инфильтрированы, с наличием пластинчатого шелушения, папул и бугорков. Они разрешаются рубцеванием и очаговым облысением на волосистой части головы. У таких больных часто наблюдаются пневмонии, гастриты, гепатиты, эпилептиформные припадки, отставание в развитии.
Кандидоз внутренних органов (дыхательные пути, пищеварительный тракт, мочеполовая система, кандидоз ЦНС, кандидосепсис и др.) развивается при длительной антибиотикотерапии.
За счет нерациональной раздражающей терапии у больных кандидозом могут возникнуть аллергические высыпания — левуриды в виде эритематозно-сквамозных, везикулезных и других сыпей, сопровождающихся нередко общими явлениями (головная боль, недомогание и др.).

Кандидоз – грибковое заболевание, преимущественно поражающее кожу и слизистые оболочки, реже внутренние органы. Различают кандидоз дыхательной, пищеварительной, мочеполовой систем. При резком ослаблении иммунитета может развиваться генерализованный кандидоз (кандидозный сепсис). Мочеполовой кандидоз у мужчин проявляется воспалением полового члена (покраснение, отечность, покрытие сероватым налетом и эрозиями, зуд, жжение и боль в области головки пениса). Возможны кандидозный уретрит и цистит. У женщин возникает поражение наружных половых органов и влагалища. Без своевременного лечения кандидоз принимает хроническое рецидивирующее течение.
Общие сведения
Кандидоз – грибковое заболевание, преимущественно поражающее кожу и слизистые оболочки, реже внутренние органы. Различают кандидоз дыхательной, пищеварительной, мочеполовой систем. При резком ослаблении иммунитета может развиваться генерализованный кандидоз (кандидозный сепсис). Мочеполовой кандидоз у мужчин проявляется воспалением полового члена (покраснение, отечность, покрытие сероватым налетом и эрозиями, зуд, жжение и боль в области головки пениса). Возможны кандидозный уретрит и цистит. У женщин возникает поражение наружных половых органов и влагалища. Без своевременного лечения кандидоз принимает хроническое рецидивирующее течение.
Урогенитальный кандидоз вызывается дрожжеподобными грибками рода Кандида (Candida), представителями нормальной микрофлоры слизистых оболочек половых органов. Развитие кандидоза происходит в результате интенсивного размножения грибков Кандида и нарушения ими естественного баланса среды мочеполового тракта. Развитию кандидоза в немалой степени способствует общее снижение сопротивляемости организма.
Мочеполовой кандидоз не является угрожающим здоровью и жизни заболеванием, однако он крайне неприятен своими проявлениями, приводящими к нарушениям в интимной и психо-эмоциональной сферах. Кроме того, наличие кандидоза может говорить о тяжелой сопутствующей патологии (сахарном диабете, ВИЧ-инфекции и др.).
Кандидоз половых органов или, так называемая, молочница, поражает слизистые оболочки урогенитального тракта мужчин и женщин, являясь по своей сути половой инфекцией. Нередко молочнице сопутствуют и другие заболевания с половым путем передачи: хламидиоз, гонорея, трихомоноз и др.
Острое и подострое течение кандидоза длится не более 2 месяцев. В этот период ярко выражены отек, гиперемия, выделения из половых путей и другие воспалительные симптомы. Хронические формы кандидоза характеризуются давностью течения свыше 2 месяцев. На слизистых оболочках развиваются очаги сухости, гиперпигментации, инфильтрации, атрофии тканей.
В последнее время нередкими стали атипичные, стертые и устойчивые к проводимому лечению формы мочеполового кандидоза.

Развитие кандидоза половых органов
По данным проведенных в области венерологии исследований наиболее часто развитию кандидоза половых органов способствуют следующие факторы:
- прием антибактериальных и ряда гормональных лекарственных препаратов;
- беременность;
- кандидоз (дисбактериоз) кишечника;
- сахарный диабет;
- ВИЧ и другие инфекции, подавляющие иммунную систему;
- излишнее спринцевание;
- ношение синтетического и тесного белья;
- длительное неблагоприятное воздействие физических факторов (работа в теплых влажных помещениях и др.).
Проявления кандидоза у женщин
Мочеполовой кандидоз больше распространен среди женщин. Порядка 75% женщин хоть раз в жизни сталкивались с проявлениями вульвовагинального кандидоза, и у половины из них болезнь носила рецидивирующий характер. У женщин кандидоз мочеполового тракта характеризуется поражением слизистых вульвы и влагалища, реже – шейки матки, уретры и мочевого пузыря.
Кандидозный вульвит и вульвовагинит, не затрагивающий мочевыводящие пути, имеют следующие проявления:
- обильные, молочно-белого цвета и творожистой консистенции выделения из влагалища с неприятным запахом;
- ощущение раздражения, зуда или жжения или в области вульвы, усиливающееся после мочеиспускания, во время сна или после принятия ванны;
- болезненность половых сношений, усиление симптомов раздражения и характерного неприятного запах после полового акта.
При кандидозном вульвите происходит поражение дрожжеподобными грибками области наружных половых органов: клитора, малых и больших половых губ, преддверия влагалища. Кандидоз вульвы может протекать в типичных и атипичных клинических формах:
К типичным формам кандидоза вульвы относятся:
- катарально-мембранозный вульвит острого и подострого течения;
- катаральный хронический вульвит.
Среди атипичных форм кандидоза вульвы выделяют:
- лейкоплакиевидный хронический вульвит;
- краурозоподобный хронический вульвит;
- асимптомный пруригинозный хронический вульвит;
Также нередко встречаются смешанные варианты острой грибковой инфекции: кандидозно - бактериальные, кандидозно – хламидийные, кандидозно – гонорейные, кандидозно – трихомонадные вульвиты.
Течение типичных форм кандидоза вульвы характеризуется жжением и зудом, интенсивность которых усиливается перед менструацией и уменьшается или исчезает в менструальный и постменструальный периоды.
Пораженные кандидозом слизистые оболочки вульвы гиперемированы, имеют багрово-синюшный оттенок. На слизистых видны мелко-точечные пузырьки, которые при вскрытии образуются обширные эрозии. Малые половые губы покрыты наслоениями в виде белых творожистых пленок.
В хронической форме кандидоза вульвы отмечается застойная гиперемия и инфильтрация тканей, их утолщение и повышенная сухость.
Атипичное течение кандидоза вульвы встречается редко и протекает в хронической форме.
Со слизистых оболочек вульвы кандидоз может распространяться на пахово-бедренные складки и перианальную область. Такие проявления обычно наблюдаются при хроническом кандидозе у больных с микседемой, сахарным диабетом, гипофункцией яичников.
Для кандидозного вагинита характерно распространение грибкового поражения на слизистые оболочки влагалища и нередко влагалищную часть шейки матки.
Кандидоз влагалища протекает в четырех основных формах:
- кандидозный катарально-экссудативно-мембранозный вагинит острого и подострого течения;
- смешанный кандидозно-бактериальный катарально-экссудативный вагинит острого и подострого течения;
- кандидозный катаральный подострый и хронический вагинит;
- асимптомный кандидозный хронический вагинит.
При кандидозе влагалища слизистые оболочки ярко гиперемированы, покрыты сметанообразным или рыхлым крошковатым налетом. Стенки и своды влагалища, а также влагалищная часть шейки матки эрозированы. Выделения обильные, творожистой или сливкообразной консистенции, иногда пенистого и даже гнойного характера с неприятным запахом. Субъективно пациентки отмечают умеренную болезненность, жжение и зуд во влагалище.
Кандидозный эндоцервицит не встречается самостоятельно, а развивается только в связи с влагалищным кандидозом.
В результате кандидоза влагалища грибковая инфекция восходящим путем проникает через наружный зев в канал шейки матки. Часто причиной развития кандидозного эндоцервицита служит неполноценная функция яичников. При типичном течении кандидоза шейки матки из цервикального канала выделяются белые крошковатые комочки или белая густая слизь. Снаружи поверхность шейки матки покрыта белесоватыми пленками. Стертая форма кандидоза шейки матки характеризуется скудным молочно-слизистым отделяемым.
Сравнительно редкими проявлениями мочеполового кандидоза у женщин являются кандидозные уретрит и цистит. Острый кандидозный уретрит характеризуется постоянными тупыми болями в нижней части живота и дизурическими расстройствами: резями, жжением, учащенными и болезненными позывами к мочеиспусканию. При осмотре отмечается отечность и гиперемия губок уретры, творожистые комочки у наружного отверстия мочеиспускательного канала.
Острый цистит при кандидозе проявляется болезненностью при мочеиспускании и частыми ложными позывами.
Хронические кандидозные уретрит и цистит вне обострений протекают со стертой симптоматикой либо без нее.
Проявления кандидоза у мужчин:
Мочеполовой кандидоз у мужчин чаще проявляется в форме баланита - воспаления головки полового члена или постита – воспаления внутреннего листка крайней плоти, или в их сочетании.
Кандидозный баланопостит относится к инфекциям, передаваемым половым путем. Его рост связан с распространенностью мочеполового кандидоза у женщин в связи с применением гормональных контрацептивов, антибактериальных и противотрихомонадных средств.
Клиническая картина кандидозного баланопостита зависит от формы его течения: мембранозной, эрозивной или эритемно-пустулезной. Субъективно обычно отмечается зуд и жжение головки полового члена. Кожа в области головки пениса, венечной борозды, а также внутренний листок крайней плоти гиперемированы, отечны и воспалены, покрыты белесо-сероватым налетом. Инфильтрация крайней плоти затрудняет обнажение головки. Головка полового члена может эрозироваться и мокнуть, что облегчает присоединение вторичной гнойной инфекции. При кандидозном баланопостите симптомы расстройства мочеиспускания отсутствуют.
Хроническое течение кандидозного баланопостита может осложниться фимозом из-за постепенного рубцового сужения крайней плоти. Среди других осложнений кандидозного баланопостита встречаются лимфаденит, лимфангит, рожистое воспаление полового члена, кандидагранулемы, бородавчатые разрастания, карцинома полового члена.
Уретра при кандидозе у мужчин поражается реже, и обычно кандидозный уретрит протекает в подострой форме. Инкубационный период составляет от 2 недель до 2 месяцев. Кандидоз уретры сопровождается легким зудом и чувством жжения, обычно скудными, слизисто-водянистыми, реже - обильными и гнойными выделениями из уретры. При уретроскопическом исследовании отмечается белесоватый налет в виде на слизистой оболочке мочеиспускательного канала. Снятие налета сопровождается обнажением отечной и резко гиперемированной слизистой оболочки уретры.
Осложнениями кандидоза уретры часто служат простатит, цистит, эпидидимит.
Генерализованная форма кандидоза
В особо неблагоприятных случаях патологический процесс может захватывать многие органы с развитием генерализованной формы кандидоза. Факторами риска в развитии генерализации кандидоза служат недоношенность, применение глюкокортикоидов и антибиотиков, искусственное питание, химиотерапия, наркомания, хирургические операции и послеоперационный период и др. Генерализованный кандидоз протекает с выраженной лихорадкой, реакциями со стороны центральной нервной системы, нарушениями функций желудочно-кишечного тракта, изменениями показателей периферической крови (лейкоцитозом, нейтрофилезом со сдвигом влево), нарушениями гомеостаза.
Диагностика кандидоза половых органов
При возникновении симптомов кандидоза мужчины обычно обращаются за помощью к урологу, а женщины приходят на консультацию гинеколога. Диагностику мочеполового кандидоза осуществляют на основе жалоб и осмотра слизистых оболочек половых органов. Диагноз кандидоза подтверждается исследованием отделяемого влагалища или пениса методом световой микроскопии, бакпосевом и определением чувствительности выделенных разновидностей Candida к противогрибковым препаратам.
Консультация венеролога необходима для поведения дифференциальной диагностики кандидоза с трихомониазом, гонореей, гарднереллезом, другими урогенитальными инфекциями и исключения сопутствующих ИППП.
При кандидозе половых органов необходимо исключить наличие хронических заболеваний организма, провести оценку состояния иммунитета.
Для диагностики кандидоза не требуется использования высокоточных лабораторных методик, таких, как ПИФ или ПЦР, выявляющих даже единичных возбудителей. Критерием постановки диагноза при кандидозе мочеполовых органов служит выявление факта интенсивного размножения грибковых возбудителей.
Лечение кандидоза половых органов
Для лечения мочеполового кандидоза проводят мероприятия как местного, так и общего характера. Выбор метода терапии определяется тяжестью течения кандидоза. Легкие формы кандидоза половых органов обычно лечатся с применением местных препаратов, тогда как тяжелые формы предполагают дополнительное использование препаратов общего действия.
Местная терапия кандидоза проводится вагинальными свечами и таблетками, мазями, содержащими противогрибковые препараты: нистатин, клотримазол, пимафуцин, миконазол, кетоконазол.
Препараты общего действия для лечения кандидоза принимаются внутрь. С этой целью назначаются флуконазол, итраконазол.
Побочным действиям большинства из названных препаратов для лечения кандидоза является подавление нормальной микрофлоры половых органов, особенно лактобацилл, в норме исключающих рост патогенных микроорганизмов. Для восстановления нормального баланса микрофлоры половых органов, после курса противогрибковой терапии кандидоза назначаются эубиотики, включающие лактобактерии, или инъекции препарата, содержащего инактивированные варианты лактобацилл.
Поскольку кандидоз поражает не только половые органы, но и кишечник, в его лечении применяются витамины группы В, синтез которых нарушается при дисбактериозе кишечника. Также оправдано при кандидозе назначение поливитаминов.
Одновременное лечение мочеполового кандидоза проводится всем половым партнерам пациента.
Краткое описание
Молочница - это заболевание, вызванное грибком рода Кандида. 40% вульвовагинитов обусловлено грибами рода Кандида.
Этиология
Существует большое количество дрожжеподобных грибов, но основным возбудителем является кандида. Род кандида включает 80 видов. Наиболее часто встречается кандида Альбиканс, характерным для этого рода является образование псевдомицелия. Будучи аэробами, кандиды являются сапрофитами слизистых оболочек рта, кишок, влагалища; способны развиваться в различных условиях окружающей среды, хорошо растут на многих питательных средах (пивное сусло, среда Сабуро, картофельный агар с желчью и др.).
Патогенез
Дрожжеподобные грибы являются нормальными сапрофитами. При определенных условиях они могут стать причиной тяжелых осложнений. Кандидозами часто заболевают новорожденные. У детей старшего возраста и у взрослых, особенно у лиц пожилого и старческого возраста, они развиваются чаще при ослаблении организма. Значительная роль в возникновении кандидозов принадлежит антибиотико- и гормонотерапии. Длительное применение антибиотиков приводит к подавлению нормальной микрофлоры организма. В условиях, когда организм человека ослаблен, нарушен синтез витаминов, имеется раздражение или повреждение слизистых оболочек (особенно препаратами широкого спектра действия), малопатогенные микроорганизмы становятся для данного больного патогенными и обусловливают возникновение суперинфекции грибами, палочкой сине-зеленого гноя, стафилококком, протеем.
Эпидемиология
Дрожжеподобные организмы широко распространены в природе: наружные покровы и пищеварительный канал человека и животных, плоды и ягоды, стебли и листья растений, некоторые насекомые, вода и почва — вот тот неполный перечень объектов, которые могут служить резервуаром указанных грибов. Кандидозы встречаются во всех странах мира, особенно часто в поясе тропического и субтропического климата. Контагиозность невелика.
Клиника
Проявления кандидозов разнообразны. Дрожжеподобные грибы обладают способностью поражать все слизистые оболочки, внутренние органы и системы в связи с возможностью гематогенного распространения. Вследствие клинического полиморфизма кандидозы разделяются на 4 основные группы: кандидозы слизистых оболочек, кандидозы кожи и ее придатков, висцеральные системные кандидозы и вторичные аллергические заболевания.
Кандидоз слизистой оболочки полости рта — наиболее частое осложнение терапии антибиотиками. В начальный период слизистая оболочка полости рта принимает темно-красную окраску, становится сухой, гладкой, затем появляются точечные налеты, сливаясь, они образуют беловато-сероватые пленки.
В тяжелых запущенных случаях налеты становятся плотными и приобретают серовато-грязную окраску, при удалении их обнажается эрозированная кровоточащая слизистая оболочка. Кандидоз слизистой оболочки миндалин, зева и гортани обычно сопутствует кандидозу слизистой оболочки полости рта.
На поверхности миндалин, реже — дужек появляются белесоватые налеты. Боль при глотании в большинстве случаев отсутствует, температура не повышается, регионарные лимфатические узлы не увеличиваются.
При поражении гортани отмечаются охриплость голоса, афония, затрудненное дыхание. Висцеральные формы проявляются в виде легочной, кишечной форм и кандида-сепсиса.
Кандидоз легких — одно из наиболее часто встречающихся осложнений антибиотикотерапии, особенно у пожилых людей и маленьких детей. Процесс может быть первичным, возникать при неадекватной терапии больных ОРЗ, дизентерией, в послеоперационный период.
Кандидоз легких бывает вторичным, когда инфекция дрожжеподобными грибами осложняет заболевание легких, развившееся у больного до применения антибиотиков. В легких и остро протекающих случаях заболевание напоминает бронхит и быстро проходит после отмены антибиотиков.
В других случаях кандидоз нередко принимает угрожающее течение, сопровождаясь симптомами сепсиса. В начальной стадии заболевание характеризуется сухим мучительным кашлем со скудной мокротой.
В легких рассеянные сухие и влажные хрипы. Отмечается общая слабость, озноб, ночной пот.
При дальнейшем развитии процесса мокрота становится слизисто-гнойной, иногда с прожилками крови. Поражение носит очаговый или сливной характер и имеет признаки пневмонии.
Течение кандидозной пневмонии может быть вялым, затяжным с периодическими обострениями и рецидивами. После улучшения состояния больного в результате антибиотикотерапии начинается постепенное ухудшение — на фоне субфебрильной температуры появляется (или усиливается) сухой и болезненный кашель, сопровождающийся выделением небольшого количества вязкой мокроты.
Рентгенологическая картина кандида-пневмонии разнообразна не только в зависимости от стадии заболевания, но и от реактивности организма и характеризуется неустойчивостью проявлений. Рентгенологически определяются инфильтраты, чаще в нижних долях, склонные к слиянию.
Нередко наблюдается распад тканей с образованием полостей. В процесс может быть вовлечена плевра.
Прикорневые лимфатические узлы увеличены и уплотнены. Диагностика кандидоза легких должна основываться на сопоставлении клинической картины, течения заболевания и результатов лабораторных исследований в динамике.
Кандидоз органов пищеварения является довольно частым следствием антибиотикотерапии дизентерии и других кишечных инфекций. В легких случаях явления кишечного кандидоза быстро прекращаются после отмены антибиотиков, иногда болезнь может приобрести длительный и упорный характер.
В начальный период наблюдаются потеря аппетита, тошнота, рвота, жидкий стул, иногда со слизью и кровью, вздутие и боль в животе, зуд в области заднего прохода. При прогрессировании кандидоза происходит обезвоживание организма, нарастают явления интоксикации, адинамия, ложные позывы.
Клиническое распознавание кандидамикоза кишечника часто затруднено, так как симптоматика в общем мало отличается от энтероколитов и колитов другой этиологии. Диагностика этой формы трудно доступна также в тех случаях, когда она является осложнением дизентерии и других кишечных инфекций.
Иногда кандидамикоз кишечника ошибочно рассматривают как хроническую дизентерию или рецидив ее. В результате неправильной диагностики больные продолжают получать антибактериальные препараты, что ухудшает их состояние, а иногда и приводит к развитию генерализованных форм кандидамикоза и бактериальных суперинфекций (стафилококковых, протейных и др.
). Кандида-сепсис по клиническим проявлениям мало чем отличается от бактериального сепсиса.
Следует подчеркнуть, что во всех случаях непременным симптомом кандида-сепсиса является молочница полости рта. Однако у тяжелобольных молочница рта может возникнуть и при отсутствии висцерального кандидоза, в терминальной стадии заболевания.
Кандида-сепсис обычно характеризуется длительным тяжелым течением, сопровождается прогрессирующим истощением и нередко заканчивается смертью больного. Решающим для диагностики этой формы является обнаружение возбудителя при посеве крови.
Дрожжеподобные грибы рода кандида в крови больных обнаруживаются периодически, поэтому кровь для бактериологического исследования следует брать в первые часы суточного подъема температуры. Диагностическое значение при клинических проявлениях сепсиса может иметь и повторное обнаружение дрожжеподобных грибов в моче.
Природа кандидамикозов выявляется на основании комплекса клинических, микологических и иммунологических данных. Недооценка ведет к ошибкам диагностики.
При всем многообразии клинической симптоматики и сходстве с другими заболеваниями кандидозам присущи некоторые признаки, позволяющие при внимательном осмотре больного, если не диагностировать, то хотя бы заподозрить кандидозное заболевание и провести лабораторные исследования для подтверждения клинического диагноза. Постоянное носительство дрожжеподобных грибов на слизистых оболочках, коже и обнаружение их в различных экскретах (кал, моча, мокрота) обязывает с большой осторожностью относиться к находкам этих грибов в соответствующем материале.
Однако при приеме больным антибиотиков подобная микроскопическая картина наблюдается и без каких-либо изменений того или иного органа. Эти находки свидетельствуют о том, что под влиянием антибиотикотерапии у больного развились признаки дисбактериоза, что является сигналом возможности возникновения кандидоза.
Только повторное обнаружение большого количества элементов гриба, иногда в виде гроздьев, множественного почкования, наличие мицелия в сочетании с клиническими изменениями дают основание для диагноза кандидоза. У 30—50 % здоровых лиц при посеве соответствующего материала на питательные среды можно выделить культуру кандида.
Однако получение культуры кандида из крови, спинномозговой жидкости, пунктата лимфатических узлов, закрытых абсцессов является убедительным доказательством того, что у больного имеется кандидоз.
Дифференциальный диагноз
Наиболее частым поводом для ошибочного диагноза кандидоза является стоматит, развитие которого связано с токсическим действием антибиотиков. Стоматит характеризуется в большинстве случаев резко выраженными воспалительными явлениями — гиперемией, отеком слизистой оболочки, на фоне которой в одних случаях возникают множественные эрозии, явления гингивита, сопровождающиеся резкой болезненностью. В других случаях язык становится гладким, лишенным сосочков, красным и сухим, появляются трещины. Ошибочный диагноз кандидоза ставят иногда при наличии у больного лейкоплакии слизистой оболочки полости рта. Последней свойственно утолщение эпителия слизистой оболочки в виде пятен или полос серовато-белого цвета, плотной консистенции.
Следует также исключить папулезный сифилис слизистой оболочки полости рта, который распознается по наличию округлых папул белого цвета, возвышающихся над уровнем слизистой оболочки с отчетливыми границами и периферическим темно-красным ободком. Общее состояние больного удовлетворительное, температура нормальная, увеличены регионарные лимфатические узлы, положительная реакция Вассермана. Необходимо проводить дифференциальный диагноз с поражениями слизистой оболочки полости рта при ящуре. Это заболевание начинается остро с высокой температуры, боли в мышцах, озноба.
На миндалинах образуются беловато-сероватые пробки очень плотной консистенции, сидящие в углублениях и криптах слизистой оболочки миндалин. Пробки могут быть с трудом удалены, но они снова образуются на тех же и других местах. Регионарный лимфаденит отсутствует, температура нормальная. Воспалительные явления и болезненность при глотании могут возникать, когда пробка достигает больших размеров.
Лептотрихоз миндалин отличается хроническим течением, тяжело поддается лечению. Диагноз лептотрихоза устанавливается без особого труда при микроскопическом исследовании пробок на миндалинах. Кандидоз может симулировать туберкулез легких. При хроническом туберкулезе легких, особенно формах, протекающих с образованием каверн, но при отсутствии в повторных анализах микобактерий туберкулеза можно заподозрить кандидоз легких.
Для кавернозной кандида-пневмонии характерны быстрое возникновение тонкостенных полостей и исчезновение их после прекращения лечения антибиотиками и назначения противогрибковых препаратов, отсутствие микобактерий туберкулеза при многократных исследованиях мокроты и указаний на туберкулез в анамнезе больного, обнаружение в повторных анализах мокроты псевдомицелия и почкующихся клеток, положительные серологические исследования. Некоторые формы кандидозного поражения легких необходимо дифференцировать с новообразованиями. В этих случаях большое значение имеют лабораторные исследования в динамике. Клиническое распознавание кандидозов кишечника часто затруднено, так как симптоматика в общем мало отличается от энтероколита и колита другой этиологии.
Диагностика этой формы трудна в тех случаях, когда она развивается как осложнение при лечении дизентерии и других кишечных инфекций. Иногда кандидоз кишечника ошибочно рассматривают как хроническую дизентерию или рецидив ее. В результате неправильной диагностики больные продолжают получать антибактериальные препараты, что ухудшает их состояние, а иногда приводит к развитию генерализованных форм кандидоза и бактериальных суперинфекций (стафилококковых, протейных и др).
Диагностика
Большое значение в постановке диагноза висцерального кандидоза имеют серологические реакции крови с кандида-антигенами, которые оказываются у таких больных, как правило, положительными (РСК, реакции агглютинации и аутоагглютинации в титре 1 : 160, 1 : 320 и более).
Лечение
Решающее значение в терапии вагинального кандидоза имеют противогрибковые препараты, как применяемые местно, так и системные противогрибковые средства. Местно назначают свечи, вагинальные таблетки, гели, кремы, спринцевания 2% раствором натрия гидрокарбоната, калия перманганата (1:5000), введения во влагалище тампонов, смоченных 10-20% раствором натрия тетрабората в глицерине. Эффективны мази с противогрибковыми средствами: нистатином, леворином, клотримазолом, микозолоном, терконазолом, бутоконазолом, тиоконазолом, которые назначают на ночь на протяжении 3–7 дней.
Таблетки, свечи вводят один раз в день (на ночь) в задний свод влагалища с помощью специального аппликатора; вульву обрабатывают кремом, мазью или гелем. Клотримазоловый крем (1%) используют также для введения в уретру ежедневно на протяжении 5-6 дней.
Во время беременности крем и таблетки, содержащие клотримазол, не используют, а рекомендуют такие препараты, как Пимафуцин, Тержинан, Гино-Певарил. Для лечения кандидозного вульвовагинита у девочек рекомендуют использование водорастворимых натриевых солей леворина или нистатина (20000 ЕД на 1 мл воды).
Растворы вводят во влагалище с помощью тонкого резинового катетера ежедневно (1-2 раза в день) на протяжении 2-3 недель. Область вульвы смазывают фунгицидными кремами или мазями, используют также 1% раствор генцианового фиолетового и метиленового синего.
При длительном течении заболевания местные противомикозные препараты назначают на протяжении 14-28 дней, по показаниям и во время следующего менструального цикла. Как правило, при местном применении препаратов в лечении вагинального кандидоза привычный ритм жизни пациентов нарушается, и многие не соблюдают режим лечения, что приводит к рецидивам заболевания.
Кроме того, при местном лечении не охватывается вся поверхность и глубина слизистой, что, напротив, обеспечивают системные противогрибковые препараты, проникающие через кровь в очаг воспаления. При кандидозе кожи и слизистых применяют системную терапию флуконазолом: для детей 5-6 мг/кг 1 раз в день 5 дней, взрослым 50 мг 1 раз в день 5 дней При грибковом сепсисе: 10 мг/кг флуконазола 1 раз в день 10-14 дней детям, взрослым 200-400 мг 1 раз в день 2-4 недели.
Грибковый менингит: 15 мг/кг флуконазола 1 раз в день 10-14 дней
Внимание! Описаное лечение не гарантирует положительного результата. Для более надежной информации ОБЯЗАТЕЛЬНО проконсультируйтесь у специалиста.
Читайте также:


