Кандидозная паронихия лечение препараты антибиотики таблетки
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе, развившемся как осложнение после проведения антибактериальной терапии, стали появляться после внедрения в практику антибиотиков широкого спектра действия.
По данным Г. А. Самсыгиной (1997), имеет место нарастание различных клинических форм кандидоза у новорожденных, в том числе у детей, инфицированных в раннем неонатальном периоде. При применении антибактериальных препаратов у детей соматических отделений поражение слизистой оболочки полости рта, обусловленное дрожжевыми грибами рода Candida, наблюдается у 6,6%, слизистой рта и кожи — у 15%, слизистой кишечника — у 2,5%, кандидоносительство в кишечнике — у 9,2% пациентов (Ж. В. Степанова, Л. Л. Смольякова, 1999).
Рост заболеваемости кандидозом связан с применением современных средств терапии (антибиотики, гормональные препараты, цитостатики, иммунодепрессанты), а также с увеличением числа заболеваний, создающих благоприятный фон для его развития: иммунодефицитные состояния, дисфункции эндокринных желез, злокачественные новообразования, болезни крови и др., кроме того, на увеличение числа случаев кандидоза влияют повышенный радиационный фон и другие факторы, ослабляющие иммунитет. Участившееся выявление этого заболевания у больных после хирургического лечения, а также с гинекологическими, урологическими, гематологическими и другими нарушениями в последние годы повышает интерес к проблеме кандидоза у врачей разных специальностей.
Кандидоз вызывается дрожжевыми грибами рода Candida, широко распространенными в природе и относящимися к условно-патогенным возбудителям. Их насчитывается более 130 видов, но патогенными для человека могут быть немногим более 10 видов, таких, как C. albicans, C. tropicalis, C. krusei и др.
Возбудители кандидоза выделяются в среднем от каждого третьего человека из кишечника, гениталий, бронхиального секрета. Первичная колонизация организма происходит в родовых путях матери, а после рождения — контактным и алиментарным путем. Инфицирование ребенка может произойти при кандидозе сосков матери, при контакте с обслуживающим персоналом, через предметы обихода и т. д.
Ведущими факторами в развитии кандидоза являются фоновое состояние или заболевания организма, при которых условно-патогенные возбудители приобретают патогенные свойства. В последние годы многие исследователи пришли к заключению, что основным предрасполагающим фактором для возникновения поверхностных форм кандидоза, в том числе при ВИЧ-инфекции и СПИДе, является нарушение клеточного иммунитета. Определенную роль в развитии кандидоза играет частое и не всегда оправданное назначение антибиотиков широкого спектра действия, в том числе и с профилактической целью, а также широкое использование препаратов, обладающих иммуносупрессивным действием — глюкокортикоидные гормоны и цитостатики.
Кандидозная паронихия и онихия на пальцах кистей, как правило, развивается у женщин, имеющих частый контакт с водой, при этом наблюдается отделение ногтевой кожицы (эпонихиона) от ногтевой пластины, создаются благоприятные условия для поражения грибковой инфекцией в области матрикса. Заболевание может возникать у лиц, страдающих сахарным диабетом. В последние годы женщины стали пользоваться накладными ногтями, в связи с чем появился еще один фактор риска для развития грибковой и бактериальной инфекции.
Дрожжевые грибы рода Candida могут вызывать поражение слизистых оболочек, кожи и ее придатков, внутренних органов. Наиболее часто встречаются поверхностные формы микоза.
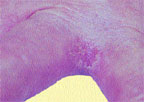 |
| Риcунок 1. Межпальцевая кандидозная эрозия |
На гладкой коже поражаются крупные (пахово-бедренные, межъягодичная, под молочными железами, подкрыльцовые впадины) и мелкие (межпальцевые) складки, но высыпания могут возникать также вне складок на гладкой коже туловища и конечностей, в том числе ладоней и подошв. Вне складок очаги кандидоза развиваются преимущественно у грудных детей либо у взрослых, страдающих сахарным диабетом или тяжелым соматическим заболеванием. В крупных складках появляются мелкие с просяное зерно пузырьки, иногда и пустулы, которые быстро вскрываются с образованием эрозий. Вследствие периферического роста эрозии быстро увеличиваются в размере, сливаются между собой, образуя обширные участки поражения. Очаги —темно-красного цвета с бордовым оттенком, блестящие, с влажной поверхностью, неправильных очертаний, с полоской отслаивающегося эпидермиса по периферии. Вокруг крупных очагов образуются свежие мелкие эрозии (очаги отсева). У детей, особенно ослабленных, из складок поражение распространяется на кожу бедер, ягодиц, живота, иногда и на весь кожный покров. В глубине складок могут быть болезненные трещины. Кандидоз гладкой кожи вне складок (грудь, живот, плечи, предплечья, голени и др.) у детей имеет клиническую картину себорейного дерматита в виде очагов эритематозно-сквамозного характера или гиперемии. У взрослых заболевание может проявляться в виде эритематозных пятен с шелушением в центре и мелкими пузырьками по периферии. В мелких складках кожи поражение, как правило, возникает между 3-м и 4-м, 4-м и 5-м пальцами кистей, реже стоп и характеризуется образованием эрозированных очагов насыщенно-красного цвета с гладкой, блестящей, как бы лакированной поверхностью, четкими границами, с отслаиванием рогового слоя эпидермиса по периферии (рис. 1). Заболевание может начинаться с появления мелких пузырьков на боковых соприкасающихся гиперемированных поверхностях кожи. Затем оно распространяется на область межпальцевой складки, появляется отечность, мацерация, шелушение.
Межпальцевая кандидозная эрозия наблюдается преимущественно у лиц, имеющих длительный контакт с водой, который способствует развитию мацерации кожи, и, как следствие, создаются благоприятные условия для развития кандидозной инфекции. Кроме складок между 3-м и 4-м, 4-м и 5-м пальцами могут поражаться и другие, не только на одной, но и на обеих кистях. Больных беспокоит зуд, чувство жжения, а при наличии трещин — болезненность. Течение заболевания хроническое, с частыми рецидивами. У кормящих женщин может развиваться кандидоз гладкой кожи сосков. Клинические проявления могут быть разными: в виде небольшой гиперемии в области околососкового кружка; в виде очага около соска с мацерацией, четкими границами; в виде трещины с мацерацией по периферии и мелкими пузырьками между соском и околососковым кружком.
Редко встречается кандидоз ладоней и подошв. На ладонях заболевание может протекать по типу сухого пластинчатого дисгидроза (поверхностное пластинчатое, кольцевидное или гирляндообразное шелушение); может иметь везикулезно-пустулезную форму (пузырьки и пустулы на фоне гиперемированной и отечной кожи); способно протекать по типу гиперкератотической экземы (на фоне диффузного гиперкератоза или отдельных участков ороговевшей кожи наблюдаются резко ограниченные широкие кожные борозды, имеющие грязно-коричневую окраску). Кандидоз кожи подошв наблюдается преимущественно у детей и характеризуется наличием мелких пузырьков и пустул, гиперемированных пятен с шелушением и отслаивающимся мацерированным эпидермисом по периферии.
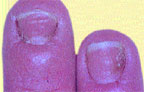 |
| Риcунок 2. Кандидозная паронихия и онихия |
При кандидозе ногтевых валиков (кандидозной паронихии) заболевание начинается с заднего валика, чаще в области перехода его в боковой валик, с появления гиперемии, припухлости и отечности кожи. Затем воспалительные явления распространяются на весь валик, который становится утолщенным и как бы нависает над ногтем, по краю валика наблюдается шелушение. Кожа валика становится тонкой, блестящей, исчезает эпонихион. При надавливании на валик может выделяться сукровица, комочек белой крошковатой массы или капелька гноя (вследствие присоединения вторичной инфекции). Позже изменяется ногтевая пластина: становится тусклой, в области луночки отделяется от ложа, разрушается по типу онихолизиса или появляются поперечные борозды и возвышения. Эти изменения связаны с нарушением кровоснабжения в области матрикса, т. е. носят трофический характер и вызваны воспалением в области валика. Поражение ногтя, обусловленное дрожжевым грибом рода Candida, начинается с латеральных краев, ногти истончаются, отделяются от ложа, приобретают желто-бурую окраску и выглядят как бы подстриженными с боков (рис. 2). У детей младшего возраста воспалительные явления в области валика бывают более выраженными, а ногтевая пластина изменяется с дистального края. Встречается кандидозное поражение ногтей без воспаления валика. В этом случае изменение пластины начинается с дистального края и развивается по типу онихолизиса: пластина истончается, не прирастает к ложу, может иметь место множественное поражение ногтей.
При особой разновидности заболевания — хроническом генерализованном (гранулематозном) кандидозе — клинические проявления на коже могут носить разнообразный характер.
- Очаги с четкими границами, округлой и овальной формы, размером от 1,5 до 5 см в диаметре, эритематозно-сквамозного характера развиваются на любом участке кожного покрова, нередко они сливаются между собой и образуют обширные участки; в отдельных случаях поражение приобретает характер эритродермии.
- Очаги в виде бляшек размером от 1 до 5 см в диаметре, с гиперемией, синюшным или ярко-красного цвета ободком, иногда с папилломатозными или веррукозными разрастаниями на поверхности, покрытые рогоподобными образованиями, могут возникать на волосистой части кожи головы, лице, туловище и конечностях; при отторжении корок открывается легко кровоточащая поверхность, после разрешения таких элементов образуется рубцовая атрофия кожи (рис. 3).
- Очаги с четкими границами, окружены сплошным инфильтрационным валиком, состоящим из бугорков, пузырьков, с наслоением корок желтого цвета и выраженной экссудацией; поражения располагаются преимущественно на тыльной поверхности кистей и (или) стоп с переходом на ладонную и подошвенную поверхности, у части больных наблюдается сухость кожи на ладонях и (или) подошвах, нередко распространяющаяся на тыльную поверхность пальцев кистей и (или) стоп (рис. 4).
Довольно часто встречается кандидозный баланопостит. Заболевание может протекать в легкой форме с незначительным пластинчатым кольцевидным шелушением или иметь более выраженный характер. В этом случае появляются гиперемия, мацерация, эрозии на коже головки полового члена и внутреннем листке препуциального мешка, а также в коронарной борозде на соприкасающихся поверхностях. Кожа выглядит влажной. Эрозии могут сливаться, и образуются очаги с четкими границами, полициклических очертаний, с блестящей, лакированной поверхностью, по периферии наблюдается бахромка отслаивающегося эпидермиса. Субъективно пациентов беспокоит зуд и ощущение жжения. Заболевание может осложниться изъязвлением и развитием фимоза.
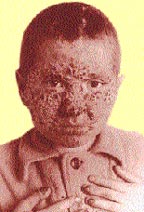 |
| Риcунок 3. Поражение кожи головы, лица и ногтей у больного хроническим генерализованным гранулематозным кандидозом |
При поверхностных формах кандидоза диагноз основывается на наличии у больного характерной клинической картины и обнаружении гриба в патологическом материале (чешуйки кожи, соскоб с ногтей) при микроскопическом исследовании. Диагноз можно считать достоверным, если обнаруживаются псевдомицелий или истинный мицелий и почкующиеся клетки. Посев на питательную среду проводится для идентификации вида дрожжевого гриба рода Candida и с целью определения чувствительности его к антимикотическим препаратам. Выделение только культуры гриба не имеет диагностического значения, так как ее можно получить при посеве соскобов с кожи и ногтей у здоровых людей.
При кандидозе гладкой кожи крупных складок и вне складок заболевание следует дифференцировать от себорейной экземы, псориаза, других микозов — паховой эпидермофитии, поверхностной трихофитии, псевдомикоза — эритразмы (осложненной формы); при межпальцевой кандидозной эрозии на кистях — от дисгидротической экземы, на стопах — от микоза, обусловленного Trichophyton interdigitale и Trichophyton rubrum; при поражении ногтей и валиков — от онихии и паронихии бактериальной этиологии, экземы и псориаза; при баланопостите — от подобного заболевания бактериальной этиологии.
Ограниченные, иногда и распространенные формы поражения гладкой кожи, особенно развившиеся в процессе лечения антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами и могут разрешаться без лечения после отмены антибиотиков. В качестве этиотропной терапии назначают антимикотики местного и системного действия. В последние годы при лечении кандидоза широко применяются препараты азолового ряда, обладающие широким спектром действия, а также полиеновые антибиотики.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора бриллиантового зеленого (1–2%) в сочетании с присыпкой и проводить в течение 2–3 дней, затем назначаются антимикотические препараты — до разрешения клинических проявлений.
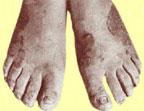 |
| Риcунок 4. Поражение кожи стоп и ногтей у больного генерализованным гранулематозным кандидозом |
При кандидозе гладкой кожи крупных, мелких складок и других участков кожи используют противогрибковые средства в виде крема, мази и раствора: кетоконазол (кетоконазол, микозорал, низорал), клотримазол (клотримазол, канизон, канестен, кандид), оксиконазол (мифунгар), бифоназол (микоспор, бифосин), сертаконазол (залаин), натамицин (пимафуцин). Крем или мазь наносят тонким слоем на очаги поражения и втирают 1–2 раза в день. Продолжительность лечения — до разрешения клинических проявлений, затем продолжают применять крем еще в течение 7–10 дней для профилактики рецидива. При распространенных процессах на коже и неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) взрослым в дозе 100–200 мг 1 раз в сутки, детям из расчета 5 мг/кг массы тела 1 раз в сутки; итраконазол (орунгал, ирунин, румикоз) взрослым по 100–200 мг 1–2 раза в сутки; кетоконазол (низорал, микозорал) взрослым по 200 мг 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (пимафуцин) взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки. Продолжительность терапии составляет 2–4 нед.
При кандидозе кожи ногтевых валиков сначала проводят противовоспалительное лечение валика с помощью аппликаций с чистым ихтиолом, которые назначают 1 раз в сутки, до снятия воспалительных явлений. Затем используют антимикотические средства (кетоконазол, мифунгар, травоген, клотримазол, залаин и др.) для местного применения, втирая их под валик и вокруг него. Процедуры проводят 2 раза в сутки, вечером можно применять под окклюзионную повязку. Эффективно назначать сочетание мази (крема) с раствором, чередуя их. В случае неэффективности местной терапии и при поражении ногтевых пластин показаны антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) по интермиттирующей схеме (взрослым по 150 мг 1 раз в неделю, детям из расчета 5–7 мг/кг массы тела); итраконазол (орунгал, ирунин, румикоз) взрослым по методу пульс-терапии (по 200 мг 2 раза в сутки в течение 7 дней, затем 3 нед — перерыв) в течение 2–3 мес; кетоконазол (низорал, микозорал) взрослым по 200 мг в сутки ежедневно в течение 2–4 мес.
Учитывая тот факт, что кандидоз относится к оппортунистическому микозу, в первую очередь необходимо выявить и по возможности устранить патогенетические факторы заболевания (показаны исследование иммунного и эндокринного статуса, желудочно-кишечного тракта и проведение корригирующей терапии).
Профилактика кандидоза включает следующие мероприятия.
- Предупреждение развития кандидоза у пациентов с тяжелыми соматическими и эндокринными заболеваниями, а также с иммунодефицитом. У них следует неоднократно проводить исследования на грибы.
- Для профилактики развития кандидаинфекции у детей, находящихся в соматических отделениях и получающих антибактериальные препараты, необходимо назначать флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) из расчета 3–5 мг/кг массы тела, 1 раз в сутки. Суточная доза препарата зависит от степени риска, лечение проводится параллельно проведению терапии по поводу основного заболевания.
- Профилактика дисбиоза.
- Предупреждение развития кандидоза у новорожденных.
- Степанова Ж. В. Грибковые заболевания: диагностика и лечение. М.: Миклош, 2005. 124 с.
- Степанова Ж. В., Смольякова Л. Л. Кандидаинфекция как осложнение антибиотикотерапии у детей//Вестник дерматологии и венерологии. 1999. № 1. С. 55–56.
Ж. В. Степанова, доктор медицинских наук, профессор
ЦНИКВИ, Москва

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кандидозная онихия и паронихия являются наиболее частыми формами поверхностного кандидоза, вызываемого грибами рода Candida. Это условно-патогенные бесспоровые диморфные грибы, являющиеся факультативными анаэробами.
Их обнаруживают в воздухе, почве, на овощах, фруктах, кондитерских изделиях. Эти грибы являются представителями нормальной микрофлоры кишечника, слизистой оболочки ротовой полости, наружных гениталий и зон, прилегающих к естественным отверстиям, которые связаны с естественными резервуарами грибов рода Candida. В развитии заболевания существенную роль играют факторы, способствующие ослаблению иммунной защиты макроорганизма. К эндогенным факторам, приводящим к развитию этого микоза, относят эндокринные расстройства (гиперкортицизм, сахарный диабет, ожирение, гипотиреоз и гипопаратиреоз), тяжелые общие заболевания (лимфома, лейкоз и др.), врожденные и приобретенные иммуносупрессивные состояния, в том числе и ВИЧ-инфекция. В настоящее время наиболее часто способствуют развитию кандидоза прием антибактериальных препаратов с широким спектром действия.; системных глюкокортикостероидов, цитостатиков, оральных контрацептивов. Ряд экзогенных факторов также может приводить к развитию кандидоза. К ним относятся повышенная температура и избыточная влажность, приводящие к мацерации кожи, микротравмы, повреждение кожи химическими веществами и др. Развитию кандидозной онихии и паронихии могут способствовать частый контакт кожи кистей с водой, почвой, а также с растворами, содержащими глюкозу, фруктозу и другие сахара, например, в кондитерской промышленности.
Код по МКБ-10
Симптомы кандидоза околоногтевых валиков и ногтей
В отличие от онихомикоза, обусловленного нитчатыми грибами, при кандидозной онихии имеет место первичное поражение ногтевого валика. Воспалительная кандидозная паронихия характеризуется эритемой и отечностью в области ногтевого валика. В дальнейшем исчезает эпонихиум и отечный ногтевой валик нависает над ногтем. При надавливании на ногтевой валик из-под него может появиться гнойное отделяемое. Постепенно в процесс вовлекается ногтевая пластинка, изменение которой всегда начинается с проксимальной ее части. Ноготь утолщается, становится тусклым, грязно-серого или даже темно-коричневого цвета, появляются поперечные борозды, иногда точечные вдавления.
Диагностика кандидоза околоногтевых валиков и ногтей
Клинический диагноз кандидозной паронихии и онихии необходимо подтверждать микроскопическим и культуральными исследованиями. Существенную роль в диагностике кандидоза играет нарастание титpa колонии при многократных посевах в течение нескольких дней или прогрессировании заболевания.
Дифференциальная диагностика кандидоза околоногтевых валиков и ногтей
Кандидозную паронихию следует дифференцировать от стрептококковой паронихии. Поражение ногтевых пластинок при кандидозе может напоминать онихомикоз, обусловленный нитчатыми грибами, а также псориаз ногтей и околоногтевых валиков.

[1]
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
К кому обратиться?
Лечение кандидоза околоногтевых валиков и ногтей
При изолированной кандидозной онихии рекомендуют наружные средства, обладающие противогрибковой активностью: полиеновые антибиотики - натамицин (Пимафуцин), азолы - клотримазол (Клотримазол, Конестен, Кандид и др.), кетоконазол (Низорал), миконазол (Дактарин), бифоназол (Микоспор), эконазол (Леварил), изоконазол (Травоген) и др. При поражении ноггевых пластинок показана системная противогрибковая терапия препаратами из группы азолов (флуконазол - Дифлюкан, итраконазол - Орунгал). Необходим также детальный анализ причин развития заболевания и устранение предрасполагающих факторов.
Тактика ведения пациентов с ониходистрофией
Обязательным является щадящий режим: избегать контакта с агрессивными жидкостями, поверхностно-активными средствами в быту и на производстве, использовать защитные перчатки.
В случаях стойкого онихомадеза или с эстетической целью при выраженной деформации ногтевых пластинок могут быть использованы современные ногти с применением полимерных покрытий). При выборе методики необходимо помнить о возможной непереносимости ряда компонентов, входящих в состав специальных клеев или искусственных покрытий (формальдегидные смолы, акрилаты и др.).
Следует подчеркнуть, что только комплексная и длительно проводимая терапия ониходистрофии может быть эффективна при этой патологии.
В этой статье мы расскажем вам о таком дерматологическом заболевании, как паронихия. Вы узнаете, чем отличается патология от панариция, и почему она опасна для больного. В статье вы найдете описание консервативных методов лечения паронихии и рецепты народных средств. После прочтения вы сможете самостоятельно избавиться от болезни в домашних условиях, а также поймете, когда стоит обращаться за помощью хирурга.
Причины
Паронихия (паронихий) – воспалительный процесс в околоногтевом валике, сопровождающийся отеком, покраснением и нагноением тканей вокруг ногтя. Основная причина заболевания – проникновение в указанную зону болезнетворных микроорганизмов. Возбудителями патологии чаще всего являются:
- золотистый стафилококк;
- пиококк;
- стрептококк;
- грибки Кандида;
- энтерококк;
- синегнойная палочка.
После попадания в ткани патогенные микроорганизмы начинают размножаться. Благодаря работе иммунной системы в организме возникает процесс противодействия, проявляющийся в виде воспаления. При отсутствии лечения инфекция распространяется глубже и поражает ткани пальцев и даже всей кисти.
Начальная стадия этого заболевания очень похожа на грибок ногтей. Внимательно изучите данный материал, для того чтобы знать их отличия.
Паронихия может развиваться на фоне других заболеваний:
- экземы;
- псориаза;
- сифилиса;
- пузырчатки;
- болезни Дюринга;
- гипергидроза;
- сахарного диабета;
- ВИЧ-инфекции.
Существуют и другие факторы, сопутствующие появлению заболевания:
- кожные повреждения;
- привычка грызть ногти;
- вросшие ногти;
- работа с химическими веществами;
- частое соприкосновение рук с водой;
- воздействие высоких температур;
- отсутствие гигиены;
- ношение тесной обуви (при паронихии на пальцах ног).

В зависимости от типа возбудителя и симптомов различают несколько форм паронихии, для каждой из которых характерны свои признаки.
Классификация и симптомы
В дерматологии выделяют несколько клинических форм паронихии, что обусловлено разнообразием потенциальных возбудителей:
- Простая. Проявляется под воздействием физических факторов, однако в основе лежит инфицирование. Может быть самостоятельной патологией или началом других форм болезни. Основные признаки: отек, покраснение, незначительная болезненность. Если воспалительный процесс не прогрессирует, максимум через 10 суток симптомы пропадают самостоятельно.
- Гнойная, или пиококковая. Эта форма паронихии развивается в результате инфицирования стрептококком или стафилококком. Ведущие признаки заболевания – сильная боль, пульсирующий отек. Через трое суток формируется желтоватый гнойник. После его прорыва или вскрытия признаки патологии ослабевают, больной выздоравливает.
- Кандидамикотическая. Форма заболевания, обусловленная инфицированием грибками Кандида. Для ее появления необходимо совокупное наличие 3 факторов: ослабленный иммунитет, частый контакт с патогенными микроорганизмами, механическое раздражение фаланг пальцев. Основные признаки: незначительное воспаление, иногда с нагноением, исчезновение верхнего слоя кожных покровов над ногтевым валиком. При отсутствии лечения грибок поражает ногтевую пластину, что выражается в расслоении, утолщении и изменении оттенка ногтя.
- Язвенная. Эта форма развивается как под воздействием химических веществ, так и в результате поражения патогенными бактериями. В ходе заболевания на пораженном участке возникают болезненные язвы, через которые происходит вторичное инфицирование. Осложнением язвенной паронихии может стать гнойная форма.
- Роговая. Редкий вид заболевания, при котором роговой слой эпидермиса утолщается, на пораженном участке возникают папулы. Патология чаще всего свидетельствует о заражении сифилисом.
- При псориазе или экземе. Паронихия, возникающая на фоне указанных дерматологических заболеваний, характеризуется умеренным воспалительным процессом. На пораженном участке появляются пузырьки, на месте которых со временем возникают корочки и шелушение. При псориазе воспаляется вся ногтевая фаланга, из-под поверхности ногтевого валика выделяется гнойное содержимое.
Псориаз ногтей — это очень коварное заболевание. В этой статье подробно рассказано о причинах его появления и о том, как его лечить.
По характеру протекания паронихия бывает:
- Острой. Проявляется через несколько часов после инфицирования. Характеризуется покраснением, болью, отеком, выделением гнойного содержимого по краям ногтевой пластины.
- Хронической. Отличается отсутствием нагноения, хотя пространство вокруг ногтя отекает и краснеет, как при острой форме. Нередко ногтевой валик отслаивается, происходит деформация ногтя.

Важно! Не путайте паронихию с панарицием. Последняя патология проявляется как гнойный воспалительный процесс в тканях кисти с ладонной стороны или возле ногтя на подушечках пальцев, в то время как паронихий поражает околоногтевой валик с внешней стороны ладони.
Диагностика
В большинстве случаев при диагностике паронихии врач ограничивается осмотром пальцев пациента. Опытному дерматологу этого бывает достаточно, чтобы не только поставить диагноз, но и установить тип возбудителя. Например, пиококковая инфекция отличается резким отеком и ярко выраженным гнойником, синегнойная палочка – зеленым оттенком ногтя.
Если при визуальном осмотре определить возбудителя не удается, назначаются микробиологические исследования (микроскопия, бактериальный посев). В редких случаях применяется метод Грама. Он представляет собой окраску бактерий анилиновыми красителями, которая затем фиксируется раствором йода. После проведения полного комплекса диагностических процедур врач назначает лечение.

Медикаментозная терапия
Курс лечения во многом зависит от тяжести заболевания и его причины. При бактериальной инфекции используйте антибиотики:
Принимайте внутрь согласно дозировке, указанной в инструкции к препаратам. Курс лечения составляет от 7 до 14 суток.
Местная терапия заключается в обработке пораженного участка антисептическими растворами 2-3 раза в сутки:
Между процедурами по обработке поверхности паронихии антисептиками наносите ихтиоловую мазь тонким слоем. Используйте препарат 2-3 раза в сутки. Пораженный участок прикрывайте марлевой повязкой. Длительность лечения зависит от характера патологии и в среднем составляет 7-14 суток.
При грибковой инфекции принимайте внутрь противогрибковые препараты:
Для предотвращения вторичного инфицирования применяйте мази с антибиотиками:
Для усиления эффекта борьбы с грибками и бактериями используйте кортикостероидные мази:
Если медикаментозное лечение паронихии не дало результатов, и гнойная форма заболевания перерастает в абсцесс, проводится хирургическое вмешательство для вскрытия гнойника.
Традиционно медики прибегают к операции Кеневела, заключающейся в обнажении угла ногтя, удалении гноя и патологических тканей, и установке дренажа.
После операции на теле, как правило, остаются раны. Для скорейшего их заживления применяют повязки с различной мазью, которая ускоряет регенерацию кожи и препятствует попадаю микроорганизмов.
Операция очень деликатная: нельзя затрагивать ногтевое ложе, иначе в дальнейшем ногтевая пластина будет деформироваться. После операции показаны ванночки с настоями календулы или раствором перманганата калия, антибиотикотерапия, обработка раны антисептическими растворами или мазями с антибиотиками, как описано выше.
Если причиной паронихии являются внутренние заболевания, прежде всего, приступайте к их лечению.
Народные рецепты
Важно! Народные методы лечения помогают в самом начале заболевания. При острой форме с образованием гнойника используйте их для облегчения симптомов и дополнительного обеззараживания и размягчения пораженного участка.
Ингредиенты:
- Яичный белок – 1 шт.
- Спирт медицинский – 40 мл.
Как приготовить: В рюмку или стакан влейте белок. Тонкой струей добавляйте в эту же посуду спирт, пока белок не начнет сворачиваться. Процедите смесь через марлю: на ней должны остаться свернувшиеся хлопья белка.
Как применять: Приложите марлю с хлопьями к больному участку кожи и обмотайте полиэтиленом. Не снимайте компресс в течение 7 часов, затем сделайте новый. Курс лечения – 3 суток.
Результат: Через 3 дня беспрерывного лечения нарыв затягивается и заживает.
Ингредиенты:
- Медный купорос – 1 щепотка.
- Теплая вода – 50 мл.
Как приготовить: В теплую воду положите щепотку медного купороса и хорошо размешайте.
Как применять: Окуните палец в раствор и держите в течение 20 минут.
Результат: Выздоровление наступает через 4 процедуры.
Ингредиенты:
Как приготовить: Подготовьте отдельную чистую емкость. Процедите в нее немного настоя чайного гриба.
Как применять: Хлопчатобумажную ткань или сложенную в несколько слоев марлю окуните в настой, слегка отожмите и приложите к паронихии. Прикройте компресс полиэтиленом и забинтуйте. Делайте повязки с настоем на ночь каждый день. Курс лечения — 1-2 недели.
Результат: Через трое суток воспаление проходит, пропадают отек и покраснение.
Ингредиенты:
- Пищевая сода – 2 ст.л.
- Горячая вода – 1 ст.
Как приготовить: В чашку с горячей водой добавьте соду и хорошо перемешайте.
Как применять: Опустите палец в содовый раствор и держите в течение 30 минут. После процедуры обработайте пораженный участок спиртовым раствором йода. Делайте ванночки 3 раза в сутки в течение 3 дней.
Результат: Болезненные ощущения исчезают, паронихия проходит.
Ингредиенты:
- Лист капусты – 1 шт.
- Кипяток – 1 чашка.
- Перманганат калия – на кончике ножа.
- Сметана – 1 ч.л.
Как приготовить: Распарьте лист капусты в кипятке, чтобы он стал мягким. Смажьте его сметаной. Перманганат калия растворите в чашке кипятка.
Как применять: Опустите палец в горячий раствор перманганата калия и подержите несколько секунд. Приложите к пораженному участку капустный лист, смазанный сметаной, и обвяжите палец бинтом. Оставьте компресс на 8 часов (лучше процедуру проводить на ночь). Курс лечения – от 3 до 7 суток.
Результат: Воспаление спадает, гнойник уменьшается в размере и уходит.
Ингредиенты:
Как приготовить: Положите прополис в теплую воду, чтобы он стал мягким. Слепите из него небольшую лепешку.
Как применять: Приложите лепешку из прополиса к больному участку кожи и обмотайте бинтом. Держите компресс в течение 2 часов. Повторяйте процедуру 3 раза в сутки в течение недели.
Результат: Прополис – сильное антисептическое средство. В ходе лечения воспаление спадает, рана затягивается.
Ингредиенты:
- Сухие корни аира – 1 ч.л.
- Кипяток – 1 ст.
Как приготовить: Корни аира залейте кипятком и настаивайте в течение четверти часа. Процедите.
Как применять: Делайте ванночки с аиром 2-3 раза в сутки. Курс лечения – 1-2 недели.
Результат: Воспаление проходит, боль постепенно стихает.

Профилактика
Чтобы избежать паронихии, не пренебрегайте методами профилактики:
- Чаще мойте руки, особенно если ваш род деятельности связан с вероятностью травм или с контактом с химическими веществами.
- Не грызите ногти.
- Держите под контролем заболевания внутренних органов. Проходите регулярно мед. осмотр.
- Делая маникюр в домашних условиях, дезинфицируйте инструменты и не срезайте полностью кутикулу. Не обрезайте ногти очень коротко.
- Не носите тесную обувь, чаще надевайте чистые носки. Отдавайте предпочтение обуви из натуральных материалов.
- Надевайте перчатки из резины при контакте с жидкостями.

Вопрос-ответ
Какие методы подходят для лечения паронихии у ребенка?
Подходят ли методы лечения паронихии для избавления от панариция?
Единственное сходство в курсе лечения – использование антибиотиков, антисептических растворов и ихтиоловой мази. При панариции не применяйте противогрибковые препараты, поскольку грибки не являются возбудителями патологии.
Можно ли применять для дезинфекции патологического участка спиртовый раствор хлорофиллипта?
Да, это средство обладает антисептическими свойствами, поэтому подходит для обработки паронихии.
Если у больного аллергия на мази, как лечить заболевание?
Если у вас аллергическая реакция на любые медикаменты, воспользуйтесь народными средствами. Они менее агрессивны, но при этом хорошо снимают воспаление на начальной стадии патологии. При аллергии на один препарат замените его аналогом с похожим принципом действия, но иным активным компонентом. Для проверки кожной реакции нанесите мазь предварительно на локтевой сгиб. Подождите 1-2 часа: если отсутствуют высыпания и другие негативные реакции, можете использовать препарат.
Турниоль и паронихий — это одно и то же?
Турниоль можно рассматривать как разновидность паронихии. Это поражение ногтевого валика, вызванное исключительно стрептококками.
Читайте также:


