Кандидозный вагинит при родах
Во время беременности женщина наиболее уязвима для болезней и инфекций. Это связано с тем, что организм испытывает огромную нагрузку и претерпевает изменения. Но, к сожалению, лечение осложняется тем, что большинство лекарственных средств находятся под запретом. Поэтому важно в момент ожидания малыша тщательно следить за здоровьем.
Чем грозит выявленный кольпит во время беременности

Снижение иммунитета и гормональная перестройка способствует возникновению воспалительных заболеваний – вагинитов (кольпитов).
В настоящее время это распространённая проблема, хотя пару десятилетий наблюдалась лишь у 20% рожениц.
Что же это такое? Каковы причины возникновения и симптомы? Как проходит лечение?
Что такое вагинит при беременности
Вагинит при беременности – это большая группа воспалительных болезней слизистой оболочки влагалища, полиэтилогической природы.
Выделяют несколько видов:
- Бактериальный.
- Кандидозный.
- Трихомонадный неспецифический.
Бактериальный вагинит – это патологический инфекционно-воспалительный процесс слизистой оболочки влагалища. Происходит из-за нарушения состава микрофлоры, но не связан с инфекциями, которое передаются половым путём, с простейшими микроорганизмами и грибковой инфекцией.

Во влагалище происходит снижение лактобацилл, количество молочной кислоты резко падает, из-за чего происходит размножение условно-патогенной микрофлоры. Это способствуют ещё большему угнетению молочно-кислых бактерий. В итоге лактобациллы погибают, либо сохраняются в минимальном количестве, что даёт возможность развития микроорганизмам.
Несмотря на высокий уровень развития медицины, лечение кольпита происходит непросто.

- пониженный иммунитет;
- заболевания эндокринной системы;
- болезни половых органов;
- недостаточная гигиена;
- анемия.

Симптомы:
- бели серого или даже зеленого цвета из влагалища. Пенистые и липкие;
- рыбный запах, усиливается во время полового акта;
- боли внизу живота без причин;
- гипертонус матки;
- при запущенной болезни возникает жжение во время мочеиспускания;
- болевые ощущения при половом акте.
При беременности течение болезни может протекать:
- бессимптомно, что затрудняет выявление болезни;
- с обильными выделениями. Трудно поддаётся диагностике потому, что при беременности из-за естественных причин увеличивается количество выделений.
При выявлении заболевания врач смотрит за динамикой и при необходимости назначает лечение.
Вагинальный кандидоз или молочница часто возникает у женщин. Источником болезни является грибок из рода Кандида. У беременных риск развития патологии повышается в несколько раз. Основные причины появления молочницы:
- неблагоприятная микрофлора влагалища;
- постоянные стрессы;
- гормональные нарушения;
- неправильное лечение антибиотиками;
- снижение иммунитета.

Признаки:
- белые, творожистые выделения;
- зуд во влагалище;
- боль во время полового акта (не всегда).
Опасность молочницы в том, что чаще протекает она бессимптомно. Тяжёлая форма сопровождается белями и вот тогда выявляется болезнь. В период беременности кандидоз опасен для роженицы и малыша, вплоть до провоцирования выкидыша. Поэтому важно контролировать и замечать любые изменения в состоянии.

Трихомонадный неспецифический
Трихомонадный кольпит – это острая форма воспаления влагалища из-за простейших одноклеточных микроорганизмов. Чаще встречается смешанная инфекция.
Выделяют две формы:
- Острая. Протекает стремительно с яркими симптомами.
- Хроническая. Бессимптомная форма, постепенно нарушающая функцию полковых органов, поражая матку и придатки, и нередко являющаяся причиной бесплодия.

Причины:
- незащищенный половой акт;
- заражение через личные вещи поражённого человека (полотенце, мочалка, щётка);
- сниженный иммунитет;
- частая смена половых партнёров;
- беременность;
- игнорирование гигиены;
- наличие половых инфекций.
- Регулярные выделения из половых путей. Пенистые желтого или зеленого цвета. При хронической форме выделения скудные, серого оттенка.
- Жжение и зуд, боль при половом акте.
- Неприятный запах.
- Дискомфорт половых органов.
При трихомонадном кольпите часто развивается вульвовагинит. Возникает жжение и покраснение влагалища.
Данная форма болезни наиболее опасна. Женщина может стать бесплодной и являться носителем инфекции, заражая половых партнёров. Если же патология проявилась в период беременности, то существует большой риск невынашивания, заражения ребёнка, преждевременных родов или же мертворождения.
Симптомы и проявления

Кольпит часто протекает бессимптомно и уже на поздних стадиях начинают появляться болевые ощущения внизу живота при коитусе.
Основные признаки болезни:
- неприятные ощущения во влагалище;
- выделения из половых органов. Пенистые, творожные, в зависимости от вида вагинита. Разного оттенка от серого до зеленого, при молочнице – белого;
- неприятный запах из влагалища, усиливающийся при половом акте;
- дискомфорт внизу живота;
- жжение, зуд;
- боль при коитусе.

Опасность и последствия для плода
Болезни половых органов представляют угрозу не только для женщины, но и для ребёнка, которого она вынашивает.

Первый триместр – это важное время. Происходит формирование и развитие плода, плаценты. В этот период любое негативное воздействие может отрицательно сказаться на ребёнке.
Угроза вагинита для малыша:
- гипоксия;
- пороки и отклонения в развитии;
- недостаток питательных веществ;
- неправильное формирование плаценты;
- выкидыш;
- заражение амниотической жидкости;
- инфицирование ребёнка.
На поздних сроках беременности кольпит несёт следующие риски для ребенка:
- преждевременные роды;
- отслоение плаценты;
- гипоксия;
- инфицирование плода;
- мертворождение;
- недостаток околоплодных вод;
- обвитие пуповиной из-за многоводия;
- гипоксия.
Лечение вагинита

Лечение кольпита должно происходить только под руководством врача. Трихомонадная форма требует стационарного наблюдения. Самостоятельный приём препаратов может спровоцировать прогресс кольпита.
Во время беременности многие лекарственные средства находятся под запретом, что усложняет лечение. Для борьбы с кольпитом используют:
- антибиотики;
- мази;
- физиотерапию;
- травяные отвары;
- ванночки с кислой средой.
Женщине прописывается определённая диета. Лечение с использованием народных средств назначают потому, что разрешённые лекарства недостаточно эффективны и поэтому требуется комплекс мероприятий. Из препаратов чаще всего прописывают Пимафуцин и Нистатин, вагинальные и ректальные свечи.
- Антибактериальная терапия, если бактериальная форма.
- Устранение грибков при молочнице.
- Устранение вирусов при заражении ими.
- Специальная диета: нельзя жареное, копчёное, солёное и острое.
- Исключение половых контактов до полного выздоровления.
- Лечение обоих партнёров.
- Строгий распорядок дня, не допускается сильная физ.нагрузка и утомляемость.
- Принятие витаминов для укрепления иммунитета.

Полностью заменить лечение только народными средствами нельзя!
Допускается совмещение мероприятий: принятие препаратов и использование травяных ванночек.
Рецепты отваров для принятия ванны:
- Залить литром воды пару ложек аптечной ромашки и календулы, варить на водяной бане 15-20 минут, затем остудить.
- Мать-и-мачеху залить литером кипятка и настаивать около часа, затем можно использовать.
- Отвар из коры дуба – залить водой две столовые ложки и готовить на водяной бане полчаса, после немного остудить и использовать.

Длительность лечения зависит от формы болезни. В среднем это не менее двух-трёх недель и затем период профилактики. Иногда срок достигает нескольких месяцев до полного выздоровления.
Причины повторного возникновения
Нередко случается повторное возникновение кольпита. Это происходит потому, что после устранения женщина является носителем инфекции некоторое время. При несоблюдении методов профилактики болезнь вновь развивается. Именно поэтому важно тщательно следить за гигиеной половых органов и соблюдать правила, рекомендованные доктором.
Как проводятся роды

Роды проходят либо естественным путём, либо с помощью кесарево сечения при показаниях или же тяжелой форме вагинита, требующих срочного родоразрешения. Обязательно врач проводит санацию родовых путей, чтобы ребёнок не заразился, появляясь на свет.
Поле родов существует риск развития кольпита вновь из-за резкого выбросы гормонов, поэтому наблюдение врача обязательно.
Одно из золотых правил здоровья – гигиена. Особенно это касается половых органов. Кольпит – заболевание, которое может стать причиной невынашивания, бесплодия или же мертворождения, а так же множества проблем по гинекологической части. Поэтому женщина обязательно должна тщательно следить за здоровьем, тем более в период беременности.
Полезное видео


Вагинит при беременности – явление распространенное, и в случае позднего его обнаружения беременная женщина идет в родильный зал с существующим заболеванием.
Роды при вагините – существуют ли какие– либо особенности протекания, могут ли возникнуть осложнения в процессе родов или может ли вагинит оказать влияние в процессе родовой деятельности? Эти и другие вопросы, волнующие будущих матерей с диагнозом вагинит, будут нами рассмотрены.
Вначале стоит напомнить, что лечение вагинита лучше осуществить еще до родов, ну или хотя – бы максимально снизить проявления симптомов. Это связано, прежде всего, с тем, что в случае заболевания вагинит при движении ребенка по родовым путям во время родов, повышается риск разрыва маточной шейки. Для будущего репродуктивной функции организма такой риск может оказать невосполнимый вред женскому здоровью. Сложность родов с вагинитом заключается в воспалительных процессах во влагалище.
Роды, вагинит – данные понятия, к сожалению, взаимосвязаны и оказывают друг на друга негативное влияние. Рожающая женщина с диагнозом вагинит еще перед родами должна понимать, что стенки влагалища подвержены повышенному риску травмирования, поэтому могут возникнуть осложнения при родоразрешении.
При родах с диагнозом вагинит для женщины существуют некоторые осложнения:

- Усиленные болевые ощущения во время схваток.
- Наблюдаются разрывы во время родовой деятельности. Так как воспаление влияет на эластичность тканей. Во время прохождения головки малыша происходит сильное натяжение тканей, но они не могут проявить свою эластичность вследствие воспалительного процесса.
- Вагинит влияет на время заживления тканей после разрывов при родах. В норме процесс заживления тканей происходит до 2 – 3 недель. В случае вагинита этот процесс будет дольше.
- Антисептическая терапия местного характера.
- Применение курса антибиотиков при специфическом вагините.
- Местные противовоспалительные препараты при неспецифическом вагините.
- Противогрибковые препараты при грибковой инфекции.
- Применение свечей с полезными бактериями для восстановления микрофлоры.
- Назначаются препараты и витамины, повышающие иммунитет и восстанавливающие защитные функции организма.
Стоит отметить, что в первые 12 недель беременности первого триместра антибиотики не назначаются, так как в этот период происходит формирование основных органов и систем плода.

В случае правильно назначенной терапии и соблюдении всех назначений и рекомендаций при лечении вагинита, общий срок лечения составляет до 14 дней. В этот период стоит исключить половые контакты, соблюдать режим правильного питания и заниматься укреплением иммунитета. Любой метод лечения вагинита беременной должен согласовываться с лечащим врачом и под его постоянным контролем, а также наблюдением. В конце лечения назначаются повторные анализы и исследования в целях подтверждения полного выздоровления и исключения рецидивов болезни.
Многие женщины, столкнувшись с вагинитом при беременности, зачастую задаются вопросом: существуют ли народные методы лечения вагинита? Никто не отрицает, что имеются некоторые народные средства, но в каждом конкретном случае эти методы нужно обязательно оговаривать с врачом и применять с его согласия лишь как дополнительный метод борьбы с болезнью. Самое примитивное, что может случиться, если заниматься самолечением – это то, что ярко выраженные симптомы исчезнут, впоследствии через время это заболевание возникнет вновь, но уже в хронической форме. А, как известно, хроническая форма вагинита подвержена более длительному лечению.
Если лечением вагинита при беременности не заниматься – это грозит серьезными последствиями, такими как: многоводие, проникновение инфекции в околоплодные воды и плаценту, риск возникновения пороков и патологий у ребенка, внутриматочное инфицирование плода, прерванная беременность, преждевременные роды, разрывы при родовой деятельности, эндометрит после родов, эрозия, бесплодие.
Вагинит после родов можно наблюдать сразу же после родов, причем в активном своем проявлении. Причинами такого явления могут стать:
- Если у женщины наблюдался вагинит до родов, то после них развитие вагинита не только возобновится, но и усилится.
- Неправильное соблюдение правил личной гигиены половых органов после родов может спровоцировать появление там различных инфекций и бактерий.
- Появление вагинита вследствие развития микробов в местах швов при разрывах влагалища во время родов.
- Изменения в работе эндокринной системы женщины после появления малыша может спровоцировать возникновение вагинита, особенно если такие нарушения и заболевания органов эндокринной системы присутствовали в организме женщины и до родов.
- Хирургические вмешательства во время родов (например, проведение операции кесарево сечения).
Также после родов у женщины наблюдается снижение иммунитета, который тоже может спровоцировать появление вагинита. Поэтому стоит сразу после родов начать прием иммуномодуляторов, но только с разрешения врача.

Особого наблюдения и контроля со стороны врачей должно быть после родов с применением процедуры экстракорпорального оплодотворения (ЭКО), так как могут возникнуть осложнения со здоровьем репродуктивных органов, и наблюдаются проблемы со здоровьем иммунного характера.
Существуют основные методы профилактики вагинита у женщины. Что касается неспецифического вагинита, то:
- необходимо вовремя лечить хронические заболевания любого характера;
- соблюдение правил личной гигиены;
- придерживаться правильного питания;
- исключать стрессовые ситуации;
- периодическое поддержание иммунитета;
- необходимо носить удобное нижнее белье предпочтительнее из натуральных тканей.
При специфическом вагините основными мерами профилактики является половые связи с постоянным проверенным партнером, с использованием презервативов и систематически обследоваться на инфекции половых органов.
Конечно же, рожать вагинит не запрещает. Однако с целью сохранения и поддержания женского здоровья после родов, женщина должна находиться под наблюдением со стороны гинеколога и терапевта. Только тогда малышу подарит свою любовь здоровая мама.

Воспаление внутренних органов в период гестации свидетельствует о происходящих изменениях функционирования организма. Беременная женщина подвержена иммунодефициту — за счет этого вирусные патогены влияют на распространение болезни, как вагинит? Что это за патология? Чем опасен для ребенка и матери? Каковы симптомы воспаления влагалища при беременности? Как диагностировать и вылечить болезнь? Подробнее в статье.
Что это

Вагинит при беременности — патологическое заболевание, вызванное воспалением слизистых оболочек влагалища. В конкретных случаях проблема сопровождается набуханием и отеком наружных половых органов — вульвитом.
Вульвовагинит при беременности передается половым путем, посредством механических повреждений кожи, приема гормональных препаратов.
Неприятности вызывают и медикаментозные, физиологические, механические и гигиенические причины.
Причины
Вагинит у беременных возникает на фоне гормональных колебаний и ослабленного за счет начала развития эмбриона иммунитета. Помимо перечисленных факторов, воспалительный процесс обусловлен:
- недостаточной гигиеной половых органов;
- заражением при половом контакте с партнером, имеющим венерические болезни;
- прохождением медикаментозного курса;
- нарушением работы эндокринной системы;
- аллергическими реакциями;
- применением противомикробных средств.

На распространение патологических микроорганизмов влияет наличие хламидиоза, гонореи, трихомониаза и других венерических проблем.
Стоит разобраться, как проявляются признаки болезни на конкретных стадиях вынашивания.
Бактериальный вагиноз на первых неделях обусловлен выработкой гормона прогестерона, а также формированием внутренних органов плода. Подвергающаяся последствиям токсикоза и перебоям женщина рискует заразиться данным заболеванием.
Воспаление возникает и вследствие незащищенного полового контакта.
Определяющим фактором в предродовой период выступают физиологические нарушения в организме. На этом этапе важно распознать болезнь и незамедлительно приступить к лечению. Процесс провоцирует развитие инфекции, распространяющейся по организму.

В дальнейшем это приводит к поражению плода, рождению с патологиями развития, в крайних случаях повышается угроза выкидыша. Вагинит после родов вызван механическими повреждениями слизистых оболочек во время родового процесса.
Классификация
Нарушение разделяется на конкретные виды, позволяющие определять степень тяжести патологии и схему дальнейшего лечения.
- по характеру воспаления, длительности и течения заболевания — острые и хронические формы;
- по возрасту пациенток — подростковый, беременные женщины и лица детородного периода;
- послеабортные, послеродовые;
- серозные, гнойные, гангренозные;
- специфические проявления заболевания.
Симптомы

Признаки воспаления отличаются друг от друга, однако вне зависимости от типа болезни присущи:
- вязкие пузырчатые выделения сероватого, белого или прозрачного цвета;
- неприятный запах в области половых органов;
- слабые контактные кровотечения;
- болезненное мочеиспускание.
Осложнения в виде гонорейного вагинита отличаются густыми выделениями желто-белого оттенка и их частотой. Трихомонадный тип обладает зеленовато-желтыми мазками с характерной пузырчатой структурой. Кандидозный — белые вязкие выделения с творожистым осадком.
В случае с развитием острого проявления болезни обильность выделений усиливается, появляются болевые ощущения, зуд, повышением температуры вульвы и влагалища.
Хроническое течение проблемы длится от одного месяца до нескольких лет, обостряясь вследствие вирусных агентов, тяжелых стрессовых ситуаций, переохлаждения и гестационного периода.
Опасность

Чем опасен вагинит? Для матери игнорирование поражающих признаков и их прогрессирование чревато следующими последствиями:
- угроза выкидыша в течение первых 23-х недель;
- замершая беременность;
- преждевременные роды, начинающиеся на 37 неделе вынашивания;
- заражение оболочек плацентарного слоя и жидкости, окружающей эмбрион (хориоамнионит)
- воспаление тканей матки в послеродовой период;
- риск заражения венерическими заболеваниями и СПИДом.
Кроме жизненно-опасных последствий для нерожденного ребенка, наличие неприятных ощущений и ухудшение самочувствия доставляют будущей матери гигиенический и психологический дискомфорт.
Формирование малыша при обнаружении у матери вирусной патологии нарушается, оказываясь под воздействием негативных факторов:

- после рождения — недоношенность, отклонения от нормы веса;
- нарушение суфрактантанта легких;
- сепсис;
- дистресс-синдром.
Патология не передается по наследству. Однако пагубное воздействие на организм малыша оказывается в период вынашивания и после рождения.
К кому обращаться
Неприятные ощущения, насторожившие беременную женщину, не должны игнорироваться. Перед началом поиска проблем, причин и решения необходимо посетить кабинет гинеколога.
Диагностика
Диагностирование заболевания начинается с анамнеза пациентки. Врач собирает перечень жалоб и ощущений будущей мамы, после чего проводится осмотр. Проведение его даст точную картину проблемы.
Со стенок влагалища беременной берется мазок и отправляется в лабораторию на анализы. Врачами подтверждается диагноз, проверяется наличие вредоносных микроорганизмов и грибков в биологическом материале.

При возникновении у специалиста сомнений касательно состояния пациентки последнюю направляют на дополнительную сдачу анализов крови и мочи. Вагинит связан с функционированием мочеполовой системы, в связи с нарушением которой появляется источник патологии.
В консультировании принимают участие уролог и нефролог.
Лечение
В чем заключается лечение вагинита при беременности? Для решения возникшей неприятности используется медикаментозная терапия. Лекарственные препараты уместны лишь при учете возбудителей, предрасполагающих к распространению болезни.
Бактериальный вагинит устраняется посредством антибиотиков или дополнительных средств, которыми обрабатываются пораженные места.
Грибковая форма лечится с применением противогрибковых свечей и таблеток, таких как Флуконазол.
Для устранения трихомонадных поражений врачи выписывают пациентам трихопол и метронидазол в форме таблеток.

Неинфекционные возбудители выводятся с помощью средств интимной гигиены, лекарственных мазей, спреев.
Важно не заниматься самолечением! Отсутствие знаний о действии конкретного препарата приведет к осложнениям и усугубит ход заболевания.
Профилактика
Заражения и прогрессирования патологии можно избежать при осведомленности и применении профилактических мер. Будущей маме необходимо соблюдать следующие пункты:
- избегать стрессовых ситуаций;
- тщательно следить за интимной гигиеной;
- посещать кабинет гинеколога;
- пройти дополнительное обследование на наличие других заболеваний;
- внимательно подходить к выбору нижнего белья, не сковывающего движений;
- ограничить прием сладкого;
- придерживаться правильного питания.
Обнаружив признаки неприятности вовремя, удастся исключить ее дальнейшее развитие, обезопасить жизнь матери и ребенка от патологических осложнений.
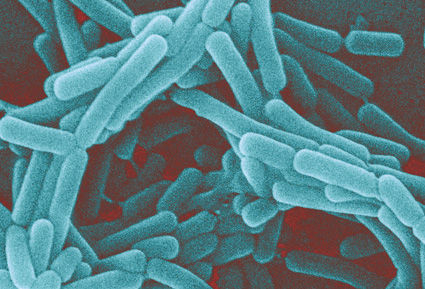
Бактериальный вагиноз – это нарушение микроэкосистемы влагалища с резким снижением или полным исчезновением молочно-кислых бактерий и выраженным увеличением (в сотни и тысячи раз) количества условно-патогенной микрофлоры. Редко проявляется воспалением. Одно из наиболее распространенных заболеваний среди женщин репродуктивного возраста. Случайно диагностируется в 17-37% случаев, у женщин с обильными и длительными белями – в 95% случаев, а у беременных в 15-37% случаев.
Какие бактерии заселяют влагалище в норме?
95-98% – лактобактерии. Подавляющее большинство – это лактобациллы или палочки Дедерляйна, но кроме них существует еще порядка 40 видов ацидофильных бактерий, также выполняющих функцию защиты.
Как должно быть в норме?
В норме лактобациллы расщепляют гликоген из клеток плоского эпителия выстилающего влагалище до молочной кислоты и перекиси водорода, создавая кислую среду рН до 3,8 – 4,5. Кислая среда является оптимальной для роста молочно-кислых бактерий и губительной для условно-патогенной флоры. Постоянно поддерживаемый уровень рН является залогом чистоты влагалища.
Колонии лактобактерий вместе с продуктами своей жизнедеятельности образуют биопленку – гликокаликс, который выстилает влагалище изнутри и защищает его.
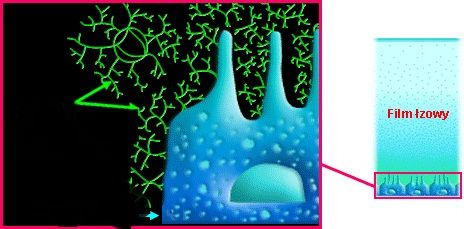
Как меняется соотношение полезных и вредных бактерий во время беременности
Как было написано выше, лактобациллы расщепляют гликоген из клеток плоского эпителия влагалища, который выполняет барьерную функцию. Но эти клетки имеют определенную продолжительность жизни, связанную с гормональными изменениями в организме женщины.
Во время беременности, под влиянием гормонов желтого тела клеток плоского эпителия становится особенно много. Практически нескончаемый запас гликогена, растет численность лактобацилл, снижается количество условно-патогенной микрофлоры, а уровень рН становится еще меньше. Организм пытается сделать все возможное, чтобы к моменту рождения ребенка, родовые пути были максимально чистыми, и он познакомился со здоровой молочно-кислой флорой, которая и поселится в его кишечнике.
Казалось, бы, все должно быть хорошо, но на самом деле, сильно кислая среда, в 30% случаев стимулирует рост некоторых форм транзиторных инфекций (условно-патогенных), таких как дрожжеподобные грибы кандида, микоплазма, уреаплазма и др 4 , 5 .
Что происходит при бактериальном вагинозе?
Симптомы бактериального вагиноза у беременных
· Обильные бели, иногда серого цвета. Если заболевание продолжается годы, могут приобретать зеленовато-желтый цвет. Пенистые, липкие и тягучие.
· Характерный рыбный запах, который усиливается после полового акта, в частности после контакта со спермой.
· Диспареуния – боль при половом акте.
· Боли внизу живота, при отсутствии каких-то других воспалительных процессов в органах малого таза и гипертонуса матки.
· Зуд, жжение, нарушение мочеиспускания встречаются крайне редко, поэтому заболевание диагностируется поздно и успевает доставить ряд неприятных моментов.
Что приводит к развитию бактериального вагиноза
· Системная и местная антибиотикотерапия
· Эндокринные заболевания, чаще всего сахарный диабет
· Лечение гормональными и цитостатическими препаратами
· Пороки развития половых органов
· Анемии различного генеза
· Пренебрежение элементарными правилами гигиены
· Гипотеза о передаче бактериального вагиноза половыми партнерами не подтверждена клинически и бездоказательна.
Особенности течения бактериального вагиноза у беременных женщин

Осложнения беременности при бактериальном вагинозе
· Воспалительные инфекционные осложнения после родов . С бактериальным вагинозом возникают в 3-6 раз чаще.
· Преждевременные роды . В норме внутренняя оболочка амниона перед родами выделяет специальные фосфолипазы, которые запускают процесс родов. А условно-патогенная флора, активно размножающаяся при бактериальном вагинозе, выделяет практически такие же фосполипазы, которые воспринимаются организмом как сигнал, что матка готова к родам. Поэтому роды могут начаться на любом сроке.
Диагностика бактериального вагиноза
· При осмотре в зеркалах – пенистые, обильные выделения, липнущие к стенкам влагалища.
· Положительный аминный тест. При добавлении КОН во влагалищные выделения появляется резкий запах гнилой рыбы
· Определение кислотности влагалища. рН выше 4,5
· При кольпоскопии – очаги воспаления слизистой влагалища
· Посев на питательные среды с выявлением возбудителя.
· Исследование мазка. Основной момент – обнаружение большого количества ключевых клеток, резко сниженное количество лактобактерий и наличие транзиторной микрофлоры.
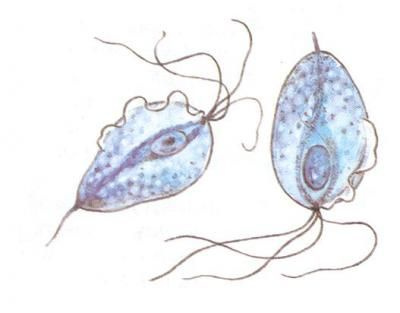
Женщина может годами не подозревать о том, что страдает трихомониазом, благополучно забыв о том, что когда-то его лечила. А во время беременности, на фоне гормонального всплеска и общего снижения иммунитета, хронический процесс переходит в острый. Трихомонады возвращаются к жизни вместе со всеми своими подопечными. Как правило, клинические проявления таких вагинитов стертые, часто напоминают обычный бактериальный вагиноз, а без дифференциальной диагностики и правильно назначенного лечения могут привести к тяжелым осложнениям.
Как отличить от бактериального вагиноза . Выделения пенистые, но не липкие, свободно вытекают из влагалища и имеют желтоватый оттенок. В отличие от вагиноза, есть зуд наружных половых органов, может быть жжение при мочеиспускании. Зуд не связан со временем суток. Вокруг входа во влагалище могут появиться остроконечные кондиломы.
Кандидозный вагинит у беременных
Развивается у 30% беременных на фоне сниженного иммунитета и резко сниженного рН влагалища. Вызывается дрожжеподобными грибами Candida albicans. Часто путают с бактериальным вагинозом, иногда отождествляя эти два заболевания. В течение беременности может рецидивировать неоднократно. Каждый раз требует лечения.

Как отличить от бактериального вагиноза. Выделения белые, творожистые с кислым запахом (при вагинозе запах гнилой рыбы). Есть зуд, преимущественно в вечернее и ночное время, усиливающийся после полового акта или приема горячей ванны.
Лечение бактериального вагиноза
Лечение индивидуально. Должно быть назначено только врачом после проведения всех диагностических мероприятий. Нельзя самостоятельно использовать лекарственные препараты для лечения бактериального вагиноза, так как это может только усугубить ситуацию, продлить лечение в дальнейшем и увеличить количество осложнений.
Читайте также:


