Лечение микозов придаточных пазух носа
Грибковый гайморит – это редкость. Гораздо чаще воспаление в гайморовых пазухах вызывают бактерии и вирусы, а вот грибы мирно уживаются в организме человека, не нанося ему никакого вреда. Этот тип заболевания сложно диагностировать и лечить, но ниже вы найдете подробную информацию, которая поможет в этом. Кроме того, узнаете, как лечат запущенные и инвазивные формы грибкового гайморита.
Особенности грибкового гайморита
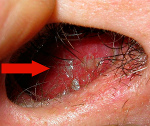
При грибковом гайморите воспаление может наблюдаться в гайморовых пазухах с одной или двух сторон.
Формы гайморита бывают следующие:
- Мицетома. Именно эта форма является истинным грибковым гайморитом, поскольку причиной заболевания является ненормальный темп размножения грибов.
- Аллергия на грибок. В этом случае проявляется реакция на присутствие грибов, каким-либо образом попадающих на слизистую носа в любом количестве.


Мицетома. Возникает в результате отека слизистой. Спусковым крючком может послужить простудное заболевание. Из-за этого нарушается отток слизи из гайморовых пазух – проток закупоривается. Слизь собирается в комок, и грибы начинают размножаться. Чем слабее иммунитет, тем активнее идет размножение грибов.
Аллергическая реакция. В группе риска находятся те люди, которые имеют предрасположенность к аллергическим реакциям. Довольно часто АГГ сочетается с бронхиальной астмой. Этой формой гайморита чаще всего страдают подростки, встречается эта форма заболевания и у молодых людей в возрасте до 30 лет.
Причины возникновения
Зачастую грибковый гайморит возникает на фоне снижения общего иммунитета организма. Это может быть вызвано:
- антибиотиковой терапией;
- ВИЧ-инфекцией;
- сахарным диабетом;
- дисбактериозом;
- хроническим колитом;
- гормональным сбоем.
Возможно возникновение грибкового гайморита из-за механических травм, нахождения в гайморовых пазухах посторонних предметов.
Об особенностях, причинах возникновения и способах лечения гайморита, в том числе и грибкового, расскажет Елена Малышева:
Симптомы
У больных с мицетомой наблюдаются головные боли, усиливающиеся при наклоне головы, выделение гноя с примесью кровяных сгустков, гнусавость голоса. Они жалуются на боль в области верхних зубов и чувство отечности и заложенности носа.

Пациенты с аллергическим грибковым гайморитом отмечают снижение чувствительности к запахам, чувство давления в носу, что сочетается с сильными головными болями и выделениями из носа с примесью крови. При осмотре врач может наблюдать полипы в носу.

При инвазивной форме заболевания наблюдаются также снижение остроты зрения, острая лихорадка, затрудненное дыхание даже через рот.
Признаком начала заболевания может послужить и цвет отделяемого из носа. Оно становится коричневатого цвета или другого, в зависимости от рода грибков, вызвавших инфекцию. Например, может быть желтого или белого цвета.

Диагностика
Самодиагностированием заниматься не следует. Правильный диагноз может поставить только врач. Начало обследования заключается в визуальном осмотре и изучении симптоматики. Далее пациент направляется на рентген носовых пазух. Кроме того, может проводиться УЗИ гайморовых пазух и компьютерная томография или МРТ. Чтобы определить препараты необходимые для лечения, берут пункцию содержимого носовых пазух, проводят посев и определяют, к каким антигрибковым препаратам чувствителен данный образец.
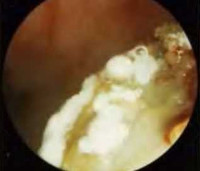
Чтобы более подробно ознакомиться с методикой эндоскопического вмешательства, советуем посмотреть видеоролик. Здесь вы можете увидеть, как проводится эндоскопическое удаление мицетомы:
Лечение грибкового гайморита
Терапия грибкового гайморита может осуществляться при помощи медикаментов, инвазивных методов лечения и народных средств. Часто применяют методы в комплексе.

Для лечения грибкового гайморита применяют различные медикаменты, в числе которых Мирамистин, Кетоконазол, Итраконазол, Флуконазол, Амфотерецин B.

Мирамистин. Популярный препарат для лечения грибкового гайморита. Относится к группе антисептиков. Благодаря малому количеству противопоказаний, его назначают даже беременным и детям. Продается в форме раствора. Флакончик имеет насадку, с помощью которой удобно орошать слизистую носа. Мирамистин активен в отношении дерматофитов и дрожжеподобных грибков.Препарат не проникает в системный кровоток, что можно отнести к несомненным плюсам.

Кетоконазол. Активен в отношении многих видов грибов, но не оказывает влияния на грибы рода Аспергиллус, которые в редких случаях являются причиной грибкового гайморита. Используется ограниченно, и только по назначению врача, так как наносит серьезный вред печени.

Итраконазол. Эффективен для борьбы с кандидами, трихофитами, плесневыми грибками. Не применяют при беременности, болезнях сердца и редко используют для лечения грибкового гайморита у детей. Препарат содержит сахар, из-за чего его надо с максимальной осторожностью принимать при сахарном диабете. У Итраконазола довольно много положительных отзывов, но так же и много противопоказаний.

Флуконазол. Препарат увеличивает проницаемость клеточной мембраны грибов, что приводит к купированию их роста. В частности эффективен против грибов Candida. А так же эффективен против системных поражений грибком Cryptococcus.
Нельзя использовать в период беременности и кормления грудью, а также запрещено использование детям в младенческом возрасте.

Амфотерецин B. Эффективен в составе антигрибковой терапии. Противопоказано использование при беременности и лактации. В частности применяется при инвазивном аспергиллезе.
Неинвазивные формы грибкового гайморита часто подвергаются хирургическому вмешательству. На данный момент в лечении грибкового гайморита распространен эндоскопический метод. Но это не все методы. Кроме лечения с применением эндоскопа, проводят также классическую гайморотомию, операцию Денкера, прокол гайморовой пазухи, используют в качестве экспериментального фотодинамический метод. Рассмотрим варианты лечения немного подробнее.

Традиционная гайморотомия, носит также название операция Калдвелл-Люка. Это радикальное вмешательство на гайморовой пазухе. Операция травматична и часто сопровождается большой потерей крови, проводится под общим наркозом. Чтобы очистить полость гайморовой пазухи, делают надрез под верхней губой, распиливают верхнечелюстную кость, благодаря чему получают прямой доступ к гайморовой пазухе. После этого осуществляют дренирование пазухи в течение недели.
Операция чревата различными осложнениями, в числе которых повреждение тройничного нерва, следствия общего наркоза, инфицирование и образование свищей. Кроме того, может образовываться довольно значительный рубец, который влияет на функциональность слизистой.

Операция Денкера. Похожий метод лечения. Но доступ к гайморовой пазухе осуществляется не со стороны рта, а со стороны лица, что, конечно, сопряжено с еще большими косметическими дефектами. Недостатки операции те же, что и в предыдущем случае.
Эндоскопический метод. Предпочтительный метод лечения гайморита. По степени травматичности он не идет ни в какое сравнение с классической гайморотомией. Он практически не травматичен, после эндоскопа не остается никаких косметических дефектов, но суть методики та же – очистка от содержимого гайморовой пазухи. Во-первых, при эндоскопической методике не повреждается кость, во-вторых, слизистая не разрезается, а делается небольшой прокол диаметром не более 5 мм, через который вводится эндоскоп. Как правило, трубка эндоскопа имеет именно такой диаметр, а большего и не требуется.

Вся процедура занимает около 20 минут и проводится под местным наркозом. Пациент может быть выписан уже на 3 день. Практически нет и риска развития осложнений.
Прокол. Гайморову пазуху прокалывают тонкой иглой со стороны самой тонкой стенки и удаляют гной. После назначают противогрибковые препараты.

Фотодинамический метод. Связан с введением активного вещества в гайморову пазуху через прокол и лазерным воздействием. Этот метод еще не применяется широко.
Лечение инвазивной формы заболевания также проводят с помощью оперативного вмешательства, но сочетают с антигрибковой терапией, в ходе которой используются препараты Кетоканазол, Амфотерецин B.
При аллергической форме заболевания необходимо купировать аллергическую реакцию. Для этого применяют стероидные препараты, часто в виде спрея, например, преднизолон. Проводят системную глюкокортикоидную терапию. Лечение при помощи стероидных препаратов должно строго контролироваться врачом, необходимо определить дозировку и придерживаться ее. Из нестероидных препаратов назначают Лоратадин, Диазолин и другие препараты от аллергии.

Для лечения грибкового гайморита часто применяют в домашних условиях промывания. Это помогает удалить содержимое из гайморовых пазух.
В качестве составов для промывания используют:
- растворы на основе прополиса и соли (15 капель прополиса и чайная ложка соли на стакан воды), йода (чайная ложка соли, 2 капли йода) или слабого раствора марганцовки;
- соки моркови и свеклы, добавленные в солевой раствор, они снижают отек слизистой и способствуют ее общему оздоровлению;
- традиционный раствор соли и соды;
- отвары ромашки, шалфея, хвоща полевого.

Снять воспаление в гайморовых пазухах и добиться подавления грибковой инфекции можно с помощью самостоятельно изготовленных капель и турунд. В состав капель, как и в состав растворов для промывания, могут входить прополис, овощные соки, сок алоэ, а также обладающие активным антибактериальным действием лук и чеснок, мед. В различных рецептах капель эти компоненты комбинируются между собой. Чеснок, например, используют как в чистом виде, так и в сочетании с луком; лук сочетают с соком картофеля и медом; можно закапывать в нос просто медом, разведенным в пропорции 1:1, или смешивать его с соком алоэ.
Смягчающее действие оказывают масляные капли. В целях лечения грибкового гайморита в нос закапывают облепиховое масло, ментоловое или масло шиповника. Чтобы продлить действие капель в нос закладывают турунды, смоченные в соответствующем составе.
Размягчения содержимого гайморовых пазух можно добиться, если использовать горячие и холодные ингаляции. Для горячих ингаляций применяют картофель в мундире, прополис, мед или пихтовое масло. Для холодных – натертый лук или хрен.
Профилактика грибкового гайморита
Профилактические меры должны заключаться в укреплении иммунитета. В этом могут помочь различные иммуномодуляторы. Назначаются средства на основе растений и препараты синтетического происхождения.

К растениям, использующимся для профилактики грибкового гайморита, относятся настойки:
- шиповника – обладает бактерицидным и фитонцидным эффектом. Повышает сопротивляемость организма инфекциям;
- элеутерококка – имеет общетонизирующий эффект;
- эхинацеи – повышает уровень пропердина, благодаря чему улучшается иммунитет, стимулирует Т-клетки и макрофаги;
- женьшеня – активирует естественный гуморальный иммунитет.
Эти и другие подобные препараты поддержат нормальный и немного ослабленный иммунитет. В случае сильного снижения иммунитета принимаются более серьезные меры. Назначаются препараты синтетического происхождения, например, фероны, в частности интерферон, а также арбидол, инфлюцид и другие подобные.
Большое значение для иммунитета имеет и ведение здорового образа жизни:
- Сбалансированная диета.
- Здоровый восьмичасовой сон.
- Нормальная физическая активность.
- Отсутствие стрессов.
- Утренняя зарядка и закаливание.
Подводя итог, следует сказать, что непрофессионалу не всегда удается правильно диагностировать грибковый гайморит. Лечение грибкового гайморита должно быть комплексным, и вы серьезно рискуете, не обращаясь к врачу. Описанные выше методики самостоятельного лечения могут применять только в начальных стадиях заболевания. Если не наступает улучшения, следует незамедлительно проконсультироваться с ЛОР-врачом, иначе сможет помочь только оперативное вмешательство и серьезная медикаментозная терапия. О последствиях запущенной формы грибкового гайморита вы теперь тоже знаете.

Споры грибов распространены повсеместно, а благодаря своему микроскопическому размеру и весу разносятся с током воздуха, запросто попадая в полость носа. Грибковый гайморит может развиться при попадании споры через соустье гайморовой пазухи с полостью носа. Тем не менее, даже при условии заноса ее в околоносовую верхнечелюстную пазуху далеко не у всех людей развивается воспаление.
Причины гайморита грибковой этиологии
Гайморова пазуха представляет из себя воздушное пространство, расположенное в структуре верхней челюсти, которое соединяется через узкий канал с полостью носа. Именно этот проход является основными воротами для заноса споры мицеллы.
Семена грибков находятся во вдыхаемом воздухе повсеместно. Больше всего они любят влажные прохладные затхлые помещения с плохим проветриванием. Очень много спор вылетает из давно нечищеных кондиционеров, которые повсеместно распространены и зачастую не проходят необходимого технического обслуживания.

Иногда анатомическое строение кости верхней челюсти такое, что корни зубов верхнего ряда входят внутрь полости пазухи. Это создает еще они ворота к заносу инфекции.
Так, больной зуб, изъеденный кариесом, с поврежденным нервом может спровоцировать появление грибковой инфекции в пазухе. Более того, пломбировочный материал, в состав которого часто входит цинк, является катализатором, запускающим процесс развития грибка, его усиленное размножение и ускоренное разрастание.
Сама полость создает великолепные условия для развития инфекции. В замкнутом пространстве гайморовой пазухи для роста грибка есть все необходимое: повышенная влажность (благодаря слизистой оболочке пазухи, продуцирующей секрет), нужная температура (около 37˚С), питательные вещества.
В процессе своего роста и развития гриб повреждает слизистую оболочку выстилающую полость пазухи. Воспалительные изменения провоцируют отечность ткани, из-за чего зачастую и происходит закупорка выводного отверстия. В замкнутом пространстве накапливается секрет, продуцируемый слизистыми клетками, формируя уровень жидкости с развитием всех признаков полноценного гайморита.
Более подробно о формировании грибкового гайморита вы узнаете из видео в это статье:
Факторами, способствующими развитию заболевания, принято считать:
- Снижение иммунитета местного или общего (в результате хронической персистирующей инфекции или острой патологии, врожденных или приобретенных пороков, и даже после банального переохлаждения);
- Вредные привычки (наркомания, алкоголизм, табакокурение, курение кальяна и так далее);
- Пожилой возраст;
- Аномалии строения носа (чрезмерно узкий проход между пазухой и полостью носа, переломы костных структур пазух и так далее);
- Объемные образования пазух носа (полипы, опухоли и так далее).
Виды и отличия грибковых гайморитов
В зависимости от особенностей разрастания грибка и реакции самого организма на возбудитель, грибковый гайморит может быть следующих видов, симптомы и лечение взрослых представлены в таблице:
| Виды | Грибковый гайморит | Аллергический грибковый гайморит | Мицетома |
|---|---|---|---|
| Определение | Развивается в результате гиперпродукции слизи в ответ на воспаление вследствие заражения грибковой инфекцией | Развитие гиперпродукции слизи в ответ на действие раздражителя в виде грибкового аллергена | Разрастание мицелл до размеров шара (грибкового тела в гайморовой пазухе), который впоследствии после закупорки соустья вызывает гайморит |
| Симптомы | Температурной реакции может и не быть, если воспаление произошло на фоне тотального снижения иммунитета; |
Заложенность носа как с одной, так и с двух сторон;
Выделения творожистой беловатой консистенции;
Формирование в полости носа муциновых твердых корочек;
Боль в области гайморовых пазух (чувство распирания, жжения, зуда)
Разрастания самой мицеллы может не быть, корочек формироваться не будет;
Нарушение восприятия запахов;
Заложенность носа с двух сторон (процесс симметричен);
Боль в проекции пазух;
Может сочетаться с другими признаками аллергии (аллергические дерматиты, ринит, бронхиальная астма)
Развитие медленное, часто бессимптомное;
Клинические проявления формируются после обтурации протока с нарушением санации полости (оттока из пазухи);
Болевой синдром в проекции пазухи;
Одностороннее нарушение обоняния
Бактериологический посев из носа;
Диагностическая пункция с микроскопией и бактериологическим посевом содержимого;
Исследование иммунограммы (снижение иммунитета – основной фактор риска для развития патологии)
Анализ крови на иммуноглобулин Е
Иммуностимуляторы
Сосудосуживающие капли в нос;
Солевые растворы для орошения полости носа

Лечение
Основные препараты, которые используются в терапии грибкового гайморита представлены в таблице:
| Препарат | Группа | Способ применения |
|---|---|---|
| Амфотерцин В | Противогрибковый | Внутривенные капельные введения по 250ЕД/кг массы тела в течение 6 часов на протяжение не менее 10 суток |
| Кетоконазол | Противогрибковый | 200-400 мг/сут длительностью 7-10 дней |
| Цетрин | Антигистаминные | По 1 таблетке 3 раза в сутки в течение 2 недель |
| Эдем | Антигистаминные | 1 таблетка однократно 7-10 дней |
| АкваМарис | Солевые растворы для орошения полости носа | Орошать 6-8 раз в сутки |
| Називин | Сосудосуживающие | По 2-3 капли в каждых ход носа до 7 дней |
| Циклоферон | Иммуномодулятор | Внутримышечное введение по 2 мл через день 10 инъекций |

Пункция гайморовой пазухи необходима для нормализации оттока инфицированного содержимого. Пазуха расположена в непосредственной близости к структуре головного мозга, следовательно длительная персистенция инфекции несет за собой риски развития таких серьезных осложнений как менингит или энцефалит.
После пункции значительно улучшается общее самочувствие, полностью купируется болевой синдром, заложенность. Обоняние восстанавливается постепенно в процессе медикаментозной терапии.
Процедура нетравматичная, может проводиться даже в условиях амбулаторного приема ЛОР-врача в поликлинике. Специалист следует следующим инструкциям, которые можно увидеть в видео в данной статье:
При лечении традиционной терапией, грибковый гайморит можно также лечить параллельно и народными методами. Такое сочетании, возможно, быстрей поможет справится с заболеванием.
В домашних условиях проводят следующие процедуры:
- Промывание носа содовыми или травяными растворами. Половина чайной ложки соды на один, стандартный стакан теплой воды (200 мл) или настоя из сбора таких трав как ромашка с календулой. Затем наливают в удобную посуду (бутылку, например) и промывают под небольшим давлением нос.
- Смазывание носа свежее выжатой смесью из моркови и свеклы в соотношении один к одному. Эту процедуру следует проводить четыре-пять раз в день.
- Употребление настой зверобоя, но для этого следует приготовить следующий раствор — одну столовую ложку травы залить одним стаканом кипятка. Затем настаивать тридцать-сорок минут. Затем процедить и пить 3 раза в день по чайной ложке.
Профилактика
Грибковый синусит считается сложно излечимым заболеванием, который тяжело и долго лечить, поэтому лучше не доводить до возникновения болезни. Для того, чтобы избежать повторного недуга или предупредить вовсе, человеку нужно вести здоровый образ жизни, правильно и полноценно питаться, по утрам делать зарядку, держать на контроле здоровье.
Очень важно вовремя лечить любые проявления простудных заболеваний и аллергические реакции, в особо опасные для здоровья сезоны необходимо проходить курс защиты иммунной системы витаминными комплексами. Всячески избегать депрессий и стрессов, не перегружать организм, спасть и отдыхать достаточно времени, как можно больше проводить время на свежем воздухе.
Микозы носа и околоносовых пазух – поражение слизистых оболочек носовой полости и придаточных синусов грибковой этиологии. Основные клинические проявления – интоксикационный синдром, сухость, зуд и ощущение дискомфорта, которые сменяются нарушением носового дыхания и обильными выделениями творожистого, гнойного или кашицеобразного характера с неприятным запахом. Диагностика основывается на данных анамнеза, передней риноскопии, бактериологического и микроскопического исследования, результатах лучевых методов визуализации. При лечении проводят хирургическую санацию очага инфекции, используют противогрибковые препараты и симптоматические средства.
Общие сведения
Микозы носа и околоносовых пазух являются наименее распространенным вариантом грибкового поражения ЛОР-органов – порядка 4% от всех поражений верхних дыхательных путей. Тем не менее, согласно статистическим данным, более 50% всех синуситов имеют грибковую этиологию. Основными возбудителями являются грибы C.albicans, A.niger и А.fumigatus – ими обусловлено 75-80% всех микотических поражений этой области. 70-90% всех пациентов с грибковыми патологиями носа и придаточных пазух страдают сопутствующими иммунодефицитными состояниями, зачастую – СПИД. Показатель смертности колеблется в широких пределах и составляет от 10 до 80% в зависимости от этиологического варианта заболевания.

Причины микозов носа и околоносовых пазух
В подавляющем большинстве случаев микотическое поражение возникает на фоне снижения местного или системного иммунитета либо непосредственного поражения слизистых оболочек. Только некоторые виды грибов способны вызывать развитие заболевания при нормальной резистентности организма. Возникновение микоза может быть обусловлено:
- Иммунными нарушениями. Это могут быть как врожденные патологии (синдромы Ди-Джорджи и Вискотта-Олдрича, дефицит синтеза лимфокинов и другие), так и приобретенные состояния (ВИЧ-инфекция, раковые опухоли, онкогематологические заболевания, авитаминозы, алиментарное истощение).
- Местным повреждением слизистых оболочек. Прямое повреждающее воздействие на слизистые оболочки отмечается при паровых, термических и химических ожогах, травматических повреждениях челюстно-лицевой области и хирургических манипуляциях в этой зоне.
- Эндокринными заболеваниями. Возникновению микозов способствует сахарный диабет, синдром Кушинга, гипокортизолизм, гипотиреоз и гипопаратиреоз, чрезмерный синтез половых стероидов и полиэндокринопатии.
- Медикаментозным влиянием. Среди фармакологических средств развитие грибкового поражения околоносовых пазух и носовой полости вызывают антибиотики, кортикостероиды, иммунодепрессанты, цитостатики, оральные контрацептивны. Более чем у половины больных, прошедших курс химиотерапии, в дальнейшем диагностируются микозы.
Грибковые патологии слизистых оболочек носа и околоносовых синусов вызывают различные виды грибов. Наиболее распространенными вариантами болезни являются:
- Кандидоз. В роли возбудителя выступают грибы рода Candida, зачастую – C.albicans, которая встречается повсеместно. Основной способ проникновения к слизистым пазух и носа – контактный, через руки пациента.
- Аспергиллез. Вызывается тремя представителями рода Aspergillus: А.fumigatus, A.flavus и A.niger. Они в большом количестве содержатся в гниющем зерне, овощах и фруктах. В полость носа попадают при вдохе воздуха, содержащего споры.
- Мукоромикоз или мукороз. Эту разновидность микоза вызывают грибы видов Rhizopus, Mucor и Absidia. Патология часто развивается на фоне сахарного диабета. Механизм и основные источники схожи с аспергиллами.
- Риноспоридиоз. Эндемическое заболевание для Пакистана и Индии. Основной возбудитель – Rhinosporidium seeberi – попадает в организм человека вместе с воздухом или водой, инфицированной коровами, лошадьми и другими животными.
- Гистоплазмоз. Вариант микоза, который возникает при заражении Histoplasma capsulatum. Встречается на прилегающей к рекам Миссисипи и Огайо территориях. Механизм заражения – вдыхание спор гриба.
- Бластомикоз. Возбудитель – Blastomyces dermatitidis. Патология эндемична для африканского континента и Южной Америки. Грибы проникают через легкие, откуда с током крови распространяются по организму.
Патогенез
В основе заболевания лежит повышение восприимчивости слизистых оболочек к воздействию грибов, что обусловлено иммунодефицитом или нарушением целостности тканей. При нормальной работе иммунной системы и целостности слизистых микозы, обусловленные условно-патогенными видами грибов, не возникают. Однако это не касается заболеваний, вызываемых особо патогенными возбудителями гистоплазмоза, бластомикоза. В целом развитие микоза проходит в несколько стадий: адгезия, колонизация, инвазия, генерализация.
На первом этапе частицы гриба или его споры прикрепляются к поверхности слизистой. Возможен аэрогенный, гематогенный, травматический и другие пути проникновения возбудителя. Стадия колонизации проявляется активным размножением возбудителя и выделением продуктов его жизнедеятельности, что вызывает местные воспалительные изменения и первые клинические симптомы. У больных со склонностью к атопии развиваются местные аллергические реакции: отек и эозинофильная инфильтрация слизистых, выход большого объема жидкости за пределы сосудистого русла. Инвазивный рост – это прорастание гриба в подлежащие ткани с деструкцией костных структур. Генерализация характеризуется проникновением частей гриба, спор и токсинов системный кровоток с последующим образованием метастатических очагов инфекции.
Классификация
На основе морфологических изменений, которые возникают в тканях при микозе носа и околоносовых пазух, выделяют две основные формы заболевания:
1. Инвазивные. К ним относятся аспергиллез и мукороз, которые проявляются выраженной деструкцией подслизистого шара тканей, костей лицевого черепа. По динамике развития их разделяют на два варианта:
2. Неивазивные. Обычно вызываются условно-патогенными типами грибов, в основном – кандидами. До проникновения инфекции в сосудистое русло изменения ограничены слизистым шаром. Разделяются на следующие клинические варианты:
- Аллергический или эозинофильный. Ассоциирован с бронхиальной астмой, клиническая картина имитирует полипозный риносинусит.
- Мицетома или грибковый шар. Возникает в результате попадания инородного в полость синуса, чаще всего – пломбировочного материала во время стоматологических манипуляций. Наиболее распространенная форма микоза на территории СНГ.
Симптомы микозов носа и околоносовых пазух
Симптомы во многом определяются видом гриба и клинической формой болезни. Первые проявления микотического поражения неспецифичны. Зачастую это зуд, сухость или жжение в полости носа либо околоносовых пазухах, которые могут сохраняться от нескольких часов до 1-2 дней. При инвазивных микозах они быстро дополняются интоксикационным синдромом различной степени выраженности: лихорадкой, ознобом, повышением температуры тела до 38,0-40,0 °C, общей слабостью, недомоганием, головной болью.
Осложнения
Возможные осложнения зависят от вида грибов, характера сопутствующих патологий, своевременности и адекватности оказанной медицинской помощи. Инвазивные формы, особенно острые, быстро осложняются расплавлением костных тканей и распространением инфекционного процесса в полость черепа, приводя к абсцессам головного мозга, тромбозу кавернозного синуса и т. д. Неивазивные варианты микотического поражения провоцируют подобные изменения только при длительном течении и тяжелых сопутствующих нарушениях. Проникновение грибов в системный кровоток, которое встречается при обеих формах, становится причиной развития сепсиса и образования очагов инфекции в отдаленных органах и тканях.
Диагностика
Диагностика грибкового поражения придаточных пазух и полости носа осуществляется путем сопоставления анамнестических сведений, результатов физикального, лабораторного и инструментального обследования. Важную роль играет анамнез пациента, в котором отоларинголог должен обратить внимание на перенесенные травмы, присутствие онкологических заболеваний, выраженного снижения иммунитета, предшествующего бесконтрольного приема антибиотиков или иммуносупрессивных препаратов. Полная диагностическая программа включает в себя:
- Физикальный осмотр. При инвазивных формах микоза пальпация и перкуссия верхней челюсти болезненна, кожные покровы в области проекции пазухи несколько отечны и гиперемированы.
- Передняя риноскопия. При визуальном осмотре носовых ходов наблюдается выраженная отечность и гиперемия слизистых оболочек, наличие белого, серого или серо-желтого налета, выделение патологических масс. При риноспоридиозе также присутствуют грануляционные и полипозные кровоточащие очаги.
- Общий анализ крови. Отражает наличие воспалительного процесса в организме: лейкоцитоз, повышенное количество сегментоядерных нейтрофилов, увеличение СОЭ. При аллергическом варианте повышается уровень эозинофилов.
- Бактериальный посев и микроскопия. В качестве материала для исследования используются патологические выделения из носа и синусов. Их осмотр под микроскопом дает возможность уточнить вид грибов по их специфическим признакам (например – наличию псевдомицелия или перегородочных гифов), а результаты посева – определить чувствительность к препаратам.
- Пункция синусов. Выполняется для оценки характера патологических масс в полости придаточных синусов. Содержимое пазух обычно желатинообразное или творожистое, зелено-черного или бурого цвета.
- Лучевая диагностика. Используется рентгенография околоносовых пазух или КТ. Большинство неивазивных микозов проявляется утолщением слизистой оболочки и заполнением синусов патологическими массами без выраженной деструкции костной ткани. Инвазивные формы характеризуются разрушением костной ткани, при использовании контраста выявляется тромбоз региональных сосудов.
Лечение микозов носа и околоносовых пазух
Терапевтическая программа зависит от фазы и тяжести течения заболевания, сопутствующих патологий и сформировавшихся осложнений. На ранних этапах достаточно консервативной терапии в сочетании с коррекцией иммунодефицита. Тяжелые случаи требуют госпитализации стационар с дальнейшим хирургическим и медикаментозным лечением.
- Оперативное лечение. Суть хирургического вмешательства – санация околоносовых пазух, удаление пораженных слизистых оболочек, восстановление проходимости носовых ходов и входных отверстий синусов. Техника операции (гайморотомия, полисинусотомия) зависит от локализации и объема пораженных тканей.
- Медикаментозная терапия. Фармакотерапия при микозах состоит из специфических и неспецифических средств. К первым относятся антимикотические препараты местного и системного действия. Чаще всего используется флуконазол, клотримазол, тербинафин. Выбор конкретного средства зависит от результатов бактериального посева. Неспецифические мероприятия включают промывание антисептическими растворами, дезинтоксикационную терапию, введение иммуномодуляторов и кортикостероидов. С целью профилактики бактериальных осложнений назначаются антибиотики широкого спектра действия.
Прогноз и профилактика
Прогноз зависит от формы болезни. Острое инвазивное грибковое поражение характеризуется быстрым развитием опасных осложнений и высокой летальностью – 65-85%. Для хронического микоза прогноз благоприятный, однако рецидивы возникают более чем у 80% больных. Мицетома в 90-100% случаев заканчивается полным выздоровлением. Даже при адекватном лечении аллергического грибкового синусита рецидивирование отмечается более чем у 50% пациентов. Профилактика этой группы заболеваний основывается на коррекции иммунопатологических состояний, предотвращении травматических повреждений, соблюдении дозировки и схемы употребления ранее назначенных препаратов.
Читайте также:


