Лечение микозы при сахарном диабете
Частота микозов стоп у больных СД, по данным литературы, в значительной степени варьирует, и связано это как с обследуемым контингентом больных (возраст, тип и длительность диабета, наличие хронических сосудистых осложнений, степень их выраженности), так
Частота микозов стоп у больных СД, по данным литературы, в значительной степени варьирует, и связано это как с обследуемым контингентом больных (возраст, тип и длительность диабета, наличие хронических сосудистых осложнений, степень их выраженности), так и c методикой обследования пациентов. Согласно результатам ряда исследований, онихомикозы стоп встречаются у 1/3 больных СД, составляя 32%. По данным других авторов, частота микозов стоп у больных СД не выше, чем в популяции недиабетических больных. Убедительных данных о преобладании поверхностных трихофитий у больных СД не получено. Как пишут некоторые отечественные авторы, частота микозов стоп среди больных сахарным диабетом, в том числе и онихомикоза, составляет 21,4%. В то же время имеются работы, свидетельствующие о большей частоте грибкового поражения кожи и ногтей у больных СД. Представлены данные, свидетельствующие о наличии нарушенной толерантности к глюкозе у 44,3% больных со сквамозной формой микоза стоп и онихомикозом и 33,6% — с везикуло-экссудативным микозом.
Выявлено, что у большинства больных СД при посеве с кожи высеваются C. albicans (у 17,7% — с области кистей, у 15,5% — с области лица, у 20 % — с области стоп). У 8,8% обследованных при микробиологическом исследовании посева с области стоп обнаруживаются Trichophyton interdigitale и Trichophyton rubrum. Согласно другим исследованиям, Trichophyton rubrum обнаруживался в 46% случаев, C. albicans — в 31%, Tr. мentagrophytes — в 21%, E. floccosum — в 2% случаев. У больных с тяжелым течением СД и с давностью заболевания свыше 10 лет патогенная флора (дрожжевые грибы, дерматофиты, патогенные стафилококки) высевалась сразу в 2–3 различных участках кожи. По данным М. Romanelli и S. Veraldi, у больных с синдромом диабетической стопы наиболее часто встречается микоз стоп, вызванный Trichophyton rubrum и Trichophyton mentagrophytes, a также Epidermophyton floccosum. В процесс вовлекаются как тыл стопы, подошвенная поверхность, так и межпальцевые промежутки. Паронихий в основном обусловлен Candida albicans, однако не менее часто определяются Staphylococcus, Streptococcus, Pseudomonas, а также E. Coli. При наличии язвенных дефектов стоп посев со дна язв в 5–20% случаев выявляет не только наличие патогенных микроорганизмов, но и грибковой флоры.
Различные изменения кожи у больных СД обусловливают нарушение ее резистентных свойств. Ихтиозиформные изменения кожи встречаются у 48% больных СД по сравнению с 6,5% в контрольной группе. Они выражаются в снижении функции потоотделения и поступления на поверхность кожи жирных кислот, в результате чего реакция кожи сдвигается в щелочную сторону. Это способствует росту и развитию грибковой флоры. Сухая кожа склонна к проявлениям гиперкератоза — трещинам, омозолелостям, увеличению содержания кератина в единице объема. Кератин является питательной средой для дерматофитов, а трещины, образующиеся в результате избыточной сухости, — входными воротами для грибковой и бактериальной флоры. При исследовании микробного пейзажа кожи стоп кокковая флора встречалась в 65,9–68,3% случаев, палочковидные формы — в 29,3–29,8%, грибы составляли 2,1–2,4%, при этом авторы выявили наличие зависимости между скоростью регионарного кровотока и качественными параметрами микрофлоры кожи стоп.
Имеются патогенетические предпосылки, благоприятствующие высокому риску развития микозов стоп при сахарном диабете.
Диабетическая микроангиопатия ведет к повышению проницаемости капилляров, изменению их барьерной функции, развитию дистрофических процессов. Утолщение базальной мембраны ухудшает условия транскапиллярного обмена, направленного в сторону эпителиального пласта. В связи с изменением углеводного обмена происходит избыточное накопление гликогена в клетках, которые в конечном итоге превращаются в емкости, содержащие полисахариды, что негативно влияет на барьерную функцию кожи и является хорошей питательной средой для микроорганизмов. Данные биопсии, капилляроскопии, конъюнктивальной биомикроскопии у больных СД показали замедление капиллярного кровотока вплоть до полного исчезновения. Капилляры ногтевого ложа отличались выраженным полиморфизмом, извитостью и образованием аневризм. Было обнаружено, что микроциркуляторные расстройства приводят к уменьшению парциального давления кислорода в тканях, тем самым способствуя росту патогенной флоры. Тканевая гипоксия, в свою очередь, влияет на кислородзависимую бактериальную функцию лейкоцитов.
При наличии сочетанной диабетической микро- и макроангиопатии вышеперечисленные процессы имеют еще более тяжелые последствия. Важную роль в патогенезе ангиопатий играет утрата сосудами нейрогенного влияния периферической нервной системы. Сочетание нейропатии и ангиопатии ведет к снижению естественной резистентности кожи, что повышает у больных СД частоту инфекционных заболеваний.
В литературе имеются сведения о наличии взаимосвязи между уровнем глюкозы крови и выраженностью грибковых поражений. Развивающийся при инсулиновой недостаточности вторичный иммунодефицит способствует эндогенному инфицированию микрофлорой. Гипергликемия, гиперлипидемия, повышение уровня кетоновых тел ведут к нарушению фагоцитарной и нейтрофильной активности гранулоцитов, снижению хемотаксиса и внутриклеточной бактерицидной активности лейкоцитов. У больных СД выявлено как на фоне микотического процесса, так и без него снижение клеточного звена иммунитета, а также тенденция к повышению гуморального звена иммунитета.
Синдром диабетической стопы (СДС) представляет собой cимптомокомплекс патологических изменений периферической нервной системы, артериального и микроциркуляторного русла, представляющих непосредственную угрозу развития язвенно-некротических и гангренозных процессов стопы. Тяжелые формы нейропатии нижних конечностей увеличивают риск развития осложнений в результате онихомикоза. Утолщенные, хрупкие ногти могут приводить к травмированию окружающих тканей. Небольшие ссадины и порезы, при наличии сенсорной нейропатии остающиеся незамеченными, становятся резервуаром для различного рода бактерий и в конечном итоге могут привести к тяжелым паронихиям. Измененные ногтевые пластины могут приводить к образованию эрозий ногтевого ложа, что с учетом близости нижележащей кости может стать причиной развития остеомиелита. Таким образом, острые и хронические микозы стоп особенно опасны для больных с сахарным диабетом. Показано, что при нейроишемической форме СДС чаще встречается изолированное поражение ногтей, в то время как у больных с нейропатической формой СДС имеют место как поражение кожи стоп, так и ногтевых пластинок.
Сахарный диабет оказывает значительное влияние на характер клинических проявлений микозов стоп и эффективность проводимого лечения. Грибковый процесс приобретает преимущественно генерализованный характер, с наличием у одного больного нескольких очагов инфекции, характеризуется торпидностью к проводимой терапии. Полимикозы наблюдаются у 44,5% больных СД, причем у 1/3 с генерализацией процесса. Генерализация процесса наблюдается при декомпенсации СД и характеризуется слабовыраженной воспалительной реакцией, вялым течением, склонностью к прогрессированию.
У больных микозами стоп в 48,7% случаев возникают вторичные бактериальные инфекции. За счет выработки грибами антибиотикоподобных веществ пиококковая флора приобретает повышенную устойчивость к антибактериальным препаратам, вследствие чего больные микозами стоп становятся потенциальными источниками распространения не только грибковой, но и бактериальной патологии. У этой группы больных в 20–25% случаев наблюдается развитие рожистого воспаления, в 2,5 раза чаще встречается рецидивирующая рожа голеней, которая в 40% случаев приводит к развитию лимфостаза и элефантиаза.
Диагностика и лечение микозов стоп (кистей) осуществляется с помощью микологического метода исследования, включающего микроскопическую и культуральную диагностику.
Для объективизации клинической оценки микотического поражения ногтей, а также для проведения адекватной противогрибковой терапии был предложен клинический индекс оценки тяжести онихомикоза Ю. В. Сергеева (КИОТОС). Значения КИОТОС могут составлять от 1 до 30. Применение КИОТОС позволило индивидуализировать подход к каждому больному, поскольку значения его напрямую зависят от клинической формы, длительности онихомикоза, возраста больного. В зависимости от значения КИОТОС определяется характер проводимой терапии, длительность приема антимикотических препаратов, а также необходимость проведения наружной терапии. При значениях КИОТОС 1–5 больному даются рекомендации по уходу за состоянием кожи и ногтевых пластинок, при значениях 6–8 назначаются препараты наружного (местного) применения: ламизил, экодакс, клотримазол, микоспор, бифосин, батрафен. Препараты наружного применения могут быть в виде мазей (микотербин), кремов (бинафин, термикон, тербинокс), растворов, спрея (термикон). При наличии микоза кожи в области межпальцевых промежутков используются растворы или спрей. Для обработки ногтевых пластинок используются антимикотические препараты в виде лака (лоцерил, батрафен, дафнеджин). При значениях КИОТОС свыше 8 используется комбинированная терапия системными и местными антимикотическими препаратами.
Существует несколько групп антимикотических препаратов системного действия, различающихся по своему химическому строению, по характеру (специфические, неспецифические) и типу действия (фунгицидные, фунгистатические) на грибковую клетку, по широте спектра действия. Системные антимикотические препараты действуют на цитоплазматические мембраны клеточных стенок грибов. Основной мишенью их воздействия является эргостерол, необходимый для размножения грибковой клетки. Ингибирование синтеза эргостерола в зависимости от механизма действия препарата происходит на разных уровнях формирования клеточной стенки.
В настоящее время для лечения микозов стоп применяются высокоэффективные системные антимикотические препараты: итраконазол (ирунин, итрамикол, орунгал, румикоз), тербинафин (бинафин, ламизил, онихон, тербинокс, термикон), флуконазол (дифлюкан, микомакс, микосист, флюкостат, цискан). При назначении антимикотика необходимо учитывать спектр и тип его действия, биодоступность, эффективность, побочные эффекты, а также возможность взаимодействия с другими лекарственными препаратами.
Итраконазол (ирунин, итрамикол, орунгал, румикоз) — препарат с широким спектром противогрибковой активности. Оказывает выраженный фунгицидный эффект на дерматофиты, дрожжевые и, что особенно важно, плесневые грибы, благодаря более высокой афинности (ИК50 ё 5х10 -8 М) и избирательности (ИК50 Ё 10 -5 М) по отношению к цитохрому Р-450. Итраконазол приводит к полному истощению запасов эргостерола путем воздействия на грибковый фермент липостериндеметилазу, зависимую от цитохрома Р-450.
Итраконазол попадает в дистальный участок ногтя посредством пассивной диффузии через ногтевое ложе и ногтевой матрикс в течение 7 дней и сохраняется в ногтевых пластинках стоп и кистей в терапевтической концентрации от 6 до 9 мес после приема в дозе 400 мг/сут в течение 4 последовательных еженедельных курсов. По данным различных авторов, частота нежелательных явлений при длительном приеме итраконазола составляет от 5% до 12,5%, при этом проявления со стороны желудочно-кишечного тракта наблюдаются в 8,9% случаев (тошнота, диспепсия, запоры, диарея, нарушение детоксикационной функции печени), центральной и периферической нервной систем — 3,2% (головная боль, головокружение, единичные случаи периферической нейропатии) и кожные аллергические реакции — 1,6% (кожный зуд, крапивница, единичные случаи алопеции, синдрома Стивенса-Джонсона). Другая группа побочных эффектов обусловлена лекарственными взаимодействиями.
Сочетание ряда фармакокинетических и фармакодинамических особенностей препарата, характеризующих его сохранение в кератине в течение длительного периода времени и быстрое выведение из плазмы, привело к концепции пульс-терапии в лечении онихомикозов. Впервые метод пульс-терапии для лечения онихомикозов применили De Doncker и соавт. Клиническая эффективность монотерапии итраконазолом онихомикозов стоп и кистей на 12-м месяце наблюдения от начала лечения по методике пульс-терапии, по данным отечественных и зарубежных авторов, составляет в среднем 74–93%, микологическая эффективность — 76–96%, частота рецидивов — 7–12%. При этом большое значение имеют объем поражения ногтя и степень выраженности подногтевого гиперкератоза.
Высокая биодоступность и концентрация в тканях по сравнению с низкой концентрацией в плазме, незначительная экскреция почками, что немаловажно для больных СД, так как у многих заболевание может быть осложнено диабетической нефропатией, послужило основанием для использования итраконазола у этой группы больных. Возможность применения итраконазола для лечения онихомикозов у больных СД изучалась в ряде исследований. Учитывая тот факт, что препарат может ингибировать метаболизм действующего вещества путем связывания CYP 3A4 (цитохрома Р-450), встает вопрос о том, не влияет ли интраконазол на эффективность противодиабетических препаратов и не ведет ли его прием к утяжелению течения СД. Клиническое исследование выявило, что у большинства больных, получавших лечение, была хорошая переносимость препарата. Не было отмечено лекарственного взаимодействия между итраконазолом и инсулином, так как последний метаболизируется без участия печеночных энзимов. Более того, не было выявлено побочных эффектов в результате лекарственного взаимодействия у больных, получавших пероральные сахароснижающие препараты (гликлазид, глибенкламид, глипизид, метформин), метаболизирующиеся путем связывания CYP 3A4.
Отсутствие аллергических, токсических проявлений, а также статистически достоверных изменений общеклинических, биохимических показателей и уровня гликированного гемоглобина крови может свидетельствовать о том, что итраконазол не влияет на состояние углеводного обмена в целом и на метаболизм препаратов инсулина, бигуанидов и сульфонилмочевины в частности.
Тербинафин (бинафин, ламизил, онихон, тербинокс, термикон) оказывает как фунгистатическое, так и фунгицидное действие. В роговой слой попадает в основном путем экскреции сальными железами, а также путем пассивной диффузии. Препарат накапливается в коже и ее придатках (волосах, ногтевых пластинах)и сохраняет свою активность в течение 6–9 мес после окончания приема. Максимальной активностью тербинафин обладает в отношении грибов-дерматофитов. В меньшей степени действует на плесени и дрожжеподобные грибы.
Препарат не оказывает негативного воздействия на состояние метаболического контроля при нарушении углеводного обмена, не влияет на активность других медикаментозных препаратов, поскольку метаболизм тербинафина не связан с цитохромом Р-450. Тербинафин оказывает выраженный антибактериальный, а также противовоспалительный эффект, что делает его незаменимым при лечении дерматофитий с выраженным экссудативным компонентом, осложненных вторичной инфекцией.
Курс приема препарата составляет 3–4 мес при грибковом поражении ногтей, 1–2 мес при поражении кожи.
Пациенты с сахарным диабетом, имеющие неудовлетворительный контроль заболевания, факторы риска развития синдрома диабетической стопы, должны осматриваться дерматологом для выявления грибкового поражения ногтевых пластинок и кожи стоп.
В качестве диагностических критериев грибкового поражения кожи и ногтей следует учитывать качественные характеристики состояния ногтевых пластинок, появление мацерации межпальцевых складок, зуда кожных покровов.
Диагноз грибкового поражения ногтевых пластинок должен быть подтвержден микологически, поскольку изменения ногтевых пластинок у больных сахарным диабетом могут быть связаны со снижением кровотока или нарушением нервной трофики.
Эффективное лечение грибковой инфекции у больных сахарным диабетом предполагает использование системных противогрибковых препаратов. Для уменьшения риска развития нежелательных явлений необходим предварительный контроль биохимических показателей крови.
Следует разъяснять больным сахарным диабетом правила ухода за кожей и ногтями, давать рекомендации по профилактическому уходу за состоянием стоп, организовать динамическое наблюдение для пациентов группы риска.
У больных сахарным диабетом и язвенными дефектами стоп бактериологическое исследование посева из раны наряду с определением состава бактериальной флоры должно включать определение грибковой инфекции. Назначение антибактериальной терапии должно базироваться на результатах бактериологического посева. При наличии микотической обсемененности раны антибиотикотерапию целесообразно комбинировать c назначением противогрибковых препаратов.
По вопросам литературы обращайтесь в редакцию.
Э. И. Золоева, кандидат медицинских наук
Г. Р. Галстян, кандидат медицинских наук
ЭНЦ РАМН, Москва
Некоторые патологии связаны между собой причинно-следственной связью, к таким отклонениям относят грибок и диабет. Склонность к грибковым заболеваниям у пациентов с сахарным диабетом в несколько раз выше, чем у здоровых людей. Причиной развития патологии является склонность диабетиков к пересыханию кожи и трещинкам, а сниженный уровень упорности организма позволяет патогенным микроорганизмам быстро распространяться.
Причина частых грибковых заболеваний при СД
Грибковые заболевания — частое осложнение при диабетическом заболевании. Пациенты с повышенным уровнем глюкозы в крови склонны к развитию патогенных микроорганизмов. Причина такой склонности кроется в основном симптоме диабета — излишке сахара. Сахар является питательной средой для грибковых микроорганизмов, которые провоцируют развитие патологий.
Причинами склонности к развитию грибковых микроорганизмов при диабете называют такие факторы:
- наличие повышенного количества сахара в поту;
- склонность к трещинам и ранкам на коже;
- сниженные упорные способности организма из-за недостаточного кровообращения;
- большое количество сахара в крови, способствующее распространению патогенных микроорганизмов.
Вид патологии зависит от возбудителя и места поражения, на котором локализуется очаг заболевания. Самым частым возбудителем грибковых патологий являются грибка рода Кандида. Чаще поражаются такие области тела:
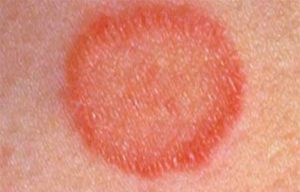
При высоком сахаре в крови грибковое осложнение может появиться в виде лишая на коже.
- стопы — микозы;
- ротовая полость, область вокруг губ, половые органы, кишечник — молочница;
- кожа и волосяной покров — лишай;
- ногти — онихомикоз.
Самыми подверженными у людей, страдающих на сахарный диабет, являются ногти и стопы. Поражение ногтей начинается намного раньше, чем появляются первые симптомы. При диабете, за это время патогенные микроорганизмы распространяются на всю стопу и могут поражать другие участки тела, развивается осложнение которое называют — диабетическая стопа. Первый признак онихомикоза, когда у пациента тускнеют и слоятся ногти на ногах, а при запущенной форме наблюдается почернение и разрушение ногтевой пластины.
Молочница у диабетиков может протекать в более осложненной форме, из-за высокого уровня сахара в организме, который питает патогенные микроорганизмы и могут протекать в хронической форме. Пациенты с повышенным инсулином в крови склонны к лишаям из-за нарушения микроциркуляции крови в капиллярах.
Лечение грибковых патологий у больных диабетом любого типа отличается сложностью при выборе лекарственных средств. Многие препараты как общего, так и местного применения не подходят пациентам с нарушенной работой эндокринной и кровеносной систем. К тому же побочные эффекты от длительного лечения противогрибковыми средствами могут спровоцировать сопутствующие патологии, к которым склонны диабетики.
Лечить микоз и другие грибковые поражения при диабете нужно при появлении первых симптомов и только после обследования и консультации у врача-дерматолога и эндокринолога.
Лечить ногти при сахарном диабете легче всего средствами местного применения. На начальной стадии грибковую инфекцию можно успешно вылечить мазями, спреями или растворами. Но когда ногти чернеют и деформируются, возможно, что терапия не поможет, поэтому нельзя допускать запущенной формы болезни. При выборе лекарств необходимо обращать внимание, чтобы с ними можно было употреблять диабетические препараты, ведь лечение грибка может длиться несколько месяцев, и пациент не сможет обходиться без противодиабетической терапии.
Лекарственные препараты может назначать только врач. Не советуют обращаться и к народной медицине, потому что лечебные травы могут иметь иной эффект для человека с диабетом, чем для здоровых людей. При лечении грибка ногтей в запущенной форме у обычных пациентов самым быстрым и эффективным считается хирургическое вмешательство. Но для диабетиков такая процедура может быть опасна из-за нарушений свертываемости крови.
Лечить грибковые заболевания сложно и это занимает много времени, гораздо проще соблюдать простые меры предосторожности, чтобы избежать развития грибковой инфекции. Рекомендуют придерживаться таких советов:
- Избегать мест где можно заразиться грибком. Отказаться от походов в общие сауны, бани, бассейны и общественные пляжи.
- Всегда использовать личные средства гигиены и инструменты для маникюра и педикюра. Посещать проверенного специалиста, который знает о диагнозе человека.
- Отдавать предпочтение удобной обуви, которая проветривается и не травмирует стопу. Не советуют носить чужие ботинки или домашние тапочки в гостях, а при покупке и выборе обуви надевать собственные носки.
- Чулки, носки и белье должны быть из натуральных тканей, они впитают влагу при потоотделении и не дают влаге спровоцировать болезнь.
- Тщательно просушивать обувь и стопы после водных процедур. Не советуют долго находиться в горячей воде. Полезным будет теплый непродолжительный душ с увлажняющим средством.
- Нужно проверять стопы и другие части тела на наличие мелких травм. Лечить и обрабатывать повреждения антисептиком советуют незамедлительно.
Темные, ломкие ногти — это не только косметическое неудобство, но и симптом развития серьезной патологии. Осложнения состояния при диабетическом заболевании необходимо устранять немедленно, потому что они могут спровоцировать необратимые изменения в организме. Нужно внимательно следить за уровнем сахара в крови и всегда советоваться с врачом при появлении дискомфорта, зуда или жжения, которые являются первыми признаками развития грибковой инфекции.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Национальная академия микологии, Центр глубоких микозов, ГКБ № 81, Москва
О собенности обменных процессов в организме больного сахарным диабетом (СД) требуют индивидуального подхода к лечению инфекционных и неинфекционных заболеваний у этих пациентов. Общей чертой разнообразных состояний при СД является гипергликемия, возникающая вследствие либо нарушения способности поджелудочной железы вырабатывать необходимое количество инсулина, либо изменения чувствительности периферических тканей к инсулину, либо сочетания того и другого.
По типу выделяют: СД 1 типа и СД 2 типа; по тяжести течения: легкой, средней и тяжелой степени.
У больных СД отмечаются гормональный дисбаланс, гиперкалиемия, нарушение липидного обмена, ожирение, снижение функции гранулоцитов, гликолиз различных белков, тканевая гипоксия, расстройство системы гемостаза, иммунные нарушения (в том числе аутоиммунные процессы), а также макрососудистые и микрососудистые осложнения, такие, как атеросклероз, ишемическая болезнь сердца, артериальная гипертония, гангрена нижних конечностей и др. [2,3].
В связи с этими факторами СД нередко осложняется присоединением различных инфекций, которые имеют свои особенности. Наиболее часто у этих пациентов поражаются мочевыводящие пути, при этом в моче выделяют грамотрицательные бактерии, стафилококки, энтерококки и, наконец, грибы, которые в структуре возбудителей у больных СД составляют, по нашим данным, 32,5%. Это объясняется также и тем, что в условиях гиперкалиемии грибы активно используют глюкозу для своих метаболических процессов и усиленно размножаются, вызывая болезнь. В большинстве случаев возбудителем являются дрожжеподобные грибы Candida аlbicans.
Клинические формы грибкового поражения мочевыводящих путей у больных СД от бессимптомной кандидурии до кандидозных уретрита, цистита, пиелонефрита, простатита, эпидидимита и баланопостита, проявляются различными по степени дизурическими явлениями, болями в поясничной и области мочевого пузыря, положительным симптомом Пастернацкого, жжением в уретре, раздражением и покраснением головки полового члена, синдромом нейрогенного мочевого пузыря, недержанием мочи и др.
Кандидозный бронхит и пневмония часто осложняют течение СД. Они приобретают, как правило, хроническое рецидивирующее течение, трудно поддаются излечению и характеризуются одышкой, продуктивным кашлем, болями в грудной клетке, изменением на рентгенограмме и др. симптомами [1].
Кандидозные эзофагит, синусит, ангина встречаются редко. Кандидозные и криптококковые перитонит, остеомиелит, сепсис и менингит при СД описаны в литературе недостаточно, но следует помнить об этих осложнениях у больных СД, особенно в отделениях реанимации и палатах интенсивной терапии [4,5,6].
Известно также, что при СД нарушение микроциркуляции в сосудах нижних конечностей наблюдается в 20 раз чаще, чем у лиц без эндокринной патологии. Это способствует развитию синдрома диабетической стопы, трофических язв, присоединению кандидозной инфекции [3].
В 81–й Городской клинической больнице за последние 3 года в стационаре и амбулаторно наблюдали 76 больных с системными и локализованными микозами на фоне СД, верифицированными по данным микробиологических исследований (табл. 1). Из них 27 мужчин и 49 женщин.
Кандидозный (к) стоматит выявлен у 5 больных, к. глоссит – у 4, к. фарингит – у 5, к. эзофагит – у 3, к. бронхит – у 4, к. бронхопневмония – у 2, к. пневмония – у 1, к. цистит – у 19, к. уретрит – у 11, к. острый вульвовагинит – у 18, к. баланопостит – у 2. У всех больных диагноз микоза был впервые установлен в нашей клинике.
Лечение было комплексным: соблюдение строгой диеты, применение сахароснижающих препаратов, лечение сопутствующих заболеваний, прием общеукрепляющих средств, физиотерапевтических процедур, и наконец, проведение противогрибковой этиотропной терапии.
Лечение кандидозной инфекции у больных СД имеет некоторые особенности:
- при нарушении обменных процессов, осложнениях СД и наличии многочисленных сопутствующих заболеваний у большинства больных, особенно у лиц пожилого возраста, предпочтителен толерантный противогрибковый препарат, высокоэффективный и без токсических побочных действий;
- при длительном хроническом течении заболевания и, как правило, вялотекущем процессе, требуется применять продолжительную схему лечения в адекватных разовых и курсовых дозах;
- после проведения основного курса лечения больной должен оставаться на диспансерном учете, при этом не исключаются профилактические курсы лечения системными и местными антимикотиками.
В многочисленных научных исследованиях и в практике доказано, что для лечения микозов у описанной категории больных, как впрочем, и для всех больных кандидозом, оптимальным является системный противогрибковый препарат, современный триазол – флуконазол [1,7,8].
Есть исследования, доказывающие, что именно у больных СД флуконазол резко уменьшает продукцию фосфолипазы грибами Candida albicans, тем самым уменьшая адгезивную способность этих инфектантов [9].
Приводим схемы лечения кандидоза на фоне СД системным антимикотиком флуконазолом (Медофлюконом) (табл. 2).
Применяли различный режим приема Медофлюкона в капсулах по 200 мг – 1 раз в день, 2 раза в день или через день.
Эффективность лечения определяли по исчезновению клинических симптомов болезни, рентгенологической и эндоскопической динамике и эрадикации возбудителя (табл. 3).
Таким образом, течение системных и локализованных микозов у больных СД имеет определенные особенности, что требует комплексной терапии и эффективного, нетоксичного антимикотика, более длительных курсов лечения и последующего диспансерного наблюдения. Применение Медофлюкона, как этиотропного противогрибкового средства, показало высокую эффективность: выздоровление в 67,1% случаев, улучшение в 30,3% случаев. Низкий процент побочных действий, даже у больных СД, еще раз подтвердил превосходство флуконазола (Медофлюкона) перед другими препаратами при лечении кандидоза.
1. Бурова С.А. Проблемы грибковых заболеваний человека. // Российский журнал кожных и венерологических болезней –1998–№1–с.39–41.
2. Бурова С.А., Талалаева С.М. Отдаленные результаты лечения онихомикозов у больных сахарным диабетом. // Российский журнал кожных и венерических болезней. – 2000 – №5. – с.31–33.
3. Руководство по клинической эндокринологии. /Под ред. В.Г.Баранова. – Л., 1977.
4. El–Zaatari M.M. et al. Successful treatment of Candida alb. оsteomyelitis of the spine with fluconazole and surgical debridement: case report. // J.Chemother. –2002 – №14(6) – p.627–630.
5. Magee L.T. et al. Pyrolesis typing of isolates from a recurrence of systemic cryptococcosis.// J.Med. Microbiol. – 1994 – №40(3).–p.165–169.
6. Morris B.A. et al. Cryptococcal peritonitis in CAPD patient. // J. Med. Vet. Mycal. –1992–№30(4)–p.309–315.
7. Penk A., Pittrow L. Therapeutic experience with fluconazole in the treatment of fungal infections in diabetic patients.// Mycoses. –1999–№42 Suppl.2–p.97–100.
Читайте также:


