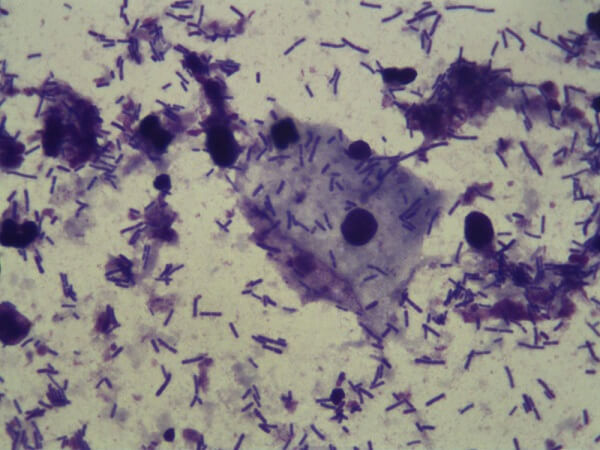
Лейкоциты при кандидозе кишечника

Проведение гинекологического исследования на микрофлору влагалища дает возможность определить наличие возможных процессов воспалительного характера в половой сфере.
Если все в норме, то влагалище должно содержать палочковую флору и единичное количество лейкоцитов. Говоря про лейкоциты в мазке , то в норме показатель не должен превышать 15.
Если цифра оказалась выше, то это свидетельствует о развитии половых инфекций либо различных патологических процессов, в том числе и молочницы.
Симптомы молочницы у женщин
Если есть подозрения на кандидоз , то у женщины возникают симптомы, свидетельствующие о заболевания. Необходимо знать не только то, какие симптомы бывают при молочнице, но какие причины ее возникновения и как выглядит заболевание в целом.
В первую очередь следует отметить то, что при молочнице у женщины могут быть самые разнообразные симптомы, в зависимости от места расположения и стадии заболевания. А вот то, каким образом будет выглядеть заболевание, будет полностью и целиком зависеть от ее формы.
Грибок кандидоза может иметь овальную или круглую форму. Он размножается способом почкования, но может иметь свою тенденцию к образованию спор. При молочнице влагалища, женщина может наблюдать обычные слизистые выделения на начальной стадии.
Необходимо помнить про то, что в некоторых случаях симптомы отсутствуют, поэтому сдавать лейкоциты при молочнице станет отличным способом на выявление заболевания. Организм любого человека является уникальным, он может по-своему переживать заболевание и бороться с ним.
Если у женщины имеется такое заболевание, как кандидоз, ей придется забыть про интимную жизнь. Если молочница будет находиться в запущенной стадии, не проводя необходимое лечение, то последствия заболевания могут быть весьма плачевными. В некоторых случаях, при наличии молочницы женщина замечает кровавые выделения из влагалища в промежутках между месячными.
Что означают повышенные лейкоциты?
Высокий показатель лейкоцитов в крови должен рассматриваться совместно с бактериальной флорой влагалища.
Негативный мазок может быть двух видов:
- число лейкоцитов – 30-40, флора в большей степени кокковая;
- большой показатель лейкоцитов, отсутствие лектобацилл, в микрофлоре могут находиться разнообразные микроорганизмы, могут выделяться гонококки и трихомонады.
Проведение непосредственно мазка на флору не способно определить главные причины высоких лейкоцитов и изменений в микрофлоре. При этом он указывает на наличие в половых органах заболеваний воспалительного характера.
Если повышены лейкоциты , для диагностики возможных болезней, необходимо пройти дополнительные лабораторные анализы – мазки на онкоцитологию и бактериальный посев, кровь на наличие в организме скрытых инфекционных заболеваний. Для определения состояния эндометрия рекомендуется пройти кольпоскопию.
Причины повышенных лейкоцитов
Лейкоцитоз свидетельствует о наличии в организме воспалительного процесса. Повышенное число лейкоцитов в мазке у женщины говорит о наличии болезней половой системы, которые можно классифицировать так:
- неспецифические: стафилококк, микоплазма, уреаплазма, кандидоз;
- инфекционные и вирусные: ВИЧ, сифилис, хламидиоз, трихомониаз, герпес, гонорея;
- воспалительные болезни органов малого таза и нижних отделов: параметрит, эндометрит, эндоцервицит, вульвит, кольпит, цервицит.
Если говорить про течение болезней, то они могут иметь острую стадию или хроническую, которая протекает без симптомов.
Повышенные лейкоциты при беременности

В результате гормональных перестроек в организме во влагалищной микрофлоре женщины при беременности наблюдается повышенный уровень лейкоцитов. При этом в норме он не должен превышать более 20 лейкоцитов в мазке.
Если при беременности мазок оказался негативным, то это может указывать на наличие в половой системе воспалительных процессов и необходимость прохождения дополнительных обследований.
Повышенные лейкоциты при наличии беременности указывают на наличие цервицита, молочницы, причинами которых становится нарушение ведения привычного образа жизни, изменения в гормональном фоне, утомляемость и стрессы.
Использование препаратов для лечения
Если были диагностированы воспалительные процессы в области половых органов, то рекомендуется использовать такие способы лечения:
Важно знать, что из приведенных медикаментозных препаратов, необходимо принимать только по рекомендации врача. При самостоятельном лечении с помощью антибактериальных препаратов возможно появление различных побочных эффектов.
Лечение средствами народной медицины
При наличии заболеваний воспалительного характера, рекомендуется каждый день проводит спринцевание такими отварами, как:
- ложку столовую цветков календулы, ромашки, крапивы (на выбор) залить чашкой воды, дождаться кипения, снять с огня и дать настояться 30 минут. Перед тем как использовать отвар для спринцевания, его рекомендуется процедить через марлю или сито;
- измельчить 6 зубчиков чеснока и залить полутора литрами кипятка, дать постоять ночь, после чего процедить и использовать для спринцевания;
- измельчить два зубчика чеснока и залить 2 чашками горячей воды. Добавить 1.5 ложку столовую яблочного уксуса, размешать и процедить;
- при наличии молочницы: 1 дозу сухого бифидумбактерина перемешать с ложкой чайной воды и вазелина. Посуленной мазью рекомендуется пропитать тампон и ввести его во влагалище на десять часов. Продолжительность лечения 7-10 дней.
Последствия заболевания воспалительного характера
Если во время сдачи анализов было обнаружено повышение в крови лейкоцитов, то это свидетельствует о наличии инфекционных или воспалительных болезней, причем большинство из них могут не иметь никаких симптомов.
Определение причины с последующим ее устранением должно проводиться мгновенно. В противном случае, у женщины могут возникнуть проблемы со здоровьем.
В результате воспалительных процессов могут возникнуть последствия:
- миома матки;
- спаечные процессы, становящиеся причиной бесплодия;
- сбои в менструальном цикле;
- онкология;
- эндометриоз;
- осложнения при беременности;
- внематочная беременность;
- бесплодие.
С целью профилактики, а также последующего определения заболевания органов половой системы, рекомендуется посещать гинеколога для осмотра каждые полгода. Это позволит определить своевременно заболевание и начать его быстрое лечение.
Вывод

При молочнице наблюдается повышение лейкоцитов в крови. Это необходимо знать во время сдачи анализов.
Если вы заподозрили у себя первые признаки молочницы, рекомендуется сразу же обратиться к врачу, ведь отсутствие своевременного лечения может стать причиной серьезных последствий со здоровьем. Берегите свое здоровье, не пренебрегайте своевременным посещением врачей.

Почему молочница возвращается?

Чем опасна молочница? Что следует ожидать от молочницы?
Биологи достоверно установили, что количество бактерий, микробов, вирусов и других микроорганизмов, единовременно проживающих в теле человека, превышает число его собственных клеток. И далеко не все представители этой флоры являются безвредными. Пока люди здоровы и пребывают в хорошем расположении духа, баланс хорошей и патогенной микрофлоры соблюдается. Но стоит произойти сбою в организме, как иммунитет слабнет и вредители начинают преобладать над полезными микробами. Активно размножаясь, они становятся причиной многих дисфункций, патологий и заболеваний. Одним из таких недугов является молочница, которая еще известна как кандидоз (распространенная инфекция, поражающая людей любого пола и возраста). О причинах ее появления, разновидностях, методах лечения мерах профилактики, а также других особенностях, и пойдет речь в этой статье.
Молочница
Возбудителем кандидоза являются одноклеточные микроорганизмы Candida tropicalis и Candida albicans. Ученые относят их к несовершенным дрожжеподобным грибам. Они присутствуют практически у всех людей в составе кишечной, ротовой и влагалищной (у женщин) микрофлоры. Их наличие не является опасным. К развитию патогенных процессов в организме приводит только чрезмерно активное размножение одноклеточных, которое может быть вызвано рядом факторов. Более подробно они будут рассмотрены ниже.
Причины возникновения
- Дисбактериоз кишечника. Состояние органа, когда полезные бактерии лишены возможности активно размножаться. В таком случае патогенная микрофлора берет верх и провоцирует развитие хвори.
- Разбалансированное питание. Бешеный ритм жизни современного человека заставляет его употреблять в пищу полуфабрикаты и продукты, которые состоят из красителей, консервантов, усилителей вкуса и других химических добавок. Такой рацион способствует возникновению гнилостных и бродильных процессов в кишках, что в свою очередь является благодатной почвой для развития паразитов.
- Депрессии и стрессы. Еще один бич нынешнего поколения. Если они происходят постоянно, это пагубно отражается на защитных функциях организма в целом и состоянии иммунитета в частности.
- Употребление антибактериальных препаратов. Многие лекарства этой группы (особенно антибиотики широкого спектра деятельности) уничтожают всю кишечную микрофлору. Если после курса приема медикаментов условия для заселения и размножения полезных бактерий не будут созданы, грибы, инфекции и вирусы получают возможность бесконтрольно размножаться.
В интернете можно посмотреть, как выглядит молочница на теле, слизистых оболочках и человеческих органах, а также, как проходит процесс ее развития. Это заболевание локализуется практически в любых тканях, органах и поражает большинство основных систем человеческого организма.
Разновидности
В медицинской практике кандидоз различают по форме течения:
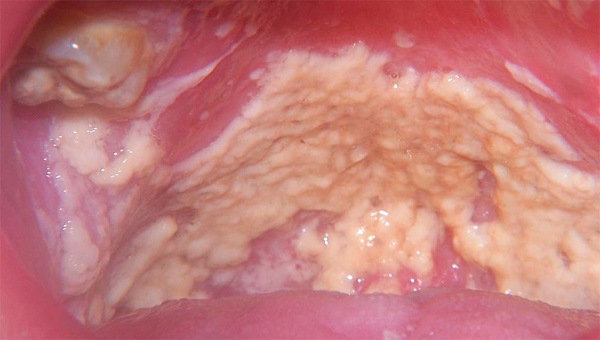
- Поверхностный. К нему относят поражение участков кожи (довольно распространенным считается кандидоз под грудью у женщин, а у мужчин часто встречается кандидоз на мошонке), слизистых оболочек и ногтевых пластин. Может приобретать форму белесого налета (за что и называется молочницей), эрозий, а также гнойничковых образований.
- Системный. Поражаются внутренние органы. Женщины подвержены кандидозу матки, у мужчин грибами может быть атакована простата. Представители обоих полов подвержены заболеванию сердца, легких и кишечника (присутствует кандидоз в кале). В таком случае у человека может не проходить диарея по несколько дней подряд.
- Сепсисный. Наиболее опасная форма. Обусловлена попаданием инфекции в кровеносную систему, которая разносит ее по всему организму. В случае развития этой формы болезни, недуг может закончиться крайне тяжелыми последствиями, вплоть до летального исхода.
Также заболевание классифицируется в зависимости от места локализации:
- Молочница в интимной зоне. Относится к урогенитальным заболеваниям. Поражает половые органы (как внешние, так и внутренние) и мочевую систему.
- В ротовой полости. Грибок может локализоваться на слизистой (стоматит) и на губах (хейпит).
- На ногтевых пластинах и смежных тканях. Сюда относятся и заболевания стоп, кистей, ладоней и кожных складок.
- На внутренних органах. Эта патология обобщенно называется висцеральной. Встречается в кишках, на сердце, легких и даже на оболочке головного мозга.
Как выявляется
На сегодняшний день самым эффективным методом подтверждения наличия инфекции является лабораторная диагностика. Врач может предположить существование заболевания по его характерным признакам и симптомам, но для окончательного подтверждения диагноза необходимо:
- Сдать анализ крови на кандидоз. Для исследований берется биоматериал из вены. Наличие в нем определенных антител говорит о развитии болезни. Обычно проводится ПЦР-диагностика.
- Принести утреннюю мочу. Косвенно подтверждает дисбактериоз в кишечнике.
- Сделать посев на кандидоз. Показывает чувствительность бактерий к определенному виду препаратов. На основании результатов назначается лечение.
- Мазок или соскоб. Берется с места локализации инфекции. Лейкоциты при молочнице в нем будут повышенными. Это характерно практически для всех воспалительных процессов в организме.
Для эффективной борьбы с молочницей могут быть назначены дополнительные исследования, такие как иммунологические тесты и детальные анализы органов, подверженных воздействию инфекции.
Можно ли вылечить кандидоз?

У медицины есть однозначный ответ —, можно, но это очень непростой процесс, требующий комплексного подхода и дисциплины от пациента. Он включает медикаментозную терапию (местную при легком течении болезни и общую при более тяжелых формах), диету (особенно важна при поражении органов желудочно-кишечного тракта), восстановление полезной микрофлоры, прием витаминно-минеральных комплексов и укрепление иммунитета. Основные симптомы при лечении устраняются быстро и эффективно (в течение двух-трех дней) при помощи препаратов нового поколения. Традиционная терапия занимает несколько больше времени (от недели), она включает следующий комплекс мер:
- Использование мазей и кремов. Актуально в случае внешних проявлений хвори.
- Прием антимикотических и антибиотических препаратов. Схемы употребления и разновидности медикаментов врач подбирает индивидуально для каждого пациента, с учетом его физиологических особенностей. В тяжелых случаях могут быть показаны капельницы.
- Нормализация микрофлоры кишечника. Достигается приемом про- и пребиотиков (полезные бактерии и вещества, способствующие их активному размножению).
- Укрепление иммунитета. Для этого показан приемов иммуномодуляторов, поливитаминов и закаливание.
- Отказ от вредных привычек. Алкоголь и табакокурение угнетают защитные функции организма.
- Диета. Рацион больного должен быть богат натуральными продуктами. Предпочтение отдается свежим овощам и фруктам, меду (если только не диагностирована аллергическая молочница), нежирному мясу, птице, рыбе, кашам и кисломолочным продуктам.
Довольно часто молочница может сопровождаться другими инфекционными заболеваниями, в том числе венерическими. Это особенно актуально, если инфекция локализуется в органах малого таза. В таком случае система лечения хламидий и кандидоза подбирается дерматовенерологом, урологом или гинекологом индивидуально, в зависимости от комбинации инфекций и физиологических особенностей пациента.
Для тех, кому интересно узнать, как вылечить молочницу без лекарств, ниже будут приведены наиболее действенные травы, применяемые с этой целью в народной медицине:
- Ромашка. Обладает выраженным противовоспалительным эффектом.
- Календула. Оказывает бактерицидное и обеззараживающее действие.
- Боровая матка. Препятствует появлению и развитию новообразований (в том числе злокачественных).
- Зверобой. Превосходно заживляет язвы и эрозии.
- Прополис. Мощное противомикробное средство. Допускается употребление в чистом виде и в форме добавок.
Травы можно применять как в виде спиртовых настоев, так и просто заваривая, и употребляя их вместо чая. Для женщин актуально использование тампонов, смоченных в отвар. Традиционная медицина считает, что фитотерапия не в состоянии самостоятельно справиться с заболеванием, но поощряют ее использование в качестве дополнительного лечения.
Молочница после кесарева сечения. Чем лечить
Организм беременных устроен таким образом, что после зачатия плода он автоматически ослабляет иммунитет для исключения его отторжения. Это способствует развитию многих заболеваний и активизации дремлющих инфекций. Кандидоз и герпес —, одни из них. Вдобавок ко всему у беременных начинает активно изменяться гормональный фон, что также является благодатной почвой для развития патогенной микрофлоры. Поэтому молочница у беременных и рожениц —, очень распространенное явление. Ввиду наличия угрозы для малыша, маме недоступно большинство препаратов, которыми лечат обычных людей. Но для рожениц, в том числе и после кесарева сечения, существуют специальные лекарства, которые безвредны для ребенка. Их назначают в форме мазей и кремов. Также местно может быть показан раствор марганцовки. Если малыш находится на грудном вскармливании, целесообразно пройти лечение обоим, во избежание повторного заражения.
Профилактические меры
- Здоровый образ жизни. Отказ от алкоголя и курения, регулярная двигательная активность и адекватные физические нагрузки, а также полноценный сон способствуют укреплению иммунитета и повышению защитных сил организма.
- Правильное питание. Употребление на постоянной основе кисломолочных продуктов, а также свежих овощей и фруктов благотворно влияют на поддержание здоровой микрофлоры кишечника.
- Гигиена. Использование бактерицидного мыла, специальных гелей для интимных зон, а также частая смена белья (включая постельное) препятствуют размножению бактерий.
- Избирательность при выборе полового партнера. Кроме прочего, незащищенный секс и поцелуи могут стать причиной инфицирования. Разборчивость в связях и предохранение при половом акте помогут избежать заражения кандидой и не только.
Если вас все же постигла эта напасть, не стоит паниковать. Прежде всего следует незамедлительно обратиться к профильному компетентному специалисту. Кандидоз даже в запущенном состоянии поддается лечению. Врачи вам обязательно помогут и вылечат молочницу навсегда. Отзывы бывших пациентов амбулаторий, публикующиеся в большом количестве на страницах специализированных интернет-ресурсов, подтверждают это.
Забегая наперед, можно сразу же сказать, что лейкоциты при молочнице всегда повышены. Их уровень специалисты определяют, когда берут мазок из влагалища для лабораторных исследований.
Как известно каждой женщине, одной из диагностических процедур в рамках гинекологического осмотра является забор микрофлоры влагалища. Подобное исследование позволяет врачу судить о развитии воспалительных процессов в органах половой системы. Если пациентка здорова, то во влагалище содержится палочковая флора и незначительное число лейкоцитов. Нормальным считается показатель, не превышающий значение в 15 ед. Если было выявлено, что он выше, то это является признаком каких-либо половых инфекций и процессов патологического характера, включая молочницу.
Признаки и причины вагинального кандидоза
При вагинальном кандидозе пациентки, как правило, жалуются на возникновение чувства зуда и жжения во влагалище и появление из половых путей белых выделений, которые имеют творожистую консистенцию. При этом чувство зуда и жжения становится более интенсивным после водной процедуры, полового контакта либо когда женщина спит. Если в патологический процесс будут вовлечены мочевые пути, то разовьется расстройство мочеиспускания.
Что же приводит к развитию всех видов молочницы, включая вагинальный кандидоз? Как отмечают специалисты, грибки Кандида способны присутствовать в организме в латентном состоянии довольно длительное время. И женщина может даже ничего не знать и не подозревать об их существовании до тех пор, пока не сыграют роль провоцирующие факторы, приводящие к активному размножению грибка и развитию заболевания. В данном случае роль такого катализатора отводится ослабленной иммунной системе. Вместе с тем в качестве предрасполагающих к развитию недуга факторов можно назвать:
- патологии органов половой системы;
- инфекционные заболевания в хронической форме;
- патологии эндокринной системы;
- нарушенный метаболизм;
- период вынашивания ребенка;
- прием антибиотических и антидиабетических препаратов, цитостатиков и кортикостероидов;
- прием гормональных противозачаточных средств;
- травмы химического либо механического характера;
- перенесенные операции;
- проживание в странах с жарким климатом;
- вирус иммунодефицита человека.
Подготовка к анализу на микрофлору влагалища
Для того чтобы поставить окончательный диагноз, лечащий врач будет руководствоваться существующей симптоматикой и результатами лабораторных исследований. Как уже было отмечено ранее, основным лабораторным методом выявления у прекрасной половины человечества гинекологических патологий является мазок на флору влагалища. Точность результатов подобных исследований составляет 95%.
Специалисты рекомендуют регулярно посещать гинеколога не реже 1 раза в течение полугода, даже если отсутствуют какие-либо тревожные симптомы. Консультироваться у женского врача необходимо после приема антибиотических препаратов, на этапе планирования беременности, а также после рождения ребенка. Получить максимально точный результат исследований флоры влагалища позволят следующие меры, предпринимаемые до сдачи анализов:
- отказ от половой связи за 1-2 суток до планируемой даты сдачи;
- отказ от спринцевания за 2 дня до предполагаемой даты сдачи анализа;
- за 1 сутки до того, как сдать мазок на исследование, запрещается применять свечи, вагинальный крем либо таблетки;
- за несколько часов до похода к врачу следует воздержаться от мочеиспускания;
- за день до приема у врача следует подмываться водой комнатной температуры без применения мыла.
Специалисты рекомендуют отправляться в лабораторию в течение первых дней после менструаций либо перед тем, как они начнутся. Гинекологический мазок позволяет специалистам судить о составе микрофлоры влагалища, шейки матки, а также мочеиспускательного канала.
Исследование гинекологического мазка наряду с другими составляющими позволяет выявить уровень лейкоцитов. Показатели нормы будут зависеть от участка забора биологического материала. Так, в урине их должно быть от 0 до 10, во влагалище нормой считается значение от 0 до 15. Если говорить о цервикальном канале, то тут нормой является показатель уровня лейкоцитов от 0 до 30. В период беременности объем белых кровяных телец может возрасти от 15 до 20.
Вместе с вышеуказанным показателем специалисты лаборатории исследуют мазок на наличие грибка Кандида в биоматериале. Он может и вовсе отсутствовать. Однако в случае выявленного увеличения числа грибков пациентке ставится диагноз молочница.

В общем и целом, выявленный лейкоцитоз является признаком развития воспалительного процесса в организме. Повышенный уровень белых кровяных телец в гинекологическом мазке свидетельствует о развитии недугов органов половой системы, классифицировать которые можно следующим образом:
- патологии неспецифического характера, включая стафилококк, микоплазму, уреаплазму, кандидоз и т. п.;
- заболевания инфекционной и вирусной природы, включая ВИЧ, хламидиоз, сифилис, гонорею и герпес;
- заболевания органов малого таза воспалительного характера, в том числе эндометрит, вульвит, цервицит и т. п.
Лечение молочницы
В случае выявленного вагинального кандидоза пациентке следует обратиться с результатами исследований к врачу за получением назначений. Лечить указанное заболевание следует в обязательном порядке. В противном случае данная патология сможет оказать влияние на репродуктивную способность женщины и на нормальное развитие и вынашивание ребенка.
На сегодняшний день фармацевтическая промышленность готова предложить женщинам массу средств для избавления от вагинального кандидоза. Действие этих препаратов направлено на то, чтобы быстро и надолго забыть о симптомах вагинальной молочницы. Если заболевание протекает легко, то можно прибегнуть к помощи препаратов местного действия, которые производятся в виде таблеток и свечей. Самыми распространенными средствами подобного типа являются: Пимафуцин, Флуконазол, Тержинан и др. Применять указанные препараты необходимо исключительно по инструкции. И не стоит назначать их себе самостоятельно. В данном случае необходима консультация лечащего врача.
Когда заболевания переходит в хроническую форму и случаются частые рецидивы, следует использовать препараты, обладающие противогрибковым и антибактериальным свойствами. Назначать подобные средства должен врач после проведенного осмотра.
Вагинальный кандидоз является весьма неприятным заболеванием, способным привнести в жизнь женщины массу проблем. Не стоит ждать появления очевидных признаков развития заболевания. Лучше, как и было сказано выше, каждые полгода посещать гинеколога и проходить необходимый осмотр, а также сдавать соответствующие анализы, включая анализ мазка на определение уровня белых кровяных телец. Выявление недуга на ранней стадии позволит максимально эффективно бороться с заболеванием.

Кандидоз кишечника – это грибковое поражение слизистой оболочки пищеварительного тракта. В силу глобального распространения грибов рода Candida существуют трудности с диагностированием и определением критериев заболевания. Грибки в норме присутствуют в микрофлоре, но вот установить при каких уровнях можно считать, что именно они являются возбудителем воспаления не всегда понятно.
Отметим, что кандидоз желудочно-кишечного тракта в своей основе имеет “расползание” грибков по всему пищеварительному тракту. Однако большинство диагностированных случаев кандидоза приходится именно на кишечник. Остальные участки ЖКТ подвержены воспалению, но в меньшей степени.
В диагностировании и последующем назначении курса лечения есть нюанс – тактика назначения антимикотиков при первом обнаружении в посевах грибов рода Candida, без дальнейшего обследования, является ошибочной.
Имеется в виду, что для установления правильного диагноза необходимо наличие трех диагностических критериев:
- – выявление одного или нескольких факторов риска,
- – эндоскопические признаки кандидоза кишечника,
- – положительный результат культурального исследования.
Если критерии собраны не полностью, то утверждать о локализации кандидоза именно в кишечнике нельзя. Возможно молочница “расползлась” по всему пищеварительному тракту.
Что такое кандидоз кишечника
Пищеварительный тракт – достаточно сложная система человеческого организма. Поскольку в структуре тракта имеет место большая площадь слизистой оболочки, то и размещение в ней грибковых поселений предпочтительно. Естественно при некоторых условиях грибковые колонии наносят удар в виде кандидоза. Слизистая воспаляется.
Кандидоз желудочно-кишечного тракта – это инфекционно-воспалительное поражение ЖКТ грибками рода Кандида. Молочница ЖКТ может сопровождаться кандидозным поражением пищевода, желудка или кишечника.
Справочно. Кандидоз ЖКТ, проявляющийся грибковым поражением желудка и пищевода, чаще всего бывает у пациентов с различными иммунодефицитами.
Кандидоз кишечника относится к разновидностям тяжелых форм дисбактериоза, сопровождающихся токсическим поражением кишечника и развитием вторичного иммунодефицита .
Основными симптомами кандидоза кишечника являются:
- вздутие живота вследствие усиленного газообразования,
- боли в животе,
- понос с примесью белых хлопьев.
Патогенез кандидоза кишечника
Грибок кандида в норме сосуществует рядом с нормальной микрофлорой кишечника. При определенных условиях он начинает размножаться и вызывать заболевание – кандидоз.
Грибок любит повышенную влажность, температуры 21-40 ºС, и рН 6-6,5. Кандида может существовать в форме бластоспор – это молодые клетки круглой или овальной формы.
При попадании в благоприятные условия грибок начинает усилено почковаться, при этом образует цепочку – пвсевдомицелий.
После попадания кандиды в кишечник или ротовую полость, происходит прикрепления грибка к эпителию – адгезия. Это происходит благодаря специальным факторам адгезии грибка.
Справочно. Кандида для прикрепления предпочитает многослойный плоский эпителий. Поэтому излюбленная локализация грибка – ротовая полость и пищевод. Но встречается кандидоз желудка и кишечника, где располагается однорядный цилиндрический эпителий.
После адгезии кандиды к эпителию она начинает активно размножаться. Накапливается грибковая масса. Но этому процессу в норме препятствуют защитные факторы организма в общем и кишечника, в частности. Если защитные механизмы сильны, то организм не дает колониям грибка превысить критическую массу.
Грибок может некоторое время сосуществовать с нормальной микрофлорой и присутствовать в незначительном количестве. При этом не вызывать болезненных проявлений. Такая ситуация – бактерионосительство. 
В случае нарушения защиты происходит размножение кандид в кишечнике и накопление грибковой массы. При этом токсины, продукты жизнедеятельности грибка, активно всасываются в кровь, вызывают интоксикацию и аллергизацию организма, а олигосахариды, которые входят в состав клеточной стенки возбудителя, нарушают работу защитных факторов иммунной системы. Эта форма существования грибка в кишечнике получила названия неинвазивный кандидоз.
При значительном угнетении иммунитета происходит инвазия (проникновение) кандиды в толщу эпителия, а также в собственную пластинку слизистой. При этом выделяются ферменты, разрушающие ткани хозяина. Развивается инвазивный кандидоз кишечника.
Далее по кровеносным сосудам грибок разноситься по организму и проникает во внутренние органы: печень, сердце, легкие, поджелудочную железу, где начинает размножаться. Это висцеральный кандидоз.
Важно. Кишечник всегда служит источником распространения грибов в другие органы.
Неинвазивные формы кандидоза кишечника встречаются намного чаще, чем инвазивные. Неинвазивные кандидозы кишечника развиваются на фоне нарушения естественного баланса микрофлоры кишечника и активного размножения кандид в просвете кишки.
При этом, кандиды не проникают в толщу слизистой оболочки кишечника, вызывая только поверхностное воспаление слизистой. Токсические вещества, выделяемые кандидами, провоцируют дальнейшее прогрессирование дисбактериоза кишечника и проводят к развитию вторичных иммунодефицитных состояний.
Справочно. На фоне прогрессирующего дисбактериоза, воспаления и снижения иммунитета часто наблюдается активация других условно-патогенных и патогенных микроорганизмов, провоцирующих развитие грибково-бактериальных, грибково-протозойных, смешанно-грибковых и других инфекций.
Инвазивные формы практически не встречаются у людей с нормальным иммунитетом. В большинстве случаев, данная форма заболевания встречается у иммунодефицитных больных.
Читайте также:


