Микотический дерматит у коз
Контагиозный пустулезный дерматит овец и коз, контагиозная эктима (Dermatitis pustularis contagiosa ovium et caprarum, ecthyma contagiosum), — инфекционная болезнь овец и коз, характеризующаяся поражением слизистых оболочек ротовой полости, кожи губ, головы, молочных желез и конечностей, сопровождающаяся образованием узелков, везикул, пустул и корок с преимущественным поражением одного какого-либо участка тела. Болезнь известна с давних времен во всех странах мира.
Вирусную природу контагиозной эктимы овец и коз доказал Аинауд (1921). В России впервые болезнь описал И. Ковальский в 1887 г.
Возбудитель. Болезнь вызывает оспоподобный, эпителиотроп-ный, ДНК-содержащий вирус, который относится к роду Parapoxvirus семейства Poxviridae. От вирусов оспы возбудитель контагиозной эктимы отличается по морфологическим, антигенным и иммунобиологическим свойствам.
Вирус индуцирует образование комплементсвязывающих, ви-руснейтрализующих антител, антигемагглютининов. В мазках из пораженной ткани, окрашенных по Пашену и Морозову, обнаруживаются в виде скоплений мелкие элементарные тельца типа В.
Возбудитель репродуцируется в первичной культуре клеток кожи, семенников и почек эмбрионов овцы и крупного рогатого скота.
В везикулах, пустулах, корочках, на шерсти вирус сохраняется более 4 лет, в животноводческих помещениях более 3 лет, на растениях и скошенной траве — до 300 дней, на поверхности почвы и в навозе — до 200 дней, во влажной среде под действием высоких температур быстро погибает.
Растворы формальдегида, щелочей и кислот инактивируют возбудитель контагиозной эктимы в обычных концентрациях.
Эпизоотологические данные.Болеют овцы, козы, но более восприимчив молодняк с 4-дневного до 10-месячного возраста. Источник возбудителя инфекции — больные и переболевшие животные, которые выделяют возбудитель со струпьями, корочками и истечениями.
Инфицируя пастбища, воду, корма, кормушки, предметы ухода, подстилку и т.д., овцематки могут заражать ягнят. Больной молодняк, наоборот, может при сосании молока заражать своих матерей.
Заражение животных происходит через травмированные участки кожи и слизистых оболочек. Иногда болезнь осложняется се-кундарной микрофлорой (чаще Fusobacterium necrophorum), инфекционный процесс при этом протекает более длительно и тяжело.
Заболеваемость мелкого рогатого скота достигает 50 %, летальность — 10—20 % (среди ягнят эти показатели достигают 95 %).
При контакте с больными животными через царапины и другие повреждения кожи возможно заражение человека. Экспериментально удавалось инфицировать кроликов, телят, жеребят, котят, щенков, обезьян.
Патогенез.Проникнув в организм, вирус репродуцируется в эпителии кожи копытец и слизистых оболочек рта, губ, половых органов, вызывает пролиферацию и дегенерацию клеток, образование внутриклеточных цитоплазматических телец-включений и экссудативный процесс. В результате возникают везикулы, которые превращаются в пустулы. Некроз поверхностного эпителия и отложение фибрина обусловливают появление корочек и струпьев. Возможны генерализация процесса и осложнение секундарной инфекцией с летальным исходом.
Клинические признаки.Инкубационный период длится 3—10 дней. Болезнь протекает остро, подостро и хронически. Различают стоматитную, губную, копытную и генитальную формы контагиозного пустулезного дерматита овец и коз.
При стоматитной и губной формах в начале болезни в ротовой полости или на носогубном зеркале и поверхности губ появляются красные пятна различной величины, в центре которых образуются узелки, а затем везикулы и пустулы. При вскрытии пустул остаются эрозии. Истечения, засыхая, образуют корки и струпья. В этот период у животных повышена температура, они угнетены, отказываются от корма.
Часто у ягнят 2—4-месячного возраста болезнь, осложненная секундарной микрофлорой (стрептококками, стафилококками, пастереллами, эшерихиями и др.), протекает тяжело.
Подчелюстные лимфатические узлы увеличены. Патологический процесс с кожи губ распространяется на десны, щеки, нёбо, глотку.
При поражении конечностей (копытная форма) появляется хромота. Образуются эрозии и изъязвления, покрытые гнойным экссудатом, в межпальцевом пространстве.
При генитальной- форме пустулы, эрозии и корочки обнаруживают на вымени, внутренней поверхности бедер, половых губах. На слизистых оболочках влагалища, коже препуция и половом члене у самцов также устанавливают изъязвления.
В ряде случаев болезнь сопровождается диареей. В результате развивающегося истощения и иммунодепрессии возможна гибель. При доброкачественном течении болезни через 10—14 дней животные выздоравливают.
Патологоанатомические изменения.Трупы истощены, имеются очаги некроза и эрозии на слизистой рта, коже губ и конечностей, при генитальной форме — на половых органах, внутренней поверхности бедер, вымени.
В печени, легких отмечают некротические поражения, а на слизистой желудочно-кишечного тракта — изъязвления, в брюшной полости — фибринозный экссудат, энтериты и поражения половых органов.
Диагноз.Болезнь диагностируют на основании анализа клини-ко-эпизоотологических данных, патологоанатомических изменений и результатов лабораторных исследований (вирусоскопии мазков и биопробы).
Для биологического исследования в лабораторию направляют свежие везикулы, корки, струпья, некротические участки в глицерине (30—50%-ном растворе). В окрашенных мазках обнаруживают темно-коричневые (по Морозову) или интенсивно-красные (по Пашену) округлые, слегка продолговатые тельца, расположенные группами или россыпью.
Наиболее точный метод диагностики — электронная микроскопия, позволяющая определять характерные морфологические признаки вирионов.
Для серологической идентификации вируса используют реакции связывания комплемента, нейтрализации и агглютинации.
Диагноз считают установленным при получении одного из следующих показателей:
выявление элементарных телец в мазках-отпечатках из содержимого везикулярной жидкости или пустул;
выявление вируса с помощью электронной микроскопии по характерным морфологическим признакам вирионов: размеру, соотношению осей, наличию сетчатой структуры из филаментозных тяжей, образующих левосторонние переплетающиеся спирали;
выделение вируса на куриных эмбрионах, культуре клеток почки или легких эмбрионов коровы, овцы (по образованию негативных колоний с ровными краями) и его идентификация в реакции нейтрализации;
развитие характерной клинической картины у зараженных исходным материалом ягнят с учетом эпизоотологических данных.
Дифференциальный диагноз. Следует исключить некробактериоз, оспу, ящур, копытную гниль, контагиозный везикулярный стоматит, блутанг и микотоксический дерматит.
Лечение.Специфических средств лечения не разработано. Применяют комплексное патогенетическое и симптоматическое лечение. Пораженные участки кожи обрабатывают 5%-ным раствором меди сульфата, а затем применяют йодглицерин; 0,5%-ный юглон на спирте; 1%-ный раствор калия перманганата; 10%-ный раствор цинка хлорида; 3%-ную эмульсию карболовой кислоты на нафта-ланской нефти; мазь, состоящую из 5 частей креозота, 10 частей серы и 100 частей вазелина. Для наружной обработки пораженных участков кожи используют карболизированный вазелин, цинковую мазь или мази с окситетрациклином, полимиксином, 3%-ный раствор пиоктанина, 1%-ный раствор пиоктанина в 1%-ном спиртовом растворе фурацилина, смесь препаратов, состоящую из равных частей 8%-ного раствора формалина и 10%-ного раствора сульфата меди.
При копытной форме целесообразно кратковременно (на 1 — 1,5 мин) погружение конечности в 5—10%-ный раствор формалина, при необходимости обработку повторяют 3 раза с недельным интервалом. Слизистую ротовой полости обмывают 3%-ным раствором пероксида водорода и слабыми растворами вяжущих асептических средств, язвы смазывают йодгли-церином.
При осложнениях пораженные места обрабатывают хирургически и применяют внутрь хлортетрациклин (биомицин) из расчета 10—20 мг/кг массы животного 2—3 раза в день в течение 3— 4 дней, внутримышечно окситетрациклина гидрохлорид (террами-цин) в дозе 5000—10 000 ЕД/кг 2 раза в день в течение 5—7 сут, левоэритроциклин (левомицетин, эритролидин, окситетрациклин) в дозе 1,0 см 3 /кг 2—3 раза с интервалом в 3—5 дней.
Целесообразно назначение иммуномодуляторов и комплексных витаминных препаратов: витапероса, гамавита, аминовита, урсовита совместно с иммунофероном, цитокинами и лигфо-лом.
Иммунитет.Переболевшие животные приобретают иммунитет по одним данным на 8 мес, по другим данным он сохраняется более 1 года (до 2 лет). Ягнята, переболевшие в раннем возрасте, к отъему утрачивают иммунитет, и болезнь может повториться. Ко-лостральный иммунитет сохраняется в пределах 3—4 нед.
Для активной иммунизации новорожденных ягнят и овцематок в неблагополучных хозяйствах применяют жидкую культуральную вирус-вакцину из штамма КК и сухую культуральную вирус-вакцину из штамма Л против контагиозного пустулезного дерматита овец и коз. Предложена также ОРФ-вирусвакцина из адаптоген-ного иммуногенного штамма Д171 (ФРГ).
Профилактика и меры борьбы.Организуют мероприятия, исключающие возможность попадания возбудителя болезни в хозяйство. Вновь поступающих животных карантинируют в течение 30 дней. Особое внимание уделяют ветеринарно-санитарным мероприятиям.
Необходимо поддерживать в надлежащем санитарном состоянии пастбища, водопои, овцеводческие и козоводческие фермы, соблюдать режим кормления и поения, контролировать качество кормов, полноценность и сбалансированность рационов.
При возникновении контагиозной эктимы в хозяйстве вводят ограничения, по условиям которых запрещают ввод и вывод овец и коз (за исключением вывоза клинически здоровых животных на мясокомбинат), доступ посторонних лиц на неблагополучную ферму, перегруппировку животных внутри хозяйства, вывоз инфицированного фуража. Молоко от овец и коз неблагополучной отары кипятят и используют в пищу или для переработки на молочные продукты с последующим использованием в хозяйстве.
Животных, больных контагиозным пустулезным дерматитом, изолируют и лечат, остальных — вакцинируют. Вакцину наносят ягнятам с 10-дневного возраста на скарифицированную поверхность кожи верхней губы в дозе 0,3 см 3 двукратно с инервалом 8— 12 дней. Иммунитет наступает через 10—15 сут после вакцинации и длится 7—8 мес. Если через 5—6 дней в месте инъекции не образуется пустул, вакцинацию повторяют. Овцематок вакцинируют за 3 мес до окота.
Трупы павших и вынужденно убитых животных утилизируют, а шкуры от них дезинфицируют.
Стригут овец неблагополучной отары в последнюю очередь. Организуют систематический прогон овец такой отары через дезинфекционные ванны, заполненные эмульсией, содержащей 1 часть креолина, 4 части дегтя и 20 частей воды.
Текущую дезинфекцию помещений проводят каждые 10 дней, используя 2%-ные растворы гидроксида натрия или формальдегида, 20%-ную взвесь свежегашеной извести, 5%-ный раствор одно-хлористого йода, 4%-ный раствор пероксида водорода, 1%-ный раствор йодеза, виркон С в разведении 1:100.
Ограничения с хозяйства снимают через 30 дней после последнего случая выявления больного животного и проведения заключительной дезинфекции, после чего за хозяйством наблюдают в течение года —до благополучно проведенного окота. Пастбища, где находились больные животные, не рекомендуется использовать в течение двух лет.
Дата добавления: 2015-11-18 ; просмотров: 2345 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
[Lippengrind, Ansteckender Lippengrind, Ecthyma contagio-Sum (лат.); Contagious pustular ermatitis Orf, Sore mouth (англ.); Dermatitis pustuiosa (нем.)]
Контагиозный пустулезный дерматит (КПД) — инфекционная болезнь овец и коз, характеризующаяся поражением слизистых оболочек ротовой полости, кожи губ, головы, молочных желез и конечностей, сопровождающаяся образованием узелков, везикул, пустул и корок с преимущественным поражением одного какого-либо участка тела. Болезнь распространена повсеместно. Во многих странах с развитым овцеводством и козоводством она является стационарной инфекцией.
Вирусную этиологию болезни установил Эйно в 1921 г. Он воспроизвел ее экспериментально и доказал вторичную роль бактерий некробактериоза (вирус ОРФ).
Клинические признаки и патологоанатомические изменения. Инкубационный период длится 2—4 дня, редко до 7 дней. Болеют овцы и козы всех возрастов, особенно тяжело — молодняк. В стационарно неблагополучных хозяйствах взрослые животные болеют редко; у кормящих овцематок могут встречаться поражения на сосках и вымени. Энзоотии в таких хозяйствах, как правило, наблюдаются в период окота и после отъема молодняка от маток.
В зависимости от локализации поражений различают стоматит, губную, генитальную и копытную форму болезни. У ягнят, которые заражаются в первые дни жизни, чаще поражается слизистая оболочка ротовой полости. Болезнь протекает тяжело. У взрослых овец в пораженных участках ротовой полости появляются красные пятна диаметром от 2 до 15 мм, в центре их вскоре образуются пузырьки с прозрачным или мутным содержимым. Увеличиваясь в размере, пузырьки вскоре прорываются, оставляя эрозии. Через 2—3 дня эрозии покрываются фибринозным налетом, под которым разрастается грануляционная ткань, заполняющая впоследствии весь дефект ткани. В отдельных случаях, когда грануляционная ткань слишком бурно разрастается, на месте дефекта возникают гроздевидные или малиновидные образования величиной с орех и более. В осложненных случаях на месте эрозии (на деснах, щеках, языке) могут возникать некротические очаги илитлубокие, плохо заживающие язвы. Патологический процесс может распространяться на область глотки и гортани, пищевод и трахею. При благоприятном течении болезни, обычно у взрослых овец и реже у ягнят, поражения на слизистых оболочках заживают в течение 1—2 недель. Эпителизация происходит без образования рубца. При осложнениях заживление происходит медленно, а в тяжелых случаях (при наличии некротических очагов и изъязвлений) ягнята нередко погибают.
Параллельно с развитием патологического процесса на слизистой оболочке ротовой полости возникает поражение губ, носового зеркальца, крыльев носа и других участков головы. Вначале на коже появляются красные пятна, затем — узелки, везикулы и пустулы. Последние увеличиваются и нередко сливаются в обширные очаги. При подсыхании на их месте образуются корки. Нередко пустулы прорываются, истечения из них засыхают. При осложнениях микрофлорой образуются долго незаживающие язвы с толстыми корковыми наслоениями; из трещин в корках выделяется гноевидная жидкость с запахом. Губы в таких случаях утолщены, нижняя губа отвисает. У ягнят нередко наблюдают пенистые, либо слизистые истечения из ротовой полости. Они содержат частицы омертвевших тканей и имеют неприятный запах. Больные ягнята с трудом сосут маток или отказываются сосать вообще, отстают в росте и развитии, худеют и нередко погибают. У больных может повышаться температура тела на 1—2 °С.
Копытная форма болезни чаще встречается у овец, обитающих в местах, где поч-венно-климатические и хозяйственные условия способствуют мацерации и травмати-зации нижних частей конечностей. Поражается одна, реже несколько конечностей. В межкопытной щели, в области венчика и на бабках развивается везикуло-пустулез-ный процесс, заканчивающийся образованием корок, их постепенным подсыханием и отпадением. Как правило, процесс осложняется вторичной инфекцией, возникают гнойно-некротические явления. Больные животные хромают, чаще лежат, истощаются. У кормящих овцематок поражения в виде розеол, папул, везикул, пустул и корок можно обнаружить на сосках и вымени. В осложненных случаях могут развиться тяжелые формы мастита. Иногда поражения появляются на срамных губах, препуции, вокруг анального отверстия.
Большинство больных животных выздоравливают. Ягнята погибают либо от истощения, либо в результате осложнения вторичной инфекцией, поэтому при вскрытии трупов патологоанатомические изменения во внутренних органах обычно обусловлены осложняющими факторами. Характерны патологоанатомические изменения на губах и других пораженных участках кожи, эрозии, некротические очаги и изъязвления на слизистых оболочках ротовой полости, языке. Иногда обнаруживают пролиферативные поражения в области гортани, на слизистых оболочках пищевода, рубца, сетки, кишок и сычуга. Изменения в органах пищеварения, печени, легких чаще всего обусловливаются возбудителем некробактериоза.
При гистологических исследованиях в эпидермисе участков поражения находят ретикулярную дегенерацию и внутриклеточные включения, паракератоз, лейкоцитарную инфильтрацию, полнокровие сосудов, скопление гистиоцитов, лимфоцитов и полибластов. Кроме поражения конечностей и половых органов, наблюдают и отечную форму болезни, при которой разрастаются клетки слизистой оболочки ротовой полости в виде цветной капусты, наблюдаются глубокий язвенный стоматит, фарингит, эозофагит. Смертность среди ягнят высокая. У многих больных ягнят отпадает роговой башмак.
В Австралии описана необычайная вспышка КПД овец. Обнаружены поражения языка, напоминающие таковые при ящуре. При ЭМ методом негативного контрастирования обнаружены овальные частицы размером 260-160 нм, характерные для пара-поксвирусов. В стаде 50 % имели поражения рта, языка, десен в различных комбинациях. Необычное проявление эктимы в виде преимущественных поражений языка следует учитывать в дифференциальной диагностики экзотических вирусных болезней овец.
Устойчивость. Вирус устойчив к высушиванию. В струпьях в условиях комнатной температуры он сохраняет патогенность до 15 лет, в естественных условиях в сухом струпе — в течение 4, в высушенном состоянии в запаянных ампулах — до 6 лет. Куль-туральный лиофилизированный вирус в ампулах при комнатной температуре сохраняется более 5 лет. Во влажной среде погибает сравнительно быстро: при 64 °С — в течение 2 мин, при 60 °С — 5 и при 56 °С — 30 мин. В дистиллированной воде инактивируется через 24 ч, но устойчив к растворам КМи04 и солнечному свету (42 ч). Высокочувствителен к ауреомицину, рН 3 и хлороформу, менее чувствителен к эфиру. В животноводческих помещениях вирус сохраняет активность более 3 лет, на пастбищных растениях и скошенной траве — до 300 дней, на поверхности почвы и в навозе — до 200 и на глубине 10—20 см — до 100 дней.
АГ структура не изучена, получен банк генов ДНК вируса ОРФ в количестве 1488 клонов. Клоны исследованы на размер вставки, варьировавший от 0,4 до 4,7 тыс. п. н. АГ вариабельность не установлена. Однако не все штаммы серологически идентичны. До пускается возможность существования различных АГ типов вируса. Вирус содержится в везикулах, папулах, корках и струпьях больного животного. В крови и выделениях его обнаружить не удается. При поражениях слизистой оболочки ротовой полости можно выделить также из пораженных участков и истечений. Не выделяется из кала, лимфоузлов, внутренних органов, крови и костного мозга.
Вирус индуцирует образование ВНА, КСА, анти-ГА и ПА. Титр анти-ГА у выздоровевших овец, кроликов и людей высокий. Другие AT накапливаются в сыворотках больных и переболевших животных в низком титре, поэтому для серологических исследований обычно используют сыворотку от гипериммунизированных животных. ВН активность таких сывороток невысока: неразведенная сыворотка способна нейтрализовать 10—1000 доз вируса, т. е. в 2—3 последних его разведениях.
Экспериментальная инфекция. В лабораторных условиях удается заразить кроликов, котят, щенков собак и обезьян. У кроликов после образования мелких папул наблюдали шелушение кожи и быстрое выздоровление. У большей части инфицированных наблюдали частичную или полную потерю аппетита, лихорадку, тахикардию, учащенное дыхание, поражения губ и зубов. В ряде случаев болезнь сопровождалась диареей.
При экспериментальном заражении овец и коз на скарифицированную слизистую оболочку губ инкубационный период продолжался 3 дня, после чего поднималась температура, губы становились отечными, далее появлялись мелкие желтовато-белые узелки L—2 мм в диаметре, которые затем увеличивались в размере и превращались в пустулы. Появлялись вторичные высыпания по краям губ. Корки формировались на 7-й день у коз и на 10-й день у овец. Процесс заканчивался отделением корок на 29—31-и день у коз и на 36—40-й — у овец. Патоморфологическая картина поражений у животных этих видов была сходной. У всех животных имела место сероконверсия.
Культивирование. Данные о возможности культивирования вируса на ХАО КЭ разноречивы. Он хорошо размножается в первичной культуре клеток кожи, семенников и почки эмбрионов овцы и КРС, а также в клетках почки взрослой овцы с проявлением ЦПД. В культуральной среде вирус появляется через 6 ч после обнаружения его в клеточной фракции культуры. Сроки максимального накопления его в культуре клеток (в жидкой и клеточной фракциях) колеблются в пределах от 72 до 96 ч и зависят от штамма и степени адаптации его к данной культуре клеток. В культурах клеток почечного эпителия взрослой овцы, ее плода, кожи плода овцы вирус образует прозрачные круглые, с ровными краями негативные колонии (бляшки). Вакцинные и эпизоотические штаммы вируса не различаются по морфологии и размерам образуемых бляшек. Вакцинный шт. КК размножается в органной культуре кожи неиммунных овец и на 5-е сутки инкубирования накапливается в титре до 106 ТЦДя/мл. В органной культуре кожи иммунных животных он не размножается. Культуральный вирус, обладая иммуногенностью, утрачивает пирогенность. В процессе репродукции вируса идет формирование цитоплазматических включений как типа Б, так и типа А. Включения типа Б связаны с репродукцией вируса и формированием полноценных вирусных частиц (инфекционных). Длительному сохранению вида вируса способствует образование включений типа Ас вирионами, заключенными в плотный ма-трикс, что защищает вирус во внешней среде.
Вирус КПД агглютинирует эритроциты человека группы 0. ГАд свойства не изучены.
Источники и пути передачи инфекции. Основной источник инфекции — больные животные, в организме которых вирус размножается. Во внешнюю среду он выделяется со струпьями, корочками и истечениями из ротовой полости, что вызывает заражение пастбищ, кормушек, воды, кормов, кошар, тепляков, загонов, подстилки. Вирусом загрязняются шерстный покров овец, предметы ухода, одежда чабанов. Овцы могут заразиться при пастьбе на инфицированных пастбищах, поедании зараженного сена, комбикорма, приеме воды из зараженных водопоев, непосредственном контакте больных со здоровыми. Значительная роль в распространении болезни принадлежит переболевшим животным-вирусоносителям. Вирус может быть занесен в благополучные хозяйства с вновь поступившими больными или переболевшими животными.
Вирус вызывает болезнь у овец, коз, серн и туров всех возрастов и у других парнокопытных полорогих животных. Молодые животные болеют тяжелее. Человек заражается КПД овец очень редко главным образом при контакте с больными животными. Заражение происходит при наличии кожных дефектов (порезов, царапин). Поражения развиваются в месте проникновения вируса, чаще на кистях рук. Поэтому по решению МЭБ контагиозная эктима относится к зоонозам. Высокий процент серо-позитивных сывороток обнаружен среди овцебыков.
Иммунитет и специфическая профилактика. Переболевшие животные приобретают иммунитет, который наступает на 10—15-й день, что, видимо, зависит от индивидуальных, возрастных и породных особенностей животного, условий содержания и кормления, погодно-климатических условий, свойств штамма возбудителя и т. п. По одним данным, постинфекционный иммунитет длится 8 месяцев, по другим — более года. Выявлен ряд особенностей инфекции и иммунитета. Инфекционный процесс носит локальный характер: поражения возникают и развиваются только в местах внедрения возбудителя. Соседние участки кожи или слизистых оболочек могут быть вовлечены в инфекционный процесс лишь в начальный период — до развития частичного или полного иммунитета. При этом невосприимчивость быстрее развивается в зоне локализации поверхностных патологических изменений и несколько медленнее — в отдаленных участках. Одновременно со снижением чувствительности к вирусу в организме животного увеличивается содержание КСА, ПА и анти-ГА, в то время как ВНА накапливаются в незначительных количествах и выявить их, как правило, не удается.
Более длительный и напряженный иммунитет вырабатывается у овец, иммунизированных в возрасте старше 8 месяцев. Продолжительность местной резистентности к вирусу оказалась различной: слизистая оболочка рта — до 17 месяцев, кожа губ —
Более 12, бедра — до 3 месяцев. Учитывая, что КПД овец и коз относится к числу болезней с ярко выраженным клеточным иммунитетом, некоторые авторы рекомендуют профилактическую иммунизацию проводить введением вакцины в участки наиболее частой локализации патологических изменений (у ягнят в слизистую оболочку рта и кожу губ). Ягнята, переболевшие в естественных условиях в раннем возрасте, к периоду отъема утрачивают иммунитет, и вспышка болезни может повториться. Доказана передача AT против вируса через молозиво и молоко. Защита ягнят через молозиво сохранялась 3—4 недели.
Для специфической профилактики предложены вакцины нескольких типов. До 1975 г. широко применяли так называемую корочковую (или дермальную) вакцину. Это корочки и струпья, собранные с пораженных участков кожи. Вирус, содержащийся в этом материале, обладает естественной вирулентностью. В настоящее время для специфической профилактики применяют аттенуированные культуральные штаммы вируса. Вакцину наносят на скарифицированную кожу внутренней поверхности бедер или слизистую оболочку верхней губы, либо вводят подкожно. Овцам и козам старше 3 месяцев вакцину вводят однократно. Ягнят и козлят до 3 месяцев вакцинируют дважды с интервалом 4—6 недель, в неблагополучных хозяйствах — все клинически здоровое поголовье овец и коз. Новорожденных ягнят прививают 3 раза в возрасте 2—3, 10—14дней и в 3 месяца. В бывшем СССРуспешно применяли сухую живую культуральную вакцину. Для профилактики эктимы в Африке наряду с гомологичной вакциной применяют гетерологичную против оспы овец и коз.
Оптимальный метод применения живой вакцины из шт. Л — нанесение ее на скарифицированную поверхность кожи верхней губы. Иммунитет наступает на месте непосредственной аппликации через 10 дней, а на удаленных участках кожи — через 20 дней.
С 1971 г. в бывшем СССР применяется сухая культуральная вакцина из шт. КК, имеющая ряд преимуществ перед корочковой вакциной. Иммунизируют животных втиранием по 0,3 мл вакцины в скарифицированный участок кожи верхней губы двукратно с интервалом 8—12 дней. Ягнят прививают в первые дни жизни. Если через 5—6 дней в месте инъекции не образуется пустул, вакцинацию повторяют. Схема вакцинации включает прививку маток в конце суягности. Иммунизацию повторяют перед отъемом от овцематок (через 4—6 месяцев). В неблагополучных хозяйствах ежегодно весной и осенью вакцинируют все поголовье до ликвидации болезни. В ФРГ предложена ОРФ-вирус-вакцина из апатогенного шт. Д171, который оказался имму-ногенным и не контагиозным. Вакцинируют ягнят в 2—3-дневном возрасте.
Серологическая оценка поствакцинального иммунитета не нашла применения и практически, по-видимому, нецелесообразна, так как уровень накопления специфических AT у иммунизированных животных низок.
Грибковым дерматитом называют воспаление кожи, обусловленное внедрением и последующим размножением грибов в ее различных слоях. Заболевание относится к группе дерматомикозов. Оно имеет инфекционно-аллергический характер и склонно к хроническому рецидивирующему течению, особенно на фоне определенных предрасполагающих факторов.
Этиология
Грибковый дерматит может быть вызван практически всеми патогенными и условно-патогенными для человека грибами. Некоторые из них входят в состав нормальной микрофлоры и постоянно обитают на поверхности кожи и слизистых оболочек. Заражение другими происходит при попадании извне спор грибов или при непосредственном контакте с пораженными участками тела больного дерматомикозом человека.
В настоящее время насчитывается порядка 500 грибов, потенциально способных поражать людей и животных. Но к основным возбудителям грибкового дерматита у человека относят:
- Дрожжеподобные грибки рода Кандида (Candida Albicans). В небольшом количестве входят в состав естественной микрофлоры кожи, полости рта, слизистой оболочки кишечника и влагалища. Считаются условно-патогенными, проявляя склонность к инфицированию кожи и слизистых оболочек лишь при наличии благоприятных для них условий. Вызывают кандидозный дерматит, перианальный грибковый дерматит, кандидоз влагалища, полости рта и других органов.
- Грибы рода Трихофитон (Trichophyton), которых насчитывают 22 вида. Являются патогенными и приводят к развитию трихофитии волосистой части головы и гладкой кожи, фавуса, паразитарного сикоза. Отдельно выделяют руброфитию. Это дерматит, обусловленный заражением определенным видом Трихофитонов – Trichophyton Rubrum.
- Грибы рода Микроспорум (Mikrosporum), 16 патогенных для человека видов. Вызывают микроспорию гладкой кожи на лице и теле, волосистой части головы.
Кандидозный дерматит – самый распространенный тип микотической инфекции у детей и взрослых. Нередко именно его имеют в виду, говоря о грибковом поражении кожи. При этом дерматит часто сочетается с кандидозом слизистых оболочек.
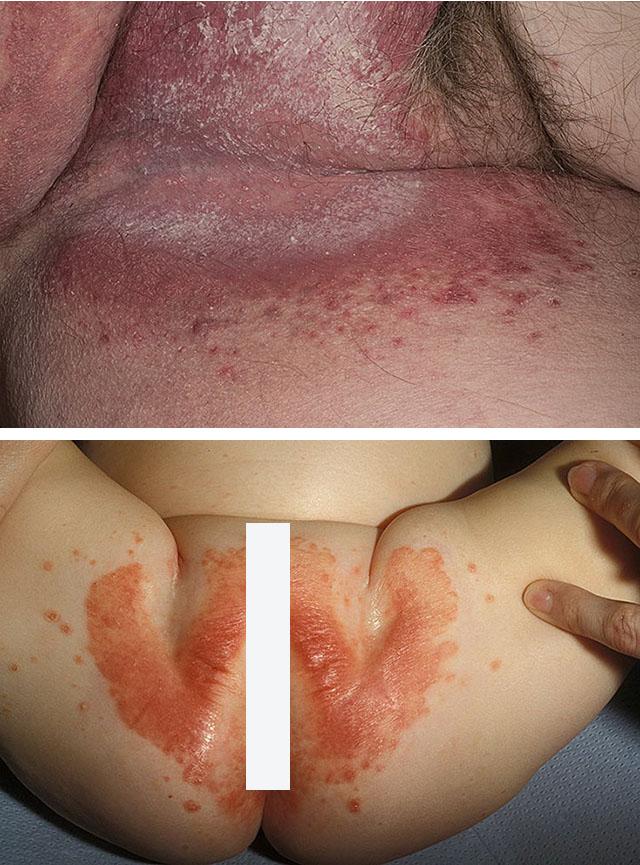
1. Кандидоз кожи паховых складок
2. Кандидозный пеленочный дерматит
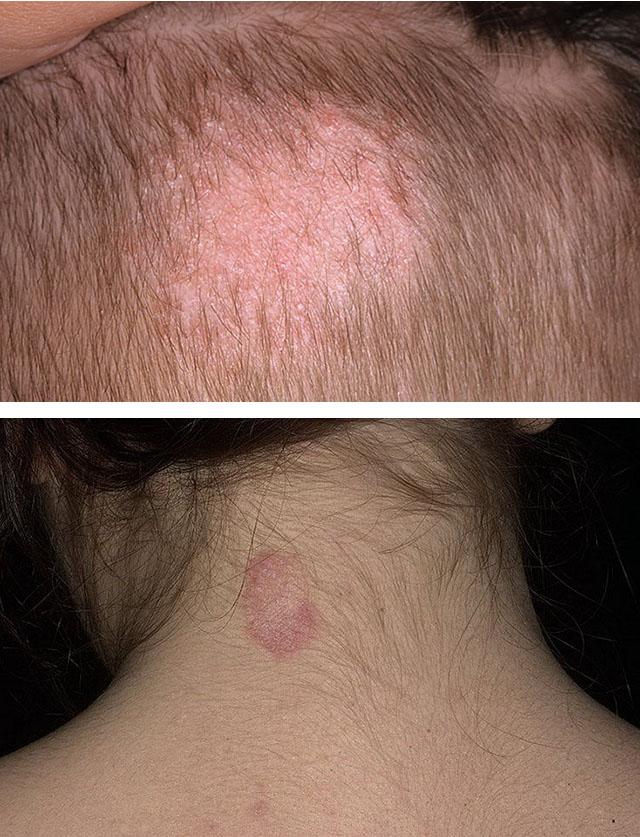
1. Трихофития
2. Микроспория
Предрасполагающие факторы
В норме кожа является неодолимым препятствием для любых микроорганизмов, в том числе и для всех видов грибов. Этому способствуют многие факторы: отсутствие сухости и чрезмерной влажности, целостность эпидермиса, нормальная кислотность на его поверхности, функциональная полноценность работы иммунной системы. Нарушение любого из этих условий может привести к снижению барьерной функции дермы, активации условно-патогенной флоры, проникновению и размножению грибов.
Существует достаточно много предрасполагающих факторов, повышающих вероятность развития грибкового дерматита. К ним относят:
- Повторно возникающие и плохо заживающие микроповреждения эпидермиса. Этому способствуют профессиональные вредности (механические травмы, воздействие контрастных температур, контакт с раздражающими веществами), чрезмерная сухость кожи на руках вследствие нерационального ухода, частого мытья и использования дезинфицирующих местных средств. У некоторых пациентов нарушения целостности эпидермиса обусловлены дерматитом другой этиологии (атопическим, аллергическим, контактным, себорейным).
- Повышенная влажность кожи. Такое состояние возможно при избыточной потливости (гипергидрозе) вследствие избыточного веса, эндокринных и неврологических нарушений, индивидуальных особенностей пациента. Кроме того, высокой влажности способствуют длительное ношение индивидуальных средств защиты кожи с низкой проницаемостью для воздуха, продолжительное пребывание в резиновой обуви, недостаточно тщательное осушение кожи до одевания после посещения бассейна, сауны, бани.
- Воздействие химических факторов. Например, грибковый дерматит у детей грудного возраста часто развивается при продолжительном контакте кожи младенца в перианальной области с испачканным мочой и калом пеленками. Доказано, что именно мацерация эпидермиса под действием продуктов распада мочевины и остатков пищеварительных ферментов способствует грибковому поражению промежности.
- Эндокринные заболевания. Наиболее значимой патологией является сахарный диабет, который сопровождается изменением кислотности кожи и усиленным размножением микроорганизмов.
- Снижение реактивности иммунной системы. Иммунодефицит может быть вызван ВИЧ, перенесенной тяжелой инфекцией, применением цитостатиков, проведенной лучевой терапией, некоторыми заболеваниями крови, патологией костного мозга. Возможны и функциональные расстройства на фоне стресса, невротических и аффективных нарушений, патологии пищеварительной системы.
- Нерациональная антибиотикотерапия, нарушающая баланс естественной микрофлоры и негативно влияющая на работу иммунной системы.
- Продолжительное применение глюкокортикостероидных препаратов топического и системного действия, что приводит к дисгормональным нарушениям и снижению активности местных защитных механизмов. Поэтому кандидозный дерматит у взрослых нередко возникает на фоне стероидной терапии системных заболеваний соединительной ткани и рассеянного склероза.
При наличии хотя бы одного из этих факторов грибки получают возможность преодолеть естественный кожный барьер и могут начать активно размножаться.
Патогенез
Нарушение барьерной функции кожи приводит к повышению проницаемости ее для грибов. Первоначально возбудители проникают через поверхностный кератиновый слой, размягчая и разрыхляя его. Если это происходит на участках с усиленным ороговением, пациент может отмечать изменение толщины и текстуры кожного покрова. Во всех остальных зонах этот этап протекает быстро и малозаметно.
Активно размножаясь и погружаясь вглубь дермы, грибы способствуют появлению местных кожных изменений и включению иммунных механизмов. Для противодействия микотической инфекции задействуется преимущественно клеточный иммунитет. Правда, во многих случаях он остается незавершенным и не приводит к полному уничтожению возбудителя. Формируются условия для грибковой сенсибилизации с развитием специфических аллергических реакций. Это приводит к усугублению состояния пациента, появлению вторичных высыпаний (микид) на периферии очага и даже на отдалении от него.
Дополнительное включение гуморальной защиты не способно оказать клинически значимого влияния на течение грибкового дерматита и не защищает от повторного заражения. Вырабатываемые антитела являются типонеспецифичными. Из-за этого достаточно часто встречаются ложноположительные реакции на грибы, не выявляемые у данного пациента. Возможны также перекрестные серологические реакции на некоторые факторы эпидермиса и даже на изоантигены крови IV группы.
Несовершенство иммунных реакций и высокая вероятность аллергизации являются факторами, способствующими рецидивирующему течению заболевания.
Эпидемиология
Насколько безопасен для окружающих пациент с грибковой инфекцией? Заразен ли кандидозный дерматит? Именно про это родственники обычно спрашивают у врача.
Кожа здорового человека – прекрасный барьер для всевозможных грибов. Микоз не разовьется даже при наличии повреждений (ссадин, царапин), если у человека нет других предрасполагающих факторов. И важнейшими из них являются иммунодефицитные состояния, недавнее продолжительное применение антибиотиков и наличие скрытого или требующего лечения сахарного диабета.
Исключение составляет стригущий лишай – достаточно заразное грибковое заболевание, которое может развиться и без предшествующих фоновых состояний. Во всех остальных случаях при отсутствии факторов риска не стоит беспокоиться об инфицировании даже при тесном непосредственном контакте с
пациентом. Естественные защитные механизмы не позволят дерматиту развиться. Для предупреждения инфекции достаточно проводить лишь базовую неспецифическую профилактику, применения каких-либо препаратов не требуется.
Клиническая картина
Грибковый дерматит сопровождается появлением только местных симптомов, общие проявления интоксикации не характерны.
К основным признакам заболевания относят:
- Появление на коже достаточно четко очерченных очагов. В большинстве случаев они имеют округлую форму, но при их слиянии возникают поражения с географическим рисунком. Микотический очаг отличается от окружающей здоровой кожи цветом и текстурой эпидермиса, нередко на его периферии возникает валик из отечных тканей или венчика мелких высыпаний.
- Сыпь папулезно-пустулезного характера. При вскрытии пузырьков формируются корочки. Высыпания могут ограничиваться микотическим очагом или возникать на некотором расстоянии от него. Их появление носит преимущественно аллергический характер. Поэтому грибковый дерматит у детей может способствовать усилению атопии и диатеза. При этом у ребенка на голове, щеках, за ушами, на сгибах конечностей появляются мокнутие, высыпания и корочки, могут возникать кишечные расстройства.
- В зависимости от типа возбудителя пораженная кожа становится сухой и шелушащейся или мокнущей. Отечность и опрелость – симптомы кандидозного дерматита. В остальных случаях эпидермис покрывается чешуйками. Но при этом нередко отмечается склонность к общему увеличению влажности кожи.
- Изменение цвета кожи в очаге поражения – от яркой гиперемии до застойно-синюшного оттенка. Кандидозный дерматит у грудничков сопровождается ярким покраснением кожи ягодиц и промежности. А руброфития приводит к возникновению достаточно темных пятен.
- Появление зуда. Но некоторые грибковые дерматиты не причиняют пациенту явного физического дискомфорта.
- Боль. Свойственна дерматитам с активно протекающей воспалительной реакцией или поражением глубоких слоев дермы. Ощущения локальные, усиливаются при намокании и трении. Их можно описать как чувство сильного жжения. Боль всегда сопровождает грибковый пеленочный дерматит.
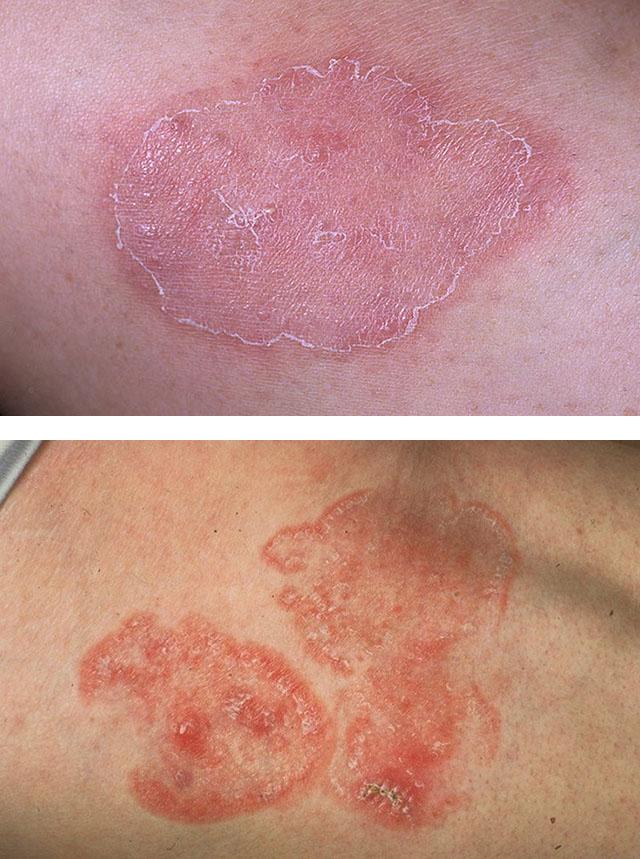
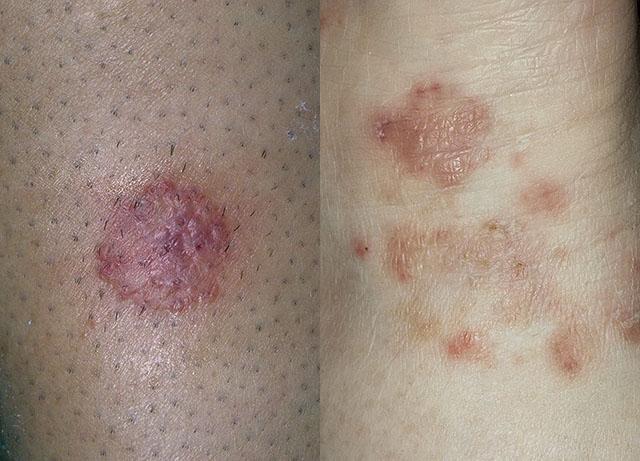
Микоз гладкой кожи
Возможно и достаточно тяжелое течение заболевания с развитием инфильтративно-нагноительной формы воспаления и присоединением вторичной бактериальной инфекции.
Обследование
Обследование пациента с подозрением на дерматит микотической этиологии проводит дерматолог. При этом во время осмотра очагов поражения на волосистой части головы и гладкой коже используют специальную люминисцентную лампу. Но далеко не все микозы дают характерное свечение. К тому же некоторые из них изначально не требуют применения этого приспособления. Например, лампа не нужна при заражении дрожжеподобными грибками, так как выглядит кандидозный дерматит достаточно характерно.
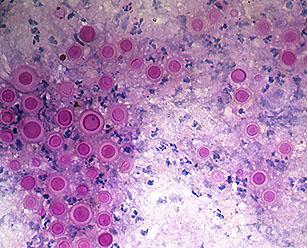
Достоверное подтверждение грибковой этиологии заболевания – основа диагностики. Это возможно лишь при проведении микроскопического исследования биоматериала, полученного методом отпечатка или соскоба с очагов поражения. Ключевыми подтверждающими признаками является выявление мицелия или характерных колоний дрожжеподобных грибов. Используют также культуральный метод, позволяющий получить достаточное для изучения количество гриба и достоверно определить тип возбудителя.
Обследование пациента с рецидивирующими и особенно прогрессирующими грибковыми дерматитами должно включать выявление фоновых и предрасполагающих факторов. Для этого назначаются биохимический анализ крови для определения уровня глюкозы, при необходимости проводят сахарную нагрузку. Обязательным является и исследование на ВИЧ. Врач также тщательно анализирует все получаемые пациентом препараты, назначенные врачами различных специальностей и принимаемые самовольно. Уточняются гигиенические моменты и наличие профессиональных вредностей.
Как лечить грибковый дерматит
Лечение грибкового дерматита начинают только после лабораторного подтверждения этиологии заболевания. При этом назначаются протимикотические средства местного и системного действия, что позволяет воздействовать на возбудителя во всех слоях кожи.
Выбор основного препарата производят с учетом вида гриба и его чувствительности. Врач может рекомендовать прием средства с широким спектром действия или оказывающего влияние лишь на определенных возбудителей. Учитывая достаточно высокую потенциальную токсичность антимикотиков, не стоит нарушать рекомендованную схему приема, самовольно заменять медикамент или принимать какие-то дополнительные средства от грибкового дерматита.
Для подавления аллергических реакций назначаются антигистаминные препараты. Также по возможности отменяются средства, способствующие поддержанию грибковой инфекции: кортикостероиды, антибиотики. Обязательно корректируются выявленные нарушения углеводного обмена. Родителей обучают принципам ухода за кожей младенцев.
Профилактика
Профилактика грибковых дерматитов включает устранение всех предрасполагающих факторов. Особое значение имеют точное соблюдение рекомендаций врача при проведении антибиотикотерапии, коррекция уровня сахара в крови, рациональный уход за кожей, отказ от продолжительного применения топических глюкокортикостероидных средств.
Самоизлечение от грибкового дерматита встречается нечасто. Но грамотная комплексная терапия вкупе с устранением фоновых и предрасполагающих факторов способны избавить пациента от заболевания. Но не следует забывать, что перенесенная микотическая инфекция не приводит к формированию иммунитета, к тому же невозможно оградить человека от контакта с патогенными и условно-патогенными грибами. Поэтому при формирований благоприятных условий возможно повторное развитие заболевания.
Читайте также:


