Микоз на промежности чем лечить
Методика диагностики
Правильное выявление основного вида возбудителя производится в условиях лаборатории. При обращении к дерматологу первичное обследование выражается в визуальном осмотре пациента. Дополнительными методами могут стать:
- изучение соскоба эпителия;
- осмотр мошонки под лампой Вуда, которая подсвечивает скрытые виды пятен;
- проба Бальцера с помощью препаратов на основе йода;
- культуральный метод посева в активную среду.
Тщательная и полноценная диагностика необходима для исключения половых заболеваний с похожими симптомами (сифилитической розеолой или лейкодермой).
Возможные грибковые болезни

Шелушится кожа на яичках фото
Все патогенные грибки, которые перечислены выше, могут вызывать различные заболевания, которые имеют схожий симптом в виде шелушения кожи на яичках. Среди таких кератомикозов:
- кандидозное воспаление в паху;
- паховая эпидермофития;
- цветной отрубевидный лишай;
- осложнения микозов.
Кроме локализации на яичках, болезнь может одновременно или постепенно проявляться на всех гениталиях, внутренней стороне бедер и в паховых складках. Возникновению этих неприятных проблем прямо или косвенно способствуют некоторые факторы:
- излишний вес мужчины, который приводит к потливости и даже сахарному диабету;
- неправильная гигиена половых органов и всего тела;
- недолеченные или хронические формы грибка кожи, стопы или ногтей;
- ношение нижнего белья с высоким содержанием синтетики или узкого фасона.
Сильно ослабляют иммунитет и провоцируют увеличение грибков неправильное питание, малоподвижный образ жизни и сильные стрессовые ситуации. В зоне риска – жители районов с повышенной влажностью воздуха и жарким климатом. Именно поэтому большинство грибковых болезней дают рецидив в летнее время. Чаще всего кожа на яичках шелушится летом, в период отпусков.
Виды грибковых заражений

Шелушение кожи — симптом грибка на мошонке
Существует несколько основных форм микозных возбудителей, которые провоцируют обширные поражения мошонки:
- Дрожжевой грибок на мошонке или кандида: приводит к возникновению различных форм кандидоза. Кроме области мошонки в воспалительный процесс вовлекается половой член, мочеполовой канал.
- Эпидермофитоны: провоцируют возникновение дерматомикоза, который может проявиться как лишай или паховая эпидермофития. Чаще диагностируется у людей, ведущих активный или спортивный образ жизни.
- Патогенный грибок вида Pityrоsporum: вызывает на мошонке отрубевидный лишай. Среди всех случаев встречается реже всего из-за низкой степени выживания. Часто встречается во время изменения гормонального фона, проблем с уровнем тестостерона.
Все виды входят в состав обычной микрофлоры человека и имеют схожую симптоматику. Определить их вид и выявить причину поможет только специалист.
Признаки, указывающие на возникновение грибка
Нужно тщательным образом провести осмотр этого участка тела у мужчин. Пораженная область, покрывается розовыми пятнами, впоследствии они меняют цвет на желтый.
Если не начать своевременное лечение, они разрастаются. Грибок может покрыть всю мошонку, охватить пах и постепенно поразить кожу между ягодиц.
- Невыносимый зуд.
- Чувство боли.
- Шелушение кожного покрова, которое охватит всю область и яйцо также.
Спустя определенное время, охваченная грибковой инфекцией область начинает краснеть, появляются характерные симптомы:
- На кожном покрове образуются трещинки.
- Эти участки становятся сухими, защитные свойства нарушаются.
- Кожа начинает шелушиться не только в тех местах, где есть поражение, но и там где здоровая кожа соприкасается с пораженным участком.
Какова продолжительность жизни мух
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день…
Назойливые домашние мухи досаждают человеку с давних времен. Они относятся к синантропному виду, то есть экологически связаны с поселениями человека, в дикой природе не встречаются. Давным-давно предки цокотухи стали жить по соседству с людьми, их теперешние сородичи уже не могут существовать по-другому.
Обитают мухи практически на всей планете миллионы лет. Древнейшую представительницу отряда Двукрылых нашли в Китае, ее возраст составляет 145 млн. лет.
На территории России встречается 2 подвида мух:
- обыкновенная комнатная;
- южная комнатная.
Муха домашняя несет скрытую угрозу для человека, являясь переносчиком гельминтов и возбудителей опасных заболеваний: холеры, дизентерии, туберкулеза, сибирской язвы, дифтерии. Заражая продукты, насекомые делают их опасными для употребления.
Назойливые вездесущие насекомые изрядно портят жизнь человечеству. Поэтому многих интересует вопрос: сколько живут мухи? Насекомое живет в среднем 3 недели, но враги и неблагоприятные природные условия сокращают среднюю продолжительность мушиной жизни до 6-10 дней.
Врагов у мух множество, но колоссальная плодовитость спасает вид от уничтожения. Скорость размножения поразительная: самец и самка за летний сезон могут произвести потомство, вес которого составляет 40 тонн (в комфортной среде обитания при отсутствии врагов). На протяжении года при благоприятном климате сменяется 20 поколений насекомых, а за летний период – 7-8.

В кладке насчитывается приблизительно 150 яиц, всего за всю жизнь мухи откладывают 600-2000 штук. Для кладок насекомые используют гниющие органические отходы, навоз, нечистоты, пищу. Через сутки появляются личинки, напоминающие внешне тонкие ниточки. Они проникают вглубь органических отходов, дающих пищу, влагу, тепло, защищающих от губительных солнечных лучей и врагов.
Жизненный цикл мухи насчитывает несколько стадий:
- Яйцо – развитие длится 8-50 часов.
- Личинка, или опарыш – развивается 3-25 дней, проходит 3 линьки, прежде чем стать куколкой. Всего за неделю размер личинки увеличивается в 800 раз.
- Куколка – период длится 3-6 суток. Понижение температуры замедляет окукливание.
- Взрослое насекомое (имаго) – живет от 10 дней до одного или двух месяцев. Спустя 36 часов после выхода из куколки взрослая особь способна размножаться.
В среднем развитие от яйца до взрослой формы насекомого длится 20 дней.
Ответить однозначно, сколько живет муха обыкновенная, невозможно. На продолжительность жизни мухи влияет множество факторов. Например, состояние окружающей среды. Благоприятная температура составляет 23-25°C при влажности воздуха 80%. При среднем сроке жизни мухи 3 недели в таких курортных условиях цокотуха-долгожительница прожила бы 8-9 недель.
Популяция домашних мух достигает пикового количества осенью. Спасает от засилья насекомых паразитический грибок эмпуза, благодаря которому численность назойливых насекомых резко снижается. Суровые условия зимовки вносят определенную лепту в истребление мушиного племени.
Игнорировать присутствие в доме переносчиков опасных для человека заболеваний нельзя. Используйте доступные действенные методы борьбы с насекомыми:
- Оборудуйте окна сетками, чтобы предотвратить попадание насекомых в помещение.
- Не оставляйте в доступном виде пищу, прикрывайте крышками, марлей, салфетками.
- Содержите кухню чистой, мойте грязную посуду, убирайте мусор, закрывайте мусорное ведро крышкой.
- На приусадебном участке или даче храните мусор в контейнерах, плотно закрытых крышками.
- Регулярно обрабатывайте выгребную яму хлоркой.
- Используйте липкую ленту, ловушки для насекомых.
- При большом количестве насекомых применяйте фумигаторы, репелленты, инсектициды. Работая с препаратами, соблюдайте инструкцию.
Лечение пахового грибка у мужчин
Если появилась сыпь и язву в паху, чем лечить недуг? В борьбе с лишаем помогает наружная мазь от грибка. Лечение пахового дерматита состоит из нескольких мероприятий. На ранних этапах достаточно противогрибковых и антибактериальных мазей, но если болезнь запущена, потребуются более серьезные меры.

Как вылечить микоз в паху:
- Пользоваться противогрибковой мазью или кремом. Наружные средства убирают шелушение, устраняют покраснение на яичках и лобке, избавляют от зуда, подсушивают гнойник и убивают грибок. Мазь наносят тонким слоем на тщательно высушенную кожу. Обрабатывают пораженную область с захватом участков здоровой кожи. Это необходимо, чтобы избежать распространения грибков.
- Пропить курс противогрибковых препаратов.
- При зуде помогут лекарства от аллергии.
- Укрепить иммунную систему.
- Обрабатывать лобковые волосы противогрибковым шампунем дважды в день.
Противогрибковые мази для интимной зоны:
После нанесения крема кожу можно обработать цинковой мазью. Она защитит кожу от трения и излишней влажности.

По назначению врача следует принимать антимикотики в виде таблеток.
Врач может прописать:
Паховая эпидермофития вызывает нестерпимый зуд, поэтому можно принимать антигистаминные препараты:
Для обработки волос используют противогрибковые шампуни с действующим веществом кетоконазол:
- Кето плюс;
- Микозорал;
- Низорал;
- Себозол;
- Акрихин Микозорал.
Если причиной паховой эпидермофитии окажется бактерия, а не грибок, врач назначит антибактериальные препараты:
- Клиндамицин;
- Эритромицин;
- Метронидазол;
- антибактериальное мыло Hibiclens, Lever 2000 и аналоги.
При серьезной бактериальной инфекции врач назначает антибиотики:
- Миноциклин;
- Цефалексин;
- Доксициклин;
- Эритромицин;
- Диклоксациллин.
Почему появляется заболевание

Перечислим основные причины развития инфекции:
- в области мошонки создана влажная среда, которая вызвана интенсивным потоотделением, нарушением правил личной гигиены или специфическими условиями трудовой деятельности;
- повышенная температура воздуха — именно поэтому в жаркое время года заболевание начинает себя проявлять или обостряется;
- излишняя масса тела;
- нарушение обмена веществ или гормональный сбой;
- не вылеченные до конца другие виды грибковых заболеваний;
- снижение защитных сил организма;
- длительные стрессовые состояния;
- тяжелый физический труд;
- сердечно-сосудистые заболевания.
Все эти причины возникновения инфекции у мужчин спровоцированы особенностями строения их половых органов. Заболевание начинает развиваться на них потому, что там созданы идеальные условия для его жизнедеятельности: комфортная температура и влажность.
Лечение травами
Дополнительно при лечении паховой эпидермофитии можно использовать фитопрепараты. Травы используют в комплексной терапии.
Травяные лекарственные сборы помогают убрать зуд на яйцах и передней поверхности бедер. Травы обладают противовоспалительным и заживляющим действием, поэтому применяются, если трескается кожа и появляется воспаление в кожных складках.
При лечении паховой эпидермофитии используют отвары трав:
- череды,
- фиалки,
- листьев эвкалипта,
- березы,
- коры дуба,
- почек тополя,
- цветков ромашки,
- тысячелистника,
- зверобоя.
Травы используют в виде ванночек или примочек. После использования травы нужно дать коже высохнуть.
Грибок ногтей. Уксус, яйцо как методы лечения
Онихомикоз – заболевание, доставляющее человеку большое количество проблем и неприятностей. В основном недуг поражает ноги, а потому если у вас обнаружен грибок ногтей, уксус, яйцо станут вашими помощниками в борьбе с болезнью. Сегодня в кладовой рецептов народной медицины имеется множество тех, которые основаны на применении яиц и уксуса.

Стандартные способы терапии грибка ногтей не всегда могут принести пациенту желаемый результат. Кроме того, недуг ко многим лекарственным препаратам просто нечувствителен, а потому все старания могут быть напрасными. Тем временем, ноготь останется прежним и будет выглядеть не эстетично. Также немаловажным фактом является то, что медицинские препараты разрешается применять определенное количество времени, чтобы не нанести вреда здоровью.

К основным рецептам против ногтевого грибка, основанным на использовании уксуса, относят:
- Ванночки для ног – 0,5 литров 9%-го уксуса следует нагреть, налить в тазик и опустить туда ноги. Чтобы поврежденный участок был полностью покрыт жидкостью, поставьте тазик под уклоном. Держать конечности в уксусе необходимо не менее 15 минут. На ночь можно надеть носки, а лучше, если они будут смочены в винном уксусе.
- Неплохой эффект при борьбе с онихомикозом оказывает яблочный уксус, смешанный в равных пропорциях с йодом. Данной смесью нужно смазывать поврежденную область дважды в день до момента отрастания здоровых ногтей.
- Яблочный уксус с растительным маслом – эти два компонента смешивают в одинаковых долях и полученным средством пропитывают ватный тампон. Затем его прикладывают к пораженной ногтевой пластине и заклеивают при помощи лейкопластыря. Все это закрепляют носком и оставляют на всю ночь. Сеансы повторять до абсолютного выздоровления.
- Уксус с морковью – морковный сок и уксусную эссенцию смешать и мазать кожный покров и ногтевую пластину. Уксус действует уничтожающим образом на грибок, а морковь восстанавливает эпидермис.
- Уксус с яйцом – берется по 2 ст.л. водки и уксусной эссенции, а также 3 белка. Все тщательно перемешивается для того, чтобы смазывать ногти с грибком два раза в день, пока пластина не окажется обновленной.
- Уксус с диметилфталатом – смешивается 1 ст.л. диметилфталата с таким же количеством растительного масла, 1 яйцом. Полученная смесь добавляется в 2 ст.л. эссенции. Средством необходимо смазывать пораженные очаги вечером. После того, как смесь будет нанесена на ноготь, сверху надевается пакет и носки.
Хочется отметить, что терапия с использованием уксуса разрешена только при условии отсутствия ссадин, открытых ран и поражений эпидермиса. Если кислота проникнет в рану, это будет как минимум неприятно.
При этом допускается легкое пощипывание и покалывание, которое станет означать, что уксус действует, а инфекция гибнет. Кроме того, разная кожа реагирует на данные компоненты по-своему – иногда она шелушится и краснеет (особенно при использовании концентрированных растворов кислоты).
Чтобы предупредить заражение онихомикозом, необходимо обратить внимание на некоторые правила профилактики:
- активное проведение борьбы с потливостью стоп;
- ежедневная смена носков и колгот;
- каждодневное мытье рук и ног с мылом (лучше с хозяйственным);

- наличие легкой сменной обуви дома и на работе;
- поход в общественные бани, бассейны и пляжи только со своими тапочками;
- после принятия душа, необходимо хорошо просушивать ноги/руки.
При обнаружении первых симптомов заболевания немедленно приступайте к его терапии, поскольку оно несет опасность не только для вас, но и для окружающих.
Неприятным заболеванием является грибок в паху у женщин. Он характеризуется выраженной симптоматикой, которая проявляется с первых дней инфицирования. Без адекватного лечения патогенная микрофлора продолжает активно размножаться и заражать собой здоровые участки интимной зоны.
Причины и предрасполагающие факторы
Множество разновидностей грибов обитают в разных зонах организма человека. Обычно они не доставляют особых неудобств до тех пор, пока не ослабевает иммунная система, которая постоянно сдерживает их разрастание.
Паховый грибок у женщин может возникнуть по следующим причинам:
- Постоянная влажность в зоне поражения;
- Повышенное потоотделение;
- Высокая температура воздуха в том помещении, где постоянно находится женщина;
- Нарушение углеводно-жирового метаболизма.

Влажная, теплая среда – излюбленные условия для грибка
Грибок способен нормально развиваться только в комфортных для себя условиях. Лучше всего он размножается непосредственно в теплой среде, где поддерживается высокий уровень влажности. В паху, как раз, наблюдается благоприятная для патогена среда. Постоянное потение и недостаточно качественное соблюдение личной гигиены в интимном месте лишь повышают вероятность развития микоза.
Грибок в области паха у женщин может являться следствием кандидоза, который поражает собой слизистую оболочку органов половой системы. Если патоген длительное время находится во влагалище, то он может распространиться на другие зоны. То же происходит при недостаточном соблюдении правил интимной гигиены.
Чаще всего данную патологию диагностируют у женщин:
- Проживающих в странах с теплым климатом;
- Часто посещающих места общественного пользования, к примеру, бассейны и сауны;
- Страдающих от запущенных форм вагинального грибка.
Болезнь может оказаться следствием сильного эмоционального потрясения, резкого снижения иммунитета, недосыпания или стресса.
Симптомы
Практически все виды грибковых поражений человеческого организма имеют похожую клиническую картину. Однако паховый микоз имеет ряд отличительных характеристик, которые позволяют врачам поставить пациентке правильный диагноз.
Грибок в паху у молодых и более взрослых женщин удается распознать по следующим симптомам:
- Сильный зуд, который невозможно игнорировать. Он наблюдается не только в паховой зоне, но и в области промежности. Дополнительно развиваются жжение и боль. Они негативно отражаются на нервной системе женщины, из-за чего та становится раздражительной;
- Мелкая сыпь. Обычно она имеет красный или коричневый оттенок. С течением времени высыпание превращается в небольшие пузырьки, наполненные жидкостью. Периодически они лопаются. На месте их повреждения образуется характерная корка. Пораженная зона сразу приобретает вид кольца, у которого имеются четкие границы;
- Трещинки и сильное шелушение кожного покрова. Это явный признак сильного травмирования кожного покрова грибковой инфекцией:
- Увеличение размера кольцевидных пятен. Первоначально они не превышают 1 см. После увеличения пятна сливаются друг с другом.
Стоит обратить внимание на то, что при развитии инфекции грибок в интимной зоне у женщин пагубно отражается исключительно на коже. Волосяной покров при этом никак не страдает.
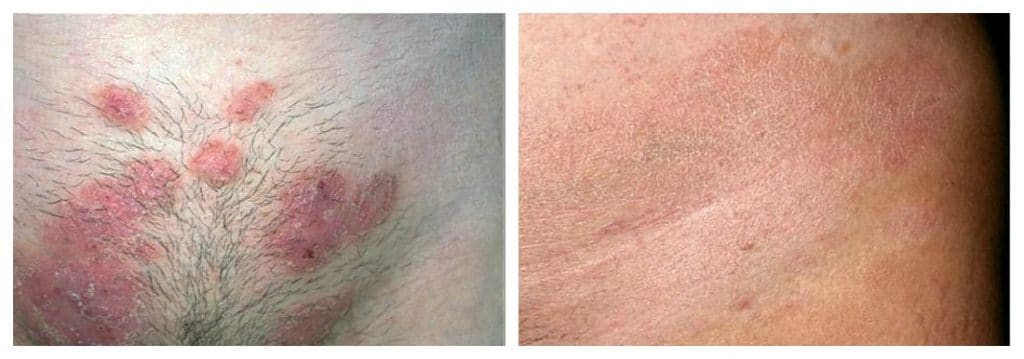
Признаки грибкового поражения паховой зоны
Диагностика
Обнаружив у себя признаки грибка в паху, женщине следует немедленно записаться на прием к соответствующему специалисту. Симптомы микоза проявляют себя сразу, поэтому есть высокая вероятность своевременного обнаружения инфекции. Подобными заболеваниями обычно занимается гинеколог и дерматолог. Чтобы выявить болезнь, которая беспокоит пациентку, врач предложит ей пройти микологический анализ. Он помогает обнаружить генитальный грибок в паху и в зоне половых органов у женщин.
Для проведения микологического анализа требуется взятие образца пораженной ткани для ее дальнейшего изучения под микроскопом. Данный материал дает информацию о виде возбудителя инфекции.
Лечение
Чтобы узнать, как вылечить грибок в паховой зоне, необходимо пройти обязательную диагностику. После изучения результатов анализов врачу будет понятно, чем бороться с инфекцией. Методы терапии зависят от степени тяжести патологического процесса и выраженности его симптоматики. Обычно женщинам, которые столкнулись с такой проблемой, предлагают проведение следующих процедур:
При желании лечение микоза в паху женщины могут дополнять средствами, приготовленными по рецептам нетрадиционной медицины. Они хорошо ослабляют активность грибковой инфекции и за счет этого усиливают действие аптечных препаратов.

В основе терапии – местное лечение
Грибковую инфекцию, которая порой выглядит, как обычное раздражение в паховой зоне, принято лечить медикаментозно. Терапия должна быть основана на приеме антимикотических препаратов в разных формах. Чаще всего назначаются:
В запущенных случаях рекомендованы комплексные противогрибковые препараты местного действия. Они отличаются выраженным фунгицидным, противозудным и антисептическим эффектом.
Как правило, патологический процесс сопровождается сильным зудом и жжением в том месте, где активно размножается грибок. Для устранения дискомфорта в паху женщинам назначают:
Это антигистаминные препараты, которые успешно справляются с подобными признаками недомогания.
Раствор серебра поможет справиться с признаками воспаления. Для улучшения состояния и полного выздоровления от инфекции рекомендуется проводить обработку паховой зоны местными препаратами 2 раза в сутки.
Так как за период болезни у пациенток сильно снижается иммунитет, им дополнительно прописываются общеукрепляющие препараты. Обычно удается ограничиться приемом легким иммуностимуляторов:
В случае появления осложнения бактериального типа необходимо включить в основную схему лечения грибковой инфекции антибиотики.
При наличии у женщин обширных очагов поражения необходимо использовать методы десенсибилизирующего лечения, аутогемотерапию, витаминотерапию и антибиотикотерапию. По усмотрению врача на время пациенток могут отправлять в стационар.

Народные средства не могут вылечить грибок, но как дополнение к медикаментозному лечению усиливают эффект
Инфекционное заболевание у женщин можно вылечить при помощи народных средств. Они являются хорошим дополнением к медикаментозной терапии, которая назначена врачом. Справиться с грибком в паховой зоне в домашних условиях позволяют следующие средства нетрадиционной медицины:
- Настой ромашки, зверобоя и листочков брусники. Его следует пить по 100 мл каждый день на протяжении 1 месяца;
- Примочки с отваром череды, коры дуба и тысячелистника. После процедуры рекомендуется обработать пах цинковой мазью;
- Кашица из семян редьки. Подходит для нанесения на воспаленные очаги;
- Настойка на тополиных почках и березе. Предназначена для обработки инфицированных областей;
- Густая паста из соды. Ею требуется натирать очаги поражения;
- Мазь с эфирными маслами. Она тоже предназначается для регулярного втирания в зоны, пораженные грибком;
- Кашица из чистотела. Используется в качестве примочки к воспаленным местам.
Рекомендуется заранее проконсультироваться с врачом по поводу целесообразности применения данных народных средств.
Профилактика
Вылечить грибковую инфекцию в паховой области у женщин не так уж легко. Поэтому нужно постараться предупредить ее появление. Для этих целей используются проверенные методы профилактики микоза в паху:
При соблюдении этих рекомендаций можно не бояться появления грибка. Также не нужно забывать о поддержании иммунной системы в хорошем состоянии.

Грибок промежности может быть вызван различными видами микроорганизмов.
Есть некоторые общие симптомы: появление зудящих пятен.
Но лечатся заболевание по-разному.
Их следует отличать не только между собой, но и от негрибковых патологий кожи, имеющих схожие симптомы.
Чаще всего грибковые заболевания промежности – это кандидоз, отрубевидный лишай или паховая дерматофития.
Другие патологии встречаются значительно реже.
- Кандидоз промежности
- Отрубевидный лишай в промежности
- Паховая эпидермофития в промежности
- Эритразма в промежности
- Пьедра в промежности
- Особенности грибка промежности при ВИЧ
- Профилактика грибка промежности
- Грибок промежности: куда обратиться?
Кандидоз промежности
Кандиды могут поражать только складки кожи в промежности.
Потому что им необходима достаточная влажность.
Чаще патология возникает у женщин.
Основным предрасполагающим фактором является мацерация.
Когда кожа сильно потеет и не высушивается, на ней появляются опрелости и грибки.
Факторы риска:
- ожирение;
- избыточное пото- или салоотделение;
- дефицит иммунитета;
- ВИЧ;
- сахарный диабет;
- применение глюкокортикоидов;
- использование цитостатиков, иммунодепрессантов;
- лучевая терапия;
- антибиотикотерапия.
Изначально появляются красные пятна.
Могут возникать папулы и пустулы.
В дальнейшем в местах, где кожные складки промежности соприкасаются, появляются эрозии.
Они имеют неправильную форму.
От здоровой кожи резко отграничены воротничком набухшего (размягченного под действием влаги) эпидермиса.
Поверхность эрозий красная или цианотическая.
Часто в складках появляются трещины.
Обычно они неболезненные.
В состоянии покоя боли нет вообще.
Она может возникать при ходьбе или пальпации.
Внутри трещин нередко накапливается белая творожистая масса.
Эрозии могут увеличиваться в размерах.
Они распространяются по периферии.
Пациенты часто жалуются на зуд кожи промежности.

Кандидозная инфекция часто осложняется аллергическими реакциями.
При длительном существовании очагов воспаления в промежности происходит сенсибилизация организма.
Появляется генерализованный зуд кожных покровов.
Зуд также может быть локализованным.
Он появляется там, где располагаются очаги грибкового воспаления, в данном случае это промежность.
На коже появляется аллергическая сыпь.
Чаще всего она выглядит точно так же, как очаги воспаления, вызванные грибком в промежности.
Врачам не всегда удается установить их аллергическое происхождение.
Но это возможно, если провести лабораторное исследование.
В соскобах кожи, взятых из соответствующих зон, не обнаруживаются грибки.
Они также не могут быть высеяны.
Риск аллергизации выше при:
- вторичном иммунодефиците;
- диабете;
- гипотиреозе;
- хронических соматических патологиях.
При аллергической сыпи положительными становятся тесты с кандидозными антигенами.
Сыпь обычно появляется без изменения самочувствия человека.
Лишь изредка отмечается лихорадка.
Некоторые формы аллергических реакций протекают длительно и трудно поддаются лечению.
Сыпь сохраняется даже после излечения кандидоза.
Труднее всего лечится экзема, которая развивается из-за грибкового заболевания.
Хотя обычно аллергия проходит после успешного лечения грибка в промежности.
Для терапии назначают местные и системные препараты.
Вопрос, чем лечить грибок промежности, решается в каждом случае индивидуально.
Применяют местно раствор резорцина, азотнокислого серебра, метиленового синего.
Окрас кожи больных не слишком смущает, ведь он не заметен окружающим, так как грибок находится на коже промежности.
Используются местные антимикотические средства.
Это миконазол, клотримазол в виде крема.

Назначается мазь амфотерицина В, нистатиновая или левориновая мази.
Очень важно не только пользоваться противогрибковыми препаратами, но и устранять предрасполагающие факторы.
Необходимо высушивать кожу промежности.
Для этого используют марлевые прокладки.
Противогрибковые препараты могут быть назначены и внутрь, если врач посчитает, что в них есть необходимость.
Используют флуконазол, а если он не работает, то леворин.
Чтобы избежать рецидивов, проводят обработку промежности салициловой кислотой 2%.
Отрубевидный лишай в промежности
Это поверхностный микоз кожи, вызванный Pityrosporum ovale.
Возбудителем является дрожжевой гриб.
Его любимыми местами обитания считается кожа головы, а также те участки тела, где наблюдается повышенная выработка кожного сала.
Иногда поражается и промежность.
Факторы риска патологии:
- сильное потоотделение;
- себорея;
- снижение шелушения эпидермиса;
- хронические соматические болезни;
- наследственная предрасположенность.
Это эндогенная инфекция.
Она не передается от человека к человеку.
На коже каждого из нас живут грибы Pityrosporum ovale.
Иногда они переходят в патогенную форму.
Болезнь чаще наблюдается у молодых людей.
В детском и пожилом возрасте – очень редко.
Дополнительные факторы риска грибка промежности у женщин:
- беременность;
- прием противозачаточных таблеток.
Есть три основные формы этой патологии.
- Эритематосквамозная.
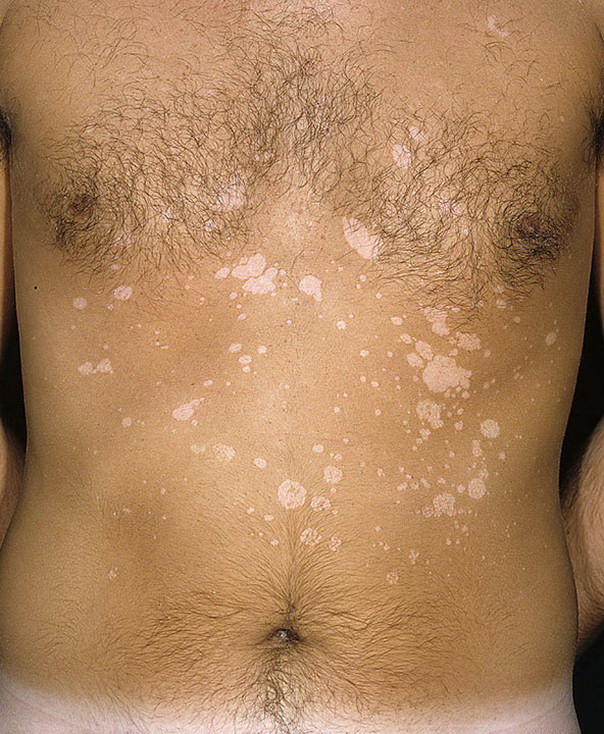
Встречается чаще всего.
На коже промежности образуются пятна.
Они имеют различные оттенки.
Поэтому болезнь также называют разноцветным лишаем.
Они возрастают в размерах медленно.
Сливаясь, образуют крупные пятна.
Первоначально пятна локализуются возле фолликулов.
На поверхности выявляется слабозаметное шелушение.
Оно становится более выраженным при поскабливании кожи.
Клиническая диагностика возможна с помощью йодной пробы.
При нанесении раствора йода пораженная кожа окрашивается более интенсивно, чем здоровая.
Под лампой Вуда свечение будет бурым.
Без лечения болезнь может протекать годами.
После излечения нередко наступает рецидив.
Обычно кожа очищается от грибка под действием загара.
Но область промежности редко подвергается инсоляции.
С этим связано затяжное течение заболевания.
Субъективных проявлений обычно нет.
Пациенты не жалуются на зуд.
Они обращаются к врачу лишь по причине эстетического дефекта.
- Фолликулярная форма.
Появляются пустулы диаметром от 2 до 3 мм.
Они располагаются на покрасневшей коже.
Часто сопровождаются зудом.
Этот вариант обычно поражает людей, страдающих сахарным диабетом.
Возможно возникновение патологии на фоне лечения глюкокортикоидами или антибактериальными препаратами.
Клинически патология ничем не отличается от стафилококкового фолликулита.
Дифференциальная диагностика проводится лишь лабораторными методами.
- Инвертная форма.
Воспаление появляется в складках кожи.
Клинически данная форма отрубевидного лишая в промежности неотличима от кандидоза.

Болезнь диагностируется с помощью микроскопии.
Берется соскоб кожи.
Из него готовится препарат, окрашенный калия гидроксидом.
В роговых чешуйках эпидермиса врач обнаруживает нити мицелия.
Выявляются споры круглой формы с двойной оболочкой.
Они могут располагаться по одной или группами по несколько штук.
Возможен посев грибка.
Так как он липофильный, то культивируется под слоем растительного масла.
Колонии получаются круглые, кремового цвета.
Они сливаются между собой.
Истинного мицелия нет, колонии состоят из почкующихся клеток.
Для лечения используются наружные средства.
Применяются в основном азолы (миконазол, клотримазол), а также нистатин.
Болезнь можно вылечить и обычным йодным раствором.
В случае рецидивов промежность нужно обтирать 1 раз в день 2% салициловой кислотой.
Паховая эпидермофития в промежности
Это грибковое заболевание вызвано множеством различных видов дерматофитов.
Оно может передаваться от человека к человеку, например, при половом контакте.
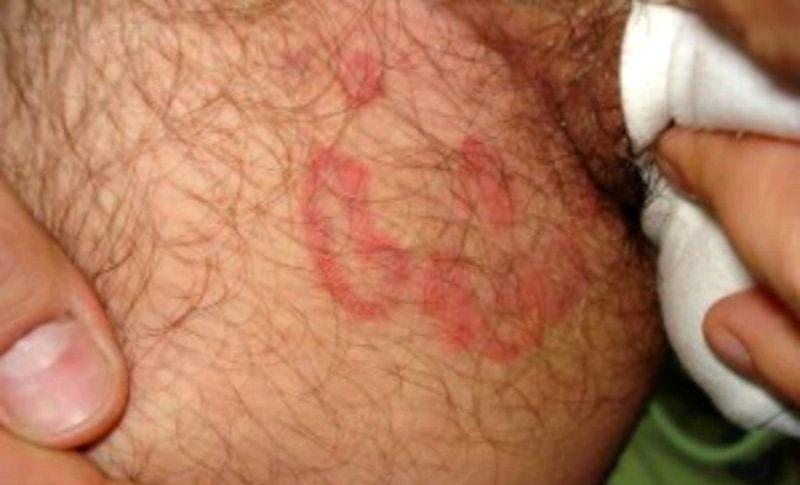
Хотя чаще в пах заносится инфекция со стоп.
Болеют чаще мужчины.
Распространению инфекции способствуют:
- влажность кожи;
- высокая температура тела;
- прилегающая одежда;
- влажные обертывания;
- частая травматизация;
- сидячий образ жизни;
- физические нагрузки;
- ношение узкой облегающей одежды.
Одновременно с промежностью часто поражается и мошонка.
При этом она может выглядеть нормальной, но остается резервуаром грибка, который рецидивирует после местного лечения.
Обычно болезнь начинается остро.
При отсутствии лечения она переходит в хроническую форму.
Появляются пятна красного и коричневого цвета.
На их периферии могут располагаться пузырьки, папулы, чешуйки.
Пятна могут быть крупными и часто сливаются.
Почти всегда имеются субъективные ощущения: боль или зуд.
Они усиливаются во время ходьбы.
Время от времени симптомы могут затухать.
Но затем они снова возобновляются.
Течение микоза может осложнять другая инфекция.
Могут присоединяться кандиды или бактериальная гноеродная флора.
При длительно протекающем заболевании нередко возникают осложнения.
Появляется лихенификация кожи.
В очагах поражения формируются пустулы (гнойники).
Возникают и аллергические реакции.
Эритразма в промежности
К числу псевдомикозов относится эритразма.
Симптомы возникают точно такие же, как при дерматофитии.
Но возбудитель другой – это бактерия Corynebacterium minutissimum.

Она является условно-патогенным организмом.
У каждого человека эта бактерия живет на коже.
В условиях высокой влажности она может вызывать появление красных пятен.
Факторы риска те же, что характерны для микозов.
Но болезнь протекает значительно легче.
Она практически никогда не осложняется.
В патологический процесс вовлекаются только верхние слои кожи, тогда как микозы поражают и дерму.
Они могут распространяться и в подкожно-жировую клетчатку.
При эритразме в области промежности очаги поражения никогда не выходят за пределы складок.
Зуда почти никогда не бывает.
Хотя у некоторых пациентов он присутствует.
Болезнь лечится не так, как грибковые патологии.
Поэтому требуется дифференциальная диагностика с дерматофитией.
Она проводится двумя способами:
- осмотр под лампой Вуда – эритразма имеет яркое красное свечение;
- посев или соскоб кожи – не выявляются грибки.
Для лечения заболевания местно используют бензоилпероксид или эритромицин.
Этот антибиотик может назначаться внутрь, если одного только местного лечения оказывается недостаточно.
Пьедра в промежности
Пьедрой называют грибковое воспаление кутикулы волоса.
Она бывает белая и черная, в зависимости от возбудителя.
В России встречается только белая пьедра, и то, редко.
Черная выявляется лишь в тропических странах.
К тому же она никогда не поражает промежность.
В отличие от неё белая пьедра может вызывать воспалительные процессы сразу в нескольких очагах:
- на голове;
- в промежности;
- на бороде и усах у мужчин.

Болезнь передается от другого человека.
После заражения на волосах появляются узелки высокой плотности.
Они могут иметь разный цвет:
Узелки очень маленькие, они охватывают волос.
Болезнь имеет хроническое течение
Патология может быть диагностирована микроскопически, а также при посеве грибков на питательную среду.
В микроскоп врач обнаруживает мицелий.
Он распадается на мелкие споры.
Культуры грибов растут на среде Сабуро.
Колонии получаются серые или коричневые, с маленькими извилинами.
Сама пьедра не опасна.
Но угрозу представляет ложная пьедра.
Она вызвана бактериальной флорой.
Поэтому при появлении признаков заболевания стоит обратиться к врачу.
Особенности грибка промежности при ВИЧ
Активность грибков сильно зависит от состояния иммунитета.
Поэтому грибковые заболевания обнаруживаются у ВИЧ-инфицированных в 60-80% случаев.
Причем, не только на стадии СПИД.
Часто грибковое поражение промежности наблюдается и в латентной фазе заболевания.
Большая часть случаев приходится на долю кандидоза – до 80%.
Причем, в терминальной фазе диссеминированная кандидозная инфекция развивается в 90% случаев.
Не всегда она диагностируется прижизненно, но определяется на аутопсии.
Если кандидоз появляется в латентной фазе ВИЧ, это повод лишний раз пойти к врачу и сдать анализы.
Потому что нередко появление грибка в промежности говорит о том, что иммунитет начал проседать.
Особенности кандидоза на фоне ВИЧ:
- часто поражаются гениталии и промежность;
- образуются обширные очаги воспаления;
- наблюдаются выраженные субъективные ощущения, боль;
- очаги склонны к образованию эрозий и язв.
Возможно формирование грибковых фолликулитов.
Кандидоз не только развивается на фоне сниженного иммунитета, но и сам по себе вызывает иммуносупрессию.

Поэтому он усугубляет состояние больных ВИЧ.
Другие грибковые патологии при этом заболевании:
- Отрубевидный лишай – возникает тенденция к инфильтрации кожи, её лихенизации.
- Паховая дерматофития – признаки могут быть атипичными (напоминают фолликулиты, экссудативную эритему).
Лечение проводится теми же препаратами.
Но если без ВИЧ-инфекции хватает и местных средств, то на фоне иммунодефицита обязательно назначается и системная терапия.
Профилактика грибка промежности
В большинстве случаев грибка кожи промежности можно избежать.
Для этого необходимо устранить предрасполагающие факторы.
Тогда, даже если произойдет заражение, грибок попросту не приживется на коже, потому что ему для этого нужны особые условия.
Для профилактики необходимо:
- регулярно проветривать зону промежности и не допускать мацерации кожи;
- одеваться по погоде;
- на ночь не надевать пижаму, если вам в ней жарко;
- не применять бесконтрольно препараты, включая антибиотики и глюкокортикоиды;
- избавиться от лишнего веса;
- каждый день мыться в душе, тщательно промывая, а затем высушивая область промежности.
При рецидивах стоит время от времени принимать противогрибковые препараты.
Можно наносить на область промежности 2% салициловую кислоту 1 раз в сутки.
Она угнетает рост грибков.
Грибок промежности: куда обратиться?
При появлении признаков грибка в промежности, обращайтесь в нашу клинику.

Мы проведем диагностику и выясним, какой возбудитель вызывал патологические симптомы.
Проведем дифференциальную диагностику с другими, негрибковыми заболеваниями кожи.
Подберем эффективную терапию, направленную на эрадикацию определенного вида грибка.
После лечения мы возьмем анализы, чтобы подтвердить излеченность.
Благодаря своевременному обращению к врачу вы избавитесь от неприятных симптомов.
Интимная жизнь придет в норму, так как вы больше не будете стесняться шелушащихся пятен или бояться заразить партнера.
Вовремя вылечившись, вы предотвратите прогрессирование грибкового процесса и развитие осложнений.
При подозрении на грибок промежности обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Читайте также:


