Микозный дерматит что это

Дерматомикоз – это состояние, относящееся к большой группе грибковых заболеваний, поражающих кожу, ногти, складки туловища, а также внутренние органы.
Описываемое кожное заболевание вызывают паразитирующие на теле человека микроскопические организмы – грибки. Их насчитывается около 500 видов. Полноценная классификация, отвечающая всем запросам практики, до сих пор не создана. Это связано с многообразием инфекционных агентов и разнообразными симптомами, которые они вызывают.
По течению различают острые и хронические дерматомикозы, по глубине поражения – поверхностные и глубокие, по ограниченности – локальные и распространенные формы.
Что это такое?
Дерматомикоз относится к разряду инфекционных заболеваний, развивающихся после заражения грибками. Распространяется болезнь по всему телу, а заболеть можно даже в результате непродолжительного контакта. Главная опасность микоза кроется в том, что чаще протекает он в хронической форме, то есть опасность обострения существует всегда.
Длительное откладывание лечения усугубляет клиническую картину и ведет к тому, что на коже постоянно будут оставаться возбудители.
Классификация
Дерматомикозы классифицируются по месту локализации:
- гладкой кожи тела;
- волосистой части головы и бороды;
- ногтей;
- паховой области;
- стоп.
В зависимости от возбудителя дерматомикозы классифицируют на:
- кератомикозы: узловатая микроспория, разноцветный лишай;
- дерматофитии: паховая эпидермофития, эпидермофития стоп, трихофития, черепитчатый микоз, фавус, руброфития;
- глубокие микозы: аспергиллез, хромомикоз, бластомикоз, споротрихоз и др.;
- кандидоз: поверхностный, висцеральный и хронический генерализованный;
- псевдомикозы: актиномикоз, трихомикоз, эритраза и др.
Причины возникновения
Еще одна сложность заключается в том, что возбудители дерматомикозов очень распространены, поэтому инфицирование происходит легко, и в отдельных случаях такие проявления могут иметь нечто общее с эпидемическими признаками. Чаще всего дерматомикозы характерны для стран с тропическим климатом, то есть влажным и жарким, так как грибки обычно активно размножаются при температуре 25-30 градусов тепла. Летний сезон и щелочная среда являются для них идеальными. При этом специалисты утверждают, что дети гораздо чаще, чем взрослые, подвергаются инфицированию.
Как правило, возбудитель оказывается на коже после того, как человек какое-то время находился в контакте с очагом поражения. Медики различают три основные разновидности возбудителей:
Источником заражения в первом случае являются животные, а точнее, паразиты, живущие в их организмах. Сюда можно отнести паразитов, использующих в качестве хозяев домашних собак, кошек или рогатый скот.
Во втором случае речь идет о возбудителях, обитающих в грунте и почве. Человек может работать или просто контактировать с землей, не пользуясь защитными средствами, и в результате оказаться инфицированным.
Третий случай — это паразиты, обитающие в организме человека, являющегося переносчиком заболевания. Сам факт заражения происходит при контакте.
Развитие дерматомикозов выражается в том, что в волосы, верхние слои кожных покровов, ногти (то есть в те ткани, которые содержат кератин) попадают конидии и гиф-фрагменты возбудителей. Степень способности заражения у дерматофитов довольно низка, поэтому у здоровых людей поражение тканей не проявляется. Однако возбудители отличаются характерной особенностью: они могут подвергать кератин полному разрушению и уничтожению.
Возбудители, находящиеся в волосяном стержне, могут по своему росту подразделяться на два вида. Первый: endothrix начинают из кожи прорастать в волосы и фолликулы, при этом за границы самого волосяного стержня они не выходят. Второй: ectothrix растут прямо в волос непосредственно из волосяного фолликула.
Многое в возникновении и развитии заболевания зависит от особенностей организма самого человека. Какие-то виды дерматомикозов могут быть характерными исключительно для взрослого человека, а какие-то — лишь для ребенка. Во многом заболевание обеспечивается не только возрастом, но и секрецией сальных желез, составом пота и многими другими характерными особенностями.
Первичное заражение дерматомикозом является следствием сенсибилизации, после чего наступает пора развития рецидива. Иммунодефицит во многом определяет уровень риска заболеваемости дерматомикозом. Кроме того, различные нарушения обмена веществ, неправильное питание, проблемы с гормональной системой, авитаминоз также могут стать благоприятным фоном для заражения. Нужно помнить и о том, что в поврежденные кожные покровы грибок проникает быстрее, так что люди с язвами, ранками и царапинами на коже находятся в особой зоне риска.
Конидии, гифы, споры проникают в волосы, ногти и кожу. Поскольку питательной средой для грибка является, прежде всего, кератин, то эпидермис после инфицирования начинает разрушаться быстрыми темпами. При этом поражению подвергаются и здоровые участки кожи.

Симптомы дерматомикоза
У человека симптомы дерматомикоза (см. фото) всецело зависит от его формы и расположения на теле. Дерматомикоз волосистой области головы диагностируют чаще у детей. Если она распространяется на волосистую часть головы, то пациенты обнаруживают у себя следующие проявления:
- боль, шелушение и зуд;
- быстрое распространение сыпи в форме папул;
- выпадение волос и их ломкость, что развивается от гнойного расплавления луковиц;
- появление фурункулов.
В области бороды явления схожие, вот только гнойничковые поражения точечные, так как волосяные фолликулы постоянно инфицируются. Еще кожа здесь покрывается корками, становится отекшей. Эта форма очень заразна.
Описанные ниже симптомы дерматомикоза у человека поразить могут абсолютно любую область на теле. Они имеют несколько стадий развития:
- Появление сыпи на эпидермисе в виде кругов.
- В центре участок светлеет — это очаг высыпания.
- Сыпь становится влажной и начинают образовываться корки.
- По окружности светлого участка возникает сильное шелушение, пациента преследует мучительный зуд.
- Очаг принимает здоровый вид, вокруг него остается темная окружность.
Признаки дерматомикоза стоп зависят всецело от формы заболевания. Так, для дисгидротического вида патологии характерно появление огромного количества небольших пузырьков на пальцах и самих стопах, которые впоследствии вскрываются, образуя участки эрозии. Последние характерны и для интертригинозного типа болезни, но он сопровождается еще отеками и трещинами. Симптомы скваматозной формы протекают так:
- первичное поражение кожи пальцев;
- небольшие шелушение, не сопровождающееся никакими другими проявлениями;
- усугубление шелушения, зуд, формирование папул, переходящих в эрозии;
- нагноение очагов;
- появление чешуек отмершей кожи на боковой стороне стопы;
- слияние высыпаний, выраженная сухость, боль.
Поражает дерматомикоз паховую область, а после распространиться способен в результате самозаражения на складки тела (под грудью т. д.). Первичные высыпания появляются на паховых складках, постепенно перетекают на промежность, бедра, анус. Когда стадия болезни перетекает к шелушению, эрозии начинают вскрываться, что часто осложняется пиодермиями. Воспаление утихает, но рецидивы случаются почти всегда, поскольку на коже долгое время остаются грибы.
Дерматомикоз ногтей еще называется онихомикозом. После перенесения болезни ноготь разрушается и отслаивается. В самом начале ноготь утолщается и деформируется.
Фото дерматомикоза у человека
На фото можно посмотреть различные проявления дерматомикоза у человека:






В зависимости от симптомов дерматомикоза, лечение у человека также будет отличаться. Необходима точная диагностика.
Диагностика
Диагноз устанавливается на основании данных анамнеза, клинической картины, результатов лабораторных исследований. При лечении пациентов пожилого возраста следует учитывать возможное взаимодействие системных антимикотических препаратов с постоянно принимаемыми лекарственными средствами.
До постановки диагноза не рекомендуется обрабатывать пораженные участки кожи антисептическими растворами, так как это может смазать клиническую картину и привести к диагностической ошибке.
В ходе микроскопии биологического материала, взятого из очагов поражения (чешуйки эпидермиса, волосы, роговые массы с ногтевого ложа и пр.) обнаруживается мицелий, гифы или споры возбудителя. Посев соскоба с пораженного участка на питательные среды (универсальные и селективные) позволяет идентифицировать инфекционный агент и определить его чувствительность к антимикотическим препаратам. Может потребоваться лабораторное определение антител к возбудителю в крови пациента.
Информативным методом диагностики некоторых дерматомикозов является осмотр кожных покровов под лампой Вуда – выявляется зелентовато-синее, красноватое, бурое или золотисто-желтое свечение чешуек на пораженных участках.
Перед назначением системной терапии при дерматомикозе, особенно пациентам преклонного возраста, назначают общий анализ крови и мочи, биохимический анализ крови (печеночные трансаминазы, билирубин, креатинин), а также ультразвуковое исследование органов брюшной полости и почек, электрокардиографию. Это позволяет выявить больных, которым системная терапия противопоказана.
Дифференциальная диагностика проводится с псориазом, экземой, нейродермитом, витилиго, себореей, сифилитической лейкодермой.
Как лечить дерматомикоз
Тактика лечения дерматомикозов у человека должна подбираться индивидуально для каждого больного. Врач-дерматолог учитывает такие факторы:
- тип грибка-возбудителя;
- течение заболевания;
- возраст;
- общее состояние здоровья.
Основным способом лечения дерматомикозов является назначение противогрибковых средств для наружного или внутреннего применения. Без применения таких препаратов достичь выздоровления больного невозможно.
Фармацевтами разработано более сотни лекарств с противогрибковым действием. Грамотно подобрать их для конкретного пациента может только специалист. Препараты включают в себя:
- Наружные средства (мази, кремы, спрей, гели). Они наносятся дважды в сутки, только на чистую кожу, в противном случае не смогут проникнуть вглубь кожи и начать работать. Курс длится в среднем 10 дней, первые положительные результаты появляются на 4-е сутки. Среди популярных препаратов – Миконазол, Кетоконазол, Микосептин, серная и салициловая мазь.
- Антисептики для обработки мокнущих участков – Хлоргексидин.
- Противогистаминное лекарство – Супрастин.
- Противомикробные средства. Применяются внутрь в тяжелых, запущенных случаях, и только по назначению врача — Гризеофульвин.
- Витаминные препараты. Ускоряют процессы заживления.
Точная схема лечения подбирается специалистом. Главное помнить, что микоз необходимо лечить длительно. В среднем терапия занимает около двух недель, однако рекомендуется продолжить использование назначенного врачом средства в течение еще одной недели после исчезновения симптомов.
Профилактика
Профилактика заболевания касается в основном соблюдения гигиенических норм, исключающих заражение (в том числе и самозаражение) опасным грибком. Вот какие рекомендации дают специалисты:
- нельзя пользоваться чужими полотенцами и расческами;
- при себе (на работе, в поездке) следует иметь влажные салфетки, чтобы поддерживать чистоту рук, лица;
- искупавшись в море, бассейне, ванне, кожу между пальцами ног нужно всегда вытирать;
- не носить узкую одежду и белье, отдавая предпочтение свободному крою;
- не трогать бродячих животных, а домашних питомцев регулярно показывать ветеринару.
Помните о том, что при появлении первых признаков дерматомикозов необходимо сразу обратиться к дерматологу. Только врач сможет назначить эффективное лечение, и вы сможете навсегда избавиться от этих неприятных заболеваний.
Прогноз
В случае поверхностных дерматомикозов, при условии соблюдения правил личной гигиены, полноценного питания, выполнения рекомендаций врача, прогноз благоприятный.
Речь пойдет об инфекционном заболевании дермы, которое имеет хронический характер. Процессы воспаления имеют характер рецидивов и могут возникнуть на любой поверхности кожи, даже на голове. Не часто, но встречаются случаи сопровождения данного заболевания аллергическими реакциями, что способствует значительному затруднению постановки точного диагноза.
Не является тайной, тот факт, что в воздухе как и на наружности дермы присутствует грибковая флора. Воздействуя на грибки вполне конкретными, неблагоприятными причинами они планомерно активизируются, что в итоге, способствует формированию серьезного заболевания, такого как грибкового дерматита. Данная болезнь имеет как острый, так и хронический характер с периодами рецидивов.
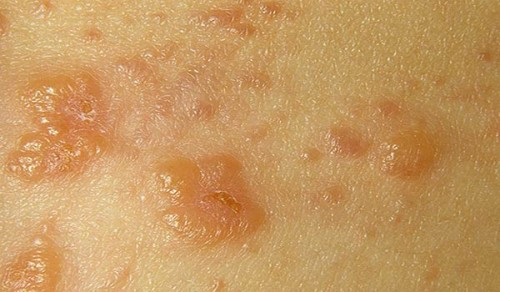
Подразделяют на несколько типов, зависят от природы вспышки воспаления и глубины проникновения данной патологии:
- кератомикоз, для него характерны повреждения только верхнего слоя дермы;
- дерматомикоз, поражает глубинные покровы;
- кандидоз, помимо всего прочего поражает слизистые структуры;
- глубокие микозы, в основном повреждают подкожные клетки.
Нередко происходит сочетание сразу нескольких типов грибков одновременно это характерно для данного заболевания.
Причины, по которым возникает заболевание
Дерматит грибкового происхождения развивается благодаря слишком активизированной функциональности грибка на дерме. Зачастую повреждаются наружные покровы.
Существуют некоторые причины способные провоцировать заболевание:
- наследственность;
- перенапряжение, психологическое истощение, усталость;
- гормональный дисбаланс;
- замедленная функциональность иммунитета;
- плохая работоспособность кишечного тракта;
- слишком долгое применение антибактериальных средств;
- некачественный прием пищи;
- пагубные наклонности.
Инфицирование данным недугом происходит элементарно, через контакт с пораженным грибком участком. Это может произойти от мимолетного касания вещей либо при использовании средств интимной санитарии. Наиболее распространенные явлением считается, проникновение грибковой инфекции на слизистую.
Симптомы
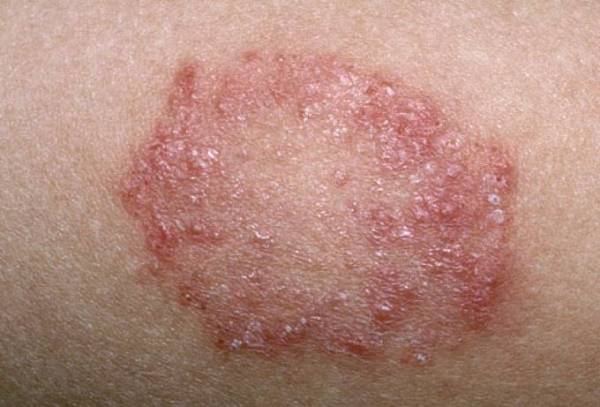
Она возникает на дерме и имеет несколько типов:
- пустулы – первостепенные образования сыпи;
- корочки – второстепенное высыпание.
Кроме внешних поражений в виде появления сыпи у заболевшего проявляться некоторые и внутренние изменения:
- дисфункция эндокринной системы;
- нарушение работы иммунитета;
- выделение влажности из кожных покровов.
Сами высыпания имеют следующую сопутствующую симптоматику:
- возникает чувство подобное ожогу;
- гиперемия поврежденного участка;
- свербеж;
- засушливость, вылущивание дермы;
- появляются волдыри, с прозрачным наполнением.
Это весьма опасное и инфекционное заболевание. Зачастую сами заболевшие бывают распространителями и переносчиками дерматита . В процессе хронической формы протекания болезни повреждаются ногти и волосяной покров, нередко облысение.
Если вы не обратились к доктору, то возможно вторичное развитие заражение поврежденных участков в виде герпеса, микробной экземы и т. д. К осложнению могут привести более серьезные виды сопутствующих недугов, подобных сахарному диабету, бронхиальной астме и т. д.
Так же как дерматит у собак, у людей после проведенного зрительного осмотра поврежденного участка устанавливается конечный диагноз. Еще потребуется сдача анализов. Лучшим определителем грибкового дерматита остается люминесцентная лампочка. Плановый анализ – это соскоб поврежденного грибком участка дермы.
Лечение
Инкубационный период от момента заражения до возникновения первой симптоматики длится примерно неделю. Крайне редко данный процесс затягивается на несколько недель.
Чтобы лечить грибковый дерматит, придется затратить примерно месяц. Курс лечения рассчитан на применение лекарств системного действия и применяются препараты местного действия. Основную терапию назначает доктор – дерматолог и именно на его совету следует обратить особое внимание. Обычно лечить грибковый дерматит приходится при помощи антимикотических мазей и кремов (блокаторы гистамина).
Воспаление, жжение и свербеж, способны вызвать расстройства психики и расстройство сна. В случае возникновения подобной проблемы назначаются седативные средства успокаивающего характера. Применяют лекарства типа пустырника, валериана, ново-пасит и т. п.
Обязательным есть использование иммуномодулятовов в терапии инфекции грибка . Зачастую используют витаминные препараты с использованием групп С, В и Е, рассчитанных на защиту функций организма. В затрудненных случаях возможно применение гормональных средств.
Дабы избежать вероятности повторного заражения и ускорения очистки покровов дермы лучше всего использовать негормональное средство Скин-кап. Данное средство является антибактериальным, противовоспалительным и имеет отличный, заживляющий эффект. Кремовая субстанция поможет при терапии сухой дермы, а аэрозоль – на пораженную волдырями.
Само, лечение включает в себя следующие моменты:
- использование лекарственных средств типа низорал в лечение не меньше 20 дней, подобные препараты являются антимикотическими;
- обрабатывание пораженных участков 60% раствором гипосульфита натрия;
- применение противогрибковых средств – это в основном препараты местного использования, такие как микозорал мазь в течении не меньше 3 недель;
- соблюдение установленного диетического питания, под запрет попадет сладкое, соленое, ни в коем случае нельзя кушать никаких консервов. Еда должна быть богатой на белок и витамины;
- так же применимы препараты для снятия свербежа, они из серии антигистаминных средств.
На вопрос: как лечить столь неприятное заболевание, дает ответ и народная медицина.
Вот наиболее используемые методы лечения:
- отвар на основе коры дуба применим для неоднократной обработки поврежденных областей;
- популярно средство, на половину состоящее из меда и столько же добавляет алоэ, тщательно перемешивается и ставится в холодное место на 7 дней, по истечению данного срока смазываем больные места;
- одуванчиковый настой, для приготовления возьмите 1 столовую ложку измельченных одуванчиков, можно и сухих, заливаем 2 стаканчиками крутого кипятка, настаиваем в течение нескольких дней. Данное снадобье применяется внутрь по ¼ стакана не менее 3р аз в сутки.
Вот и все средства полезные и часто применимые в терапии грибковых инфекций.
Грибковый дерматит у детей, симптоматика
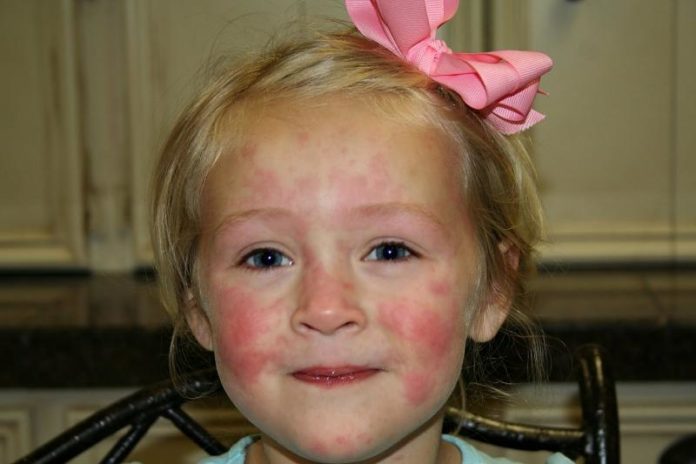
Появление красноты на попе, в паховых участках и вообще на половых органах устанавливается доктором, как пеленочный дерматит. В последствие к первичным проявлениям добавляются мелкие высыпания, имеющие точечный характер и возникают мокнущие пятнышки.
Младенец, крайне негативно влияет на мельчайшие воспаления слоя дермы. Он делается чрезвычайно требовательным, вялым, часто происходит отказ от еды, наблюдается дисфункция сна. Усиление воспаленных участков происходит за счет постоянных контактов с уриной и каловыми испражнениями.
Параллельное влияние мочи и кала способно во много раз усилить воспаление и без того раздраженной кожи, возникают крупные по масштабам области с характерными высыпаниями и отечностью. Симптоматика усугубляется в жару и просто в сухих погодных условиях, так как в этот период урина имеет большую насыщенность, следовательно, даже в малом ее объеме будет присутствовать скапливание аммиака и иных соединений содержащих едкие вещества.
У деток с ослабленным болезнями иммунитетом либо недоношенных малышей защитные функции дермы работают в недостаточной степени, и потому к стандартному раздражению присоединяется воздействие болезнетворных микробов – грибком, бактерий.
Сам диагноз: кандидозный пеленочный дерматит устанавливается только, если опрелость не исчезает в течение 3 дней при выполнении норм по соблюдению должного ухода. Кандидозный дерматит часто возникает после применения антибиотиков для устранения иных заболеваний.
Пеленочный дерматит лечение, назначается только доктором, но важно так- же придерживаться определенных правил при соблюдении установленных норм гигиены.
Список обязательных правил по уходу за малышом:
- после опорожнения малыша, его подгузник надо тут же снять;
- хорошенько промойте под тепленькой струей водички всю область промежности, особенно тщательно промывайте складочки;
- для гигиены не стоит применять привычные средства (пенки, гели), лучше обойтись водой, в крайнем случае, используйте детское мыло;
- обмокните дерму младенца нежным, мягким полотенцем подсушивая ее, ни в коем случае не трите и не давите;
- затем тоненьким слоем наносится специальный крем;
- если есть возможность, оставьте малыша принять воздушную ванну на 20 -30 минут.
Подобную процедуру надо проводить каждый раз, когда меняете подгузник.
Заключение
Помните, что прежде, чем применить тот либо иной препарат нужна предварительная консультация с доктором, он всегда подскажет, чем лучше всего пользоваться. Это касается и противогрибковых мазей, которые применимы только в крайне запущенных случаях инфекции. Если педиатр поймет, что у малыша сильное воспаление, то назначит кортикостероидные мази.
Ни в коем случае ни применяйте одновременно крем и присыпку. Они помогут только по отдельности вместе же образуют гремучую смесь, образовывая комочки раздражающие дерму младенца и травмируя ее.
Грибковый дерматит — хроническое заболевание кожи, которое провоцирует грибок. Воспалительный процесс развивается в области гладкой коже или волосистой части головы. Часто носит рецидивирующий характер и сопровождается аллергией. Развивается на фоне других заболеваний или ослабления иммунитета.
Виды грибкового дерматита
Грибки являются естественной частью микрофлоры кожи, однако содержатся в ней небольшом количестве. Под воздействием определенных факторов микроорганизмы начинают размножаться, что приводит к грибковому дерматиту. Если к имеющимся грибкам присоединяется новая инфекция, болезнь усугубляется.

Врачи-микологи выделяют следующие типы грибкового дерматита у взрослых и детей:
- Кератомикоз. Это группа патологий, при которой поражается роговой слой эпидермиса. Возникает в молодом возрасте. Возбудители болезни уже находятся в роговом слое эпидермиса, но в малой концентрации. На их размножение влияют внешние и внутренние воздействия. К факторам риска относится индивидуальная предрасположенность, химический состав пота, повышенная потливость и шелушение. У детей появляется только в том случае, если их организм сильно ослаблен. Происходит это при сахарном диабете, вегетоневрозе, туберкулезе и слабом иммунитете;
- Дерматомикозы. При этом заболевании микроорганизмы поражают глубокие слои кожи: складки туловища, ногти и гладкую кожу. Инфекция поражает людей любого возраста, однако чаще встречается у пожилых людей. К болезни приводит иммунодефицит, неблагоприятные условия окружающей среды, физическое и эмоциональное перенапряжение, частые стрессовые ситуации. Заболевание вызывает до 500 видов паразитирующих грибов, которые попадают на кожу человека из внешней среды. Также можно заразиться от носителя инфекции;
- Кандидоз. Этот грибковый дерматит вызывает Кандида, грибок, который в небольшом количестве присутствуют на коже и слизистых оболочках. Он является частью естественной микрофлоры. Встречается у людей с ослабленным иммунитетом. Локализуются грибки в местах, образующих складки: межпальцевых промежутках, сгибах локтей, подмышечных и паховых зонах, под молочными железами. Может проявиться в любом возрасте;
- Глубокий микоз. Отличие микоза этого типа заключается в глубине его проникновения — инфекция поражает подкожную клетчатку, что с трудом поддается лечению. Часто возникает на фоне ослабления организма после тяжелых операций, хронического бронхита и длительного лечения антибиотиками.
У некоторых пациентов встречается сразу несколько видов грибкового дерматита. Точная диагностика поможет определить возбудителя и назначить соответствующее лечение.
Причины и факторы риска грибкового дерматита
Развитию грибкового дерматита способствуют следующие факторы:
- наследственная предрасположенность;
- постоянные стрессы, эмоциональное и физическое перенапряжение;
- ослабление иммунитета из-за переохлаждения, неправильного питания, недостатка витаминов или длительного приема антибиотиков;
- нарушение гормонального баланса;
- наличие вредных привычек.
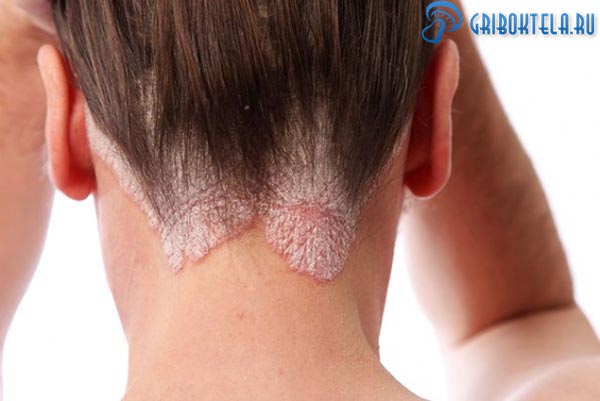
Нередко грибковый дерматит становится профессиональным заболеванием. Он встречается у людей, вынужденных работать в неблагоприятных условиях: замкнутых цехах, задымленных и грязных помещениях.
Заражение происходит достаточно быстро — для этого человеку хватит мимолетного контакта с пораженной грибком областью. Это может быть прикосновение к носителю инфекции или использование его личных вещей. Нередко люди заражаются грибком на общественных пляжах, в сауне или бассейне.
Основные симптомы
При грибковом дерматите на коже больного появляются микиды — пустулы и корочки. Кожный покров становится неестественно влажным, так как повышается выделение пота. Сопутствующими симптомами болезни становятся эндокринные нарушения и ослабленный иммунитет. Высыпания сопровождаются следующими признаками:
- выраженным зудом и жжением;
- покраснением пораженной области;
- сухостью и шелушением;
- образованием пузырьков, наполненных жидкостью.
Если грибковый дерматит из острой формы переходит в хроническую, человек теряет волосы, его ногти становятся слабыми и ломкими, а кожа деформируется. После выздоровления на ней остаются рубцы, от которых можно избавиться только с помощью косметологических процедур.
Общие принципы лечения
Быстрое и эффективное избавление от грибкового дерматита обеспечит комплексная терапия. В нее входит использование местных препаратов, системных лекарств и народных рецептов. Общие принципы лечения включают в себя: 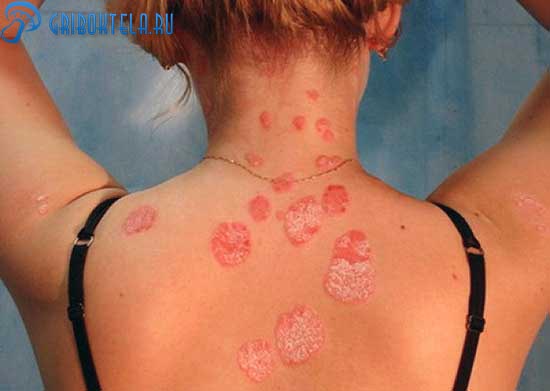
- применение антигистаминных препаратов, предназначенных для снижения зуда: Зиртек, Диазолин, Супрастин;
- лечение с помощью системных антимикотических препаратов (вводятся внутрь). К лекарствам этого типа относятся Ламизил, Дифлюкан, Кетоконазол, Флуконазол. Курс и схема лечения зависит от препарата, но обычно составляет не более 3-х недель;
- в качестве противовоспалительного средства рекомендуется использовать серно-дегтярную мазь;
- системное лечение нужно сочетать с приемом местных препаратов. К ним относятся различные мази и крема: Бифосин, Микозорал, Канизол, Тербинафин. Последнее лекарственное средство подойдет для лечения запущенной грибковой инфекции;
- соблюдение элементарных правил личной гигиены. Использование только собственной одежды, гигиенических принадлежностей и предметов быта. При посещении бани или другого общественного места всегда нужно надевать собственную обувь;
- на время лечения нужно ограничить употребление соленой, жареной и сладкой пищи; отказаться от алкоголя и табачной продукции; кушать стоит только легкие продукты, богатые полезными микроэлементами.
Во время лечения рекомендуется сочетать все вышеперечисленные методы и внимательно следить за общим состоянием вашего организма. Укрепление иммунитета с помощью сбалансированного питания, соблюдения режима дня и стабильного эмоционального состояния поможет вам повысить защитные силы организма. Это, в свою очередь, убережет вас от новых инфекций.
Пеленочный дерматит
Пеленочный дерматит — воспаление кожи новорожденного ребенка. Развивается под воздействием механических, физических и химических факторов. Завершающим этапом в развитии болезни становится присоединение микробной инфекции, из-за чего кожа ребенка краснеет и покрывается сыпью.
Дерматит у грудничка развивается из-за предрасполагающих факторов:
- питания (по статистике большинство заболевших детей находятся на искусственном вскармливании);
- неконтролируемых выделений;
- постоянное трение.

Название болезни связано это с тем, что пеленки и подгузники тесно контактируют с влажной средой и перекрывают доступ кислорода к чувствительной детской коже, которая моментально реагирует на раздражение. Это приводит к тому, что у ребенка появляются:
- обширные покраснения;
- пузырьки, наполненные мутной жидкостью;
- шелушения;
- корочки;
- небольшие раны;
- эрозивные участки.
Чаще всего пеленочным дерматитом болеют младенцы от 6 до 12 месяцев, однако в отдельных случаях воспаление кожи может продолжаться до 3-х лет.
Лечение дерматита у младенцев
Чтобы грамотно вылечить болезнь и не навредить малышу, соблюдайте следующие рекомендации:

- поддерживайте кожу ребенка в сухом состоянии. Используйте подгузники с влагопроницаемым слоем на гелевой основе. Обратите внимание, что подгузник должен соответствовать размерам ребенка и не сковывать его движений;
- регулярно и своевременно меняйте подгузник;
- если воспаление уже началось, приготовьте раствор коры дуба, ромашки или череды. Смочите в нем ватный или марлевый тампон и аккуратно протрите пораженный участок. Дайте ребенку немного полежать голышом, чтобы его кожа насытилась кислородом;
- перед надеванием подгузника обрабатывайте кожу младенца детской присыпкой;
- если у малыша обнаружена грибковая инфекция, используйте миконазол или клотримазол. Перед применением этих средств обязательно проконсультируйтесь с педиатром;
- при бактериальной инфекции используйте дополнительно тетрациклиновую мазь. Этот препарат эффективно справляется с патогенными микроорганизмами и не вызывает неприятных последствий.
Обращайте внимание на то, как одет ваш младенец. Одежда должна быть достаточно теплой, но чрезмерно укутывать малыша тоже не стоит. Плотно прилегающее бельё перекроет доступ воздуха, а большое количество одежды вызовет перегревание. Это приведет к повышенной потливости и последующему раздражению.
Читайте также:


