Молекулярно биологическое исследование при микозах
27 апреля 2017, 11:38 Эксперт статьи: Блинова Дарья Дмитриевна 0 5,260
При поражении организма грибками крайне сложно вовремя обнаружить заболевание и выявить возбудителя. Довольно проблематична диагностика микозов, по той причине, что заболевание не проявляется никакими признаками либо имеет очень разнообразную симптоматику. В зависимости от того какой участок заражен паразитами для диагностики берут волосы, зараженные ногти, часть кожи, мокроту, кровь, небольшую часть внутреннего органа или лимфоузлов. Микоз — довольно серьезное поражение паразитами кожных покровов и внутренних органов, которое способно значительно навредить здоровью человека. Крайне важно своевременно провести качественную диагностику, которая заключается в лабораторных исследованиях.
Важность своевременной диагностики микоза
Микоз — достаточно серьезное поражение паразитами кожных покровов и внутренних органов. Заболевание способно нанести непоправимый вред здоровью, а порой и привести к летальному исходу. Поэтому крайне важно своевременно выявить патологию и предупредить развитие осложнений. В противном случае на коже возникают пятна, которые имеют свойство загнаиваться и лопаться с последующим вытеканием гноя. Возникает неприятный запах, который сложно устранить. С помощью ранних диагностических процедур у больных можно провести своевременное противогрибковое лечение с применением антифунгальных средств широкого спектра действия. Такая терапия позволит предотвратить распространение микоза по всему организму.
Первый прием
При подозрении на микоз кожи или внутренних органов следует незамедлительно обратиться к дерматологу, а если есть возможность, к микологу. Эти специалисты в первую очередь проводят опрос больного, чтобы выяснить возможные пути инфицирования. Врач уточняет, не работал ли больной последнее время с животными или птицами, которые переносят паразитов. Крайне важно выяснить, в каких жилищных условиях обитает человек, не был ли он в неблагоприятных регионах. Затем проводится осмотр, в результате которого выявляются поврежденные кожные покровы, и определяется масштабность поражения. В процессе осмотра врач обращается внимание на иммунодефицитные состояния больного. Для диагностики микозов производится забор материала, который затем отправляют на лабораторное исследование.
Лабораторная диагностика
Самыми эффективными методами диагностирования микозов кожи являются различные лабораторные исследования, которые способны выявить возбудителя и помочь в подборе схемы терапии. Для выявления возбудителя микоза назначают такие лабораторные исследования:
- гистологический анализ;
- бактериологический посев;
- иммунологическое исследование;
- ПЦР-диагностирование;
- культуральное обследование;
- микробиологические исследования.
Микробиологическая диагностика является наиболее распространенным и самым простым методом выявления микоза в крови и на коже. Для выявления точного диагноза, следует знать, как правильно собирать материал, который необходим при исследовании. Пораженные волосы следует собирать при помощи пинцета. Если инфицирована кожа, то для микроскопии следует соскоблить с поврежденного участка кожный покров. Весь забранный материал помещают в 30% раствор гидроксида калия, а затем на предметное стекло. Микробиологическая диагностика способна выявить, где именно расположен грибок (внутри или снаружи волоса, кожи) и его размеры.
Чтобы предотвратить ошибочный диагноз микоза, следует правильно и грамотно забирать материал для микробиологического обследования.
В медицине существуют такие методы микробиологической диагностики:
- Микроскопия с применением нативных или неокрашенных препаратов. Для этого материал осветляют с помощью 10—30% растворов гидроксида калия или натрия. Затем обработанный материал кладут на лабораторное стеклышко, куда предварительно накапали немного глицерины. Сверху прикрывают стеклянной пластинкой и проводят анализ.
- Микроскопию окрашенных препаратов проводят несколькими способами, которые идентифицируют бактерии, дифференцируют различные бактерии и выявляют разные грибы.
Сбор бактериологического посева на питательную среду является точным способом диагностики микоза. Учитывая внешний вид и характеристики выросшей колонии грибка, дерматолог устанавливает тип возбудителя, вызвавшего микоз. Единственный минус обследования в том, что требуется много времени, чтобы вырастить колонию. В среднем необходимо около 3-х недель, чтобы выяснить штамм возбудителя. В некоторых случаях метод не приносит ожидаемых результатов.
Метод ПЦР-диагностирования предполагает выявление возбудителя микоза с применением полимеразной цепной реакции. При обследовании увеличивается чувствительность гибридизации, что повышает содержимое вирусного ДНК в исследуемом материале. Этот метод обследования является новым и требует нескольких анализов от пациента. Считается, что такой вид диагностики достаточно затратный, но дает точные результаты.
Культуральные диагностические мероприятия рекомендуются на финальном этапе постановки диагноза. Метод заключается в получении культуры грибка, которая потом отправляется на обследование с помощью микроскопа. Полученный материал кладут на искусственно созданную питательную среду и выявляют род возбудителя, внешний вид, размеры. После чего показано специальное лечение, которое направлено на борьбу с конкретным видом возбудителя микоза.
Иммунологический анализ часто применяется при подозрении на микозы крови. Этот метод предполагает обследование крови, спинномозговой жидкости или урины на наличие возбудителя. При иммунологической диагностике используют коммерческие тест-системы, которые выявляют специфические антигены в биоматериале. С помощью этих методов можно выявить специфичные антитела в сыворотке крови.
Гистологический анализ способен выявить грибки в тканях, волосах, ногтях. При обследовании применяются гистологические окрасы. Чаще всего применяют периодическую кислотную реакцию, поскольку она является максимально информативной. При диагностике грибы проявляются в незначительном количестве и имеют вид спор или нитей мицелия.
Дифференциальный анализ
В связи с тем, что при разных видах микоза проявляются различные симптомы. Это затрудняет постановку точного диагноза. В таком случае медики прибегают к методу дифференциальной диагностики и сравнивают микоз с другими дерматологическими болезнями. Нередко симптомы псориаза путают с микозом, но важно знать, что при микозе соскабливаемые чешуйки не будут кровоточить, в отличие от псориатических бляшек.
Часто микоз путают с парапсориазом, который имеет похожую симптоматику, но не отмечается шелушением кожи.
Важно дифференцировать микоз от нуммулярной экземы. Такое заболевание является особым видом экземы, но выявить это можно лишь при лабораторной диагностике. Часто признаки микоза принимают за проявления полиморфного фотодерматоза, который свойствен только для взрослых. Он никогда не диагностируется у детей.
Проведение лабораторной и дифференциальной диагностики — важная мера при постановке точного диагноза и назначения необходимого лечения. Чтобы устранить до конца признаки микоза, требуется достоверно выявить возбудителя. При несвоевременном проведении диагностических процедур, патология прогрессирует и поражает все большую часть кожи и внутренних органов, вызывая осложнения.
Полимеразная цепная реакцияпозволяет обнаружить микроб в исследуемом материале (воде, продуктах, материале от больного) по наличию в нем ДНК микроба без выделения последнего в чистую культуру.
Для проведения этой реакции из исследуемого материала выделяют ДНК, в которой определяют наличие специфичного для данного микроба гена. Обнаружение гена осуществляют его накоплением. Для этого необходимо иметь праймеры комплементарного З'-концам ДНК. исходного гена. Накопление (амплификация) гена выполняется следующим образом. Выделенную из исследуемого материала ДНК нагревают. При этом ДНК распадается на 2 нити. Добавляют праймеры. Смесь ДНК и праймеров охлаждают. При этом праймеры, при наличии в смеси ДНК искомого гена, связываются с его комплементарными участками. Затем к смеси ДНК и праймера добавляют ДНК-полимеразу и нуклеотиды. Устанавливают температуру, оптимальную для функционирования ДНК-полимеразы. В этих условиях, в случае комплементарное™ ДНК гена и праймера, происходит присоединение нуклеотидов к З'-концам праймеров, в результате чего синтезируются две копии гена. После этого цикл повторяется снова, при этом количество ДНК гена будет увеличиваться каждый раз вдвое. Проводят реакцию в специальных приборах — амплификаторах. ПЦР применяется для диагностики вирусных и бактериальных инфекций.
Рестрикционный анализ. Данный метод основан на применении ферментов, носящих название рестриктаз. Рестриктазы представляют собой эндонуклеазы, которые расщепляют молекулы ДНК, разрывая фосфатные связи не в произвольных местах, а в определенных последовательностях нуклеотидов. Особое значение для методов молекулярной генетики имеют рестриктазы, которые узнают последовательности, обладающие центральной симметрией и считывающиеся одинаково в обе стороны от оси симметрии. Точка разрыва ДНК может или совпадать с осью симметрии, или быть сдвинута относительно нее.
В настоящее время из различных бактерий выделено и очищено более 175 различных рестриктаз, для которых известны сайты (участки) узнавания (рестрикции). Выявлено более 80 различных типов сайтов, в которых может происходить разрыв двойной спирали ДНК.
В геноме конкретной таксономической единицы находится строго определенное (генетически задетерминированное) число участков узнавания для определенной рестриктазы.
Если выделенную из конкретного микроба ДНК обработать определенной рестриктазой, то это приведет к образованию строго определенного количества фрагментов ДНК фиксированного размера.
Размер каждого типа фрагментов можно узнать с помощью электрофореза в агарозном геле: мелкие фрагменты перемещаются в геле быстрее, чем более крупные фрагменты, и длина их пробега больше. Гель окрашивают бромистым этидием и фотографируют в УФ-излучении. Таким образом можно получить рестрикционную карту определенного вида микробов.
Сопоставляя карты рестрикции ДНК, выделенных из различных штаммов, можно определить их генетическое родство, выявить принадлежность к определенному виду или роду, а также обнаружить участки, подвергнутые мутациям.
Этот метод используется также как начальный этап метода определения последовательности нуклеотидных пар (секвенирования) и метода молекулярной гибридизации.
Метод молекулярной гибридизации позволяет выявить степень сходства различных ДНК. Применяется при идентификации микробов для определения их точного таксономического положения.
Метод основан на способности двухцепочечной ДНК при повышенной температуре (90 °С) в щелочной среде денатурировать, т. е. расплетаться на две нити, а при понижении температуры на 10 °С вновь восстанавливать исходную двухцепочечную структуру. Метод требует наличия молекулярного зонда.
Зондом называется одноцепочечная молекула нуклеиновой кислоты, меченная радиоактивными нуклидами, с которой сравнивают исследуемую ДНК.
Для проведения молекулярной гибридизации исследуемую ДНК расплетают указанным выше способом, одну нить фиксируют на специальном фильтре, который затем помещают в раствор, содержащий радиоактивный зонд. Создаются условия, благоприятные для образования двойных спиралей. В случае наличия комплементарности между зондом и исследуемой ДНК, они образуют между собой двойную спираль.
Риботипирование и опосредованная транскрипцией амплификация рибосомальной РНК. Последовательность нуклеотидных оснований в оперонах, кодирующих рРНК, отличается консервативностью, присущей каждомувиду бактерий. Эти опероны представлены на бактериальной хромосоме в нескольких копиях. Фрагменты ДНК, полученные после обработки ее рестриктазами, содержат последовательности генов рРНК, которые могут быть обнаружены методом молекулярной гибридизации с меченой рРНК соответствующего виды бактерий. Количество и локализация копий оперонов рРНК и рестрикционный состав сайтов как внутри рРНК-оперона, так и по его флангам варьируют у различных вида бактерий. На основе этого свойства построен метод риботипирования, который позволяет производить мониторинг выделенных штаммов и определение их вида. В настоящее время риботипирование проводится в автоматическом режиме в специальных приборах.
Опосредованная транскрипцией амплификация рРНК используется для диагностики смешанных инфекций. Этот метод основан на обнаружении с помощью молекулярной гибридизации амплифицированных рРНК, специфичных для определенного вида бактерий. Исследование проводится в три этапа:
1. Амплификация пула рРНК на матрице выделенной из исследуемого материала ДНК при помощи ДНК-зависимой РНК-полимеразы.
2. Гибридизация накопленного пула рРНК с комплементарными видоспецифическим рРНК олигонуклеотидами, меченными флюорохромом или ферментами.
3. Определение продуктов гибридизации методами денситометрии, иммуноферментного анализа (ИФА).
Реакция проводится в автоматическом режиме в установках, в которых одномоментное определение рРНК, принадлежащих различным видам бактерий, достигается разделением амплифицированного пула рРНК на несколько проб, в которые вносятся комплементарные видоспецифическим рРНК меченые олигонуклеотиды для гибридизации.
Расшифруйте результаты
Реакция Райта (реакция развёрнутой агглютинации) + - сомнительная агглютинация (титр 1:50). При таких результатах рекомендуется повторная постановка р-ции Райта через некоторое время (7-10 дней)
Пробы Бюрне (кожно-аллергическая проба) ++++ - резко положительная. Она определяет способность организма специфически отвечать местной реакцией кожи на внутрикожное введение бруцеллина – фильтрата бульонной культуры бруцелл. Она становится резко положительной на 3-4 день от начала болезни, в дальнейшем сохраняется с большим постоянством на протяжении очень длительного времени, даже после клинического выздоровления.
ОФП (опсонофагоцитарная проба) 6 –слабоположительная. Её проводят с 15-20 дня заболевания. Она основана на способности сегментоядерных нейтрофилов фагоцитировать бруцеллы благодаря наличию в крови человека специфических опсонинов, нарастающих в процессе бруцеллезной болезни (можно определить по формуле: Фагоцитарное Число Больного разделить на Фагоцитарное Число Здорового (Фагоцитарное Число – это среднее число поглощенных микробных клеток в одном фагоците)).
Реакция Райта и проба Бюрне взаимно дополняют друг друга. Максимальный диагностический эффект достигается при комплексном их применение, что является надежным способом диагностики бруцеллеза. Вследствие сомнительной реакции Райта можно предположить: латентный период либо недавно перенесенное заболевание – бруцеллез. А положительная пробы Бюрне сохраняется в течение длительного времени, даже после полного клинического выздоровления.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 81
1. Гонококк и гонококковая инфекция.
Нейсcерии – грамотрицательные аэробные кокки, относящиеся к роду Neisseria, включающему 8 видов: Neisseria meningitides, Niesseria gonorrhoeae, N. flava, N. subflava, N. perflava, N. sicca.
Морфология: неподвижные неспорогенные грамотрицательные диплококки, образующие капсулу, полиморфны – встречаются в виде мелких или крупных форм а так же в виде полочек, хорошо окрашиваются анилиновыми красителями (метиленовым синим, бриллиантовым зелёным и т. д.), под действием пенициллина образуют L-формы, могут менять свойства и превратиться в грамположительную форму.
Культуральные свойства: аэробы, хемоорганотрофы; для роста требуют свежеприготовленные влажные среды с добавлением нативных белков крови, сыворотки или асцитической жидкости . Не вызывают гемолиза на средах, содержащих кровь; на средах с добавлением молока, желатина и картофеля не растут. На плотных питательных средах через 24ч, при содержании протеина II образуют слегка мутные бесцветные колонии, не содержащие его образуют круглые прозрачные колонии в виде капель росы, на жидких питательных средах растут диффузно и образуют плёнку, через несколько часов оседающую на дно.
Биохимическая активность: крайне низкая – разлагают только глюкозу, продуцируют каталазу и цитохромоксидазу, протеолитическая активность отсутствует, H2S, аммиака, индола не образует.
Антигенная структура: Содержит А и К антигены, ЛПС обладают сильной иммуногенностью, основную антигенную нагрузку несут пили и белки мембраны. Наружная мембрана содержит протеины I, II, III классов, проявляющих сильные иммуногеннные свойства
Факторы патогенности: капсула, пили, эндотоксин, белки мембраны
Капсула обладает антифагоцитарным действием. Пили обеспечивают адгезию к эпителию. Клеточная стенка содержит эндотоксин. Поверхностный белок I класса – обеспечивает устойчивость к бактерицидным факторам слизистых оболочек. Класса II – (протеины мутности, ОРА-протеины) обуславливают прикрепление к эпителию, препятствуют фагоцитозу. N. синтезируют IgA протеазу, расщепляющую Ig.
Резистентность: очень неустойчивы в окружающей среде, чувствительны к действию антисептиков, высокочувствительны к пенициллинам, тетрациклину, стрептомицину. Способны к утилизации пенициллинов при приобретении бета-лактамаз.
Патогенез:Входные ворота – цилиндрический эпителий мочеполовых путей. Гонококки прикрепляются к эпителию посредством поверхностных белков, вызывают гибель и слущивание клеток, захватываются клетками, где размножаются, попадают на БМ, после чего попадают на соед. ткань и вызывают воспаление или попадают в кровь с возможным дессиминированием.
Иммунитет – почти отсутствует.
Серодиагностика. В некоторых случаях ставят РСК Борде — Жангу. В качестве антигена используют взвесь убитых гонококков. Реакция Борде—Жангу имеет вспомогательное значение при диагностике гонореи. Она положительна при хронической и осложненной гонорее.
Лечение: антибиотикотерапия (пенициллин, тетрациклин, канамицин), иммунотерапия - Гонококковая вакцина - взвесь гонококков, убитых нагреванием, используется для вакцинотерапии хронической гонореи.
2. Понятие об экзо - и эндогенной, очаговой и генерализованной, острой и подострой, хронической, абортивной, смешанной, вторичной инфекциях. Реинфекция, суперинфекция, рецидив. Понятие о внутриутробных, профессиональных инфекциях. Примеры.
Инфе́кция — заражение живых организмов микроорганизмами — бактериями, грибами, простейшими, — или вирусами. Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека (в медицине), животных (в зоотехнике, ветеринарии), растений (в агрономии).
Эндогенная инфекция - инфекция, обусловленная активацией уже находящегося в организме облигатно-патогенного микроба (напр., микобактерий туберкулеза) или микробами - нормальными обитателями тела человека. Обычно наступает в результате снижения естественного или (и) приобретенного иммунитета, а также в результате пассивного заноса большой дозы микроба в стерильные области тела человека. методы микробиол. д-ки такие же, как при экзогенных инфекциях. Кроме установления возбудителя, важно определить, в т ч. иммунол. методиками, поврежденное звено иммунной системы и факторы, вызвавшие его повреждение. Следует отличать от метастатической инфекции.
Экзогенная инфекция - инфекция, вызванная возбудителем, поступившим в организм из окружающей среды. Экзогенная микрофлора вегетирует на поверхности кожи и слизистых оболочек человека, находится на предметах окружающей среды, в воздухе. Экзогенная инфекция подразделяется на воздушную, капельную и контактную.
Инфекция очаговая — это И., при ко то рой процесс ло ка ли зу ет ся в опре де лен ном органе или тка ни орга низма; суще ство ва ние И. о. от рица ет ся, мож но го во рить лишь о ло каль ном про яв ле нии вза и модействия воз бу ди те ля с ма к ро орга низмом.
Очаговые инфекции вызывают, как известно, иногда, кроме тканевых и висцеральных определений, суставные, почечные, сердечно-сосудистые, эндокринные и пр., и различные неопределенные расстройства общего порядка: астению, адинамию, бессонницу или сонливость, кефалалгию, разные неопределенные мышечные и суставные алгии, пальпитации, диспептические расстройства.
Инфекция генерализованная - И., при которой возбудители распространились преимущественно лимфогематогенным путем по всему макроорганизму.
Развитие острой инфекции с включением специфических иммунных форм защиты можно разбить на ряд этапов.
1. Начало инфекционного процесса - этап, характеризующийся моментальным включением неспецифических форм иммунного реагирования .
2. Индукция специфического ответа - этап, обусловленный неспособностью врожденного иммунитета нейтрализовать патоген. Начинается формирование пула антигенспецифических Т-клеток и В-клеток . При этом на фоне раннего развития специфического ответа происходит размножение и накопление патогена.
3. Через 4-5 дня от момента заражения сформированные клоны Т- и В-клеток начинают атаку на патоген, завершающуюся его уничтожением.
4. Заключительный этап характеризуется накоплением специфических к патогену клеток памяти. В итоге с окончанием инфекционного процесса при участии факторов специфической иммунной защиты формируется состояние протективного иммунитета к конкретной инфекции.
Абортивная инфекция — одна из наиболее распространённых форм бессимптомных поражений. Такие процессы могут возникать при видовой или внутривидовой, естественной либо искусственной невосприимчивости (поэтому человек не болеет многими болезнями других животных). Механизмы невосприимчивости эффективно блокируют жизнедеятельность микроорганизмов, возбудитель не размножается в организме, инфекционный цикл возбудителя прерывается, он погибает и удаляется из макроорганизма.
Смешанные инфекции - инфекционные процессы, развивающиеся в организме при одновременном сочетанном воздействии двух и более возбудителей.
Реинфекция - повторное заражение переболевшего какой-либо инфекционной болезнью возбудителями той же болезни, приведшее к развитию инфекционного процесса.
Суперинфекция - (superinfection) - повторное заражение новым инфекционным заболеванием в условиях незавершившегося инфекционного заболевания, вызванное другим микроорганизмом, обычно устойчивым к лекарственному веществу, которое применялось для лечения первичной инфекции. Возбудителем новой инфекции может быть один из тех микроорганизмов, которые в норме являются безвредными обитателями человеческого организма, но становятся патогенными при удалении других микроорганизмов в результате приема лекарственных веществ; или же он может являться устойчивой разновидностью возбудителя первичной инфекции.;
Рецидив в медицине — возобновление болезни после кажущегося полного выздоровления (ремиссии). Рецидив объясняется тем обстоятельством, что патоген в ходе лечения не полностью исчезает из организма и, в определённых условиях, вновь вызывает появление симптомов заболевания.
Внутриутробные инфекции (ВУИ) — это различные инфекционные заболевания эмбриона, плода и новорождённого, заражение которыми происходит внутриутробно и в процессе родов. Возбудителями инфекции могут быть вирусы, бактерии и (реже) паразиты. Путь передачи — вертикальный, от матери к плоду.
Профессиональные инфекции - Инфекционные заболевания, возникновение которых связано с производственной деятельностью. Профессиональные группы риска: животноводы, заготовители кормов, ветеринары, работники мясокомбинатов, молокозаводов, предприятий по обработке кожи и меха. Заражения - через ЖКТ, поврежденные кожу или слизистые, через легкие, через переносчиков (клещи, кровососущие насекомые). Имеет сезонный характер.
Профилактика: механизация процессов, утилизация отходов животного происхождения, СИЗ, личная гигиена.
3. На прибывшем в порт судне обнаружены трупы грызунов. Наметить план лабораторной индикации возбудителя, противоэпидемических мероприятий.
В результате того, что грызуны являются переносчиками опасных инфекций (чума, лептоспироз, трихофития, микоспория, и др.) необходимо провести вскрытие и взять мазки-отпечатки с различных органов и тканей. Далее провести лабораторную диагностику данных мазков (микроскопическую, бактериологическую) и отметить присутствие или отсутствие патогенных микроорганизмов. Данные вскрытия трупа запротоколировать. Труп животного после вскрытия подлежит уничтожению.
Противоэпидемические мероприятия заключаются в обследование работников судна (при обнаружении возбудителя в грызунах) и дератизации, дезинфекции.
▲ План
▲ Программа
1. Биологические свойства возбудителей кандидоза, дерматомикозов и глубоких микозов; их патогенность, экология, особенности инфекции и эпидемиология вызываемых заболеваний.
2. Микробиологическая диагностика.
3. Диагностические, профилактические и лечебные препараты.
▲ Демонстрация
1.Candida spp. — мазок из чистой культуры (окраска ген-циановым фиолетовым).
2. Candida spp. — нативный препарат "раздавленная" капля из чистой культуры.
3. Candida spp. в патологическом материале от больного (окраска по методу Грама).
4. Типы филаментации грибов рода Candida на картофельном агаре.
5. 

Определение видовой принадлежности грибов рода Candida.
6. РСК и реакция агглютинации при диагностике висцерального кандидоза с парными сыворотками.
7. Морфология и культуральные свойства плесневых и других грибов (рост на плотных питательных средах).
8. Диагностические, профилактические и лечебные препараты.
▲ Задание студентам
1.Указать материал для исследования.
2. Микроскопировать и зарисовать препараты дрожжеподобных грибов рода Candida, приготовленные из чистой культуры и патологического материала.
3. Определить видовую принадлежность грибов рода Candida на основании морфологии клеток и колоний, типа филаментации и биохимических свойств.
4. Оценить результаты РСК для серодиагностики висцерального кандидоза. Сделать заключение.
5. Дать краткую характеристику демонстрируемым диагностическим, профилактическим и лечебным препаратам.
▲ Методические указания
• Микробиологическая диагностика кандидоза
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: налет со слизистых оболочек, кожные чешуйки из очага поражения, мокрота, моча, спинномозговая жидкость, кровь и др.
Микроскопическое исследование.При исследовании препаратов используют окраску простыми методами, а также по методам Романовского—Гимзы, Грама и др. Грибы рода Candida хорошо окрашиваются анилиновыми красителями. При необходимости исследуют нативные препараты. В нативных и окрашенных препаратах видны одноклеточные микроорганизмы круглой или овальной формы.
Микологическое (культуральное) исследование.Делают посев исследуемого материала на агар Сабуро или другие специальные среды. Посевы инкубируют при 20 и 37 "С. Рост колоний начинается на 2—3-й сутки, и окончательное формирование происходит через 5—6 дней. Идентификацию грибов рода Candida проводят на основании морфологии клеток, типа филаментации и биохимических свойств (табл. 23.1.1). Важное диагностическое значение имеют многократные количественные посевы исследуемого материала. Нарастающее количество колоний в посевах подтверждает диагноз.
Таблица 23.1.1. Таксономические признаки дрожжеподобных грибов родаCandida
| Вид | Морфология | Культуральные свойства | Биохимические свойства — ферментация Сахаров | ||
| колонии | преобладающий тип филамента- | глюкозы | сахарозы | мальтозы | лактозы |
| ции |
C.albicans Крупные, Круглые, Мусо- КГ — КГ
круглые, сметано- toruloi-
овальные образные, des края ровные
ные, сметано- toruloi-
удлинен- образные, des
ные суховатые, toruloi-
неровные des края
Условные обозначения: КГ — образование кислоты и газа.
Во многих случаях возможна идентификация выделенной культуры с указанием только родовой принадлежности (Candida spp.).
Экспресс-методы диагностики. Иммунохимические исследования. Метод ИФ и другие серологические реакции применяют для обнаружения антигенов возбудителя в материале.
Серодиагностика.Для обнаружения антител используют реакции агглютинации, РСК и др. Серодиагностика имеет ограниченное применение: нарастание титра антител в сыворотке крови при висцеральном кандидозе подтверждает диагноз.
• Микробиологическая диагностика дерматомикозов
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ чешуйки кожи, волосы, соскоб ногтевых пластинок.
Микроскопическое исследование.Для приготовления препарата на предметное стекло наносят каплю 10 % раствора
 |
 |
 |
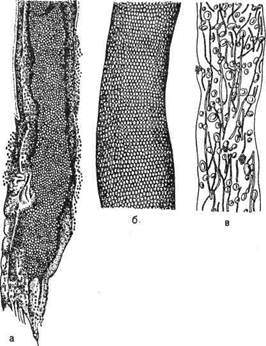
Рис.23.1.1. Дерматофиты в пораженном волосе.
а — Microsporum; б — Trichophyton; в — Achorion.
гидроксида натрия или спирта с глицерином, в которую помещают 2—3 подозрительных волоса, или несколько кожных чешуек. Препарат (со щелочью) осторожно подогревают над пламенем до появления белого ободка из кристаллов щелочи по периферии капли, не доводя ее до кипения. Затем каплю накрывают покровным стеклом и рассматривают под микроскопом с объективом 8х и 40х.
При оценке результатов микроскопического исследования и дифференциальной диагностике учитывают следующие признаки (рис. 23.1.1).
Microsporum canis идр. (микроспория) — волос в фолликулярной части окружен "чехлом" из мозаично расположенных мелких спор гриба. Внутри волоса обнаруживаются фрагменты гриба и споры.
Trichophyton tonsurans (стригущий лишай) — локализация элементов гриба в патологическом материале может быть различной. Споры гриба Trichophyton либо располагаются только внутри пораженного волоса, сплошь заполняя его содержимое (эндотрикс), либо несколькими слоями окружают волос снаружи в виде чехла (эктотрикс), либо споры и мицелий находятся как внутри, так и снаружи волоса (эндоэктотрикс).
Trichophyton (Achorion) schoenleinii (фавус или парша) — в волосе обнаруживают полиморфные грибковые элементы. Наряду с тонким мицелием встречается мицелий широкий, состоящий из прямоугольных клеток. Часто наблюдаются споры круглой или прямоугольной формы, а также пузырьки воздуха.
Epidermophyton floccosum (эпидермофития паховая) — элементы гриба содержатся в чешуйках кожи, где располагаются в виде толстых септированных ветвящихся нитей мицелия наряду со спорами многогранной формы.
Микологическое (культуральное) исследование.Проводят для установления родовой и видовой принадлежности возбудителя путем выделения чистой культуры гриба и изучения его биологических свойств. Материал предварительно обрабатывают кислотами или антибиотиками. Затем делают посев на сахарный питательный агар, сусло-агар, агар Сабуро, овощные среды (см. тему 4.1), куда добавляют антибиотики для задержки роста бактериальной флоры. Посевы инкубируют при 30 °С. В положительных случаях рост наблюдается на 3—5-е сутки в виде разнообразных колоний: гладких, морщинистых, мучнистых, пушистых, часто пигментированных. При микроскопии препаратов, приготовленных из культур, хорошо заметен развитой, широко ветвящийся септированный мицелий. Органами размножения служат споры, которые могут быть как внутренними (эндоспоры), расположенными внутри мицелия, так и наружными (экзоспоры), расположенными на концах или по сторонам нитей мицелия. Специальных органов плодоношения типа асков (сумок) у дерматофитов не обнаружено, что дало основание отнести их к несовершенным грибам — Fungi imper-fecti,
• Микробиологическая диагностика глубоких (системных) микозов
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: мокрота, моча, пораженные ткани, биоптаты кожи и лимфатических узлов, спинномозговая жидкость и др.
Микроскопическое исследование.Обнаружение овальных дрожжевых или других тканевых форм грибов позволяет поставить предварительный диагноз. Иммунофлюоресцентный метод является наиболее эффективным способом выявления возбудителя в патологическом материале (см. ниже).
Микологическое исследование.Производят посев материала на среду Сабуро, кровяной агар и другие среды. Посевы инкубируют в течение нескольких недель при 37 и 20 "С. Выделенные культуры идентифицируют на основании морфологических и




биохимических признаков. Грибы, вызывающие глубокие микозы, относятся к группе возбудителей ООИ, представляющих биологическую опасность IV степени (см. главу 11). Необходимо помнить, что лабораторная диагностика этих инфекций осуществляется только в специализированных лабораториях.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические исследования.Иммунохимические исследования. При криптококкозе определяют антиген в спинномозговой жидкости и в сыворотке крови (у больных ВИЧ/СПИД) в динамике заболевания.
Молекулярно-биологические исследования. Исследуемый материал, полученный из очага инфекции, используют для обнаружения ДНК возбудителя с помощью ПЦР. В случае обнаружения соответствующих молекул можно поставить предварительный диагноз.
Серодиагностика.Проводят для определения антител, которые обнаруживаются в сыворотке крови через 2—4 нед после начала заболевания. Обычно используют РСК, РНГА, реакции иммунодиффузии, ИЭФ и др.
Кожно-аллергические пробы.Применяют для выявления состояния ГЗТ к соответствующим аллергенам.
• Диагностические, профилактические и лечебные препараты
Кандидозный антиген— взвесь 2-суточной агаровой культуры грибов рода Candida в изотоническом растворе хлорида натрия. Применяют для постановки реакции агглютинации для серодиагностики кандидоза.
Кандидозный антигендля РСК— спиртово-водный экстракт из культуры гриба рода Candida. Применяют для постановки РСК и кожно-аллергических проб при кандидозе.
Противогрибковые препараты:полиеновые антибиотики (нистатин, леворин, амфотерицин В), кетоконазол, флуконазол и другие производные имидазола, полиоксины, эхинокандины, 5-фторцитозин, гризеофульвин.
| Глава 24 |
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


