Морфологический элемент при кандидозе
Кандида в мазке указывает на то, что слизистая оболочка подвержена атаке возбудителя болезни. Как правило, это всем известная молочница, называемая в медицине кандидозом. Возбудителем патологии является грибок рода Candida, по названию которого и именована болезнь.
Что могут рассказать мазки?
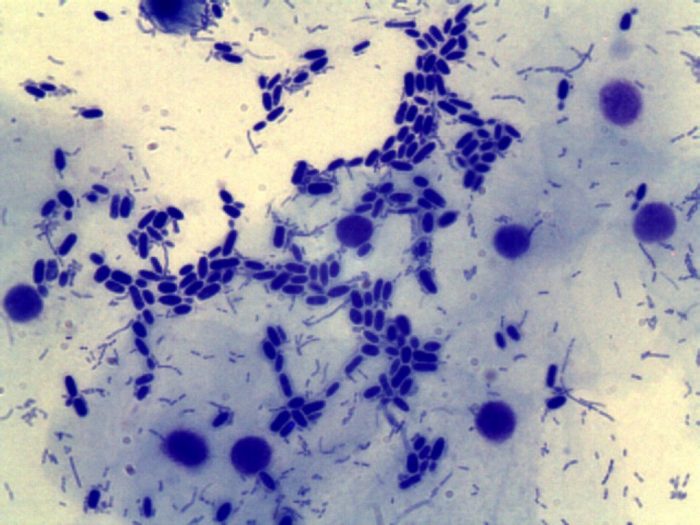
Дрожжевые грибы рода кандида живут на слизистой влагалища любой женщины. Данный подвид условно-патогенных микроорганизмов при нормальном количестве не вызывает негативных реакций и не провоцирует заболевание молочница. Нормой содержания candida albicans является показатель до 10в 4 степени КОЕ/мл. Любое превышенное количество грибков считается опасным и может в любой момент вызывать молочницу.
При проведении анализов иногда находят псевдомицелий дрожжевых грибковых спор, в этом случае морфология подтверждает развитие патологии. Аномальное размножение имеет следующие причины:
- период полового созревания;
- беременность;
- климакс;
- лечение некоторыми лекарствами: антибиотиками, кортикостероидами, гормональными контрацептивами .
Кроме того, развитие грибковых микроорганизмов может быть спровоцировано дефицитом или избытком эстрогена. Множественные патогенные микроорганизмы поражают пациентов с заболеваниями:
- сахарный диабет;
- туберкулез;
- ЗППП;
- хламидиоз;
- трихомониаз;
- гонорея;
- генитальный герпес.
Если обнаружены кандиды в мазке, что это такое разберется только специалист. Возможно появление спор вследствие внешних провоцирующих факторов: жары, темного белья из синтетики, частых спринцеваний, заражения при половом контакте, стрессов, снижение иммунитета.
Важно! Беременность – частая причина появления кандиды на слизистых оболочках. В процессе вынашивания ребенка, гормональный фон претерпевает изменения, влияющие на влагалищную среду. Повышенный уровень сахара, наблюдаемый в период беременности, также провоцирует появление кандидоза у женщин. Необходимо не только выявление заболевания на ранних стадиях, но и полное излечение кандидоза.
Мазок на кандиды расскажет о том, насколько опасно превышено количество спор грибка. При бактериологическом анализе и обнаружении превышения нормы, значительно возрастает риск опасных последствий. Дрожжи в мазке – основной признак молочницы, при нелечении приводящей к бесплодию.
Симптомы кандидоза

Дрожжевая инфекция проявляется достаточно явными и характерными признаками:
- Творожистые выделения из репродуктивных органов – это бели с некоторой примесью и явным кислым запахом;
- Зуд и жжение половых органов;
- Неприятные ощущения при мочеиспускании, во время полового акта.
Важно! Грибок candida albicavs вызывает хроническое заболевание, при котором не бывает сопутствующих симптомов, только небольшой зуд.
Бели и выделения не всегда однотонны, могут иметь желтый, зеленоватый оттенок, но запах остается, как и зуд. Налет иногда скапливается в определенных местах, где затем образуются трещины. Симптомы молочницы проявляются и внешне – опухают наружные половые органы, они краснеют, начинают зудеть. В ночное время зуд усиливается, вызывая нестерпимое желание расчесать область, однако делать этого нельзя, чтобы не травмировать кожу, не спровоцировать внесение дополнительной инфекции.
В период за 3-5 дней до менструального цикла симптоматика усиливается, это связано с изменением микрофлоры влагалища. Часто обострение клинической картины наблюдается после принятия водных процедур, принятия алкоголя, спринцевания.
Важно! Не всегда клинические симптомы указывают только на молочницу, развитие грибков кандида – сопутствующий симптом венерических заболеваний. Лечить такие патологии следует не только посредством приема противогрибковых препаратов, а комплексно и под наблюдением доктора.
Поскольку заболевание молочница у женщин протекает с сильной негативной симптоматикой, следует при первых же признаках немедленно обратиться к доктору и принять все меры для устранения инфекции и причин ее появления.
Анализы при молочнице кандидоза

Выявление молочницы требует обследования у профильного доктора. Только врач может направить пациента на все необходимые процедуры. Анализы и диагностика требуют временных затрат, кандидоз выявляется посредством следующих исследований:
- Микробиология проводится посредством микроскопии. Для исследования забирается материал с области локализации грибка. При наличии предрасполагающих факторов обозначается рост грибка, что приводит к проявлению симптоматики заболевания.
- Посев на грибок для выявления уровня чувствительности спор к лекарствам. Процесс позволяет получить явную картину о возбудителе патологии. Анализ проводится с материалом биологического типа: моча, кал, мазок, мокрота. Забранный материал помещается в питательную среду, где созданы все условия для размножения. После выращивания колоний, начинаются тесты на чувствительность спор к лекарствам. Так определяется порог чувствительности грибковой инфекции. Продолжительность анализа до 10 дней, в этот период пациент получает поддерживающую терапию для снижения симптоматики патологии.
- Полимерно-цепная реакция (методика ПЦР) – это обязательный пункт, определяющий вероятность прогрессирования патологии.
- Иммуноферментный анализ подводит итог всех процедур, помогая подобрать самое лучшее лечение. Проверяя наличие антител в крови, специалисты наблюдают рост патогенной флоры с выделением иммуноглобулина LgG. Только благодаря данному анализу подтверждается молочница, так как бели могут быть признаком множества других патологий.
Каждая процедура преследует определенную функцию, потому проведение всех процессов должно быть комплексным. Данный метод позволит не только определить опасность, клиническую картину патологии, но и определить наиболее эффективный метод лечения кандидоза, исключающий появление рецидивов. В заключении после всех процедур специалисты выдают следующую информацию:
- Наличие/отсутствие грибковой микрофлоры;
- Видовую принадлежность возбудителя инфекции (молочницы);
- Количество колоний грибка.
Факт! Бессимптомное протекание болезни характерно содержанием грибка ниже показателя 104 КОЕ/мл, при равных или повышенных показателях выставляется диагноз кандидоз и проводятся тесты на порог чувствительности грибка к антимикотическим средствам.
Перед тем, как сдавать анализы, пациенту запрещено принимать противогрибковые препараты – в противном случае клиническая картина диагностики окажется смазанной. Лабораторные анализы и исследования назначаются для повторов в процессе и окончании лечения. Только отрицательный результат мазка дает понимание эффективности терапии. В случае отсутствия ожидаемого эффекта, назначается другая схема лечения с применением иных лекарственных препаратов.
Лечение кандидоза у женщин
Вне зависимости от формы заболевания, требуется лечение кандидоза. Как правило, применяется курс антибактериальных препаратов, подбираемых на основании результата анализов. В первую очередь необходимо избавиться от грибков кандида, а это можно сделать посредством противогрибковой терапии локального действия, то есть вагинальных таблеток, суппозиториев, мазей, гелей.
Важно! Самолечение недопустимо! Вид терапии, лекарства подбирает только доктор. Все зависит от индивидуальности заболевания у женщин, состояния и наличия дополнительных отягощающих факторов, например, сахарного диабета, ЗППП и прочего.
Назначаемые оральные противогрибковые препараты помогают избавиться от кандидоза уже через короткое время, а вот интровагинальные препараты следует принимать намного дольше. Самые популярные средства для вагинального локального лечения:
- Составы с кетоконазолом;
- Составы с клотримазолом;
- Пимафуцин;
- Залаин.
Воздействуя местно, эти медикаменты помогают полностью исцелиться от кандидоза в легкой форме, при невозможности приема системной терапии, например, в период беременности. Однако, если молочница уже хроническая и половые органы достаточно сильно поражены, потребуются не только местные, но и системные лекарства. Наиболее используемые препараты:
- Леворин;
- Нистатин;
- Клотримазол;
- Итраконазол;
- Флуконазол;
- Йодосодержащие препараты.
Завершение противогрибковой терапии требует полного восстановления микрофлоры влагалища. Возможно назначение пробиотиков, эубиотиков, присутствующих в вагинальных свечах определенного типа. В обязательном порядке необходимо заняться повышением иммунитета, максимально устранить возможности и причины заражения молочницей и пропить курс витаминов. В любом случае, назначения делает доктор, к которому нужно обратиться как можно быстрее, обнаружив даже малейшие признаки кандидоза.
КАНДИДОЗ (candidosis; син.: кандидамикоз, поверхностный бластомикоз, соормикоз, candidiasis, moniliasis, oidiomycosis) — инфекционное заболевание кожи, слизистых оболочек и внутренних органов, вызываемое дрожжеподобными грибками (грибы рода Candida).
Заболевание впервые описано Б. Лангенбеком в 1839 г., хотя оно было известно со времен Гиппократа под названием stomata aphtoides и aphta infantis (К. Галек). В 1848 г. Берг (F. Th. Berg) впервые установил наличие дрожжеподобных грибков в тканях больного человека. Беркхаут (М. Berkhaut) в 1923 г. среди дрожжеподобных грибков выделила род Candida. Термин Candida был принят в 1939 г. III Международным конгрессом микробиологов.
Кандидоз встречается во всех странах мира, особенно часто в поясе тропического и субтропического климата. Число больных различными клиническими формами Кандидоза, особенно висцеральными, имеет некоторую тенденцию к росту.
Содержание
Этиология

Возбудителем Кандидоза наиболее часто является Candida albicans, реже С. tropicalis, С. krusei, С. pseudotropicalis, С. stellatoidea и некоторые другие виды. Род Candida (класс Fungi imperfecti) включает св. 80 видов, характеризующихся круглыми, овоидными, реже цилиндрическими, а иногда неправильной формы клетками. Молодые клетки — в диаметре от 2 до 5 мкм, зрелые — несколько больше. Истинного мицелия дрожжеподобные грибки не имеют; они образуют цепочки (псевдомицелий) из удлиненных клеток, которые соприкасаются друг с другом узким основанием (так наз. перетяжки), длина псевдомицелия до 12—16 мкм. Клетки размножаются прорастанием и многополюсным почкованием (2—3 и более дочерних почек). С. albicans и С. stellatoidea образуют на концах псевдомицелия споры с плотной, обычно двойной клеточной стенкой — хламидоспоры (рис. 1).
Кандида — аэробы; они часто являются сапрофитами слизистых оболочек рта, кишечника, влагалища, кожи. Встречаются в почве, на фруктах и овощах. Для питания они используют из азотистых веществ белки, пептоны и аминокислоты. Кандида считаются условно патогенными микроорганизмами; их патогенность для человека и животных в значительной степени зависит от состояния макроорганизма (см. ниже).
Наиболее распространенными для выращивания кандида (оптимальная температура 30—37°) являются жидкая среда Сабуро, пивное сусло, мясопептонный глюкозный агар. Для выявления хламидоспор наиболее пригодны среда Чапека — Докса с добавлением твина-80, картофельный агар с желчью, кукурузный и рисовый агар.
Кандида сохраняют свою жизнеспособность в культурах (в высушенном состоянии) в течение нескольких лет, переносят многократное замораживание и оттаивание в воде и почве. Они выдерживают конкуренцию со многими микроорганизмами по длительности существования на различных продуктах, напр. ’ в кислом молоке, квашеной капусте, фруктовых соках и др. В культурах и патол, материале грибки погибают при кипячении в течение нескольких минут. Губительное действие оказывают 2—5% р-ры фенола и формалина, хлорамина, лизола, йодиды, бораты, сульфат меди и цинка, перманганат калия и другие хим. вещества; фунгицидно действуют р-ры анилиновых красителей (генцианвиолет, малахитовый зеленый, метиленовый синий и др.).
Эпидемиология
Хорошая приспособляемость многих видов рода Candida к окружающей среде обеспечивает им широкое распространение, а также носительство человеком и животными. Напр., С. albicans может быть обнаружен на коже, слизистых оболочках и в испражнениях почти у 20% здоровых людей. К. болеют телята, ягнята, жеребята, домашняя птица и др.; отмечены заболевания и диких животных. Некоторые представители рода Candida ассоциируют с нормальной микрофлорой кожи человека (прежде всего С. albicans). Как источник инфекции наибольшее значение представляют ' больные свежими формами поражения кожи и слизистых оболочек. Экзогенное заражение происходит при непосредственном соприкосновении с больным или носителем грибков (поцелуй, половой контакт и др.) и через инфицированные предметы. Сточные воды бань, купальных бассейнов и душевых могут при неблагоприятных условиях способствовать заболеванию поверхностным К. стоп. Важное значение в возникновении К. имеет теплый и влажный климат, особенно летнее время года. Неблагоприятные условия труда (напр., низкий уровень технического оснащения на кондитерских и фруктоперерабатывающих предприятиях), нарушения правил гигиены, как коллективной, так и личной, могут способствовать даже возникновению небольших вспышек поверхностного К. в родильных домах, яслях, на кондитерских предприятиях и др. Известны случаи заражения К. новорожденных при прохождении родовых путей; описываются очень редкие случаи врожденного К. Эндогенное заражение связано с активированием дрожжеподобных грибков, уже присутствующих в микробных ассоциациях организма, поэтому при тяжелых болезнях (туберкулез, пневмония, дифтерия, злокачественные новообразования и др.) К. может возникать как сопутствующее заболевание.
Патологическая анатомия


Кандидоз кожи проявляется в виде подострых дерматитов в складках кожи, изредка с образованием абсцессов и изъязвлением. При гистол, исследовании отмечается межклеточный отек эпидермиса, паракератоз, акантоз и прорастание нитей грибка в некротизированный эпидермис (рис. 2). Воспалительная инфильтрация преимущественно из сегментоядерных лейкоцитов наблюдается в основном в дерме. Иногда наблюдается формирование ограниченных абсцессов с наличием распадающихся сегментоядерных лейкоцитов. Впоследствии образуются гранулемы, состоящие из лимфоцитов, эпителиоидных и гигантских плеток (рис. 3).
При К. слизистых оболочек полости рта и зева обнаруживаются поверхностные легко отходящие беловато-желтоватые пленки. Микроскопически они состоят из псевдо-мицелия грибка, слущенного эпителия и небольшого количества сегментоядерных лейкоцитов. При более тяжелых формах поражения грибок проникает между слоями эпителия и паразитирует в клетках. Наблюдаются дистрофия и отек их, периваскулярные воспалительные инфильтраты в дерме.
Висцеральный К. может быть изолированным (жел.-киш. тракт, органы дыхания, мочеполовая система) и генерализованным с единичными или множественными метастазами во внутренних органах, нервной системе, мышцах, костях. Кандидозный эзофагит чаще является следствием распространения процесса со слизистой оболочки полости рта и зева; выделяют три типа поражений: 1) отдельные беловатые налеты, состоящие из слущенных клеток эпителия, лейкоцитов и нитей грибка, которые внедряются между клетками многослойного плоского эпителия; 2) образование сливающихся плотных наложений и внедрение грибка в подслизистый слой; 3) псевдомембранозные наложения, развивающиеся на изъязвленной слизистой оболочке; нити грибка не только пронизывают некротические массы, но и проникают глубоко в мышечную оболочку пищевода и врастают в сосуды.
Поражение желудка и кишечника наблюдается реже, что объясняется особенностями строения железистого эпителия, который продуцирует сиаломуцины, и, возможно, бактерицидными свойствами желудочного сока (см.). Обычно К. желудка и кишечника развивается на фоне предшествующих воспалительных, язвенных, атрофических изменений. Чем резче эти изменения были выражены, тем более тяжелую форму принимают К. При легкой форме нити грибка лишь частично прорастают эпителиальные клетки и стелятся вдоль базальной мембраны, воспалительная реакция выражена слабо, в основном в подслизистом слое. При тяжелой форме обнаруживается некроз слизистой оболочки, нити грибка диффузно пронизывают некротические массы и проникают в толщу стенки желудка, кишечника; такая форма может сопровождаться образованием язв, которые иногда осложняются кровотечением либо перфорацией с последующим развитием перитонита.
К. слизистых оболочек дыхательных путей проявляется катарально-десквамативным и дифтеритическим воспалением. Кандидозная пневмония (см. Пневмомикозы) развивается в результате распространения процесса на легочную ткань по протяжению из дыхательных путей вследствие аспирации грибка либо гематогенным путем.
В легких для ранней стадии воспаления, обусловленного кандида, характерен экссудат из сегментоядерных лейкоцитов с примесью фибрина. В дальнейшем преобладают некротические изменения с Пассивным фибринозным выпотом в просвете альвеол. При хрон, форме К. легких возникают множественные гранулемы, состоящие из лимфоцитов, гистиоцитов и гигантских клеток, в цитоплазме которых нередко обнаруживаются фагоцитированные элементы псевдомицелия грибка.
Изолированный К. мочевых путей чаще возникает в результате восходящей инфекции; наблюдаются уретрит и цистит, которые иногда приводят к развитию пиелонефрита. В гнойно-некротических очагах поражения обнаруживаются разрастания псевдомицелия грибка и фагоцитарная реакция.
Генерализованный К.— единичные или множественные метастатические очаги в результате гематогенного распространения грибка — может быть различной локализации. При поражении головного мозга характерно обширное разрастание псевдомицолия вокруг сосудов, что связывают с особенностями хим. состава тканей мозга, благоприятного для роста грибка. Кандидозный менингит имеет характер острого ограниченного или разлитого гнойного или продуктивного воспаления.
Кандидоз - заболевание, вызванное поражением различных органов и систем дрожжеподобными грибами рода Candida.
В настоящее время отмечают нарастающее распространение условно-патогенных дрожжеподобных грибов рода Candida среди населения, кроме того, определяется увеличение заболеваемости кандидозами людей различных возрастных групп.
Этиология
Дрожжеподобные грибы рода Candida являются отдельным родом, принадлежащим к дейтеромицетам (несовершенные грибы). Наиболее распространенным представителем, вызывающим большинство заболеваний, является Candida albicans.
Candida albicans представляет собой одноклеточный организм, который может формировать псевдомицелий, клетки-почки, расположенные на перетяжках псевдомицелия (бластоспоры), и споры, покрытые двойной оболочкой (хламидоспоры).
Основными признаками, которые отличают Candida от истинных дрожжевых грибов, являются образование псевдомицелия и отсутствие внутриклеточных спор.
Эпидемиология
Организм впервые встречается с кандидами сразу после рождения или даже внутриутробно. В организм человека кандиды попадают с окружающих предметов и продуктов питания. Источником кандидозной инфекции являются носители и больные кандидозом или домашние животные.
Патогенез
Общее состояние организма имеет основное значение в патогенезе возникновения заболевания, так как кандиды являются условно-патогенными. Способность вызывать заболевание зависит от возможности вырабатывать протеолитические ферменты и гемолитические вещества, способности к фиксации и деструкции клеточных оболочек.
Активация патогенных свойств кандид имеет зависимость от:
- факторов окружающей среды, которые дополнительно создают благоприятные условия для проникновения кандиды в организм (условия, при которых увеличивается потоотделение);
- внутренние факторы, повышающие восприимчивость макроорганизма к кандидам;
- патогенные свойства кандид, которые повышают вероятность внедрения в организм.
К условиям, способствующим развитию заболевания, можно отнести:
- повышенную окружающую температуру, стимулирующую выделение пота и мацерацию;
- длительное влияние раздражающих кожу веществ;
- значительную концентрацию спор грибов в окружающей среде;
- механическое воздействие на кожные покровы.
Применение антибиотиков широкого спектра действия приводит к дисбиозу организма, что может способствовать развитию кандидозов различной локализации. Длительное применение таблетированных противозачаточных препаратов, кортикостероидных и иммунодепрессирующих средств, которые изменяют выработку естественных гормонов, уменьшает устойчивость организма.
Заболеваемость кандидозами различной локализации имеет тенденцию к росту как у взрослых, так и у детей, участились случаи системных кандидозов.
Клиническая картина
Варианты локализации кандидозных поражений условно подразделяют на поверхностный и системный (висцеральный).
Генерализованный кандидоз с хроническим течением расценивают как промежуточную форму между поверхностным и генерализованным кандидозом.
Аллергические элементы на коже, спровоцированные кандидами (кандидомикиды), выделяют в отдельную форму заболевания.
Поверхностный кандидоз распространяется на кожные и слизистые покровы, на ногтевые пластинки или околоногтевой валик.
Заболевание наиболее часто начинается в крупных складках кожи (интертригиозный кандидоз), где первоначально появляются участки покраснения с отечностью, на месте которых образуются везикулы с трансформацией в эрозии с мокнутием. Очаги поражения ограничены фестончатообразным краем и подрытым венчиком отторгающегося эпидермиса. Эрозии имеют гладкую блестящую поверхность с матовым белесоватым налетом.
Без лечения патологический процесс распространяется с кожных складок на рядом расположенные кожные покровы.
В зависимости от преобладания кожных проявлений различают эритематозное и везикулезное течение заболевания.
Эритематозная форма характеризуется очагами покраснения с отеком, мокнутием и участками эрозии.
Везикулёзную форму отличает наличие серопапул, везикулёзных элементов на покрасневшей и отечной коже.
Межпальцевые кандидозные поражения могут возникать у работников кондитерских цехов, работающих на приусадебных участках. Участки мацерированной кожи между пальцами имеют отечно-застойный гиперемированный вид, ограничены подрытым отслоившимся слоем эпидермиса.
Кандидоз слизистой поверхности чаще расположен в ротовой полости, на слизистой гениталий и имеет вид крошковатого, легко снимающегося белого налета (молочница). После удаления налета остаются участки гиперемии и эрозии. Патологический процесс в полости рта может распространяться на язык, миндалины, уголки рта.
Кандидоз углов рта и кандидозный хейлит могут сочетаться с поражениями слизистой оболочки полости рта, глосситом, в исключительных случаях формируется как самостоятельное заболевание.
Предрасполагающими факторами являются заниженный прикус у детей, пожилых людей, образование глубокой складки угла рта, которая длительно подвергается воздействию слюны с образованием мацераций этих участков.
Кожа углов рта воспаляется с формированием белесоватого налета. Налет легко снимается и на этом месте остается гиперемированная поверхность с эрозиями.
Кандидозные поражения ногтевых пластинок и околоногтевых валиков (онихии и паронихии) могут сочетаться с поражениями кожи другой локализации.
Околоногтевой валик становится отечным и гиперемированным, надногтевая кожица отсутствует. Из-за отека ногтевой валик надвигается на ногтевую пластинку. Поражение околоногтевого валика часто сочетается с поражением ногтевой пластинки. Свободный край ногтевой пластинки остается неповрежденным, так как кандидозный процесс распространяется с латеральных сторон околоногтевого валика.
Латеральные поверхности ногтя деформируются и приобретают срезанный вид, ногтевая пластинка приобретает разную толщину и поэтому тоже деформируется. Острая стадия заболевания характеризуется зудом и болезненными ощущениями.
Вульвовагинит, баланопостит, баланит кандидозной этиологии могут развиваться как самостоятельные заболевания, так и в сочетании с другими локализациями поражений кандидами.
На слизистых покровах половых органов образуется крошковатый белесоватый налет, который легко удаляется с образованием эрозированной и гиперемированной поверхности.
Кандидомикиды являются вторичными аллергическими элементами, подтверждающими значительную степень аллергизации организма кандидами и продуктами их жизнедеятельности. Причиной возникновения такого состояния являются некорректные лечебные мероприятия, применение антибиотиков, цитостатиков и глюкокортикоидных гормонов.
Кандидомикиды имеют вид эритематозно-сквамозных отечных пятен, микровезикул или уртикарно-буллезных высыпаний. Появление кандидомикид может сопровождаться усилением клинических проявлений в основных очагах поражения, субфебрильной температурой тела и симптомами общего недомогания.
Кандидомикиды, или левуриды, быстро подвергаются регрессу при адекватной терапии.
Хронический, или генерализованный (гранулематозный) кандидоз возникает на фоне тяжелых хронических заболеваний, различных выраженных эндокринных нарушений, врожденных или приобретенных иммунодефицитных состояниях.
Морфологическими элементами хронического кандидоза являются отечные гиперемированные пятна с шелушащейся поверхностью и неправильными или округлыми очертаниями. Эти очаги могу трансформироваться в гранулирующие бляшки. В случае присоединения стафилококковой инфекции формируются полиморфные бугристые образования с гнойным отделяемым, подсыхающие корки имеют слоистую структуру.
Общее состояние больных тяжелое, с симптомами астенизации, остеопорозом костных структур, трудно поддающимися лечению поражениями внутренних органов, после заживления кожных проявлений образуется рубцовая атрофия, на волосистой части головы - стойкое облысение.
Массовое бесконтрольное применение антибиотиков и возникающие по этой причине дисбиозы и витаминная недостаточность являются одной из причин учащения случаев кандидозного сепсиса.
Определенное значение отводится применению цитостатиков и кортикостероидных гормонов, хотя значение в развитии кандидозов при их применении изучено недостаточно.
Наиболее часто патологическому процессу при системном кандидозе подвергаются слизистые оболочки дыхательных путей, желудочно-кишечного тракта и мочеполовых органов. Встречаются поражения кандидами мозговой ткани, органов сердечно-сосудистой системы, почек, печени.
Висцеральный кандидоз может стать причиной септического состояния иногда без поражения внутренних органов.
Специфические проявления висцеральных кандидозов отсутствуют. Одним из признаков висцерального кандидоза являются длительные и вялотекущие заболевания внутренних органов, отсутствие положительного эффекта от протокольных методов лечения, ухудшение течения заболевания в случае применения антибиотиков.
Заподозрить висцеральный кандидоз помогает наличие кандидозных поражений видимых участков кожи и слизистых оболочек.
Диагностика
Достоверным подтверждением кандидозного процесса является выявления грибов рода Candida в исследуемом биологическом материале больного.
Лечение
Основным направлением в лечении кандидозов является устранение причин, способствующих возникновению кандидоза.
Противогрибковые препараты относятся к этиотропному методу лечения и могут применяться местно, возможен прием таблетированных форм или употребление парентерально.
КАНДИДОЗ
Кандидоз (син.: кандидамикоз, монилиаз) – заболевание кожи, слизистых оболочек и внутренних органов, обусловленное патогенным воздействием дрожжеподобных грибов рода Саndida.
Этиология и патогенез. Грибы рода Саndida относятся к условно-патогенным микроорганизмам. Они широко распространены во внешней среде, вегетируют главным образом в почве лугов, садов и огородов, на коре фруктовых деревьев, а также на плодах, овощах и фруктах, особенно несвежих; легко обнаруживаются на предметах домашнего обихода, в первую очередь используемых при уходе за детьми грудного возраста. В качестве сапрофитов они обитают на кожных покровах и слизистых оболочках здорового человека; с разной частотой выделяются из экскрементов, мочи, мокроты, различных экскретов и ногтей.
Дрожжеподобные грибы рода Саndida являются одноклеточными растительными микроорганизмами округлой, овальной или удлиненной формы диаметром от 2 до 5 мкм, не имеют истинного мицелия, а образуют псевдомицелий, нити которого лишены общей оболочки и перегородок, и состоят из тонких клеток.
Клетки С. albicans имеют шестислойную стенку, цитоплазму с розетками гликогена и большим количеством рибосом, центральную и несколько мелких вакуолей, ограниченных мембраной, митохондрии, крупное ядро, ограниченное ядерной мембраной. Дрожжеподобные грибы обладают способностью отпочковывать бластопоры. Длительно персистируя внутри эпителиальных клеток и даже размножаясь в них, окруженные плотной микрокапсулой грибы в определенной степени защищены от воздействия лекарственных средств, что может быть причиной неэффективности лечения. Глубина внедрения элементов дрожжеподобных грибов в пораженные ткани различна. Например, в эпителии влагалища они пронизывают всю его толщу, включая базальный слой, а в полости рта локализуются в поверхностных эпителиальных клетках. Грибы рода Саndida – аэробы. Для питания особенно охотно усваивают сахара, чем можно объяснить их тропизм к тканям, богатым гликогеном, и частый кандидоз при сахарном диабете. Оптимальная температура для роста грибов 21—27°С; они хорошо растут и при температуре 37°С; благоприятны для их размножения рН 5,8—6,5 и повышенная влажность: высушивание переносят хорошо; выдерживают конкуренцию со многими микроорганизмами на пищевых продуктах; при кипячении погибают в течение нескольких минут. Кандидоз может развиваться как при инфицировании извне, так и за счет собственных сапрофитов. Последний путь явно преобладает. При определенных условиях (экзогенных – механическая и химическая травмы, повышенная влажность и т. д.; эндогенных – иммунная недостаточность, детский и пожилой возраст, нарушение обмена веществ, сахарный диабет и другие эндокринные заболевания, гиповитаминозы, общие тяжелые инфекции, беременность, длительный прием кортикостероидов, антибиотиков и т. д.) грибы способны приобретать патогенные свойства. При этом бластоспоры гриба начинают интенсивно размножаться, формируя наряду с почкующимися клетками многочисленные нитчатые формы (псевдомицелий). Патогенные клетки гриба прикрепляются к клеткам эпителия слизистой оболочки, внедряются в них, паразитируют в их цитоплазме и ядрах, разрушая клетку хозяина, стимулируют выработку в организме человека различных антител. Таким образом, кандидоз представляет собой у подавляющего большинства больных аутоинфекцию. Этим обстоятельством можно объяснить его многоочаговость и хроническое рецидивирующее течение.
Клиническая картина. Различают следующие формы кандидоза: кандидоз полости рта, кандидоз урогенитальный, кандидоз углов рта, кандидозный хейлит, кандидоз складок кожи, гладкой кожи, кандидозные онихия и паронихия, хронический генерализованный кандидоз.
Кандидоз полости рта (стоматит кандидозный, молочница) часто встречается у детей грудного возраста. Заболевание возникает в первые недели жизни, как правило, у недоношенных, переношенных и ослабленных детей, а также рожденных в патологических родах. Заражение новорожденных происходит от больной матери в антенатальный (до родов), интернатальный (при прохождении плода через родовые пути) и постнатальный (до 7 дней после рождения) периоды. В последующие периоды детства источником заражения могут служить лица из окружения ребенка, предметы обихода и продукты питания. Кандидоз полости рта начинается с гиперемии и отечности десен, слизистой оболочки щек, языка, реже твердого и мягкого неба, дужек и миндалин, захватывая со временем обширные участки; возможно тотальное поражение. Затем на этом фоне появляются величиной 1—3 мм изолированно расположенные творожистые налеты беловатого цвета, состоящие из вегетации грибов. Со временем их количество возрастает, они увеличиваются в размерах и, сливаясь, образуют пленки различной величины и очертаний блестящего белого, сероватого или желтоватого цвета. Пленки относительно легко удаляются без повреждения подлежащей слизистой оболочки, сохраняющей гладкую поверхность и красный цвет. Кандидозный стоматит протекает без общих нарушений, температурных реакций, регионарного лимфаденита и субъективных ощущений. Течение болезни у детей чаще острое, реже хроническое. При хроническом течении поражение может распространиться на слизистые оболочки носа (кандидозный ринит), голосовых связок (голос становится охрипшим, возможна афония), губ, глотки, пищевода и даже желудка.
Кандидоз урогенитальный проявляется чаше в виде кандидозного баланита или вульвовагинита (острого или хронического). Кандидозный баланит часто сочетается с кандидозным уретритом и возникает в результате заноса возбудителя нередко из прямой кишки, полости рта. Слизистая оболочка головки полового члена становится красной, блестящей с эрозиями, мелкими пустулами и творожистым белесоватым налетом. Вульвовагинит кандидозный характеризуется творожистыми выделениями из половых путей, зудом, жжением. Влагалище, его преддверие и вульва гиперемированы с наличием белесоватых пятен и мелких пустулезных сателлитов по периферии очагов гиперемии.
Кандидоз углов рта (заеда кандидозная) возникает в результате распространения заболевания со слизистой оболочки рта, однако может быть изолированным; в развитии заболевания значительную роль играет недостаточность витаминов, особенно рибофлавина. Поражаются, как правило, оба угла рта. Слизистая оболочка в области переходной складки незначительно инфильтрирована, имеет серовато-белую окраску, в глубине складки почти всегда расположена розово-красная эрозия или трещина. Границы четкие. Поражение может распространяться на участки кожи, прилежащие к углам рта, что приводит к их инфильтрации, розово-красному окрашиванию и шелушению. По периферии очага выражена бахрома отслаивающегося рогового слоя. Заеды обычно наблюдаются у детей, преимущественно в возрасте от 2 до 6 лет. У взрослых встречается редко, главным образом у пожилых ослабленных женщин.
Хейлит кандидозный (кандидоз губ) характеризуется отечностью и синюшностью красной каймы губ и скудным ее шелушением, тонкими пластинчатыми чешуйками сероватого цвета со свободно приподнятыми краями. Кожа губ истончается и собирается в нежные радиарные складки. Субъективно отмечаются небольшое жжение, иногда болезненность. Кандидозный хейлит имеет хроническое рецидивирующее течение, встречается, как правило, у детей старшего возраста и взрослых; нередко сочетается с заедами.
Кандидоз складок кожи характеризуется появлением в глубине складок мелких пузырьков с тонкой дряблой покрышкой; вскоре они вскрываются с предварительной пустулизацией или без нее. Образовавшиеся эрозии стремительно увеличиваются в размерах и, сливаясь, формируют обширные эрозивные участки, которые могут полностью занимать соприкасающиеся поверхности складок. Клиническая картина кандидоза складок в этой стадии весьма типична: эрозивные участки имеют малиновый цвет с синюшным или ливидным оттенком; их влажная поверхность отличается характерным лаковым блеском. Эрозии четко отграничены от окружающей здоровой кожи, проходящей по их периферии узкой бахромой отслаивающегося эпидермиса белого цвета. В крупных кожных складках (межъягодичной, пахово-бедренных и др.) эрозивные участки нередко чередуются с участками мацерированного эпидермиса, отличающегося белым цветом и заметным утолщением. Эрозирование и мацерация эпидермиса ограничиваются, как правило, соприкасающимися поверхностями складок. На прилежащей к основным очагам поражения здоровой коже почти всегда можно обнаружить в том или ином количестве отсевы в виде мелких пузырьков, пустул или эритематозно-сквамозных высыпании. Часто поражаются межпальцевые складки кистей. Эта разновидность кандидоза встречается, за редким исключением. у взрослых, причем, как правило, у женщин, много занимающихся домашним хозяйством или работающих на пищевых предприятиях по переработке овощей и фруктов, а также на кондитерских предприятиях. Обычно поражается одна межпальцевая складка, чаще на правой руке. У женщин кандидоз межъягодичной и пахово-бедренных складок обычно сочетается с поражением гениталий и сопровождается мучительным зудом.
Паронихия и онихия кандидозная (кандидоз ногтевых валиков и ногтей) возникает в результате местной травматизации, влажности и мацерации. Вначале поражается ногтевой валик. На месте внедрения гриба, обычно у края валика, на границе с ногтем, отмечаются гиперемия и отечность, которые становятся все более интенсивными и охватывают весь валик. Клинически на этом начальном этапе он представляется розово-красным и утолщенным, на ощупь пастозным и болезненным. Со временем острые явления стихают и паронихия принимает хроническое течение, исчезает эпонихиум (ногтевая надкожица), при надавливании на ногтевой воспаленный валик гнойных выделений нет (в отличие от стрептококковой пароннхии). Ноготь становится тусклым и утолщенным, покрытым поперечными коричневатыми бороздками.
Кандидоз гладкой кожи развивается, как правило, вторично, при распространении процесса с кожных складок слизистых оболочек или околоногтевых валиков, отличается большим разнообразием клинических проявлений. При типичных вариантах заболевание начинается чаще всего с появления обильных мелких пузырьков с вялой покрышкой, отличающихся большей стойкостью, чем аналогичные пузырьки при локализации процесса в складках. В последние годы описаны многочисленные атипичные варианты кандидоза гладкой кожи. Его проявления носят совершенно необычный характер: фолликулиты, папиллярные папулы и др.
Кандидоз хронический генерализованный (гранулематозный) развивается в детском возрасте. Особое значение при этом имеют недостаточность иммунной защиты (особенно Т-клеточной, что в свою очередь связано с отсутствием или резким снижением антикандидозных IgА в слюне, а также нарушением функции нейтрофилов м макрофагов, участвующих в фагоцитозе и уничтожении грибов рода Candida, эндокринные нарушения (гипопаратиреоз, гипотиреоз, сахарный диабет), что приводит к генерализованному характеру поражения с развитием своеобразной реакции на кандидозную инфекцию типа гранулемы. Процесс начинается обычно с поражения кандидозом слизистой оболочки полости рта, затем в процесс вовлекаются губы, волосистая часть головы, половые органы, кожа бедер, область лобка, ногтевые валики, ногти и др. Характерно образование инфильтрированных эритематозно-сквамозных очагов, напоминающих псориаз или пиодермию. Возможно развитие висцерального кандидоза в виде кандидозной пневмонии, поражения почек, печени, глаз, сердца и кандидозного сепсиса с летальным исходом.
Диагноз кандидоза ставят на основании клинических данных, обнаружения при микроскопии характерного псевдомицелия и большого количества почкующихся клеток (бластоспор) в нативных препаратах или мазках (окраска по Романовскому-Гимзе, Граму, Цилю– Нильсену), приготовленных из белесоватых налетов со слизистой оболочки и кожи. Культуральное исследование используется для уточнения видовой принадлежности грибов. Идентификация штаммов С. albicans проводится также с помощью ПЦР. О наличии кандиданосительства свидетельствует изоляция более 10 КОЕ из 1 мл первой порции мочи.
Для диагностики кандидоза также используют серологические реакции: реакцию агглютинации (РАГ), реакцию связывания комплемента (РСК), реакцию преципитации (РП), реакцию пассивной гемагглютинации (РПГА). Во влагалищных смывах у женщин с помощью иммуноферментного анализа (ИФА) определяют IgЕ против С. albicans.
Лечение: устранение факторов, способствующих развитию кандидоза; диета с исключением сладостей, ограничением углеводов, богатая белками; витамины В2, В6, С и РР. При легких вариантах кандидоза кожи и слизистых оболочек ограничиваются наружными лекарственными средствами: крем, суспензия пимафуцина, кремы и мази – микозолон, миконазол, эконазол, ламизил; раствор клотримазола; 5—20 % растворы тетрабората натрия (бура) в глицерине, 1—2 % водные и спиртовые растворы анилиновых красителей (бриллиантовый зеленый, метиленовый синий, генцианвиолет), микосептин, нистатиновая мазь и др. Препараты следует наносить на очаги поражения 2 раза в день (кремы и мази слегка втирать) до полного регресса клинических проявлений, затем, сократив аппликации до 1 в 2—3 дня, продолжить лечение еще 2—3 нед. При лечении острых форм урогенитального кандидоза также обычно ограничиваются местными лекарственными средствами.
Лечение хронического рецидивирующего урогенитального кандидоза должно быть комплексным: наряду с местным лечением, иммуно-, витаминотерапией (группа В) назначают один из системных антимикотиков: кетоконазол (низорал, ороназол 0,2 г) по 1 таблетке 2 раза в сутки 5 дней; итраконазол (орунгал) по 200 мг в сутки 3 дня; флуконазол (дифлюкан – капсулы по 0,05 г; 0,15 г; 0,1 г; 0,2 г, раствор для внутривенного введения применяют однократно в дозе 150 мг); натамицин (пимафуцин 0,1 г) по 1 таблетке 4 раза в сутки в течение 7—12 дней; иногда местное лечение (1% крем батрафен) сочетают с приемом внутрь одной капсулы (150 мг) флуконазола. При распространенном кандидозе, тяжелом и упорном его течении, а также при неудачах наружной терапии показано системное лечение. Используют три группы противогрибковых препаратов: триазолы, имидазолы и полиеновые антибиотики. Из триазолов применяют флуконазол (дифлюкан) в дозе 50—100 мг/сут (в виде желатиновых капсул, сиропа или раствора для внутривенного введения, содержащего 2 мг/мл флуконазола) или траконазол по 100 мг/сут в течение 7—14 дней. При распространенном (системном) кандидозе суточная доза составляет 400 мг флуконазола в 1-й день и 200 мг в последующие дни. Широко применяют низорал – по 200 мг/ сут, при упорных формах суточную дозу увеличивают до 400 мг. Лечение продолжают до выздоровления. Полиеновые антибиотики нистатин и леворин назначают соответственно по 10 000 000-12 000 000 и 5 000 000-6 000 000 ЕД в сутки в 3-4 приема в течение 2—4 нед, повторные курсы проводят с интервалами в 8—10 дней. Хорошие результаты дает тербинафин (ламизил) как при общем (250 мг однократно в сутки), так и при местном (1% крем) применении. Наиболее активен орунгал.
Профилактика кандидоза заключается в предупреждении его развития у лиц, входящих в группу риска, – больных с иммунодефицитными состояниями, болезнями крови, новообразованиями и другой тяжелой патологией, а также получивших ионизирующее излучение, прошедших массивное лечение антибиотиками, кортикостероидными гормонами и другими иммунодепрессантами. При обнаружении у них миконосительства назначают в течение 3—4 нед по 2 000 000 ЕД нистатина или 100 мг низорала в сутки. Особое внимание уделяется коррекции дисбактериоза кишечника, лечению половых партнеров при генитальном кандидозе, выявлению и лечению кандидоза у беременных и детей грудного возраста, исключению соответствующих вредностей на производстве.
Читайте также:


