Может ли быть молочница после лечения хламидиоза
Среди грибковых заболеваний не последнее место в списке часто беспокоящих людей занимает хламидиоз и кандидоз.
Что это такое кандидоз?
Это поражение кожного покрова и слизистой оболочки, которое происходит в короткие сроки из-за бурной деятельности микробов Candida, имеющих дрожжеподобную форму. Чаще всего причиной заражения этими грибковыми заболеваниями является снижение защитных функций организма или же половой контакт с больным.
Кандидой называют грибы, присутствующие в организме почти всех здоровых людей. Они могут быть обнаружены на слизистой ротовой полости, в мочеполовой системе или кишечнике. Как только в здоровье человек найдется брешь и будет нарушен нормальный микробаланс, появятся благоприятные условия для развития молочницы (кондиоза).
Кандиде свойственно поражать внутренние половые органы и гениталии. В случае если от молочницы страдают гениталии, то заболевание переходит в хроническую форму, которой свойственны рецидивы.
Спутниками кандиоза часто бывают проблемы с желудочно-кишечным трактом, в частности дисбактериоз, гинекологические заболевания у женщин. Все эти проблемы приводят к еще большему снижению местного иммунитета.
Причины
Какие причины могут привести к появлению молочницы? Помимо ослабления иммунитета, также спровоцировать заболевание кондиозом может:
- прием таких медикаментов, как цитостатики, антибиотики, кортикостероиды,
- проблемы с эндокринной системой, диабет, гипотиреоз или ожирение,
- различные инфекционные заболевания (хламидиоз, гонорея, сифилис, микоплазмоз и т. д.).
Стать причиной молочницы может и изменение физического состояния тела — беременность, оперативное вмешательство, возраст. Нередко кондиоз возникает после приема гормональных контрацептивов или ношения синтетического и тесного нижнего белья.
Нельзя сказать, что кондидоз серьезно угрожает здоровью человека, но может доставить массу неприятностей. А все это из-за симптомов, снижающих качество жизни, повышающих раздражение слизистых оболочек.
Инфекционное заболевание кандидоз может быть нескольких типов: молочница, кишечный, кожный, генитальный, висцеральный.
Молочницей, например, называют большую часть инфекций, которые связаны с Candida Albicans и ротовой полостью. Воспаления появляются в уголках рта, на губах, небе или языке. Инфекция может проявиться не только при заболеваниях, связанных с понижением иммунитета, но и при неудобно подобранных зубных протезах.
Кишечный кандидоз нередко бывает следствием серьезных заболеваний, онко или СПИДа, где происходит распространение грибов из ротовой полости дальше по пищеводу.
Кожный кандидоз появляется на тех участках тела человека, которые подвержены опрелостям: в ягодичных складках, в паху, под грудью. Кандидоз появляется на коже рук, которые подвергаются частому ношению резиновых перчаток или влажной среде.
Кандидоз гениталий чаще всего поражает женщин, мужчины же им страдают редко.
Висцеральный кандидоз проявляется загрязнением крови, и распространением по всему телу инфекций и дрожжеподобных грибов. Инфекция в этом случае может проникать в кровь при оперативном вмешательстве, через катетеры или же при приеме наркотиков, глубоких ранах или ожогах.
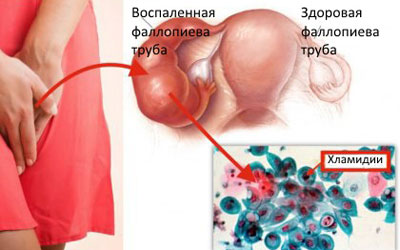
Хламидиоз
Немало проблем здоровью человека доставляет хламидиоз.
Распространением этой инфекции люди обязаны хламидии (Chlamydia trachomatis), которая является паразитом, обитающим внутри клеток. Хламидии, так же как и грибы Candida, могут находиться в спящем режиме долгое время. Когда организм дает сбой, хламидии активизируются и начинают размножаться. Таким толчком для паразитов может быть переохлаждение, прием антибиотиков, перегрев тела. Причиной заболевания хламидиозом может быть незащищенный половой вагинальный или анальный акт. Зафиксированные редкие случаи заражения на контактно-бытовом уровне.
Заразиться хламидиозом может и новорожденный малыш, проходя через родовые пути больной матери.
Но даже после заражения симптомы заболевания могут не проявляться достаточно долго. Подобное бессимптомное течение болезни встречается у 67% женщин и 46% мужчин.
На инкубационный период заболевания уходит 1-3 недели. При хламидиозе урогенитальном наблюдаются такие симптомы: ощущение зуда и жжения после мочеиспускания, небольшая тянущая боль в области поясничного отдела или гениталий, появление характерных выделений, общей слабости, субфебрильной температуры.
Симптомы
Женский организм очень восприимчив к хламидиозу, поэтому они нередко от него страдают. Одним из неприятных симптомов развития хламидий являются выделения из влагалища с резким запахом гнойного характера. Перед менструациями могут проявляться ощутимые боли.
Иногда между менструальными циклами у женщины могут появиться кровотечения.
При заболевании хламидиоз у мужчин наблюдается длительное воспаление уретрита (мочеиспускательного канала). К симптомам мужского хламидиоза относят помутнение мочи, незначительные выделения, наличие гнойных нитеобразных образований в моче, появление небольшого количества крови при семяизвержении или мочеиспускании.
Становится ясно, что большая часть симптомов молочницы и хламидиоза у мужчин и женщин имеет много схожего.
Даже при появлении симптомов, убедиться в присутствии хламидий в теле человека непросто. Для этого необходимо провести специальную диагностику, а иногда и несколько методов сразу. Материалом для обнаружения хламидиоза являются моча, сперма мужчины, кровь. Есть возможность пройти мини-тест на предмет обнаружения этих паразитов, но полученная информация будет минимальной.
Большая точность, 70%, определяется при помощи реакции иммунофлюоресценции, 60% — при иммуноферментном методе, и почти 100% — при полимеразной цепной реакции.
Малосимптомный хламидиоз опасен тем, что может стать причиной очень сложных заболеваний или привести к осложнениям.
Такой проблемой в будущем может стать болезнь Рейтера, которая характеризуется уретритом, конъюнктивитом, артритом и пр. Эндометрит или сальпингоофорит у женщин может стать следствием хламидиоза.
Еще одной болезненной неприятностью, которой могут наделить хламидии организм — это наличие рубцов и спаек.
Современные препараты помогают значительно сократить курс лечения хламидиоза, а некоторые даже дают возможность принимать их при беременности.
Также лечащий врач может при комплексном лечении назначить противогрибковые препараты, местные средства и средства, стимулирующие иммунную систему.
На протяжении всего курса лечения не рекомендуется половая связь.
Медики относят хламидиоз к группе вензаболеваний. Но, если вовремя диагностировать его, то лечение окажется эффективным. Женщины же чаще всего страдают от запущенной и хронической форм хламидиоза, и результатом становится бесплодие.
Коварные хламидии у женщин могут поражать шейку матки, брюшину, маточные трубы, яичники и саму матку.
Труднодиагностируемое заболевание нередко маскируется под прочие заболевания, и поэтому врачи могут назначать антибиотики широкого спектра действия.
Таким препаратом может быть сульфаниламид, тетрациклин, пенициллин и пр. Чтобы поддержать иммунитет больного, назначают прием стимулирующих средств. Например, при хламидиозе назначают препарат Циклоферон в инъекциях.
Конечно же, особое лечение назначают беременным женщинам, которые страдают этим заболеванием в 10% случаев. Не нужно лишний раз упоминать, насколько опасно это заболевание, как для здоровья будущей матери, так и ее малыша.
Хламидиоз и кандидоз могут стать причиной преждевременных родов или появления гнойных воспалений. В случае отсутствия противопоказаний женщинам в положении назначается эритромицин либо азитромицин. Хотя последний препарат является новым и не полностью изученным.
Симптомы молочницы и хламидиоза свойственны большему числу заболеваний. При их лечении главное — прохождение курса обоими партнерами.
Кроме упомянутых форм препаратов применяются внутрь таблетки, местно кремы и гели, а также свечи.
Все методы диагностики заболеваний требуют спецоборудования, квалифицированных специалистов и немалых материальных средств.
Медики уверяют, что стресс может служить провокатором заболеваний, которые ведут к снижению защитных функций человека.
При кандидозе женщинам могут быть назначены вагинальные капсулы Полижинакс. Они эффективны при бактериальных и грибковых инфекциях.
Полезные советы
Любительницам спринцевания стоит прекратить эти процедуры без назначения врача, ведь они тем самым нарушают полезную микрофлору влагалища и разрушают его защитный барьер. Исключить при мытье интимных зон губки и мочалки. Пить достаточное количество жидкости. Не носить тесное и влажное нижнее белье. Отказ от вагинальных тампонов в первые два менструальных цикла после приема антибиотиков. Снизить употребление сладкой пищи.
Столкнуться с такими заболеваниями, как хламидиоз и молочница может каждый человек. Хламидиоз относится к заболеваниям, передающимся половым путем. Грибок Сandida живет в каждом человеке и является условно-патогенным организмом. Оба ждут благоприятный момент, чтобы начать действовать. Вылечить эти две болезни непросто, но если следовать рекомендациям доктора, выполнять все предписания и четко понимать, с чем столкнулись, возможно.
Главное запомнить — вылечить хламидиоз и молочницу одни и тем же препаратом нельзя.
Что такое хламидиоз и молочница
Хламидиоз относится к заболеваниям, передающимся половым путем. Возбудителем является внутриклеточный микроорганизм Chlamydia trachomatis, который похож и на вирус, и на бактерию одновременно. С вирусом хламидию объединяет способ существования — они паразитируют в клетках и полностью зависят от ее энергетических ресурсов. Клеточная оболочка — это общее хламидий с бактериями. Такое свойство является определяющим в способе борьбы с инфекцией — применение антибиотиков. Направление движения к эпителию органов мочеполовой системы, слизистой глаз характерно для этих микроорганизмов. Заражение происходит:
- половым путем;
- от матери к ребенку во время родов;
- контактно-бытовым путем, что обуславливается способностью хламидии выжить при температуре 18—19 С в течение 48-ми часов.
Молочница (кандидоз) — грибковая инфекция, вызывает которую усиленный рост дрожжеподобного грибка Candida. Этот грибок является частью микрофлоры слизистых оболочек здорового человека — рта, кишечника, влагалища. Когда организм ослаблен, а это может быть вызвано гормональными сбоями, необходимостью приема антибиотиков, стрессовыми ситуациями или, когда здоровый человек злоупотребляет сладкими изделиями, любит пиво, болезнь начинает прогрессировать.
Какие симптомы могут объединить заболевания?
Оба заболевания объединяет зуд и жжение в районе наружных половых органов, болезненное мочеиспускание. Выделения при хламидиозе отличаются структурой — они более вязкие, возможны гнойные примеси. Для молочницы свойственны творожистые выделения с характерным кислым запахом. Для упрощения сравнения сведения о заболеваниях представлены в таблице.
| Параметры | Хламидиоз | Молочница |
|---|---|---|
| Возбудитель заболевания | Chlamydia trachomatis | Грибок Сandida |
| Симптомы |
|
|
| Методы обнаружения | Анализ соскоба методом ПЦР | Общий анализ мазка |
| Лечение | Антибиотики | Противогрибковые препараты |
Как кандидоз, так и хламидиоз поражает чаще всего половые органы человека. Несмотря на то что принадлежат хламидии и грибки к разным видам и лечение требуют разное (антибиотики и противогрибковые препараты соответственно), они часто взаимосвязаны. Часто причиной развития молочницы становится хроническое инфекционное заболевание — хламидиоз или уреаплазмоз. Организм борется с инфекцией, иммунитет ослабевает, поэтому появляется молочница. Или же во время лечения инфекционного заболевания, после приема антибиотиков, грибок начинает интенсивно размножаться.
При наличии жалоб на зуд и жжение в районе наружных половых органов, лечащий врач берет мазок для определения источника заражения. Бактериоскопия позволяет выявить наиболее распространенные инфекции при кольпите — грибки, трихомонады, гонококки. Исследовать мазок на возможные инфекции нужно одновременно, так как одно заболевание часто сопровождает другое. Если в выделениях содержится большое число лейкоцитов, исследование ПЦР не проводят, так как результаты становятся недостоверными. В случае обнаружения грибка проводят противогрибковую терапию.
Серьезная причина провести ДНК диагностику:
- лечение молочницы не дало результата;
- выделения с зудом и жжением продолжают беспокоить;
- к симптомам присоединилась боль внизу живота;
- температура держится чуть больше 37 С несколько дней,
Полимеразная цепная реакция дает 100% гарантию достоверности результата.
Этот метод позволяет найти источник заболевания, который затаился в клетках тканей, в том числе и хламидии. Поэтому для анализа нужен не мазок, а соскоб клеток. Повторный анализ проводят через месяц после проведенной терапии. К сожалению, иногда приходится проводить несколько курсов лечения.
Чем опасны данные заболевания?
Оба заболевания опасны для будущей мамы и ее ребенка, прежде всего, угрозой преждевременных родов. Есть риск заражения малыша, во время прохождения по родовым путям. Невылеченный кандидоз способен распространится на близлежащие органы (мочевой пузырь, кишечник) и стать причиной цистита, колита. Поврежденная слизистая влагалища становится восприимчивой к другим инфекциям. Кроме того, половая близость причиняет боль. Протекающий практически бессимптомно хламидиоз может стать причиной воспалительных заболеваний малого таза женщины — эндометрита, сальпингита, привести к образованию спаек и эрозий. У мужчины хламидиоз вызывает сужение мочеиспускательного канала, что требует оперативного вмешательства. Часто именно этот возбудитель является причиной бесплодия и у мужчин, и у женщин.
При хламидиозе и молочнице проводят терапию обоим партнерам. Во время лечения рекомендовано использовать презерватив при половом акте. Ограничивается прием алкоголя и молочных продуктов. В качестве терапии и профилактики молочницы рекомендуют воздерживаться от употребления простых углеводов, сахара, не кушать сладких фруктов и ягод (виноград, бананы, арбуз, яблоки), не пить газированные сладкие напитки.
Схему лечения хламидиоза назначает лечащий врач. Курс лечения составляет 2—3 недели. Рекомендован прием:

Cтатистика показывает, что многие женщины страдают от смешанных вагинальных инфекций — они ведут к бесплодию, выкидышам, онкологическим болезням. Кандидат медицинских наук, врач-гинеколог из московского Консультативно-диагностического центра "Платные медицинские услуги" Галина БУРКИНА отвечает на ваши вопросы об инфекциях .
- Какие анализы могут наверняка выявить бактерии или вирусы?
Ольга М., Краснодар.
- Существует несколько эффективных методик: ДНК-диагностика, ПЦР-диагностика, иммунофлюоресцентный метод. Они недешевы, требуют специального оборудования и высококлассных специалистов, поэтому обращаться за такими услугами стоит только в солидные медицинские центры.
- Год назад я родила, никаких инфекций обнаружено не было и вдруг — хламидиоз! Врач говорит, что сказывается переутомление. Какая тут связь?
Светлана Ж., Орск.
- Самая прямая — наверняка вы недосыпаете, нервничаете, устаете с малышом. Сегодня гинекологи все чаще говорят о стрессе как о провокаторе активности болезнетворных бактерий. Поэтому лечение в некоторых случаях направлено скорее на усиление защитных сил организма, чем на уничтожение бактерий.
- Я тренер по плаванию, и недавно у меня обнаружили кандидоз. Но ведь вода в бассейне — сплошная хлорка, при чем тут грибок?
Светлана П., Омск.
- Ни при чем — скорее всего вы слишком долго находитесь в мокром купальнике. Грибок Candida albicans, возбудитель инфекции, особенно быстро размножается в теплой влажной среде, которую вы охотно ему предоставляете. Начать лечение стоит с вагинальных капсул, например, французские шарики Полижинакс эффективны вдвойне: их можно применять при смешанных инфекциях — бактерии плюс грибок, что встречается часто, без опаски нарушить защитную функцию влагалища. Старайтесь также есть поменьше сладкого, не носить тесной одежды — все это провоцирующие факторы болезни.
- Моя подруга утверждает, что спринцевания вредны. Почему?
Нина К., Тверь.
- Спринцевания — действенная лечебная мера, назначить которую может только врач наряду с другими медикаментами. Если вы здоровы, спринцевание действительно вредно — можно нарушить защитную кисломолочную среду влагалища, а это естественный барьер для бактерий. По той же причине не следует слишком глубоко мыть с мылом интимные части тела.
Предлагаем запомнить несколько простых советов, которые помогут уберечься от инфекций:
1. При мытье интимных частей тела не пользуйтесь губкой или мочалкой — их волокна являются идеальной средой для размножения бактерий. Эффективнее всего использовать бактерицидное или обычное детское мыло, а также кислонейтральные моющие эмульсии — сильно дезодорированные сорта мыла не уничтожают возбудителей некоторых инфекций.
2. Не увлекайтесь спринцеванием — оно уничтожает здоровый защитный секрет, а с жидкостью внутрь могут попасть болезнетворные бактерии.
3. Откажитесь от тесных джинсов и легинсов, от синтетического белья хотя бы на время месячных: тес- ная одежда губительна для внутренней защитной среды: дрожжевой грибок только этого и ждет.
4. Летом на пляже не ждите, когда купальник высохнет на теле — бактерии и грибковые споры становятся особенно активными во влажной среде.
5. Не пользуйтесь дезодорантами в интимных местах: спиртосодержащие жидкости являются раздражителем слизистой, а это провокация инфекций.
6. Если инфекция обнаружена, пейте не меньше 6 — 8 стаканов жидкости в день: болезнетворные микробы быстрее вымываются из органов малого таза.
7. После курса лечения антибиотиками не пользуйтесь гигиеническими тампонами хотя бы два-три цикла подряд: ваша слизистая еще недостаточно восстановилась и ее защитная функция ослаблена. Тампоны поглощают много влажного секрета, и многие врачи считают, что пользоваться ими целесообразнее только в первые дни месячных. С уменьшением выделений лучше перейти на прокладки. В любом случае меняйте гигиенические средства как можно чаще: кровь — отличная питательная среда для возбудителей инфекций.
8. Если вы склонны к кандидозу, не увлекайтесь пищей, богатой сахаром и приготовленной на дрожжах — хлеб, печенье, пиво, квас — это создает условия для усиленного роста грибковых бактерий.
9. После дефекации пользуйтесь туалетной бумагой в направлении спереди назад — тогда бактерии не смогут проникнуть внутрь влагалища. Самое лучшее — тут же помыться прохладной водой, действуя в том же направлении.
Помните, что визит к врачу обязателен в случае любого дискомфорта — пусть лучше это будет ложная тревога, чем неожиданный удар. Выбор медикаментов всегда остается за специалистом, но и вы вправе знать, что и почему вам назначают. Например, среди вагинальных капсул доктора часто предпочитают французский препарат Полижинакс фирмы Иннотек Интернасьональ — его действие эффективно и удобно по ряду причин. В его составе антибиотики широкого спектра действия: неомицин и полимиксин В.
Антибиотики подобраны таким образом, что спектр их действия распространяется на большинство бактерий, являющихся причиной развития неспецифических инфекций. Рядом с ними — нистатин, испытанный противогрибковый препарат, перед которым отступает привязчивая молочница, а также гель диметилполисилоксан, быстро распространяющий лекарство внутри влагалища и снимающий зуд. Перед таким союзом не устоит никакая инфекция. Не верите? Во время испытаний препарата во Франции в этом убедились 120 женщин, страдающих смешанными вагинальными инфекциями. После курса лечения 76 процентов пациенток были признаны практически здоровыми: ни грибков, ни патогенной флоры, а защитная кисломолочная среда приведена в полную готовность противостоять любой инфекции. Даже при беременности, которую врачи считают иногда фактором риска, применение капсул было признано эффективным.
Широкий спектр действия, эффективность, переносимость в любом возрасте, в том числе в период ожидания малыша, делают капсулы Полижинакс незаменимыми для лечения вагинальных инфекций. Они удобны: их поверхность гладкая и никак не может повредить слизистой, их не надо смачивать водой, что помогает сохранить стерильность. Применять их можно и профилактически — перед оперативным вмешательством. Французские шарики Полижинакс — ваша надежная защита от инфекций, однако применять их можно только по назначению врача.
Светлана СМОЛЕНСКАЯ
"Женское здоровье"
Хламидиоз является одним из наиболее распространенных заболеваний, передающихся половым путем. Заразиться данным недугом могут и женщины, и мужчины. Болезнь провоцирует возникновение хронических конъюнктивитов и артритов. Помимо этого, данная патология может привести к нарушениям репродуктивной системы женщины, затрудняя либо делая невозможным наступление беременности.
Значимым моментом этой болезни является то, что ее довольно сложно определить самостоятельно. Точно выявить воспалительный процесс можно только при помощи лабораторного диагностирования.
Для самостоятельной диагностики болезни можно использовать экспресс-тест, позволяющий с высокой точностью выявить наличие бактерий хламидий. Он продается в аптеках в свободном доступе.
Характеристика выделений при хламидиозе
В ряде случаев болезнь протекает бессимптомно. Этим объясняется ее высокая степень распространенности среди людей молодого возраста, ведущих достаточно активную половую жизнь. Почти половина больных не имеют каких-либо выраженных признаков хламидиоза и ведут привычный образ жизни. Вследствие этого человек может длительное время не подозревать о наличии у него хламидиоза.
Одним из самых первых и распространенных симптомов патологии являются характерные выделения из канала уретры, что является признаком острой фазы болезни. В такой период бактерии, попавшие на слизистую мочеиспускательного канала, размножаются достаточно активно. Это приводит к значительному накоплению и набуханию хламидий внутри клеток эпителия и в итоге к их гибели.

Выделения при хламидиозе формируются из продуктов жизнедеятельности бактерий и межклеточной жидкости, выделяющейся из-за возникновения отека слизистой оболочки. Они обладают следующими особенностями:
- Цвет. В большинстве случаев эта инфекция сопровождается прозрачными либо бесцветными выделениями. Это отличает их от прочих патологий мочеполовой системы, поскольку при других болезнях выделения приобретают желтый или зеленоватый цвет. Такие варианты могут наблюдаться и при хламидиозе, но только в случае присоединения других инфекций. Тогда возможно выделение жидкости слизисто-гнойной консистенции даже в период ремиссии. Симптом будет обусловлен иным микроорганизмом-возбудителем. Вторичная инфекция наблюдается у 50-60% больных хламидиозом с хроническим течением, стоит иметь в виду, что возможны подобные изменения цвета.
- Запах. Как правило, хламидийные выделения не имеют специфического запаха. Если он появился, значит к хламидиозу присоединилась еще и другая инфекция. Наиболее типично такое проявление для гонореи, течение которой практически всегда сопровождается обильными выделениями с неприятным резким запахом, который в запущенной стадии болезни можно ощущать на небольшом расстоянии.
- Количество. Хламидиоз отличается от других инфекций мочеполовой системы довольно скудными выделениями. В мочеиспускательном канале за ночь может скапливаться лишь небольшое количество жидкости. У мужчин это можно наблюдать утром перед первым мочеиспусканием. Обычно у наружного отверстия уретры видна небольшая капля. У женщин при хламидиозе намного сложнее заметить какие-либо выделения, они скапливаются в виде специфического налета на шейке матки. Чаще всего их обнаруживает врач-гинеколог при осмотре.
- Частота проявления. Появление выделений после заражения хламидиозом может варьироваться. При остром течении недуга этот симптом наблюдается на третью неделю после инфицирования. Однако нередко может наблюдаться бессимптомное течение патологии (примерно в 50%). Тогда выделения появятся только при сильном обострении, которое может возникнуть даже через несколько месяцев после заражения. Стоит отметить, что выделениям при данной патологии в 95% предшествуют и другие симптомы. Как правило, это боли при мочеиспускании, зуд промежности и половых органов, покраснение слизистой уретры.
- Густота. Выделения при хламидийной инфекции чаще всего немного вязкой или водянистой консистенции. Они никогда не достигают густоты, как при гнойных воспалениях мочеполовой системы. Сгущение выделений является верным признаком присоединения вторичной инфекции.
Выделения являются очень важным симптомом, поскольку именно они практически всегда позволяют обнаружить хламидии, подтверждающие диагноз. Поэтому в случае появления каких-либо выделений из влагалища у женщин и канала уретры у мужчин необходимо обратиться к специалисту. Данный период заболевания является лучшим для постановки точного диагноза. В случае его подтверждения можно будет быстро победить болезнь.
Выделения у мужчин
У мужчин хламидийная инфекция вызывает воспаление в мочеполовой системе. Чаще всего он проявляется в виде уретрита, который протекает без симптомов либо имеет слабо выраженные проявления. В этом случае больные жалуются на дискомфорт или боль во время мочеиспускания.
По утрам появляются скудные выделения (бесцветные), а первая капля мочи очень мутная. В редких случаях могут быть кровянистые выделения при семяизвержении.
Выделения у женщин
Симптоматика хламидиоза у женщин малоспецифична и имеет практически те же выделения, что и другие ИППП. Иногда одним из проявлений данной патологии у женщин может быть цервицит, при котором возникают характерные гнойные слизистые выделения. Как правило, они скудные. Помимо этого, возможно возникновение кровянистых выделений между менструациями либо после полового акта, болей внизу живота, а также жжения и зуда в уретре, чересчур частого или болезненного мочеиспускания.
Выделения после лечения хламидиоза (осложнения)
В редких случаях при данной патологии могут наблюдаться и другие выделения даже после лечения. В частности, гнойные или кровянистые. Они встречаются только при осложнениях, к которым приводит хронический хламидиоз.
При поражении эндометрия могут наблюдаться межменструальные кровотечения и обильные менструации. В целом развитие таких серьезных осложнений, как эндометрит и цервицит, ведет к значительному увеличению объемов выделений. При присоединении вторичной инфекции могут встречаться примеси гноя. Как правило, в таких случаях появляются другие сопутствующие симптомы — повышение температуры тела, сильные режущие или ноющие боли внизу живота.
Основными мерами профилактики венерических заболеваний (в том числе хламидиоза) является исключение случайных половых контактов, соблюдение правил гигиены и использование барьерной контрацепции.

Читайте так же другие наши статьи о лечении хламидиоза:
Видео-обзор симптомов хламидиоза

Последствия хламидиоза возникают при длительном течении этой инфекции или наступлении у женщин беременности на её фоне.
Некоторые из них обратимые.
Другие – сохраняются даже после того как хламидии покинут организм.
- Последствия хламидиоза при беременности
- Последствия хламидиоза для ребенка
- Анализы после лечения хламидиоза
- Остался хламидиоз после курса лечения
- Выделения после лечения хламидиоза
- Последствия хламидиоза у женщин
- Последствия хламидиоза у мужчин
- Можно ли забеременеть после хламидиоза
- Болят суставы после хламидиоза
- Дисбактериоз кишечника после хламидиоза
- Баланопостит после лечения хламидиоза
- Секс после хламидиоза
- Последствия хламидиоза: куда обратиться
Последствия хламидиоза при беременности
Беременность увеличивает риск инфицирования хламидиями.
Сама инфекция часто протекает тяжелее.
Это связано с физиологической иммуносупрессией.
Кроме того, на фоне беременности существующая в латентном состоянии хламидийная инфекция может обостриться.
Провоцирующим фактором являются гормональные изменения.
Таковыми могут стать и медицинские процедуры.
Например, амниоцентез или наложение шва на шейку матки.
Риски, возникающие у беременных:
- отслойка плодного яйца;
- отслойка плаценты;
- плацентарная недостаточность;
- гипотрофия плода;
- задержка его внутриутробного развития;
- преждевременные роды;
- рождение легковесных детей.
Преждевременные роды возникают в связи с инфицированием плодных оболочек.
Возможен их разрыв на фоне хламидиоза.
После родов бактерии могут вызывать эндометрит.
Он имеет вялое течение.
Последствия хламидиоза для ребенка
Если не выявлена и не вылечена инфекция у беременной, то риск её передачи ребенку составляет 40-70%.

В большинстве случаев дети инфицируются во время прохождения через родовые пути.
Это дает такие риски:
- гибель новорожденного ребенка в послеродовом периоде;
- развитие пневмонии;
- конъюнктивит новорожденных.
Чаще всего у детей развивается воспалительное поражение глаз.
Другие формы хламидийной инфекции новорожденных более опасны, но встречаются значительно реже.
Пневмония развивается у 10% заразившихся детей.
Она не всегда манифестирует сразу.
Иногда симптомы появляются через несколько месяцев после родов.
Но чаще всего – на 5-6 неделе жизни.
Реже встречаются хламидийные отиты.
Может также воспаляться ротоглотка, влагалище у девочек, прямая кишка.
Анализы после лечения хламидиоза
Исчезновение симптомов не является поводом считать человека излечившимся.
Оценка результатов терапии проводится не только по клиническим, но и по микробиологическим критериям.
Необходимо, чтобы хламидий после курса терапии вообще не было в урогенитальном тракте.
Для подтверждения излеченности предпочтительны наиболее чувствительные диагностические тесты.
В основном используется ПЦР.
Потому что микроскопия и культуральное исследование часто дают ложноотрицательные результаты.

Анализы берут через 2-4 недели после завершения терапии хламидиоза.
Остался хламидиоз после курса лечения
Не всегда курс антибиотиков приводит к излечению.
Бывает так, что ПЦР снова дает положительный результат.
И это значит, что лечиться необходимо повторно.
Причины того, что вылечить болезнь не удалось:
- вы неправильно принимали препараты (использовали не все лекарства, меняли дозы, забывали принимать таблетки и т.д.);
- вы обратились к плохому врачу, и тот назначил вам неэффективную схему;
- схема была назначена хорошая, но хламидии оказались устойчивыми к применяемому антибиотику.
Повторный курс лечения проводится другим препаратом.
Выбирают антибиотик другой фармакологической группы.
Его врач может назначить эмпирически.
Но более предпочтительный способ выбора препарата для повторного курса терапии – посев хламидий на культуру клеток с последующим определением чувствительности к антибиотикам.
Это позволяет сразу исключить все препараты, к которым бактерии нечувствительны.
Назначаются лишь те лекарства, которые точно подействуют на хламидию.
Подобранное таким способом лечение в большинстве случаев оказывается эффективным.
Иногда хламидиоз после лечения выявляется в связи с повторным инфицированием, а не рецидивом существующей инфекции.
Чтобы избежать этого, следует проверять и пролечивать всех половых партнеров пациента.
Сам больной должен быть проинформирован о необходимости отказа от половой жизни на период лечения, вплоть до подтверждения излеченности.
В крайнем случае стоит использовать презерватив.
Причем, не только во время вагинального секса, но и при любом другом его виде.
Выделения после лечения хламидиоза
Бывает так, что ПЦР показывает отсутствие инфекции.
Но симптомы хламидиоза после лечения сохраняются.

Причин в данном случае может быть только две:
- ПЦР показал неправильный результат, на самом деле хламидиоз не излечен;
- у пациента имеется другая инфекция.
Первая причина маловероятна.
Во-первых, потому что ПЦР редко дает ложные результаты.
Во-вторых, они возможны разве что при очень низкой концентрации хламидий в урогенитальном тракте.
Но в малом количестве они выделений не вызывают.
Скорее всего, у человека есть другая инфекция урогенитального тракта.
Он подлежит обследованию на все часто встречающиеся ЗППП.
Проводится также микроскопическое исследование и бакпосев для выявления возбудителей неспецифических воспалений мочеполовой системы.
Последствия хламидиоза у женщин
Длительное течение заболевания может приводить к последствиям, сохраняющимся даже после излечения.
Большинство из них связаны с рубцовыми процессами.
Часто пациентки спрашивают, возможна ли беременность после хламидиоза.
Это зависит от того, насколько долго протекало заболевание, какие органы были вовлечены в процесс.
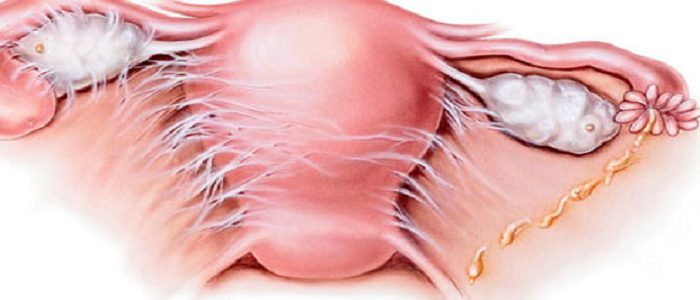
Чаще всего хламидии вызывают непроходимость маточных труб.
Она в некоторых случаях обратимая.
При остром воспалении непроходимость связана с экссудацией и слипанием стенок.
Фаллопиевы трубы не пропускают яйцеклетку, потому что воспалены.
Но после лечения воспаление уходит, и трубы снова открыты.
Иногда они сращиваются. Просвет трубы закрывается.
Если это происходит и с одной, и с другой стороны, развивается трубное бесплодие.

Чтобы оценить фертильность женщины, необходимо провести гистеросальпингографию.
Это рентгенологическое исследование. В фаллопиевы трубы набирают контраст.
Затем смотрят, проходит ли он в брюшную полость. Если да, трубы проходимы.
Если хотя бы одна из них сохраняет проходимость, то беременность возможна.
Но только в те циклы, когда яйцеклетка созревает в яичнике на стороне проходимой трубы.
Изредка встречаются нарушения месячных после хламидиоза.
Они могут быть болезненными, скудными.
Это связано с формированием рубцов в цервиксе и матке.
Внутри маточной полости могут образоваться сращения – спайки.
Они мешают оттоку менструальной крови, а также вызывают бесплодие.
Это состояние развивается в связи с тем, что эмбрион не может прикрепиться к эндометрию.
Последствия хламидиоза у мужчин
Мужское бесплодие при хламидийной инфекции тоже встречается.
Механизм его формирования аналогичный.
В семявыносящих протоках и придатках яичка в случае их воспаления могут сформироваться рубцы.
Те не могут попасть из яичка во внешнюю среду.
Данный вид мужского бесплодия называется обструктивным.
Оно развивается только в случае двустороннего воспалительного процесса.
При одностороннем фертильность спермы сохраняется.
Можно ли забеременеть после хламидиоза
В большинстве случаев после излечения инфекции забеременеть можно.
Лишь у небольшого количества пациентов развивается бесплодие.
И если это происходит, оно поддается лечению.
Основных способов достижения беременности после хламидиоза:
- Реконструктивные хирургические операции.
- Экстракорпоральное оплодотворение.
ЭКО позволяет зачать ребенка, даже если у женщины непроходимы маточные трубы, а у мужчины сформировалось обструктивное бесплодие.
Потому что зачатие происходит в лабораторных условиях.
Непроходимость маточных труб после хламидиоза не является проблемой, если вы делаете ЭКО.
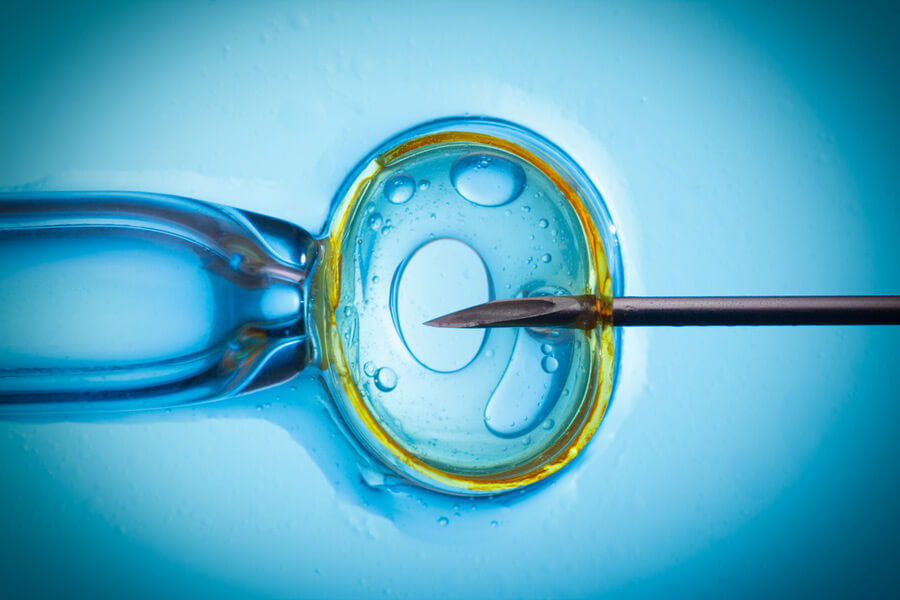
Потому что яйцеклетки не проходят по ним в матку.
Их берут непосредственно из яичников.
У мужчин сперматозоиды можно взять из яичек в ходе их пункции.
Этот способ хорош тем, что нет необходимости в операции.
В свою очередь хирургический метод лечения тоже имеет преимущество.
Ведь он позволяет полностью восстановить фертильность.
ЭКО этого не делает.
Если пара снова захочет детей, ей опять придется делать искусственное оплодотворение.
Болят суставы после хламидиоза
Одним из осложнений этой инфекции является болезнь Рейтера.
Она значительно чаще встречается у мужчин.
Пациенты жалуются, что у них:
- краснеют глаза;
- болят суставы;
- появляется сыпь на коже;
- возникают пятна на половых органах;
- ухудшается общее состояние.
Это аутоиммунные реактивные процессы.
Они могут длиться месяцами, а иногда и годами, часто рецидивируют.
В тяжелых случаях поражаются внутренние органы.
Может увеличиваться печень, воспаляться миокард, формируются приобретенные сердечные пороки.
Часто болезнь Рейтера сохраняется даже после излечения хламидиоза.
Особенно если он долго протекал в хронической форме.
Но если при первых признаках боли в суставах провести этиотропное лечение, аутоиммунные процессы обычно быстро регрессируют.
Дисбактериоз кишечника после хламидиоза
Результатом пролеченной хламидийной инфекции может стать дисбактериоз кишечника.
Он проявляется диареей, метеоризмом, болью в животе.
Причина не в самом хламидиозе, а применяемой антибиотикотерапии.

Риск дисбактериоза возрастает, если лечение было длительным.
Для лечения осложненного или хронического хламидиоза антибиотики применяются минимум 3 недели.
В некоторых случаях антибиотикотерапия назначается до 8 недель.
Поэтому страдают бактерии, обитающие в кишечнике человека. Их становится меньше.
Отсюда и возникновение неприятных симптомов.
Для коррекции дисбактериоза после завершения курса терапии хламидийной инфекции назначаются пробиотики.
Применяется также симптоматическая терапия: ферменты, ветрогонные средства, спазмолитики.
Баланопостит после лечения хламидиоза
Результатом применения антибиотикотерапии может стать кандидозный баланопостит.
Это воспаление головки грибковой этиологии.
Грибки не погибают под действием антибактериальных лекарственных средств, используемых при хламидиозе.
А вот их конкуренты – сапрофитная флора мочеполовых путей – от препаратов страдает.
Её становится меньше.
Соответственно, у грибка появляется простор для роста.
Он им пользуется, увеличивая свою популяцию.
В результате развивается воспалительный процесс.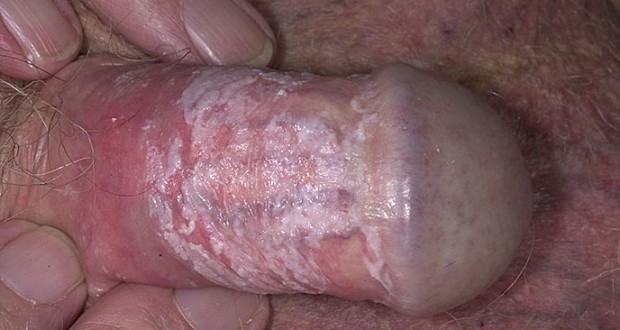
Поэтому после лечения хламидиоза нередко приходится заниматься лечением кандидоза.
Но этот процесс совершенно не трудный и не длительный.
Терапия назначается местная или общая.
Местная включает нанесение на пенис 2 раза в день клотримазола в течение 1 недели.
Можно поступить ещё проще: принять внутрь одну таблетку флуконазола в дозе 150 мг.
Если воспаление вызвано кандидой альбиканс, а так чаще всего и бывает, то оно достаточно быстро уходит.
Секс после хламидиоза
Часто мужчины опасаются, что у них будет плохая эрекция после хламидиоза.
Давайте разберемся, возможно ли это.
Вначале перечислим факторы, от которых зависит качество эрекции.
Они следующие:
- психологический фактор – должно присутствовать половое возбуждение;
- васкулогенный фактор – член должен быть способным наполниться кровью;
- нейрогенный фактор – нервы должны послать импульсы к пенису, чтобы тот наполнился кровью;
- эндокринный фактор – уровень мужских гормонов в крови должен быть достаточным, иначе женщины станут мужчине неинтересны.
На что может повлиять хламидия? Сосуды пениса она не повреждает.
Гормоны вырабатываются в яичках.
Хламидия не повреждает те клетки, которые отвечают за выработку андрогенов.
К нервной ткани у хламидий тропности нет.
Соответственно, органической эректильной дисфункции заболевание вызывать не может.
Если на что-то эта инфекция и влияет, то разве что на психологическое состояние мужчины.

После хламидиоза у него может возникнуть страх перед половой близостью.
Причин тому немало.
Во-первых, он будет переживать, что может заразить других женщин.
Особенно если это уже происходило раньше, и мужчина ощущает вину.
Во-вторых, симптомы хламидиоза и его лечение может вызывать массу неприятных ощущений.
Мужчина боится заразиться повторно.
Естественно, если в момент надвигающейся половой близости человек думает не о сексе, а о половых инфекциях, с эрекцией возникнут проблемы.
Несколько признаков того, что после хламидиоза потенция ухудшилась именно по причине нарушения психологического равновесия:
- эрекция возникает в одних ситуациях, но её нет в других;
- может исчезнуть непосредственно во время секса;
- сопровождается ускоренной эякуляцией;
- снижено половое влечение.
Если же развилась органическая эректильная дисфункция, причины следует искать в другом месте.
Последствия хламидиоза: куда обратиться
После лечения хламидиоза приходите в нашу клинику.
Мы предлагаем:
- взятие анализов для подтверждения излеченности;
- оценку функционального состояния половых органов;
- оценку фертильности у мужчин и женщин;
- лечение остаточных явлений хламидиоза;
- устранение последствий длительной антибиотикотерапии.
У нас работают врачи разных специализаций.
Они помогут решить любые проблемы, возникающие после хламидиоза.
При подозрении на последствия хламидиоза обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Читайте также:


