Может ли молочница быть причиной многоводия

Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Пожалуй, молочница (кандидоз) — одно из самых распространенных женских заболеваний. Практически каждая женщина в своей жизни сталкивается с ним — кто-то отмечает неприятные выделения из влагалища после отдыха на море или банального посещения бассейна, кого-то такая проблема может беспокоить после различных медицинских манипуляций — выскабливания (аборта), лапароскопии или же прижигания эрозии.
Симптомы вагинального кандидоза у женщин весьма неприятные, а если подобное заболевание происходит снова и снова, стоит задуматься о причинах, из-за чего появляется молочница.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
О самом заболевании, о том, каковы его пути передачи, о группах риска, и поговорим далее.
Когда у женщин происходит нарушение естественного баланса среды половых органов, зачастую начинается кандидозная инфекция — молочница. Такое заболевание к венерическим не относят, однако причин, почему она чаще возникает у женщин, может быть много, в том числе и таких, которые касаются половой сферы.
Провоцируют кандидоз споры бактерий Candida, которые при определенных условиях начинают вести себя агрессивно. При этом с бактериями такого рода можно проживет всю жизнь, даже не подозревая об их существовании.


Симптомы и проявления кандидоза могут быть следующие:
- молочница появляется чаще у женщин во влагалище, вызывая зуд в области половых органов, творожистые обильные выделения, боль при мочеиспускании, часто такое явление можно наблюдать после медицинских манипуляций — лапароскопии, аборта, или при эрозии шейки матки;
- у новорожденного, если его заражают споры Candida во время прохождения по родовым путям матери, молочница появляется в области рта, на коже и на ногтях;
- у мужчин возникает редко, может проявиться также зудом в области половых органов и белым налетом.
Важно помнить, что не только кандидозная инфекция проявляется такими неприятными симптомами, как зуд и жжение, такие явления характеры и для кольпита (воспаления влагалища), и при гонорее, и хламидиозе, генитальном герпесе и прочих инфекциях.
Многих женщин беспокоит вопрос, почему молочница появляется так внезапно. Что же может ее провоцировать и каковы пути передачи существуют? Воспаление во влагалище вызывают не столько споры Candida, их наличие, а сколько их активное размножение. После чего это бывает?
В подавляющем большинстве случаев в виду снижения иммунитета. Здесь свою весомую роль играют перенесенные болезни, операции и манипуляции (в частности, после аборта или лечения эрозии), какие-либо травмы, нарушения в работе эндокринной системы, которые ослабляют иммунную систему.


Прием гормональных препаратов, в частности противозачаточных таблеток, антибиотикотерапия также могут стать причиной кандидоза. Даже не смотря на массовые заявления компаний-производителей, при приеме оральных контрацептивов может происходить ослабление иммунитета, возникает дисбаланс микрофлоры влагалища, после чего и бывает молочница у женщин.
После употребления пива также происходит усиленное размножение грибков.
Появляются молочница и после стресса. В организме вырабатывается много кортизола, специфического гормона, который помогает быть в тонусе, но при этом ослабляет иммунитет. Особенно это характерно для женщин.
Молочница появляется и на фоне беременности в виду изменения работы гормонов, спровоцировать развитие кандидоза могут и месячные у женщин также по гормональной причине.
В группу риска попадают и те, кто любит отдыхать на море и не отказывается от посещения бассейна. Согласно статистике после купания в море у многих женщин возникают симптомы кандидоза. Почему такое заболевание развивается после отдыха на море?


Виной тому — перемена климата и температуры, врачи также объясняют молочницу после моря частым нахождением в мокром купальнике. При этом врачи отмечают, что через саму по себе воду в море заразиться нельзя. Однако зачастую во время отдыха на море люди перестают правильно питаться, нарушается работа кишечника, это и приводит к тому, что появляется кандидоз.
Что касается бассейна, то хлорированная вода часто нарушает бактериальный баланс.
Очень часто молочница развивается после аборта или медицинского выскабливания (чистки), нередко появляется она и после прижигания эрозии и лапароскопии.
В процессе аборта, как и чистки, происходит изменение микрофлоры влагалища.
Вообще после аборта женщина может столкнуться с целым рядом проблем — это и сложности с зачатием, и вынашиванием ребенка, и кандидоз.
Безопасного аборта не бывает. В результате аборта или чистки в виду замершей беременности женщины страдают воспалительными процессами в половой сфере, нарушением дальнейшей сексуальной жизни. Потому важно избежать нежелательной беременности, и возможного аборта.
При лапароскопии риск осложнений снижен, это хирургическая операция с малой травматичностью и быстрым периодом восстановления. Некоторые выделения после лапароскопии — норма. Однако если при лапароскопии идет прием антибиотиков, то это может грозить появлением кандидоза.

С не меньшими проблемами сталкиваются женщины с признаками эрозии. Возникновению эрозии способствуют разные факторы — это и ранняя половая жизнь, и роды, и инфекции. Симптомы кандидоза могут быть как при эрозии, так и после ее прижигания. Как правило, если молочница обнаруживается до прижигания эрозии, то ее необходимо вылечить, и только потом выбирать подходящий метод лечения эрозии у женщин.
Лечение эрозии при молочнице невозможно. Важно помнить, что после прижигания эрозии могут быть некоторые выделения, которые свидетельствуют о восстановлении слизистой. После лечения эрозии они могут быть прозрачными или белыми, иногда иметь кровяные прожилки.
Также помимо основных причин, существуют и такие факторы, которые располагают появлению молочницы у женщин. Это и неправильное подмывание, нарушение правил личной гигиены, ношение обтягивающей одежды из синтетики, длительное использование внутриматочной спирали.
Не стоит думать, что пути передачи молочницы только половые, однако их врач должен исключить в первую очередь.
Итак, как мы видим, причин, откуда берется молочница, может быть много (это и стрессы, и гормональный дисбаланс, и снижение иммунитета, и банальное купание в море, и после аборта и прижигания эрозии такое явление не редкость). Однако вне зависимости от того, какими б они не были, и какими были пути передачи, важно ни в коем случае не заниматься самолечением, а вовремя обратиться к специалисту.
Симптомы кандидоза легко перепутать с более серьезными инфекциями. Только специалист-гинеколог на основании мазка из влагалища и других анализов сможет назначить эффективное лечение, после которого снижен риск рецидива.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое многоводие при беременности?
В течение всего периода беременности плод находится в околоплодных водах (амниотической жидкости) в полости матки. Значение околоплодных вод для развития плода и его безопасности в утробе матери огромно.
Околоплодные воды защищают плод от механического воздействия извне (ударов и толчков), дают плоду возможность свободно двигаться, принимают участие в обмене веществ плода, защищают от передавливания пуповину.
В разные сроки беременности количество околоплодных вод разное: например, в сроке 10 недель – объем вод 30 мл, в 14 недель – уже 100 мл, а в 37-38 недель объем околоплодных вод достигает 1-1,5 л.
Многоводие – патологическое состояние, осложнение беременности с превышением нормального объема околоплодных вод. Многоводие может развиться как в ранние сроки беременности, так и в более поздний ее период. Такое осложнение встречается примерно у 25% беременных женщин.
Околоплодные воды находятся в состоянии постоянного движения и систематического обновления.
Причины многоводия
Причины многоводия в настоящее время до конца не изучены и точно не установлены.
В группу риска по возникновению многоводия включают женщин при наличии следующих ситуаций:
- сахарный диабет у беременной;
- инфекционные заболевания (краснуха, токсоплазмоз, цитомегаловирусная инфекция, герпетическая инфекция); эти заболевания могут иметь слабовыраженные симптомы, поэтому их иногда трудно диагностировать;
- бактериальные инфекции, перенесенные женщиной перед зачатием или же во время беременности;
- заболевания сердечно-сосудистой системы;
- заболевания почек;
- многоплодная беременность (однояйцевыми близнецами); часто при этом имеется многоводие одного плода и маловодие другого;
- крупный плод;
- опухоль плаценты или другая патология плаценты;
- анемия плода;
- резус-конфликтная беременность (у матери резус-отрицательный фактор крови, а у отца и плода – резус-положительный);
- нарушения выделительной функции у плода;
- патология самого плода : генетические отклонения, пороки развития центральной нервной системы, сердца, почек, желудочно-кишечного тракта.
У женщин этой группы многоводие развивается чаще, чем у женщин, не имеющих этих факторов риска, но может и не развиться.
В третьем триместре причиной многоводия может стать нарушение функции заглатывания у плода. В этот период ребенок ежедневно поглощает до 4 л околоплодных вод, выделяя их затем с мочой. Нарушение заглатывания может быть связано с аномалиями развития плода (расщепление неба или верхней губы), гидроцефалией плода, нарушениями формирования и развития сердечно-сосудистой системы, нервной системы, желудочно-кишечного тракта.
В 30% развившегося многоводия при беременности так и не удается установить причину этого осложнения.
Формы, виды и степени многоводия
Различают 2 формы многоводия – острое и хроническое.
- Острое многоводие – возникает и стремительно нарастает резкое увеличение объема околоплодных вод. В течение нескольких дней (а иногда даже нескольких часов) резко увеличиваются размеры живота, беспокоят болевые ощущения в области поясницы и в паховой области. Этот вид многоводия характерен для ранних сроков беременности.
- Хроническое многоводие - количество околоплодных вод превышает норму, но объем их нарастает постепенно; состояние женщины обычно стабильное.
Видов многоводия существует несколько:
- Относительное многоводие – не опасное, но только в том случае, когда у врача есть уверенность, что у беременной женщины отсутствуют какие бы то не были инфекции. Чаще всего развивается этот вид многоводия при крупном плоде.
- Пограничное многоводие (называется еще тенденцией к многоводию) – объем околоплодных вод находится на пограничном уровне между нормальными значениями и повышенными.
- Идиопатическое многоводие – причина его так и остается не выясненной.
- Умеренное многоводие – характеризуется незначительным отклонением от нормального количества околоплодных вод и постепенным нарастанием симптоматики. Зачастую внешние проявления умеренного многоводия совершенно отсутствуют.
- Выраженное многоводие – живот беременной быстро увеличивается в размерах, женщина ощущает активные движения плода, а также боль в пояснице и в промежности.
Степеней тяжести многоводия выделяют 3:
- Легкая степень – объем околоплодных вод достигает 3 литра;
- Среднетяжелая степень – объем околоплодных вод 3-5 литров;
- Тяжелая степень – объем околоплодных вод более 5 литров.
Признаки многоводия

Проявления многоводия могут быть различными, они связаны с давлением увеличенной в размерах матки на соседние органы.
Многие симптомы, присущие этому осложнению беременности, женщины могут расценивать как обычные и допустимые признаки самой беременности, а не патологии ее.
Симптомами многоводия могут быть:
- чувство тяжести, дискомфорта и частые боли в животе;
- постоянное чувство слабости;
- одышка при самой минимальной физической нагрузке (возникает за счет высокого стояния диафрагмы);
- учащение пульса (часто внезапное);
- выраженные отеки нижних конечностей, передней брюшной стенки, половых губ;
- живот в обхвате на уровне пупка превышает 100-120 см;
Стремительное нарастание симптомов может привести даже к разрыву матки.
Симптоматика при хроническом многоводии выражена неярко, нарастает постепенно, и женщина успевает адаптироваться к этим изменениям. Диагностика хронического многоводия может представлять трудности.
Диагностика многоводия
При установлении диагноза многоводия учитываются:
- жалобы женщины;
- данные врачебного осмотра и обследования;
- данные влагалищного исследования;
- данные ультразвукового сканирования.
Жалобы беременной при многоводии сводятся к общему недомоганию, одышке, чувству тяжести в животе, болям в пояснице и в промежности.
Врачебный осмотр и обследование выявляют бледность кожи и уменьшение подкожно-жировой прослойки на животе беременной; часто на животе отчетливо видна венозная сеть. Окружность живота не соответствует сроку беременности (превышает его). Матка при прощупывании резко увеличена, она имеет шаровидную форму, ощущается ее напряженность. Сердцебиение плода прослушивается плохо, а сам плод при пальпации (ощупывании) легко изменяет свое положение. Отдельные части плода прощупать можно с большим трудом.
Влагалищное исследование определяет укороченную шейку матки с приоткрытым внутренним зевом, через который можно определить напряженный плодный пузырь.
Ультразвуковое сканирование позволяет врачу уточнить срок беременности, определить предполагаемую массу плода и объем околоплодных вод, а также, с помощью специальных расчетов, определить так называемый индекс амниотической жидкости (ИАЖ)
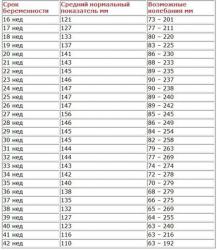
Измеряется этот индекс в миллиметрах или в сантиметрах, а вычисляется специальными расчетами по данным УЗИ. Количество околоплодных вод, а, следовательно, и ИАЖ меняется почти ежедневно.
Нормальными показателями ИАЖ одни исследователи считают 6-24 см, другие – 8,1-18 см. При многоводии эти цифры увеличиваются.
Существует и таблица нормальных значений ИАЖ для каждой недели беременности. С этой таблицей врач может сравнить данные, полученные при ультразвуковом сканировании.
Последствия многоводия
Чем раньше возникает многоводие, тем больше жидкости скапливается в полости матки, и тем выше риск возникновения осложнений.
Последствия выраженного многоводия достаточно серьезны:
- преждевременное прерывание беременности (выкидыш или преждевременные роды) отмечается у 28% беременных с многоводием;
- неукротимая рвота развивается у 36% женщин;
- повышение артериального давления у беременной;
- неправильное положение плода – у 6,5% женщин с многоводием;
- обвитие пуповиной при излишней активности плода;
- развитие фетоплацентарной недостаточности (30% беременных), и даже гибель плода;
- гипоксия плода в ранние сроки вызывает задержку развития плода, в поздние – поражает нервную систему ребенка, снижает его иммунитет;
- пороки развития желудочно-кишечного тракта и центральной нервной системы также могут быть следствием многоводия;
- если многоводие развилось после перенесенной инфекции, то может произойти и инфицирование плода;
- кровотечения у женщин при остром многоводии возникают в 41% случаев, а при хроническом – в 6% случаев;
- поздними гестозами страдают до 20% беременных с многоводием;
- преждевременное отхождение околоплодных вод;
- преждевременное отслоение плаценты;
- слабость родовой деятельности из-за чрезмерного растяжения матки;
- выпадение пуповины или частей плода (ножки, ручки) во время родов.
Умеренное многоводие хоть и оказывает влияние на плод, но дает больше шансов на вынашивание до срока родов и самостоятельные роды. Последствия его редко бывают тяжелыми.
Роды при многоводии
С того момента, как установлено развитие многоводия, беременная женщина должна находиться под постоянным врачебным наблюдением.
При легкой и среднетяжелой степени многоводия стараются продолжить беременность до физиологического срока ее завершения.
При возникновении выраженных расстройств дыхания или кровообращения показано досрочное родоразрешение.
Роды при многоводии чаще преждевременные. Плодный пузырь разрывается внезапно, что влечет за собой обильное излияние околоплодных вод. Именно такое обильное излияние вод может привести к выпадению ножки, ручки плода или же пуповины и явиться показанием для кесарева сечения. Раннее излияние околоплодных вод приводит к ослаблению родовой деятельности; схватки могут полностью отсутствовать.
Чрезмерное растяжение матки может привести к преждевременной отслойке плаценты или к обильному кровотечению в послеродовом периоде. А неправильное положение плода (поперечное или ягодичное), которое он может принять при многоводии, может также послужить показанием для оперативного родоразрешения путем кесарева сечения.
Чтобы избежать тяжелых последствий в родах при излиянии околоплодных вод, проводят заблаговременный прокол плодного пузыря. В результате такой манипуляции амниотическая жидкость выливается тонкой струйкой, матка постепенно сжимается, схватки усиливаются.
Все же в большинстве случаев при многоводии родоразрешение проводится путем кесарева сечения.
Лечение многоводия
Если беременность сохраняется, то необходимо по возможности установить причину возникновения многоводия и провести необходимое лечение. Как правило, женщина получает это лечение в условиях стационара.
Лечение включает обычно антибиотики широкого спектра действия (кроме тетрациклина), витамины группы В, мочегонные средства, препараты, улучшающие микроциркуляцию крови и маточно-плацентарный кровоток.
Многоводие, выявленное на ранней стадии развития, эффективно лечится без последствий для матери и плода.
В случае острого выраженного многоводия часто прибегают к амниотомии (вскрытию плодного пузыря) и сливают избыток околоплодных вод. В крайнем случае, при угрозе для жизни матери, прибегают к прерыванию беременности.
Профилактика многоводия
Для того чтобы избежать осложнений при беременности, в том числе и развития многоводия, следует готовиться к зачатию ребенка заблаговременно. Необходимо провести все необходимые, рекомендованные врачом обследования еще до планируемой беременности, чтобы выявить имеющуюся патологию (факторы риска) и провести необходимое лечение.
На протяжении всего периода беременности женщине следует своевременно посещать врача, сообщать врачу о любых изменениях в своем состоянии и самочувствии и проводить все назначенные обследования. Немалое значение имеет здоровый образ жизни женщины, правильный рацион, пешие прогулки на свежем воздухе и режим труда и отдыха.

С проблемой увеличения количества околоплодных вод будущие мамочки могут сталкиваться в любое время, однако самые большие опасения у врачей вызывает именно многоводие при беременности на поздних сроках. Знаете почему?
Оказывается, в это время патология способна спровоцировать в лучшем случае преждевременные роды, а в худшем – кровотечение во время родовой деятельности, а то и вовсе поставить под угрозу здоровье и жизнь малыша. И ведь ее можно предупредить и самостоятельно выявить, главное, знать, как.
Что это такое
Кроху в утробе окружает амниотическая жидкость. Она выполняет сразу несколько функций: защищает, обеспечивает свободу передвижения, принимает участие в обменных процессах, а также отвечает за выработку основных навыков у плода (глотательных, двигательных). Говорят, что пахнет она, как и молоко, и этим объясняется то, как новорожденный малыш так быстро находит грудь.
Природой задумано, чтобы эта жидкость регулярно обновлялась. Именно поэтому и ее объем на разных сроках разный:
- в 10 недель – это около 10 мл;
- в 14 – 100 мл;
- в 21 – 22 – 400 мл;
- в 30 – 32 – 700 мл;
- в 37 – 38 – до 1500 мл (это максимальный показатель);
- в 39 – 40 – около 800 мл.
Как заподозрить и выявить
Чтобы ответить на этот вопрос, следует напомнить, что бывает две стадии многоводия: острая и хроническая. Причем признаки в обоих случаях одинаковы, разница – лишь в скорости их проявления.
В первом случае количество амниотической жидкости увеличивается резко и быстро, буквально за сутки, а то и считанные часы. Изменения видны невооруженным глазом, так как животик женщины тоже растет. Ситуация усугубляется появлением болезненных ощущений в промежности, пояснице, отеком брюшной стенки, наконец, резким повышением давления, из-за которого плохо прослушивается сердцебиение плода.
Но на поздних сроках переживать об этом не стоит: острое многоводие чаще всего диагностируется в первом триместре, чего не скажешь о хроническом. Именно от него страдают будущие мамы на сносях. Чем оно характеризуется?
- Медленным и постепенным нарастанием объема вод.
- Как следствие, постепенным увеличением размеров живота, на которое женщина может даже не обратить внимания.
- Реже – отеками в нижних конечностях, тошнотой, болью в животе.
Также могут возникать:
- слабость;
- ухудшение состояния;
- чувство тяжести в животе;
- отдышка.
В это время можно часто слышать бульканье в животе. Сам он при многоводии достигает в объеме 100 – 120 см. На нем появляется много растяжек.
Заподозрив эти симптомы у себя, откладывать поход к врачу не стоит. Просто потому, что состояние опасно не только для матери, но и для ребенка. Но обо всем по порядку.
Почему возникает
Современная медицина может назвать основные причины развития многоводие, однако далеко не все. Примерно в 30% случаев понять, почему так произошло, так и не удается. Чаще всего ситуация возникает, когда сама женщина не отличается большими размерами (она маленькая и хрупкая), а ребенок, которого она вынашивает, является богатырем.
Но есть и другие факторы, среди которых:
- резус-конфликт (приводит к развитию патологии в 95% случаев);
- сахарный диабет (он является причиной в каждом третьем случае);
- внутриутробная инфекция;
- болезни сердечно-сосудистой системы;
- плацентарные нарушения;
- болезни почек;
- гестоз и та самая тошнота на поздних сроках;
- многоплодная беременность;
- инфекционные заболевания, перенесенные в интересном положении;
- пороки развития плода (проблемы с центральной нервной системой, снижение выделительной функции, проблемы с заглатыванием).
Немногие знают, что практически перед родами ребенок поглощает до 4 л жидкости в день, и так ежедневно. Но переживать по этому поводу не стоит, ведь она обновляется каждые три часа.
Чем опасно
Чем еще опасно состояние?
- Развитием поздних гестозов, если их не было. Случается это, например, если количество околоплодных вод повышается на 32 – 33 неделе.
- Преждевременных родов вследствие раннего излития вод.
- Плацентарной недостаточности, которая может спровоцировать хроническую гипоксию плода и, как следствие, угрозу его нормальному развитию.
- Осложнений в родах.
Другие возможные последствия:
- Слабость родовой деятельности, что обусловлено чрезмерным растяжением матки. В таких условиях и вовсе раньше времени может отслоиться плацента, что повлечет за собой развитие кровотечения.
- Выпадение пуповины в момент родоразрешения или ручки, ножки ребенка, что, с одной стороны, повысит риск развития травматизма у него, а с другой – усложнит работу медиков, продлит процесс. При этом порой возникает асфиксия, которая в будущем может повлиять на психическое развитие. В группе риска – женщины, у которых многоводие диагностировали в 36 – 37 недель.
Но самое страшное, что многоводие на любом сроке, в том числе и на 38 – 39 неделе, способно вызвать появление внутриутробных патологий, которые, как минимум, угрожают здоровью ребенка, а как максимум – его жизни.
Диагностика
Выявляют многоводие во время дополнительного УЗИ, где врач устанавливает амниотический индекс, то есть объем жидкости.
Существуют нормы для разных сроков. Так:
- в 16 – 18 недель показатель должен находиться в пределах 73 – 220 мл;
- в 22 – 26 недель – 89 – 238 мл;
- в 32 – 34 недели – 77 – 278 мл.
Многоводие – это коварная патология, поэтому если на 34 – 35 неделе, когда мама чувствует себя отлично, ей ставят верхнюю границу нормы и рекомендуют госпитализацию, надо соглашаться. За этой патологией нужно постоянно наблюдать, чтобы не допустить страшного! Помните об этом!
Когда патология выявлена, самое время найти ее причины, ведь именно от них зависит лечение. Поэтому маме назначают:
- Скрининг-тест на предмет наличия гестационного диабета. Зачем? Чтобы выяснить, хорошо ли у нее усваивается глюкоза.
- Биохимический анализ крови. Просто чтобы исключить наличие проблем в материнском организме (инфекции, вирусы).

- Амниоцентоз. Процедура забора околоплодной жидкости на анализ. Ее результаты достаточно ценны, ведь там содержатся и продукты жизнедеятельности плода, изучение которых позволит сделать выводы о его состоянии.
- Кариотипирование. Иногда проводится во время предыдущего и позволяет установить количество и качество хромосом в клетках плода.
Для подтверждения диагноза может быть назначена кардиотокография.
Профилактика и лечение
В идеале, терапия назначается, в зависимости от выявленной причины патологии. Так:
- при резус-конфликте, вводят иммуноглобулины;
- внутриутробной инфекции – выписывают антибиотики, разрешенные для женщин в интересном положении;
- сахарном диабете – диету и дополнительную терапию для коррекции уровня сахара.
Что это значит? Что будущей маме назначают все и сразу:
- антибиотикотерапию препаратами широкого спектра действия;
- диету;
- мочегонные средства;
- препараты с содержанием магния.
Для поддержания иммунитета, улучшения общего состояния мамы и плода выписывают также витаминные комплексы с содержанием витаминов В, С, Е.
В крайнем случае, в 33 – 34 недели могут сделать амниотомию при хроническом течении патологии. Это процедура, при которой вскрывается пузырь для излития части вод. Таким образом, медики могут обезопасить себя и беременную от разрыва, при котором воды отходят стремительно, захватывая с собой пуповину или конечности крохи и ставя под угрозу его жизнь и здоровье.
На поздних сроках, в 36 – 41 неделю могут принять решение о стимуляции родовой деятельности.
Предупредить все эти проблемы можно, планируя беременность (это обследование перед зачатием), регулярно проходя осмотры, прислушиваясь к рекомендациям врача.
Отзывы тех, у кого было
На форумах молодых мам много комментариев касательно многоводия, в том числе и умеренного. Женщины пишут:
О том что, прогноз благоприятный при многоводии свидетельствуют и отзывы рожениц. Поэтому после выявления его у вас, не накручивайте себя. Слушайте врачей, и все будет нормально!
Читайте также:


