Может ли при молочнице болеть в паху
Лимфатические узлы — основной барьер на пути продвижения патологических клеток по всему организму. Их воспаление в паховой области часто встречается при молочнице (кандидозе). Этому заболеванию подвержены как мужчины, так и женщины. Одним из общих клинических проявлений молочницы для обоих полов считается увеличение, уплотнение, иногда болезненность лимфатических узлов. Подобные симптомы нельзя оставлять без внимания, следует незамедлительно обратиться к врачу и начать лечение.
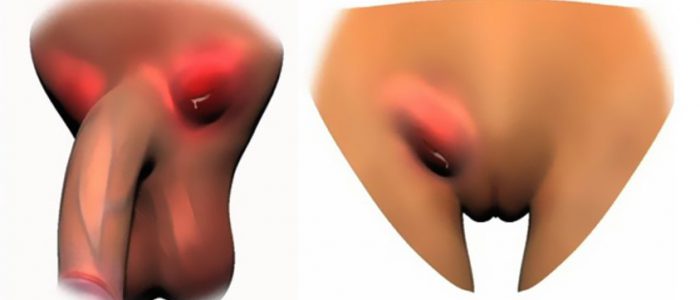
Виды и причины воспаления лимфоузлов
У женщин паховый лимфаденит, как и молочница, встречается значительно чаще, чем у мужчин, это обусловлено различиями в структуре и функционировании мочеполовой системы и малого таза.
Основная задача лимфатической системы — защитить человека от широкого распространения патологических микроорганизмов, которые попадая из очагов возникновения и обострения заболевания, циркулируют по крови и лимфе. Лимфоузлы выступают естественными фильтрами, которые накапливают в себе атипичные клетки или инфекции, тем самым, не давая им распространяться дальше. Разновидности лимфаденита указаны в таблице.
| Виды лимфаденита | Проявления | Потенциальная опасность | |
| Серозный |
|
| |
| Гнойный |
|
| |
Иногда лимфатические узлы в паховой области воспаляются из-за ослабленного иммунитета, стрессов, хронических недугов, переохлаждения, нарушения процессов обмена в организме. Часто это происходит из-за стафилококковых и стрептококковых инфекций, но встречаются и другие причины. Основные факторы, провоцирующие воспалительные процессы в одном или нескольких лимфоузлов паховой зоны указаны в таблице.
| Провоцирующие факторы | Причины |
| Новообразования в области малого таза |
|
| Вирусные инфекции |
|
| Аллергические реакции |
|
| Травмы, растяжения, ушибы, операции в районе малого таза |
|
| Венерические заболевания |
|
| Иммунные расстройства |
|
| Инфекции |
|
| Воспалительные недуги в районе малого таза |
|
| Нарушение целостности кожных покровов на нижних конечностях |
|
| Медикаментозные препараты |
|
| Другие |
|
Молочница как одна из причины
Лимфоузы часто воспаляются на фоне молочницы, поскольку это инфекционное заболевание, которое характеризуется интенсивным размножением грибковых микроорганизмов. Лимфатические узлы в паховой области препятствуют их быстрому распространению и воспаляясь, сигнализируют человеку о наличии аномального процесса в близлежащих органах или системах.
Симптомы воспаления лимфоузлов при кандидозе
В нормальном состоянии лимфатические узлы почти незаметны, не доставляют дискомфорта, имеют умеренно плотную структуру, четкие контуры, бобовидную, овальную или округлую форму. Воспалительные процессы в лимфоузлах характеризуются разнообразными проявлениями, такими как:
- увеличение размера, набухание, уплотнение узла;
- боль, дискомфорт, ломота в мышцах;
- болезненность, отечность в области лимфоузла;
- общая слабость, усталость;
- покраснение кожных покровов в районе пораженного участка;
- повышенная температура тела, озноб;
- изменение консистенции и изначальных контуров узлов;
- значительное увеличение СОЕ и лейкоцитов в лабораторных анализах крови;
- распространение на близлежащие узлы;
- стремительное или постепенное течение;
- выраженная симптоматика интоксикации;
- формирование опухоли в пораженной области.
Воспаление лимфоузлов — это симптом, указывающий на наличие патологического процесса в организме.
Как лечить?
Чтобы лечить патологию, сначала следует установить причину ее появления. Для этого нужно обратиться к одному из узкопрофильных специалистов:
- гинекологу;
- онкологу;
- венерологу.

Окончательное выздоровление возможно только при комплексном подходе к лечению.
При лечении молочницы важно не останавливаться на полпути. Как правило, одного курса терапии недостаточного для полного устранения заболевания. В этот период наблюдается общее улучшение самочувствие и исчезновения основных симптомов, в том числе и нормализация лимфоузлов. Но для окончательной победы над инфекцией следует пройти комплексное и полноценное лечение.
Для лечения лимфоузлов при молочнице в области паха используются следующие способы:
- Консервативные. Антисептические повязки, избегание раздражения пораженного участка, антибиотики.
- Оперативные. Хирургическое вскрытие узла при наличии гнойного процесса.
При терапии воспаления лимфатических узлов следует обратиться за профессиональной медицинской помощью. Противопоказано заниматься самолечением, ведь это может стать причиной серьезных проблем со здоровьем и даже летального исхода. Основная терапия зависит от провоцирующего фактора, его патогенеза и этиологии. При назначении терапии учитывается общее состояние, особенности организма, пол, возраст, специфика основного заболевания, вид, степень, выраженность и проявления лимфаденита.
Воспаление лимфатических при молочнице узлов лечится при помощи:
- устранения первопричины;
- укрепления иммунитета;
- лекарственных средств;
- физиотерапевтических процедур.
Для борьбы с лимфаденитом при молочнице используются различные лекарственные средства как общего, так и локального применения. Их выбор обусловлен провоцирующим фактором, который вызвал воспаление лимфоузлов, а также запущенностью лимфаденита. Преимущественно используют следующие препараты:
Иногда довольно эффективными в борьбе с лимфаденитом при молочнице оказываются народные средства. Различные отвары, чаи и настойки на органической основе используются как для локального, так и перорального применения. Народные рецепты основаны на различном применении крапивы, свеклы, одуванчика, чеснока, мяты, черники, эхинацеи. Применять эти средства можно только после консультации с врачом и определения причины основной патологии.
Реклама пестрит новыми и новыми лекарствами от молочницы, поэтому знает о ней каждая женщина. Это заболевание с неприятными симптомами. Кроме типичных симптомов некоторые женщины сталкиваются с тем что чувствуют боль при молочнице. Это может свидетельствовать об осложнениях.

Какая бывает боль при молочнице
Молочницу у женщин провоцирует грибковая инфекция. Во влагалище при определенных факторах создаются благоприятные условия и питательная среда для грибков рода Candida. Поэтому другое название болезни – кандидоз. Симптомы кандидоза:
Боль при молочнице появляется во время мочеиспускания и интимной близости. Болевые ощущения во время полового акта появляются из-за сухости слизистых. При мочеиспускании дискомфорт появляется из-за того, что моча сильно раздражает эпителий. Некоторые женщины жалуются на боль внизу живота или в пояснице. Для поиска причин такого состояния, нужна консультация гинеколога.
Молочницу сопровождает боль внизу живота
Боль внизу живота при кандидозе явление редкое. Неприятные ощущения появляются, если деятельность грибков распространилась на органы малого таза, мочеполовой системы или кишечник. Иногда боли при молочнице возникают из-за сопутствующих гинекологических заболеваний, которые не связаны с грибковой инфекцией:
- поликистоз яичников;
- эрозия шейки матки;
- эндометриоз.
Если при грибковой инфекции воспаление достигает матки, то в творожистых выделениях появляется сукровица.
При терапии кандидоза врачи рекомендуют на время отказаться от интимной близости. Это нужно, чтобы поражение не распространялось на внутренние половые органы. Во время полового акта слизистые травмируются. Появляются трещинки в эпителии, внутрь может присоединиться дополнительная инфекция.
Боли в пояснице при молочнице
Боль в пояснице, как и внизу живота, может возникать из-за распространения грибковой инфекции и воспаления на органы малого таза или из-за сопутствующих гинекологических заболеваний. Другие причины, почему появляется боль в пояснице при молочнице:
- желчнокаменная болезнь;
- воспаление почек.
При молочнице так же, как и при других инфекциях, общий иммунитет ослабляется. Любое переохлаждение может привести к развитию или обострению болезни почек.
Хроническая молочница и ее осложнения
При молочнице есть три варианта развития событий.
- Заболевание возникло остро, женщина сразу обратилась к врачу, выполняла все рекомендации. Молочница прошла без осложнений и последствий.
- Женщина вовремя не обратила внимания на симптомы молочницы, лечение было несвоевременным. Молочница успела усугубиться и перейти в хроническую форму.
- Лечение острой молочницы, было своевременным, но не правильным. Пациентка не соблюдала рекомендации врача, прекратила лечение при первых улучшениях. Острые симптомы прошли, но инфекция не исчезла. Молочница перешла в хроническую форму.
Хронический кандидоз не сопровождается яркими характерными симптомами. Может периодически обостряться. Лечить хроническую молочницу очень сложно. Она опасна осложнениями. Осложнения возникают у 70% пациенток с кандидозом.
- Образование спаек в маточных трубах. Это приводит к непроходимости труб и бесплодию.
- Спайки в яичниках. Они затрудняют выход яйцеклетки. Нарушается менструальный цикл. Спаечный процесс в яичниках самая распространенная причина женского бесплодия.
- Переход грибковой инфекции на мочевой пузырь и кишечник.
- Ослабление защитных сил организма, частые вирусные и бактериальные инфекции.
- Грибковое заражение крови.
Хронический кандидоз у беременной женщины может привести к заражению грибками плода.
Если появились боли внизу живота после лечения молочницы, это повод обратиться к гинекологу.
Диагностика и лечение молочницы
Сегодня молочницу можно диагностировать самостоятельно. В аптеке продаются специальные тесты для определения грибкового поражения. Цена таких диагностических средств достаточно высокая. При положительном тесте нужно сразу же обращаться к врачу и пройти полное обследование организма. Кандидоз возникает на фоне нарушений в организме:
- Нарушение гормонального фона.
- Дисфункция щитовидной железы.
- Ослабленный иммунитет.
- Заболевания мочеполовой системы.
- Аллергические реакции на лекарственные препараты и пищевые продукты.
- Сахарный диабет.
Очень часто кандидоз появляется после лечения антибиотиками. Полное обследование поможет определить сопутствующие нарушения и провести комплексное лечение.
Для лечения молочницы назначают местные противогрибковые препараты (суппозитории, капсулы, таблетки, мази), спринцевания и специальную диету. При тяжелом течении заболевания назначают прием противогрибковых средств внутрь.
Спринцевания делают раствором соды, хлоргексидина, настойкой ромашки лекарственной. Процедуру повторяют два раза в день в течение двух недель. Спринцевание помогает унять зуд и жжение, повышает эффективность лечения.
На время терапии молочницы из ежедневного рациона исключают сахар, выпечку, конфеты, белый хлеб и макаронные изделия. Все эти продукты повышают концентрацию в биологических жидкостях глюкозы. Грибы используют ее для питания и активного размножаются. В пищу нужно употреблять больше овощей и кисломолочных продуктов.
Для гигиены половых органов используют специальные жидкие мыла или гели. Они имеют оптимальный кислотно-щелочной баланс. Также нужно носить хлопковое нижнее белье, регулярно менять его.
Иногда после излечения от кандидоза остается зуд или выделения из влагалища. Это может свидетельствовать о вагинальном дисбактериозе. Его провоцируют противогрибковые препараты. Нужно обратиться за консультацией к врачу. Для восстановления микрофлоры назначают пробиотики.
Профилактика заболеваний мочеполовой системы
После перенесенной молочницы есть риск рецидива и перехода заболевания в хроническую форму. Чтобы этого не произошло нужно соблюдать меры профилактики.
- Походы к гинекологу раз в полгода.
- Правильное питание.
- Использование специальных моющих средств для гигиены половых органов.
- Прием витаминов для поддержания иммунитета.
- Избегание нервных перенапряжений.
- Своевременное лечение вирусных инфекций и заболеваний мочеполовой системы.
- Отказ от алкоголя.
При повторном появлении заболевания, боли в животе при молочнице, дискомфорте после лечения нужно идти к гинекологу. Это поможет вовремя обнаружить патологию и избежать серьезных проблем с репродуктивным здоровьем.
Современные препараты от молочницы лечат надежно и без серьезных побочных эффектов. Главное начать лечение вовремя и пройти полный курс. Если появилась боль при молочнице внизу живота или пояснице, это повод задуматься о здоровье и пройти повторное обследование в клинике.
Распространение грибкового поражения в области паха является инфекционным процессом, который в большинстве случаев затрагивает именно мужской организм, у женщин такая форма микоза встречается гораздо реже. Многие пытаются решить проблему самостоятельно, избегая общения с врачом, так как тема будет затрагивать интимную область тела.
Но неправильное лечение значительно усугубляет течение процесса и может спровоцировать появление непредвиденных осложнений. Поэтому важным моментом в определении лечебных мер при обнаружении грибка в паху, является компетентная диагностика в пределах специализированной клиники. Так как даже небольшое шелушение в области лобка уже может быть первым звоночком к развитию микоза.
Симптоматическая картина микоза
Активация патогенного возбудителя на покровах пахового участка тела визуально сразу определяется по ярко выраженным признакам и сопровождающимся ощущениям. Они входят в группу следующих параметров:
- Образование пятен в паху с четкими границами, которые имеют поверхностный оттенок от нежно розового цвета, до насыщенного красного;
- Поверхность покровов над пораженной областью начинает шелушиться, затрагивая перианальную, лобковую область и складку кожи между пахом и бедром;
- Появляется интенсивный зуд в паху, охватывая покровы бедренной части ног;
- Визуально определяется отечность тканей и их гиперемия;
При внешнем осмотре зоны грибкового поражения можно увидеть кольца или круги деформированной области с измененным оттенком покровов, над которыми образуются корочки или чешуйки.
Виды грибкового поражения
В практике диагностируется несколько видов возбудителей грибковой флоры, которые образуют развитие микоза в паховой области, поражая в большинстве случаев людей в средней возрастной категории.
Провоцируется одним из представителей паховых грибков, которым является Epidermophyton floccosum, образуя незначительный процент нарушений среди всей группы микозов. Передается возбудитель контактным способом, при непосредственном взаимодействии с инфицированными вещами или человеком. Провоцирующими факторами, способствующими активации патогенного микроорганизма, являются следующие условия:
- Чрезмерное потоотделение.
- Использование узкого нательного белья.
- Эндокринные патологии, в частности сахарный диабет.
- Долговременное лечение с использованием глюкокортикоидов.
- Длительное пребывание в увлажненной окружающей обстановке.
Грибковый возбудитель поселяется в области паха, подмышек, складок кожи под грудными железами и ягодичной зоне, несколько реже с тыльной стороны коленных сгибов. При развитии патологического нарушения грибковая зона поражения тканей чаще всего распространяется и на прилегающие к паху участки. В детском возрасте заболевание диагностируется крайне редко, но фиксируются случая развития эпидермофитии в интервале полового созревания.
Грибок в паху фото
![]()
![]()
![]()
Заболевание образуется в паховой области грибком дрожжеподобного вида из рода Candida albicans. Эта группа микроорганизмов имеет значительную распространенность в окружающем пространстве, населяя и слизистые покровы организма в нормальном состоянии здоровья. Они являются представителями условно-патогенной флоры, при естественном балансе которой, не вызывают развитие патологического отклонения с активным размножением своих представителей.
При благоприятном провоцирующем воздействии наблюдается одномоментное скопление грибков на покровах, вызывая появление деформационных поверхностных изменений, которые кроме этого, образуют массу неприятных и дискомфортных ощущений. Первично зона поражения меняет оттенок тканей, после чего в этой области появляется мелкая пузырчатая сыпь. Слегка красный оттенок пятен переходит в интенсивно пурпурный. Поражение имеет высокую скорость распространения. В каждом втором случае начинает трескаться кожа в паховой области — из-за этого появляются болезненные, долго заживающие ранки.
Пятна формируют четкую окантовку, при этом в зоне появления пузырьков, после их вскрытия, образуются язвочки. Грибок в паху этого типа синтезирует особый фермент, который скапливается на покровах в виде творожистой густой массы, которая включает и отслоившиеся клетки поверхностных слоев кожи. Отделяемый секрет виден визуально, что позволяет отнести патологию к поражению молочницей.
Возбудителем микоза является Trichophyton rubrum или красный трихофитон. Он получил свое название за счет специфического свойства выделять алую окраску при росте на искусственной среде. Имеет обширный диапазон распространения в окружающем пространстве, что является основной причиной поражения им покровов человека.
Грибок чаще поражает ткани стоп и кистей, в особенности межпальцевые складки и ногтевую пластину, реже покровы тела и паховую область. Распространяет возбудителя непосредственно инфицированный человек или через контакт с предметами личного использования, поэтому достаточно быстро происходит заражение людей, которые находятся в близком кругу общения с заразившимся. Благоприятной обстановкой для существования патогенного возбудителя являются теплые и влажные места, а именно бассейны, сауны, бани.
Признаки грибкового поражения могут быть двух видов, начинаясь с эритематосквамозной формы, постепенно переходя в фолликулярно-узловатую. Первичные симптомы включают появление больших пятен в паховой области с внутренними уплотнениями и пузырьками, наполненными серозным содержимым. Расширение капиллярной сети в этих участках придают пятнам насыщенный красный оттенок, визуализируя область шелушения.
Окантовка пятна имеет вид тонкого возвышения с четкими гранями зоны грибкового поражения тканей. В центральной области пятна наблюдается клеточное созревание патологического процесса с изменением текущего оттенка тканей, которые приобретают цвет от желтоватого до синюшно-бурого. Заболевание носит долговременное и вялотекущее течение. В отсутствие требуемого лечения начальная форма преобразуется в фолликулярно-узловатый вид руброфитии.
Какую лечебную терапию использовать?
Восстановительные мероприятия обязательно включают применение лекарственных препаратов, в число которых входят противогрибковые мази и крема, антигистаминные средства и иммуномодулирующие таблетки системного действия.
Лечебный курс имеет длительный интервал при поверхностной обработке пораженных участков с использованием таких препаратов, как клотримазол, миконазол, тербинафин, тридерм. Каждое средство, дозировка и схема нанесения определяются врачом в соответствии с результатами лабораторной диагностики, устанавливающей специфику текущего грибкового поражения.
Комментарии
Скажите пожалуйста, два года беспокоит зуд в паху, обостряется в летнее время или когда потею сильно. Зимой редко беспокоит, пятен и других высыпаний нет, только небольшое шелушение. Это паховый грибок?
22.09.2017 в 12:52:53
У меня тоже только в летнее время начинаются проблемы с паховыми складками. Я грешу на лишний вес. Врачи говорят что это паховый грибок и нужно обязательно лечиться. Но смущает то, что зимой и осенью меня ничего не беспокоит и нет никаких высыпаний по телу.
26.10.2017 в 14:13:10
Любой грибок в паху лечится под строгим контролем дерматолога, так как есть большая вероятность, что грибы приспособятся к препарату и потом замучаешься их выводить.
07.11.2017 в 13:40:06
Согласен, мучаюсь от пахового грибка уже больше 10 лет. Был у многих врачей, каждый обещает вылечить, выписывает кучу препаратов, на деле, проблема никуда не уходит. А начиналось все с легкого шелушения, покраснения и зуда на лобке и внутренней стороне ног.

Причины возникновения молочницы
Грибковая инфекция развивается по многим причинам. Но суть — в нарушении микрофлоры слизистых оболочек. Все они известны современной медицине. В этот перечень входят:
- длительная антибиотикотерапия (многие антибактериальные средства сами разработаны на грибковой основе, например, пенициллин);
- нарушения работы иммунной системы — дефицит иммунитета;
- недавние инфекционные заболевания (в том числе и поражения желудочно-кишечного тракта);
- использование гормональных контрацептивов;
- сахарный диабет;
- нехватка витаминов;
- недостаточное соблюдение гигиены женской половой сферы;
- менопауза;
- наличие лишнего веса.
Все эти факторы бывают причиной нарушения бактериального баланса в организме. То есть попросту одних микроорганизмов становится меньше, а других больше. Это и приводит к появлению кандидоза со всеми вытекающими последствиями.
У болезни есть и другие причины. Одна из них – беременность. Когда мать вынашивает ребёнка, её иммунитет снижается. Он не может полноценно противостоять грибку.
Также болезнь провоцируют противозачаточные препараты на основе гормонов. Так что придётся ответственно подходить к выбору контрацептивов. Нельзя покупать первые попавшиеся таблетки из рекламного ролика или по совету лучшей подруги. Придётся проконсультироваться с доктором, чтобы избежать неприятностей.

Определение молочницы и причины
Болевые ощущения и другие признаки кандидоза
При молочнице у женщин происходит поражение организма грибком. Обычно это дрожжевые грибки рода Candida. Когда на организм действуют неблагоприятные факторы, инфекция получает подходящие условия и питательную среду для развития. Вот почему болезнь называется кандидозом. Её основные симптомы:
- Слизистые выделения из наружных половых органов, напоминающие творог. В слизи можно увидеть белые комочки.
- Неприятный запах, напоминающий кефир.
- Ощущение сухости слизистой оболочки влагалища.
- Боли при молочнице — жжение, зуд, неприятные ощущения в нижней части живота.
Боли внизу живота при молочнице возникают в процессе мочеиспускания или полового акта. Неприятные ощущения при занятиях сексом становятся следствием пересушенных слизистых оболочек. Боли во время мочеиспускания связаны с раздражающим действием мочи на эпителий.
Очень многие пациентки говорят, что их беспокоят болевые ощущения внизу живота или в области поясницы. Чтобы выяснить причины этой ситуации, следует посетить гинеколога.
Разновидности болевых ощущений при кандидозе
Медики выделяют два типа болей при грибковом поражении женских половых органов:
- Общие. Сильные ноющие боли. Их локализация – органы малого таза. Обычно это крестец и бока. Иногда неприятные ощущения сопровождаются тошнотой и рвотой. Также бывают выделения коричневого цвета. В некоторых случаях повышается температура тела.
- Локализованные. Тянущие болевые ощущения. Обычно при такой форме молочницы выделения из влагалища белого цвета. Особенность – неприятный запах.
Если заболевание протекает в острой форме, клиническая картина начинает стремительно прогрессировать. Боли в такой ситуации усиливаются. При этом дискомфорт во время молочницы чувствуется периодически, а не постоянно.
Если Вы заметили у себя эти признаки, визита к врачу не избежать. Нужно поставить правильный диагноз и получить адекватное медикаментозное лечение. Тогда больная сможет распрощаться со своей проблемой.
Другие причины болей в области малого таза
Медицина знает признаки различных болезненных состояний. Они описаны в специализированных справочниках. Это касается и гинекологических проблем. Иногда неприятные ощущения внизу живота появляются из-за предменструального синдрома. При этом одновременно болят бок и поясница. Но это общий симптом многих недомоганий. Поэтому нужно уточнить причину проблемы. Бывает, что у женщины нижняя часть живота болит вследствие:
- маточного кровотечения дисфункционального характера;
- вируса папилломы;
- беременности – маточной и внематочной;
- бактериальных поражений влагалища — вагинозов;
- молочницы (собственно дрожжевого инфицирования);
- недержания мочи;
- онкологических поражений шейки матки;
- воспаления уретры;
- длительного приёма антибиотиков;
- снижения иммунитета;
- нехватки витаминов;
- туберкулёза (палочка Коха способна поражать не только лёгкие и кости, но и половые органы);
- спаек в малом тазу;
- кистозных образований, включая поликистозы;
- воспалительных процессов в придатках.
Иногда неприятные ощущения внизу живота появляются из-за инфицирования женщины трихомонозом, гонореей, хламидиозом. Подобные патологии нужно незамедлительно лечить.
Поэтому не нужно пытаться определить причину проблем самостоятельно. Это должен сделать врач. Именно он подскажет, что спровоцировало сильные боли ниже пупка.
Как лечить молочницу
Вне зависимости от того, есть ли боли при молочнице, эту болезнь нужно лечить. Даже если Вы раньше болели кандидозом, сходите к гинекологу. Вам нужно знать точный диагноз и исключить другие недомогания, особенно венерические заболевания и онкологию.
К тому же адекватное лечение возможно только при получении правильного диагноза. Если женщина заподозрила у себя молочницу, ей нужно выполнить некоторые правила перед походом к врачу. Главное — половой покой. Иначе грибком запросто можно заразить мужа: болезнь передаётся в том числе и половым путём. И у мужчин грибковая инфекция протекает не менее неприятно, чем у дам.
Чтобы продезинфицировать больные места и облегчить боль, можно пользоваться раствором фурацилина. Это недорогое и действенное средство. Мыло только усиливает неприятные ощущения.
Раствор фурацилина для облегчения боли при молочнице
Очень важно, чтобы женщина прислушивалась к рекомендациям гинеколога. У медика есть богатый опыт в лечении таких недомоганий, поэтому ему несложно составить подходящую Вам схему терапии.
Все грибковые болезни, включая молочницу, можно лечить в т. ч. и лекарствами на натуральной основе. Их преимущество заключается в отсутствии аллергических реакций и небольшом количестве противопоказаний. На этом основана методика Ирины Кравцовой.
Можно воспользоваться рецептами народной медицины. Но их нужно сочетать с традиционными лекарствами из аптек. Народное лечение может быть лишь дополнением к терапии, назначенной врачом. Между прочим, с болью прекрасно справляется ванна с содой.
Чтобы организовать её, на каждый литр тёплой кипячёной воды нужна 1 ч. л. пищевой соды. Со временем можно увеличивать дозу, но постепенно. Также можно прибавить ещё литр воды и 1 чайную ложку спиртового раствора йода.
Это довольно эффективная терапия. Но у неё есть существенный недостаток: она повреждает слизистые оболочки женских половых органов. Поэтому по поводу народных методов нужно посоветоваться с врачом.
Популярность в народе приобрело и другое средство. Нужно пить морковный сок каждый раз перед едой. Это делается в течение нескольких календарных недель.

Морковный сок полезен женщинам во время молочницы
Ежедневно нужно выпивать 350 мл (большую чашку) этого полезного напитка. Кроме того, необходимо повышать сопротивляемость организма. Для этого можно пользоваться специфическими таблетками или обратиться к рецептам народной медицины. Здесь также есть множество эффективных способов.
Диета при вагинальном кандидозе
Использование лекарств — не единственная мера, способствующая выздоровлению женщины. Даме обязательно придётся соблюдать диету. Стоит отказаться от:
- пива;
- кондитерских изделий;
- выпечки;
- уксуса и содержащих его блюд.
Все эти продукты усиливают проявления кандидоза и затрудняют лечение. Хотя больным полезны каши из круп, а также блюда из овощей и фруктов. Очень хорошо, если женщина ест молочную продукцию: молоко, сливки, творог, сметану, кефир. Правильное питание позволит восстановить микрофлору организма и надолго забыть о проблеме.
Читайте также:


