Начало беременности молочница изжога
Девочки, в овуляцию в этом цикле старались как никогда. Не смотря на безуспешные 5,5 лет, ч все равно каждый цикл готовлюсь, надеюсь и действуют. Впервые за 5 лет у меня после овуляции через 3 дня появилось чувство, что снова появилась молочница. Такие не сильные ощущения, но, с промежутком в 5 лет я её точно ни с чем не спутаю. Дело все в том, что 5,5 лет назад я от баллы сходила га УЗИ, где мне показали, что есть беременность… а на следующий день началась молочница, а ещё через 3 дня пришли М, сорвалась Б… с тех пор больше не получалось., вот нашла инфу, очень интересную, и начала надеяться на лучшее.
Во время беременности (начиная буквально с первых дней, поэтому женщина еще даже не подозревает о состоявшемся зачатии) растет уровень прогестерона. Собственно говоря, уровень этого гормона поднимается во второй половине цикла, после овуляции, у всех женщин. Он выполняет важную роль: поддерживает возможную беременность. Гормон продуцируется образовавшимся на месте лопнувшего фолликула желтым телом, функция которого – сохранить зародившуюся жизнь. Если зачатие не состоялось, желтое тело регрессирует, уровень прогестерона падает. А вот если яйцеклетка слилась со сперматозоидом, и зародыш прикрепился к стенке матки, прогестерон начинает выделяться в особенно больших количествах.
Молочница как признак беременности до задержки
Может ли молочница быть признаком беременности? Может. Если вы ведете активную сексуальную жизнь и при этом не предохраняетесь, вас должны насторожить следующие явления:
сонливость, не проходящая даже после полноценного ночного сна;
усталость;
головные боли;
перепады настроения;
чувство тяжести внизу живота;
изменение характера влагалищных выделений;
набухание, болезненность груди.
Большинство этих первых признаков беременности проявляет себя и во время ПМС, так что не стоит бежать в аптеку за тестом, пока не появился самый достоверный из признаков – задержка менструации. И все же молочница как первый признак беременности до задержки весьма вероятна. До начала менструации (после овуляции, во второй половине цикла) гормональный фон становится немного нестабильным, иммунитет чуть снижается. Грибок к этим переменам чрезвычайно чувствителен.
Вместе с кандидозом влагалища может быть отмечено и такое явление, как дисбактериоз кишечника. Они нередко сопровождают и поддерживают друг друга.
На каком сроке ХГЧ покажет беременность
зуд, болезненность во влагалище;
постоянные творожистые бели;
усиление выделений в вечерние и ночные часы.
Попытки справиться с выделениями при помощи гигиенических процедур имеют обратный эффект: симптомы становятся ярче. Все симптомы и признаки усиливаются, мешая вести привычный образ жизни. Молочница, проявившаяся на ранних сроках, доставляет значительный дискомфорт. В первом триместре и так много новых, непривычных ощущений, осложняющих жизнь, а тут еще кандидоз.
Как лечить молочницу у женщин?
Есть противопоказания. Посоветуйтесь с врачом.
Молочница как признак беременности на ранних сроках заслуживает пристального внимания, как со стороны врача, так и со стороны пациентки. Несмотря на то, что она является, в общем-то, вариантом нормы, нельзя пускать заболевание на самотек – нужно обязательно провести диагностику и пролечить молочницу, если она имеет клинические проявления.
обильные белые творожистые выделения;
покрасневшую, раздраженную слизистую.
Молочница у женщин признак беременности отзывы:
Осмотр доставляет неприятные ощущения из-за воспалительного процесса во влагалище. Для уточнения диагноза назначается посев на грибок, для чего врач берет мазок из влагалища.
Чем опасна молочница на ранних сроках беременности
Если после менструации гормональный фон женщины несколько выравнивается и при условии отсутствия беременности симптомы кандидоза могут стихнуть сами собой, то в период вынашивания ребенка картина меняется. Молочница самостоятельно не пройдет, так как присутствуют факторы, поддерживающие ее. Желательно пролечить кандидоз еще до задержки.
Если это не получилось, обязательно пройдите лечение, как только анализ будет готов. Лечить молочницу можно на любом сроке беременности – главное, чтобы препараты назначил врач, потому что не все они безопасны для будущих мам.
Чем опасна не пролеченная молочница? Грибок вызывает истончение слизистых оболочек. Они становятся слабыми, теряют эластичность. Поэтому во время родов возможны значительные разрывы промежности, которые будут долго заживать.
Еще используют раствор тетрабората натрия в глицерине, которым обрабатывается влагалище раз в сутки, перед сном.
Одновременно можно принимать иммуномодуляторы – но опять-таки только по назначению врача, если он посчитает это необходимым.
Молочница в первом триместре беременности
Молочница: может ли она быть первым симптомом беременности? Вполне. Это веский повод для того, чтобы прийти к гинекологу на внеплановый осмотр. Справиться с не запущенной молочницей нетрудно. Вылечив молочницу, вы убережете себя и будущего малыша от многих неприятностей. Легкой вам и счастливой беременности!

Проблема: изжога
Это ужасное ощущение жжения в желудке и пищеводе может мучить во время беременности даже тех женщин, которые никогда раньше не сталкивались с подобной проблемой. Причина изжоги в этот период — нарушение моторики желудочно-кишечного тракта вследствие высокой активности прогестерона и изменение обычного расположения внутренних органов на поздних сроках.

Лучше всего заранее позаботиться о правильном режиме и питании: не есть острое, жареное, консервы, копчёности, не пить газировку, кофе, крепкий чай и концентрированные соки, питаться часто и понемногу, не нагибаться и не ложиться сразу после еды, спать на высокой подушке. Если проблема всё-таки возникла, симптомы можно снять, попив щелочную минеральную или простую холодную воду, молоко или кефир, чай с имбирём или одуванчиком, отвар ромашки, настой из семян льна, картофельный сок или поев тёртую морковь. В особо тяжёлых случаях можно принять лекарственные препараты от изжоги, предварительно проконсультировавшись с врачом.
Проблема: молочница
С кандидозом, как по-научному называется этот недуг, многие знакомятся ещё до зачатия, но во время беременности особенно высока вероятность рецидивов и обострений молочницы. Дело в том, что в результате гормональных перестроек меняется кислотность влагалища, снижается иммунная активность организма, а для размножения грибков это идеальные условия. В итоге стремительно растущая популяция Candida вызывает воспалительный процесс, сопровождающийся зудом, жжением и выделениями. Иногда болезнь проходит бессимптомно, и о наличии грибка женщина узнаёт только благодаря анализам, но чаще всего молочницу сложно пропустить.

Лечение кандидоза таблетками (как и в принципе любая медикаментозная терапия) в период ожидания малыша не рекомендуется из-за риска попадания лекарственных средств в кровь и влияния их на плод. Не лечить — тоже не вариант. Грибок может поразить не только слизистую влагалища, но и распространиться дальше — в матку и на органы крохи, или же попасть к ребёнку во время родов. Поэтому большинство гинекологов настаивают на лечении местными препаратами, разрешёнными будущим мамам.
Народная медицина предлагает такие средства для местного применения, как масло чайного дерева и раствор соды с йодом.
Не забывайте и о профилактике: при склонности к молочнице стоит отказаться от сладкого, мучного и острого, пить больше жидкости, почаще проводить гигиенические процедуры с использованием только детского мыла или вообще без него, носить свободное нижнее бельё из хлопка (ни в коем случае не стринги).
Проблема: отёки
Часто будущие мамы, которые никогда раньше не сталкивались с отёками, неожиданно для себя обнаруживают, что не могут влезть в привычную обувь или снять с пальца кольцо, а из зеркала на них смотрит незнакомое круглое лицо с мешками под глазами. Причин у такой проблемы может быть несколько: на поздних сроках беременности отёчность голеней связана с тем, что плод сильно давит на крупные вены, нарушая отток крови и лимфы. Это нормально, и после родов от таких отёков не останется и следа. Но бывает, что скопление жидкости в тканях говорит о серьёзном заболевании сердечно-сосудистой системы (например, варикозном расширении вен), почек или печени, а после срока 20 недель — о развитии гестоза, крайне опасного состояния.

Предотвратить появление отёков или уменьшить их поможет в меру активный образ жизни (частые прогулки, элементарная лёгкая зарядка), обязательный отдых в течение дня (лучше всего прилечь или положить ноги повыше), диета с ограничением соли и сахара, ношение свободной одежды и обуви. Также помогают мочегонные отвары из кукурузных рылец, листьев брусники, толокнянки или шиповника. Если же отёки очень сильные, сопровождаются повышением давления или температуры, а также стремительным набором веса (больше 300 г в неделю), визит к врачу откладывать нельзя.

Некоторые женщины еще до визита к врачу знают, что они носят под сердцем ребенка. Кто-то называет это интуицией, шестым чувством, материализацией желаний. На самом деле существуют самые ранние признаки беременности, которые подскажут о зарождении новой жизни еще до задержки менструации. При этом многих женщин интересует вопрос, является ли молочница признаком беременности.
Как проявляется молочница у беременных
- сильный зуд в интимной области, который усиливается вечером, ночью, после принятия горячих водных процедур или полового акта;
- жжение после мочеиспускания;
- покраснение половых органов, кожное раздражение;
- наличие сильных творожистых выделений белого цвета, имеющих резкий неприятный кисловатый запах.
Если молочница у женщины была до наступления беременности, выделения впоследствии могут приобрести сероватый оттенок и более однородную консистенцию. Признаки молочницы при беременности во втором, в третьем триместре похожи с теми, что наблюдаются на ранних сроках.
Интимные выделения у будущей мамы
После зачатия весь организм женщины начинает перестраиваться, адаптироваться к предстоящему вынашиванию малыша.
Нередко женщины отмечают, что заболевание у них проявилось в первые недели после оплодотворения. Поэтому существует мнение, что именно молочница – признак беременности на ранних сроках. Однако данное заболевание не относится к категории предвестников наступления оплодотворения.
Признаком может служить фактор, который появляется непосредственно из-за зачатия (набухание молочной железы, задержка менструации, токсикоз и т.д.). Молочница возникает не в связи с наступлением беременности, а из-за обострения инфекции на фоне снижения иммунитета. Происходит это через резкое увеличение уровня гормона прогестерона и появления специфических белков, угнетающих иммунные клетки.
С наступлением беременности действительно возрастает количество влагалищных выделений, однако в норме они не вызывают у женщины дискомфорт. Происходит это на фоне активного кровенаполнения органов малого таза. В выделениях повышается концентрация ионов водорода. Они помогают защитить влагалище от вредоносных микроорганизмов. Чтобы понять, молочница после овуляции – признак беременности или нет, необходимо дождаться более точных сигналов (например, задержка менструации).
Буквально с первых дней после зачатия меняется микрофлора влагалища, увеличивается уровень гормона эстрогена, в слизистой накапливается гликоген. На этом фоне нередко активно развиваются дрожжевые грибки – кандида. При этом выделения приобретают творожистый вид и причиняют женщине дискомфорт. Поэтому кандидоз сигнализирует не о наступлении беременности, а о нарушениях микрофлоры влагалища. Цистит и молочница как признаки беременности врачами не рассматриваются.
Существует несколько факторов, которые провоцируют развитие дрожжеподобных грибов у будущей мамы:
- Изменение гормонального фона. Меняется микрофлора влагалища, среда становится более кислой, стенки более рыхлыми (грибам проще прикрепиться и успешно расти).
- Снижение иммунитета. Увеличение уровня гормона прогестерона ухудшает состояние иммунитета, защитная функция стенок влагалища снижается, поэтому грибам проще развиваться.
- Использование раздражающих средств (например, спринцевание, мыло с отдушками и пр.).
- Избыточное употребление сладостей, мучных и острых продуктов.
- Прием антибиотиков (женщина может не знать о своей беременности и употреблять лекарства).
Поэтому говорить, что молочница — ранний признак беременности, не стоит. Хотя она нередко появляется в первые недели после зачатия.
К чему может привести молочница
- Инфицирование плода. Грибок может проникать даже через целостные оболочки, поражая ротовую полость малыша, глаза, пуповину, легкие.
- Разрыв плодных оболочек раньше времени или появление в них трещин. При этом отмечается подтекание или отход вод, что может стать причиной проникновения инфекции.
- Развитие эндометрита (воспаление слизистой матки) и хориоамнионита (воспаление плодных оболочек).
- Повышение угрозы прерывания беременности.
Как предотвратить появление молочницы при беременности
Если вы хотите, чтобы процесс вынашивания ребенка не омрачался кандидозом, подготовьтесь к этому важному этапу в жизни заранее. Тогда молочница как первый признак беременности до задержки обойдет вас стороной.
Ощущения на ранних сроках беременности до задержки слабые, их легко перепутать с признаками простуды или переутомления.
Первые признаки беременности моча делает очевидными не только для врача, но и будущей мамочки.
Ранние признаки наступившей беременности. Ожидание прибавления в доме — состояние, которое трудно не заметить.
Основные признаки и симптомы, как определить внематочную беременность на ранних сроках. Внематочная беременность — страшный диагноз.
Молочница как признак беременности может оказаться важным в некоторых случаях. Молочница — это заболевание, с которым сталкивалось большинство женщин. Его развитию способствует воздействие множества факторов, в том числе изменения в организме в период вынашивания ребенка.
От симптомов этой болезни страдают женщины на любом этапе вынашивания ребенка. Однако зачастую на ранних сроках именно молочница становится первым признаком беременности.
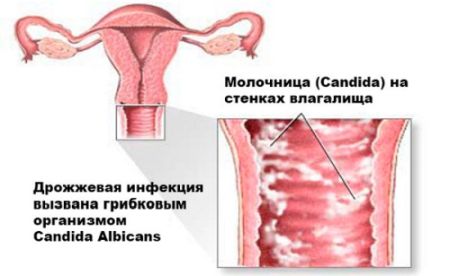
Особенности заболевания
Молочница (вагинальный кандидоз ) — инфекционное заболевание, поражающее слизистые оболочки женских половых органов. Причиной развития болезни является размножение грибков рода Candida . Этот микроорганизм обитает в природе, численность видов достигает 150. В организме человека кандида принадлежит к условно-патогенной микрофлоре и может обнаруживаться в норме. При воздействии провоцирующих факторов иммунитет не может сдерживать ее рост, в таком случае развивается болезнь.
Факторы, способствующие развитию кандидоза:
- нарушение нормального соотношения микроорганизмов вследствие лечения цитостатиками, гормональной терапии;
- снижение иммунитета при наличии сопутствующих болезней;
- гормональные нарушения;
- стрессовые ситуации;
- переохлаждение;
- беременность также может спровоцировать молочницу.
Главные признаки беременности
Некоторые женщины ощущают состояние беременности на ранних этапах, другие замечают позже — после наступления задержки менструации. Определить наступление зачатия можно по следующим признакам:
- увеличение молочных желез, повышение чувствительности, вены на груди набухают, соски становятся болезненными, температура в подмышечных впадинах повышается;
- периодически появляются болезненные спазмы в нижней части живота и ощущение тяжести;
- женщина часто чувствует позывы к мочеиспусканию;
- слабость, утомляемость;
- нарушение внимания и снижение работоспособности;
- изменение пристрастий в еде;
- формирование очагов гиперпигментации;
- отечность и покраснение наружных половых органов;
- тошнота, рвота;
- отсутствие менструального кровотечения, однако возможно продолжение месячных еще 1-3 месяца с изменением количества выделений.
Существуют и другие симптомы, которые возникают не у всех, но некоторые беременные по ним могут заподозрить свое состояние. Постоянная заложенность носа, нарушение функции пищеварительной системы, повышенный метеоризм, усиление слюноотделения, болезненные судороги в икроножных мышцах могут свидетельствовать о наступлении зачатия. Молочница как признак беременности также возникает у многих женщин. Симптомы кандидоза появляются зачастую сразу после зачатия, раньше наступления задержки месячных.
Молочница как признак беременности
С началом формирования плода иммунные силы матери сильно ослабляются. Это необходимо для защиты эмбриона — его клетки воспринимаются как чужеродный элемент. Иммунная система вынуждена атаковать зародыш, в то же время он должен получать все необходимые вещества.

Плацента и плод выделяют особые факторы белковой природы, которые действуют на иммунитет, подавляя его. Благодаря этому не допускается реакция отторжения. К тому же, гормональные изменения, происходящие в организме матери во время беременности, также оказывают супрессивный эффект. Увеличение продукции кортизола и прогестерона подавляет иммунитет.
Кислотность среды влагалища – один из главных защитных механизмов, препятствующих развитию патогенной микрофлоры, а также сдерживающей рост условно-патогенной. В норме этот показатель составляет 3,8-4,4. Значения поддерживаются благодаря жизнедеятельности лактобактерий, обладающих способностью сдвигать кислотность. Основной причиной повышения значений является изменение количества этих бактерий, что возникает во время беременности по причине гормонального дисбаланса.
Таким образом, период вынашивания ребенка всегда сопровождается понижением защитных сил. Комплекс этих процессов, а также частая подверженность беременной стрессам, делает ее восприимчивой к инфекциям, в том числе к грибку, вызывающему развитие молочницы. Подобные изменения происходят на ранних сроках вынашивания беременности особенно активно, поэтому часто симптомы молочницы у женщин является первым признаком беременности.
Молочница после овуляции
Женщины, высчитывающие свой цикл по календарю, знают дни, в которые у них происходит овуляция. Если после этого события изменяется характер выделений и появляются симптомы молочницы, они считают это признаком беременности. Однако не всегда подобное означает, что произошло зачатие. Во время овуляции, как и при беременности, вырабатывается повышенное количество гормона прогестерона, это важно для блокировки иммунитета при подготовке к беременности. Лимфоциты могут препятствовать имплантации яйцеклетки. На фоне снижения количества защитных клеток грибок размножается.

К тому же, если овуляция происходит на фоне ослабления организма, неправильного питания, наличия болезней эндокринной системы и переохлаждения, риск развития кандидоза повышен. В таком случае молочница – не признак беременности, а сигнал к тому, что есть проблема. Легкие формы болезни не оказывают влияние на зачатие, в то время как тяжелый кандидоз может препятствовать оплодотворению.
Планирование ребенка и ожидание первых признаков беременности – волнительное время.
Стресс и переживание может спровоцировать такие симптомы, которых не наблюдается в обычные дни.
Чтобы четко понимать, наступило ли зачатие, стоит объективно разобраться, какое состояние свидетельствует, что женщина в положении. Изжога как первый признак беременности — может ли так быть?
Почему возникает такое явление
Женщины стали задумываться, является ли изжога первым признаком беременности, из-за того, что у них в положении довольно часто случается такое состояние. Но нельзя забывать, что от такого явления страдают не только женщины, но и мужчины.
Следовательно, не всегда такое явление само по себе является достоверным признаком оплодотворения.

Изжога как признак беременности обычно рассматривается, только если наряду с этим симптомом есть и другие характерные для этого состояния явления.
В дни накануне следующих месячных женщины обычно с тревогой прислушиваются к любым изменениям в своем организме, что только увеличивает стресс.
Если зачатие произошло, изжога не является нормальным состоянием. Хотя само по себе это явление не способно причинить вред плоду, оно несет дискомфорт будущей маме и может свидетельствовать о нарушениях в работе организма.
Беременность – время значительной перестройки разных систем организма женщины. Часто жжение начинается у тех будущих мам, которые еще до зачатия имели проблемы с пищеварением.
Причиной появления изжоги на ранних сроках вынашивания ребенка может стать значительное возрастание уровня прогестерона в крови.
Вначале вынашивания прогестерон растет, так как он необходим для изменения размера матки, обеспечения сохранности плодного яйца.
Изжога первый признак беременности до задержки далеко не у всех. Но именно на фоне влияния прогестерона в организме происходят перемены, из-за которых такое явление наблюдается довольно часто.

Повышение кислотности желудка в следствии действия прогестерона
Есть три фактора, на фоне которых именно жжение может стать знаком, что зачатие произошло:
- изменение количества соляной кислоты в желудке;
- снижение тонуса органов пищеварительной системы;
- рост внутрибрюшного давления.
После повышения прогестерона изменяется кислотность в желудке. У будущих мам со здоровым органом тоже могут возникнуть такие неприятные симптомы.
Внутренняя поверхность слизистой оболочки желудка краснеет, воспаляется и начинается изжога. Прогестерон обеспечивает сохранность плода, сокращая тонус мышечной ткани.
Так как гормон не может действовать избирательно, снижается не только тонус матки, но и желудка, и кишечника. Из-за этого скорость продвижения пищевого кома по пищеварительному тракту замедляется, что может вызывать неприятную симптоматику.

Изжога из-за снижения тонуса работы органов пищеварения
В некоторых случаях наблюдается замедление переваривания пищи и расстройства. Все это нередко сопровождается изжогой.
Так как после зачатия усиливается интенсивность кровообращения, поскольку это нужно для полноценного питания плода, растет внутрибрюшное давление. Все это сказывается на полноценной работе сфинктера.
Он может не полностью закрываться, из-за чего происходит заброс массы из желудка. Будущая мама ощущает это как неприятную отрыжку и изжогу.
По мере течения увеличения срока изжога может не проходить. Многое зависит от образа жизни женщины, ее питания и степени активности.
Симптомы изжоги во время беременности – далеко не все признаки нового положения. Часто более явными являются другие факторы.
Первые признаки зачатия обычно появляются через 7-10 дней. Особо чувствительные могут заметить изменения уже на 5 день.

Перепады настроения, как один из симптомов возникновения беременности
Наиболее достоверными признаками беременности считаются следующие:
- отечность, активная угревая сыпь и покраснение лица;
- набухание вен в области груди – сосуды становятся более заметными;
- метеоризм и запор;
- линия, ведущая от пупка в пах, становится темнее;
- сильные эмоциональные перепады;
- раздражительность и бессонница;
- тревожность, беспокойный сон;
- частые головные боли;
- боли в области таза, особенно в положении сидя;
- сильный аппетит и тяга к непривычному меню;
- тошнота и рвота, особенно по утрам.
Свидетельствовать о зачатии могут обильные слизистые выделения из влагалища. Кровянистые выделения на ранних сроках могут быть имплантационным кровотечением, которое является нормой, и не вызывает опасности для плода.

Повышенный аппетит, как один из симптомов наступления беременности
В этот период будущая мама может столкнуться с симптомами простуды. Это происходит из-за снижения иммунитета. Геморрой возникает из-за усиления кровообращения в малом тазу.
Достоверным симптомом являются ночные судороги, а еще сохранение базальной температуры на уровне 37 градусов. Частые позывы к мочеиспусканию и внезапно начавшаяся молочница – тоже верный признак раннего срока беременности.
Задержка месячных – весомое подтверждение наступившего зачатия. Но у некоторых женщин месячные продолжаются до 4 месяца вынашивания, поэтому подтвердить оплодотворение можно только после посещения гинеколога.
Понимая, может ли изжога быть признаком беременности, стоит выяснить методы самопомощи.

Запрет на жареную, острою, жирную пищу для устранения изжоги желудка
Во время вынашивания большинство медикаментов находится под запретом, поэтому важно выбрать безопасные способы борьбы с изжогой:
- дробное питание – часто, но понемногу;
- отказаться от острого, копченого и жареного;
- сократить кислую пищу;
- не питаться на бегу.
Не стоит глушить состояние лекарствами. С помощью простых способов можно справиться с проблемой и почувствовать себя намного лучше.
Хотя изжога может быть одним из признаков наступившей беременности, нельзя только по этому одному симптому судить о зачатии.
Должен появиться комплекс явлений, а для подтверждения нового положения необходимо посетить гинеколога.
По статистике Всемирной организации здравоохранения, 75% женщин минимум один раз за свою жизнь сталкиваются с кандидозом влагалища. Не редкость молочница при беременности — это рисковый период, когда может обостриться хроническая инфекция или появиться новая. Чаще всего она начинает беспокоить с приближением момента родов. Существуют ли способы безопасно и эффективно справиться с грибком? Чем грозит отсутствие лечения?

Прогестерон работает на сохранение беременности, но он же снижает иммунитет. Поэтому до 50% женщин в 3 триместре, когда концентрация гормона достигает максимальных концентраций, обращаются к врачу с жалобами на творожистые выделения. Если вовремя начать лечение, то есть шанс, что к моменту родов влагалище будет санировано и удастся избежать инфицирования ребенка при прохождении через родовые пути.
Причины патологии
Чаще всего причиной молочницы у беременных становятся дрожжеподобные грибки вида Candida albicans. Но в 5% случаев кандидоз вызывают другие грибки, которых насчитывается большое количество, но они условно объединены в группу Candida non-albicans. Их особенностью является устойчивость к препаратам, традиционно применяемым в лечении кандидоза.
Candida non-albicans чаще встречается у женщин, имеющих дополнительные патологии, резко снижающие иммунитет. Это могут быть:
- сахарный диабет;
- ВИЧ-инфекция;
- онкологические патологии.
Грибы рода Кандида являются частью нормальной микрофлоры влагалища, но находятся там в минимальных концентрациях. Им нравится среда, богатая гликогеном, который служит основным субстратом для метаболизма. Но при недостатке глюкозы грибы могут переходить на переработку жирных кислот, уксусной и молочной кислоты.
В нормальных условиях размножение кандид сдерживается иммунной системой. Но при ее ослаблении грибки получают возможность более активно размножаться. Обычно они не проникают глубже эпителия влагалища, который является идеальной средой. Но при глубокой иммуносупрессии кандиды могут преодолевать эпителиальный барьер, соединительную ткань и проникать в кровеносное русло.
Возникновению кандидоза способствуют следующие факторы:
- использование гигиенических прокладок;
- нерациональное питание;
- смена полового партнера;
- бесконтрольное лечение антибиотиками.
Особенности развития молочницы при беременности
В период беременности для возникновения или рецидива молочницы создаются идеальные условия. Организм женщины работает на сохранение плода, но часто против нее самой. Активации грибка способствуют следующие факторы.
- Эстроген . Наряду с прогестероном в период вынашивания ребенка отмечается повышение концентрации эстрогенов. Это приводит к повышенному накоплению гликогена в эпителии влагалища. Глюкоза должна послужить питательной средой для лактобацилл, выполняющих защитную роль. Но и грибок тоже питается за счет переработки гликогена.
- Иммунитет . Естественное снижение защитных сил организма необходимо для вынашивания ребенка, который на 50% является генетически чужеродным для материнского организма. Но угнетение иммунитета приводит к активации скрытой инфекции.
- Среда влагалища . Усиленный приток крови к половым органам приводит к повышению температуры. Также у беременных может увеличиваться количество вагинальных выделений. Теплая и влажная среда — идеальна для развития грибка.
В зависимости от реактивности организма молочница может протекать в нескольких клинических формах.
- Носительство . До беременности это состояние рассматривается как вариант нормы, но только при отсутствии симптомов и выявлении в мазке не более 104 КОЕ/мл грибов. При этом основная флора должна быть представлена лактобациллами, признаков воспаления нет. Но такой анализ на ранних сроках гестации должен стать поводом для повышенного внимания.
- Кандидозный вульвовагинит . Болезнь характеризуется выраженной клинической картиной. В мазке обнаруживается более 104 КОЕ/мл кандид, лактобацилл — в норме (более 106 КОЕ/мл), другая флора не выявляется.
- Молочница и бактериальный вагинит . Болезнь вызывает сочетанная инфекция — грибок и условно-патогенная флора. Такая форма чаще всего наблюдается во время беременности: снижение иммунитета способствует размножению не только грибка, но и факультативной флоры.
Иногда молочница сочетается с бактериальным вагинозом. Микроорганизмы создают на поверхности слизистой оболочки влагалища особую пленку, которая защищает их от действия антибактериальных средств.
По характеру течения выделяют три формы молочницы.
- Острая . Заболевание возникает однократно, продолжительность болезни не превышает двух месяцев.
- Хроническая рецидивирующая . Наблюдается более четырех случаев обострения молочницы в год, несмотря на лечение.
- Персистирующая . Женщину беспокоят постоянные симптомы молочницы, периоды улучшения наблюдаются только при использовании противогрибковых препаратов.
Главным признаком молочницы являются выделения. Они могут быть творожистыми, молочными или сливкообразными. Количество изменяется от умеренного до обильного. Бели обычно имеют кисловатый запах.
Зуд и жжение у беременных могут отсутствовать или быть незначительными. Иногда женщины не придают им значения. Симптомы могут усиливаться после полового акта или гигиенических процедур. Выраженное поражение влагалища сопровождается диспареунией. Иногда в процесс вовлекается уретра, появляется боль при мочеиспускании.

Опасные осложнения
Молочница опасна при беременности возможными осложнениями для ребенка и дополнительными изменениями со стороны иммунитета. Грибы могут присутствовать в разной форме — в виде отдельных клеток, нитевидных форм. В ответ вырабатываются В-лимфоциты, которые не могут продуцировать специфические иммуноглобулины. Поэтому происходит постепенная сенсибилизация — повышение чувствительности с развитием аллергической реакции.
Вынашивание беременности может осложниться следующими состояниями:
- прерывание беременности (в 1 триместре);
- внутриутробная инфекция;
- гипотрофия и низкий вес плода;
- фетоплацентарная недостаточность;
- преждевременные роды (на поздних сроках);
- раннее излитие околоплодных вод;
- осложнения в родах (кровотечения, травмы родовых путей);
- инфицирование ребенка во время родов.
Оптимальные методы диагностики
Небеременные женщины зачастую сами обращаются с симптомами кандидоза к врачу. Но у беременных клиническая картина может быть стертой, поэтому необходимо обследование.
- Микроскопия мазка . Кандидоносительство с помощью этого метода установить невозможно, но при наличии симптомов по мазку можно определить наличие псевдомицелия гриба и отдельные клетки. Также можно выявить сопутствующую флору и воспалительную реакцию.
- Культуральное исследование . Если есть симптомы кандидоза, но в мазке нет возбудителя, то этот метод позволяет вырастить на питательной среде колонии грибка. Метод позволяет выявить Candida non-albicans, а также определить его чувствительность к противогрибковым препаратам. Недостатком метода является долгое ожидание результата — не менее трех суток.
- ПЦР-диагностика . С ее помощью обнаруживают ДНК возбудителя во влагалищных выделениях. Метод обладает высокой чувствительностью, может быть использован при кандидоносительстве.



Безопасные способы лечения
Возможности терапии молочницы при беременности ограничены. Необходимо учитывать не только чувствительность грибка к препаратам, но и риск возможного воздействия на формирующийся плод. У лекарств от молочницы должны отсутствовать тератогенный, токсический эффекты. Чтобы снизить системное воздействие, используют формы для местного применения. Таблетки не применяют. Но лечение должно приводить к полному выздоровлению, чтобы снизить риск перехода молочницы в хронический процесс.
Чем лечить молочницу при беременности, может определить только врач, опираясь на результат диагностики и анамнез. Чаще всего используют лекарственные средства следующих групп:
При сочетании кандидоза с другой неспецифической инфекцией используют комбинированные препараты. Со второго триместра допускается лечение:
Аналогичный подход к терапии сохраняется и в третьем триместре.
Спринцевания содой, травами и другие народные средства для беременных запрещены. Перед закладыванием свечей можно использовать растворы антисептиков (для механического удаления выделений):
Как дополнить терапию диетой
Для успешного размножения дрожжевых грибков необходим питательный субстрат — глюкоза. При его достаточном количестве они могут синтезировать остальные необходимые вещества и поддерживать оптимальное для себя состояние среды.
Увеличение концентрации глюкозы в крови (гипергликемия) приводит к ее усиленному накоплению в тканях. Для влагалищной флоры избыток глюкозы так же вреден, как и недостаток. Изменяется кислотность среды, снижаются защитные свойства, уменьшается число лактобацилл. Их постепенно замещает условно-патогенная флора, в частности — кандиды.
Хроническая гипергликемия снижает местный иммунитет, ухудшает процессы восстановления слизистой оболочки. Во время беременности негативное влияние дополняется избытком прогестерона, кортикостероидов, эстрогена и недостатком инсулина.
Чтобы повысить эффективность лечения, нужно лишить грибок субстрата для размножения. Это можно сделать с помощью изменения типа питания. Диета при молочнице должна основываться на следующих правилах.
- Запрещенные продукты . Из рациона исключаются простые углеводы, сахаросодержащие продукты и сладости на основе фруктозы, а также алкоголь, цельное молоко. Запрещены продукты на основе дрожжей — пиво, квас, выпечка. В них содержится мальтоза, которая может использоваться грибами наравне с глюкозой. Кофеиносодержащие напитки резко повышают глюкозу крови, поэтому их тоже исключают. Это же относится к маринадам, красителям, копченостям, острым блюдам, раздражающим пищеварительный тракт.
- Основа рациона . Главными должны стать кисломолочные продукты. Они содержат ацидофильную флору, которая изменяет состояние биоценоза кишечника, влияет на иммунитет и способствует восстановлению микрофлоры влагалища. Также должно быть достаточное количество свежих овощей и фруктов, богатых клетчаткой.
- Антифунгальные продукты . Они способны повлиять на рост и размножение грибка. В первую очередь — свежий чеснок. Но с осторожностью его употребляют при наличии изжоги и гастрита, что не редкость во время беременности.
Перед тем как лечить молочницу во время беременности, необходимо пройти качественное обследование. Если причина кандидоза не Candida albicans, то это потребует корректировки схемы терапии в соответствии с чувствительностью микроорганизмов к антимикотическим препаратам.
Читайте также:


