При молочнице и жжении в матке

Постоянное их присутствие в небольшом количестве в человеческом организме — это норма, но иногда количество грибов выходит за границы, допустимые иммунной системой. В таком случае мы ощущаем все те неприятные симптомы, которые характерны для молочницы.
Обычно молочница у женщин развивается после приема антибиотиков. Благоприятную атмосферу для развития грибка также создают ежедневные гигиенические прокладки, синтетическое нижнее белье и несоблюдение правил личной гигиены. Помимо этого, кандидоз может быть следствием нарушения обмена веществ, приема гормональных контрацептивов. Иногда кандиоз развиваться на фоне хронических заболеваний.
Симптомы молочницы у женщин
Конечно, для подтверждения диагноза необходимо обратиться к гинекологу, однако не всегда удается посетить врача, учитывая занятость современной женщины.
Лечение молочницы у женщин
Если вы подозреваете у себя молочницу, следует как можно скорее начать лечение. У небольшого процента женщин, запускающих этот недуг, развивается рецидивирующий кандидоз, справиться с которым намного сложнее.
Лечение молочницы у женщин должно быть системным и последовательным. В противном случае есть риск, что лечение поможет лишь снять симптомы, а грибок станет устойчивым к действию противогрибковых препаратов.
Важно иметь в виду, что лечение молочницы должно быть комплексным: нужно использовать противогрибковые препараты, препараты, нормализующие флору во влагалище. Противогрибковые препараты выпускаются в таблетках, капсулах, свечах, в виде крема.

- уничтожить дрожжеподобные грибки рода Candida, вызывающие молочницу;
- восстановить нормальную микрофлору влагалища, увеличивает количество лактобактерий благодаря лактулозе, которая входит в состав препарата.
Таблетки и капсулы для приема внутрь обладают системным действием и назначаются обычно в тех случаях, когда заболевание упорно рецидивирует.
Таблетки и капсулы от молочницы у женщин можно объединить в три группы: имидазолы (действующие вещества клотримазол, миконазол, изоконазол и пр.), полиены (нистатин, натамицин, леворин) и триазолы (флуконазол и итраконазол). Большинство препаратов от молочницы содержат эти активные вещества и те или иные добавочные компоненты.
Каким препаратам отдать предпочтение в том или ином случае, определяет врач. Это зависит от сопутствующих заболеваний, возраста пациента. Многие препараты, к примеру, обладают рядом побочных действий и их запрещено использовать в период беременности и лактации, так как они негативно сказываются на развитии ребенка, поэтому часто отдается предпочтение именно свечам.
Лечение кандидоза свечами относится к местной терапии грибкового заболевания.
Преимущество свечей в том, что они эффективны против острого и хронического кандидоза. Такие препараты быстро избавляют от проявлений заболевания.
Применять свечи от молочницы необходимо перед сном. Суппозиторий помещают глубоко во влагалище, где температура тела позволяет ему растаять. Активные вещества проникают в слизистую, устраняя грибок и неприятные симптомы.
На период менструации курс лечения молочницы с применением свеч прерывают.
Однако для лечения молочницы во время беременности свечи подходят лучше, чем таблетки и капсулы. Некоторые из них можно использовать уже с первого триместра.

Курс лечения составляет всего 3−6 дней.
Данная операция может включать или исключать удаление ее же шейки и/или яичников. Все это разные сочетания, влияющие на итоговый гормональный фон, возможность прибегнуть хотя бы к суррогатному материнству в будущем, состояние и поведение тканей влагалища, в том числе при половом акте.
Молочница после удаления матки является сценарием не обязательным, но распространенным. Данный орган в норме выделяет секрет (бели), предохраняющий слизистую влагалища от пересыхания, а саму матку – от восходящего распространения микроорганизмов в ее полость. Ее удаление прекращает синтез белей, возникают сухость и раздражение, облегчающие размножение патогенов.
Может ли быть молочница после удаления матки?
У любого здорового человека грибок рода Кандида поддерживает кислую среду во рту, прямой кишке и на половых путях.

Полное избавление от него не просто невозможно, а нежелательно, может спровоцировать бурный рост прочей микрофлоры. Но кандидоз и гистерэктомия (научное название процедуры) не связаны между собой напрямую.
Причины
Спустя 3 месяца и больше после операции рецидивов молочницы можно ожидать на тех же основаниях, что и у женщин со здоровой репродуктивной системой. Она возникает вследствие:
- употребления иммуносупрессоров;
- заражения ВИЧ, вирусом папилломы или герпеса;
- простуды области гениталий и нижней части туловища;
- сахарного диабета;
- отказа печени или почек;
- гипо- и гипертиреоза;
- предменструального синдрома;
- приема антибиотиков.
Ее также провоцируют подрывающие силы факторы – затянувшийся стресс, беременность, прием оральных контрацептивов, смена места жительства и климата, недосыпание, физические перегрузки. А в период реабилитации сразу после вмешательства кандидоз проявляется как следствие принятых хирургом мер.
- При удалении только матки он наступает как временное следствие регулярной санации швов и антибиотикотерапии. Но гормонального дисбаланса при сохранении яичников не наблюдается, и вскоре после отмены средств от возможной инфекции популяция бактерий восстанавливается. Субтотальная (сохранение шейки) или тотальная (вместе с шейкой) была гистерэктомия, в данном случае значения не имеет. Она влияет только на сохранение или отсутствие номинальных кровянистых выделений в периоды, когда ранее у женщины наступала менструация.
- Несколько хуже ситуация при гистеросальпингоовариэктомии – изъятии вместе с нею яичников и фаллопиевых труб. При таком сценарии немедленный климакс неизбежен. Обновление слизистой влагалища замедляется, бели больше не смазывают ее. Возрастает потребность в сторонних лубрикантах, учащаются эпизоды механических микротравм. Возникают неблагоприятные для лактобактерий (бели выступают их идеальной средой обитания), зато подходящие для патогенной части колонии условия.
Симптомы и признаки
Они ничем не отличаются от таковых у женщин с сохраненной мочеполовой системой и характеризуются:
- зудом – влагалища и вульвы;
- жжением – при мочеиспускании, гигиенических процедурах, движении;
- похожим на творог налетом с кислым запахом;
- болезненностью во время секса.
Молочница сопровождается местным отеком и покраснением, у ряда пациенток наблюдается безболезненное увеличение близлежащих лимфатических узлов.
Лечение кандидоза после удаления матки

Среди них могут быть:
Как не допустить?
Не все сценарии молочницы удается предотвратить – в силу многофакторности ее обострений. Гормональный сценарий после удаления матки с яичниками частично компенсируется пероральной, местной или инъекционной заместительной терапией. Но сразу после вмешательства ее не назначают – минимум спустя 2 недели.
Последствия постоперационного ухода с его антибиотиками и обработкой швов устраняют приемом внутрь и введением во влагалище пребиотиков с пробиотиками – препаратов с компонентами нормальной микрофлоры (на замену вымершим) и питательной среды для них. Но после гистерэктомии, особенно сопровождавшейся химио- и/или радиотерапией (как при раке и подозрительном поведении фибромиомы), самым важным компонентом становится восстановление общей резистентности.
Речь не только о здоровом образе жизни, тем более что физические нагрузки и секс запрещены перенесшим вмешательство пациенткам еще на 2-3 мес. (есть пожизненные противопоказания и к солнечным ваннам/загару, но – только при онкологии). Удачным решением станет хотя бы разовый курс иммуностимуляторов или адаптогенов (по согласованию с лечащим врачом):
Подойдут также мумие, прополис, небогатые ультрафиолетовым облучением курорты (лес, соляные пещеры, минеральные воды, грязелечебницы), сеансы иглоукалывания и ароматерапии. А вот массаж и мануальная терапия запрещены минимум на полгода с момента вмешательства.
Жжение и зуд при молочнице – основные симптомы заболевания. Их появление обусловлено воспалительным процессом, возникшим в результате распространения грибковой инфекции. Избавиться от этих клинических проявлений можно путем применения медикаментозных средств и проверенными народными методами.

Как избавиться от зуда при молочнице
Устранив сильный зуд и жжение при молочнице, вылечить заболевание не удастся. Лечение должно проводиться комплексно. Назначить адекватный курс терапии может исключительно специалист. Именно по этой причине стоит проконсультироваться с врачом сразу после появления неприятных симптомов.
Как правило, назначаются антимикотические средства наружного или общего действия. С помощью этих препаратов удается восстановить микрофлору слизистой вульвы, снять воспалительный процесс, укрепить иммунную систему и убрать все неприятные ощущения.
С целью избавления от зуда, выделений и жжения при молочнице делают спринцевания и аппликации. Устранить данные проявления клинической картины можно как при помощи народных методов, так и специальными медикаментозными средствами.
Как снять зуд от молочницы в домашних условиях
Существуют проверенные народные способы лечения, которые не наносят вреда организму и при этом помогают снять зуд при молочнице. Используются в процессе терапии исключительно натуральные продукты и природные компоненты:
- Отвары таких трав, как ромашка, зверобой, шалфей, тысячелистник и календула, обладают противогрибковым действием. Для приготовления лекарственного средства одну столовую ложку сухой травы заливают кипящей водой и дают жидкости остыть. Готовым отваром делают спринцевание. Выполнять данную процедуру следует при усилении жжения. Подмывание отваром способствует устранению чрезмерных выделений и зуда в области гениталий.
- Когда появились при молочнице зуд и жжение, поможет обычный раствор соды. С ее помощью производится быстрое ощелачивание слизистых влагалища, которое препятствует размножению грибковой инфекции. Для приготовления лечебного раствора столовую ложку соды заливают кипяченой водой и размешивают. Полученной жидкостью делают спринцевание. В результате местного применения содового раствора удается облегчить зуд и снять раздражение.
- Успокаивающее действие на слизистые влагалища оказывает кора дуба. Пару столовых ложек этого средства заваривают в кипятке. Настой вливают в глубокую емкость и сидят в теплой жидкости в течение четверти часа. После проведения этой процедуры тело протирают полотенцем и наносят противогрибковый крем, который назначил врач.
- Эффективными в борьбе с зудом оказываются примочки на основе глицерина и буры. С их помощью также удается устранить отечность в области гениталий.
- Слабый раствор марганцовки применяют в виде спринцевания, ванночек. Действенным оказывается и обычное подмывание этой розовой жидкостью.
- Снять зуд поможет тампон, смоченный в облепиховом масле. Его нужно вводить во влагалище на четверть часа.
- Помогут в борьбе с зудом эфирные масла. Их используют в виде аппликаций. Любое из эфирных масел смешивают с оливковым в соотношении 1:20. Затем смачивают салфетку и прикладывают к пораженному участку на четверть часа. Благодаря таким процедурам удается устранить воспалительный процесс, уничтожить вторичные инфекции.

Советы по образу жизни в период лечения
Для того чтобы избавиться от зуда во время молочницы, необходимо соблюдать определенные рекомендации:
- в период месячных не использовать тампоны. Отдать предпочтение следует прокладкам. При смене данного гигиенического средства обязательно подмываться;
- на время лечения отказаться от половой близости. Во-первых, существует риск поражения грибковой инфекцией полового партнера. Во-вторых, после полового акта зуд становится существенно сильнее;
- отдать предпочтение нижнему белью, изготовленному из натуральных, хлопчатобумажных тканей;
- прием алкоголя исключить полностью. Отказаться также и от курения;
- прекратить применение оральных контрацептивов;
- подмывание осуществлять с применением специальных средств и отказаться от использования обычного туалетного мыла;
- не прибегать к самолечению. Крайне важно своевременно проконсультироваться со специалистом.
Отмечено, что молочница начинает прогрессировать в тех случаях, когда пациенты не соблюдают диету. На время лечения необходимо исключить из рациона все кондитерские изделия и выпечку, так как они создают в организме благоприятную среду для развития грибковой инфекции. Воздержаться рекомендуется и от меда.
Употребление уксуса и спиртосодержащих напитков приводит к повышению кислотности, а это в свою очередь провоцирует активное развитие грибка. По этой причине пациентам настоятельно рекомендуется воздержаться от приема всевозможных соусов, в составе которых есть уксус, а также алкоголя.

Провоцируют молочницу соленья, газированные напитки, пряные и острые блюда. При этом такие специи, как лавровый лист, корица и гвоздика, пагубно действуют на грибковую инфекцию. Их рекомендуется добавлять не только в блюда, но и в напитки.
Уменьшить активность грибка помогут такие продукты, как рыба, овощи, нежирное мясо, птица, чеснок, зелень, фрукты, различные крупы, кисломолочные напитки и чаи на основе трав. Готовить напитки рекомендуется из рябины, шиповника, черники, ромашки, облепихи и клевера.
Противогрибковые препараты
Быстро избавиться от симптомов, проявляющихся при молочнице у женщин, удастся с помощью медикаментозных средств. Прибегать к самостоятельному выбору препаратов категорически запрещено. Необходимо обратиться к специалисту, который назначит адекватный курс лечения в индивидуальном порядке. Только квалифицированный врач способен выбрать препарат, который подойдет в каждом конкретном случае.
Действие антимикотических средств направлено на подавление активности грибка и полное его уничтожение. Препараты увеличивают проницаемость мембран клеток, а за счет этого грибковая инфекция погибает.

Чаще всего специалисты прибегают к назначению таких лекарственных средств:
- Крем Клотримазол. Применение его начинают при появлении первых симптомов заболевания. Препарат оказывает успокаивающее воздействие и уничтожает грибковую инфекцию. Применение мазей заключается в их нанесении на пораженный участок. Подобным действием обладает и Миконазол.
- Вагинальные таблетки Клотримазол. Их вводят во влагалище и тем самым облегчают течение заболевания. В результате применения данного лекарственного средства удается снять раздражение в области гениталий.
- Суппозитории Полижинакс. Препарат способствует восстановлению микрофлоры влагалища, уплотнению слизистой и уничтожению грибковой инфекции. Эффект от применения отмечается достаточно быстро.
- Тержинан. Препарат оказывает комплексное воздействие. В его составе есть компоненты, не только способствующие уничтожению грибка, но и обладающие антисептическим действием.
- Дифлюкан. Терапия заключается во введении всего одной капсулы во влагалище. При легком течении заболевания препарат оказывается действенным.
Избавиться от неприятных симптомов молочницы можно как с помощью медикаментозных средств, так и путем применения народных методов. Независимо от того, какой вариант был выбран, курс лечения необходимо обсудить с лечащим врачом. Причем сделать это нужно еще до начала применения любого лекарственного средства.

О зуде в интимном месте неудобно даже говорить, а бороться с этой проблемой тем более непросто. Прежде чем поставить себе диагноз "молочница" (а это не всегда она), узнайте об иных причинах зуда и посетите врача. Зуд по влагалище может быть вызван как таким пустяком, как раздражение от тупой бритвы, так и намного более серьезными причинами, например, инфекциями, передающимися половым путем (ИППП).
"В целом, я не рекомендую лечиться самостоятельно без консультации врача, по крайней мере, если вы четко не уверены в том, что нечто похожее было у вас раньше и там была установлена грибковая инфекция",- говорит Мэй К. Борчардт (Mae K. Borchardt), доктор медицинских наук, гинеколог из Houston Methodist Hospital. – "Если прежнее лечение не сработало, не пытайтесь перепробовать все, что есть в аптеке. Посетите врача, так вы установите причину зуда и получите эффективное лечение".
Важно исключить серьезные причины зуда – например, трихомониаз, распространенную ИППП, которая требует лечения антибиотиками. К слову, случаи выявления трихомониаза увеличиваются. Зуд в сочетании с незаживающей язвой хоть и редко, но может быть вовсе не симптомом инфекции, а указывать на рак вульвы.
Однако если врач установит одну из следующих причин, вы спокойно можете воспользоваться препаратами, которые отпускают без рецепта. Ниже приведены 5 причин вагинального зуда и способы решения этой проблемы.
1. Зуд, связанный с образом жизни
Если беспокоит зуд именно наружных половых органов, то причиной может являться дерматит, или воспаление кожи. Вызвать его могут тупые лезвия для бритья, слишком плотно облегающее белье, ношение мокрой одежды после тренировки.
"После обследования примерно у 25% женщин мы не находим признаков инфекции", - отмечает Борхардт. – "Это означает, что причина зуда кроется в факторах окружающей среды или иных состояниях".
Меняйте лезвия после каждого пятого бритья, носите менее облегающую одежду, которая позволяет коже интимной области "дышать", мойтесь и меняйте белье после каждой тренировки. Если зуд все равно беспокоит, попробуйте одно простое средство.
"При незначительном неспецифическом зуде я рекомендую пациентам применять что-нибудь смягчающее без активных ингредиентов", - сообщает Пол Нирджеси (Paul Nyirjesy), доктор медицинских наук, профессор кафедры акушерства и гинекологии в Drexel University College of Medicine.- "Таким средством может быть вазелин или кокосовое масло. Просто нанесите небольшое количество средства на области, которые зудят".
2. Зуд, связанный с сексом
Если вы недавно начали пользоваться новым лубрикантом (или использовали его недостаточное количество), может появиться зуд и дискомфорт во влагалище.
По словам Борхардта, раздражающие нежную слизистую влагалища спирты, которые содержатся во многих лубрикантах, наличие аллергии на латекс, содержащийся во многих видах презервативов; отсутствие адекватного количества лубриканта при половом контакте – все это может привести к появлению зуда.
Как вариант для тех, кто не использует презервативы, Борхардт советует использовать в качестве лубриканта кокосовое масло (снижает контрацептивный эффект презерватива). Для тех, кто пользуется барьерной контрацепцией, подойдут водорастворимые лубриканты без отдушек. При наличии аллергии на латекс ищите презервативы из полиизопрена.
3. Зуд, связанный с менопаузой
При наступлении менопаузы снижается уровень эстрогенов, что ведет к изменению кислотного баланса во влагалище, его слизистая становится тонкой и сухой. Такое состояние называют вагинальной атрофией.
"Уровень эстрогенов снижается в течение всей жизни, и это снижение может проявиться зудом, раздражением во влагалище, болезненными половыми контактами", - замечает Борхардт. – "Назначенное доктором в таких случаях лечение очень эффективно, но оно противопоказано некоторым женщинам с определенной сопутствующей патологией".
4. Зуд от средств для гигиены
Наверняка многие слышали о том, что спринцевания не приветствуются, более того, они могут нарушать нормальный, естественный баланс микрофлоры. Однако, даже если вы не пользуетесь спринцовкой, неправильно подобранное мыло может вызывать зуд.
"В общем, продукты, которые используют в интимной области, не должны содержать отдушек, им следует быть максимально мягкими", - отмечает Борхардт. – "Выбирайте увлажняющее мыло, не содержащее отдушек, и используйте его только для наружных половых органов. Влагалище очищается самостоятельно, поэтому вам не следует заниматься его гигиеной".
Также откажитесь от вагинальных дезодорантов и салфеток, они могут нарушить баланс естественной микрофлоры. Нормально, когда у влагалища присутствует некоторый запах, однако если он стал неприятным, обратитесь к врачу.
5. Бактериальный вагиноз
Несмотря на пугающее название, бактериальный вагиноз является достаточно распространенной патологией и возникает при массивном росте бактерий во влагалище. Заболевание встречается у женщин любого возраста, но чаще репродуктивного. Риск заболевания повышается при наличии незащищенных половых контактов и частых спринцеваний.
Кроме зуда при бактериальном вагинозе женщины отмечают появление серых выделений из влагалища, имеющих рыбный запах. Для лечения назначают антибиотики, при частых рецидивах для профилактики поможет прием пробиотиков.
А что, если все-таки молочница?
Если симптомы молочницы возникли впервые, обязательно посетите врача, чтобы исключить иную патологию. Если вы четко уверены в том, что у вас появилась именно молочница, воспользуйтесь противогрибковыми препаратами.
"Существуют 1-, 3-,7-дневные схемы лечения, я предпочитаю 7-дневные", - сообщил Нирджеси. – "Так значительно снижается интенсивность жжения, зуда и раздражения по сравнению с короткими курсами лечения".
Молочница помимо зуда может вызывать ощущение жжения, особенно при мочеиспускании и половом акте, появление густых творожистых выделений из влагалища или наоборот жидких водянистых.
Развитие молочницы в матке – довольно редкое явление, так как при рождении все внутренние половые органы женщины защищены несколькими видами барьеров, которые не позволяют инфекциям проникать в их полость и вызывать развитие болезней.
Кандидоз полости матки и шейки возникает в наши дни крайне редко. Дело в том, что эти органы надежно защищены антибактериальными системами, присутствующими в организме с рождения. Однако при возникновении неприятных симптомов стоит незамедлительно обратиться к врачу, так как запускание данного заболевания не только удлиняет лечение, но и делает его более сложным и дорогим.
Из-за чего инфекции не могут поразить шейку матки и ее полость

Современные врачи выделяют несколько факторов, по которым можно понять, почему дрожжевым грибкам и прочим опасным микроорганизмам трудно попасть в полость матки и вызвать кандидоз.
К наиболее распространенным факторам можно отнести:
Чтобы предотвратить появление кандидоза, рекомендуется 3-4 раза в год сдавать мазок, результаты которого покажут врачу обо всех нарушениях половых органов.
Ведь зачастую не каждая женщина может определить заболевание, так как многие из них протекают в закрытой форме. Да и ярко выраженные симптомы есть ни к каждой болезни.
Причины возникновения кандидоза и симптомы заболевания

Вызвать такое воспалительное заболевание, как кандидоз, могут многие причины и нарушения женского организма.
Наиболее распространенными из них можно назвать:
- ранние аборты или их частое выполнение;
- диагностические выскабливания, повреждающие полость и шейку матки;
- заражение от партнера после полового акта;
- хирургические вмешательства или операции, проведенные на матке.
Поэтому при наличии симптомов стоит незамедлительно обратиться к врачу для выявления типа заболевания. В последнее время многие девушки поздно обращаются к гинекологу – в результате лечение проходит намного дольше и сложнее, так как бактерии при долгом действии на организм проникают в слои матки, постепенно разрушая ее структуру.
Симптомами патологии являются:
Однако не каждая больная кандидозом матки жаловалась гинекологу на эти признаки. Поэтому важно строго следить за состоянием организма и при выявлении любого отклонения сразу же обратиться к врачу.
Какие бактерии вызывают кандидоз и как лечить эту патологию

Кандидоз – распространенное заболевание, поражающее не только половые органы. Может пострадать кожа, слизистые оболочки, пищеварительная, нервная и мочевая система. Однако воспаление влагалища и полости матки является наиболее известным, так как страдает от него почти каждая женщина.
Возбудителями такого заболевания являются грибы, относящие к дрожжевому классу Кандида. Это одноклеточные организмы, которые в настоящее время распространены не только в природе, но и на коже человека в минимальном количестве.
Лечить данную патологию непросто – для этого женщине нужно придерживаться курса лечения, который включает в себя:
- прием определенных препаратов – свечи, вагинальные таблетки, выбранные в зависимости чувствительности грибка;
- соблюдение гигиены;
- целебные ванны;
- правильное питание;
- лечение иммуностимуляторами.
Только комплексное и своевременное лечение позволит в короткий срок вылечить кандидоз полости матки – главное, как можно раньше выявить вид болезни и начать комплексное лечение.
Нередко представительницы прекрасного пола недооценивают опасность такого заболевания, как молочница. К одним из наиболее опасных осложнений вагинального кандидоза относят цервицит. Воспалительные процессы, протекающие в шейке матки, становятся причиной эрозий, рубцов, а шейка теряет защитные функции. Процесс вынашивания ребенка протекает с осложнениями. Необходимо длительное терапевтическое лечение, направленное на ликвидацию последствий заболевания, вплоть до оперативного вмешательства.
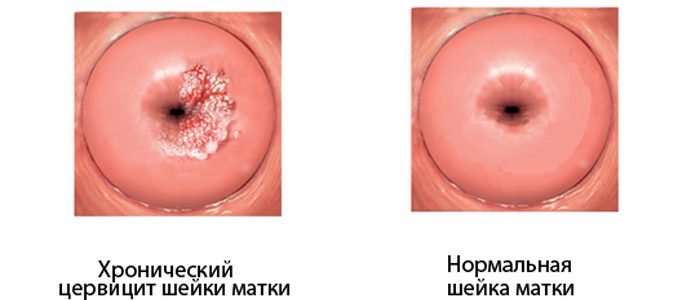
Что такое цервицит?
Роль шейки матки в репродуктивной системе женщины сводится к защите от преждевременных родов, препятствию проникновения инфекции к плоду.
В строении нижнего отдела матки выделяют цервикальный канал, один конец которого открывается в полость матки, а другой — во влагалище. Воспаление слизистой поверхности шейки матки называют цервицитом. В зависимости от того, какая именно часть шейки воспалена, различают:
- Экзоцервицит — воспаление внешнего отдела цервикального канала. Его можно увидеть во время гинекологического осмотра с помощью зеркал, при этом поверхность слизистой оболочки имеет красный цвет;
- Эндоцервицит — воспаление более глубоких участков, не доступных для наружного осмотра.
Заболевание опасно патологическими изменениями шейки матки, образованием рубцов, эрозий. Скрытая форма течения цервицита зачастую является причиной бесплодия, вызывает трудности в оплодотворении, вынашивании ребенка и родоразрешении. Переход течения заболевания из острой стадии в хроническую опасен развитием спаечных образований, дисплазией и развитием рака шейки матки.
Причины развития заболевания
Заболевание вызывают условно-патогенные и патогенные микроорганизмы:
- вирусы: папилломы человека, герпеса;
- бактерии: хламидии, трихомонады, стафилококки, токсоплазма;
- дрожжеподобные грибки рода Candida.
Воспаление мочеполовой системы провоцирует болезнь.
Молочница как причина цервицита
Как уже упоминалось, грибок Candida, является одним из возбудителей болезни. Обитая на всех слизистых, этот условно-патогенный микроорганизм входит в состав микрофлоры человека. Как только наступают благоприятные условия (достаточно питательной среды, подходящая кислотность рН 5,8—6,5) грибок начинает интенсивно размножаться. Вызывает заболевания: кандидозный вагинит, вульвит.
Симптомы заболевания
Наиболее характерные симптомы молочницы — зуд, жжение в наружных половых органах, болезненное мочеиспускание, дискомфорт во время полового акта. Появляются выделения с неприятным, кислым запахом, белого цвета, по структуре, напоминающие творожную массу. Если данное заболевание своевременно не лечится, грибок продвигается вверх по влагалищу и захватывает нижний отдел матки. Воспаление цервикального канала характеризуется дополнительными симптомами:
Диагностика
Диагностируют заболевание во время гинекологического осмотра. Осмотр с помощью зеркал или кольпоскопа позволяет врачу визуально диагностировать изменения покрова шейки матки. Видны отек и покраснение, эрозийные образования, сосуды расширены. Кольпоскоп позволяет увидеть минимальные изменения слизистой, благодаря увеличенному изображению шейки матки.
При скрытой форме течения заболевания, видимых изменений могут не обнаружить. Необходим микроскопический анализ мазка, бактериологический посев, ПРЦ, цитологическое исследование соскоба. В случае если причина цервицита заключается в молочнице, анализ покажет присутствие в цервикальном канале грибка Candida.
Недопустимо самолечение цервицита на любой его стадии. Невозможность точной диагностики и адекватного лечения может привести к онкологическому заболеванию шейки матки.
Показан прием общеукрепляющих препаратов, повышающих устойчивость организма к заболеваниям. Рекомендована консультация иммунолога. Если консервативные способы лечения не принесли ожидаемых результатов, проводят отсечение пострадавших участков шейки матки, с помощью криодеструкции, лазеротерапии. Обязательна терапия полового партнера, даже при отсутствии у него симптомов заражения грибком.
Читайте также:


