При молочнице может быть болевые ощущения при половом акте

Болевые ощущения при половом акте бывают в любом возрасте. Девушки испытывают неприятности в начале интимной жизни, но симптомы проявляются и у опытных женщин. Проблема случается и у мужчин, но возникают неприятные симптомы намного реже. Не все идут на обследование к доктору, поскольку полагают, что это норма или дело в партнере, несовместимости с ним. Чтобы понимать всю серьезность, важно определить симптомы, причины и возможные болезни.
Различные проявления болевых ощущений
Боль от полового акта начинается из-за множества причин, которые делят на 3 основные группы:
- Психосоматические – характеризуются страхом, который начинается из-за неудачного опыта или личных мыслей. Человек надумывает себе неприятности, дискомфорт, а при сильном погружении образуется реальная боль, вызванная сокращением мускулатуры, которая сжимает и сдавливает другие ткани.
- Физиологические – эта группа, которая вызвана строением тела женщин и ее органов. Очень редко бывает несоответствие гениталий у партнеров или их изменение в результате болезней и травм.
- Патологические – причины боли при половом акте связаны с серьезными внутренними болезнями или инфекционном заражении органов. Дополнительно у пациента не исключен воспалительный процесс мочеполовой системы или болезни ЖКТ, которые провоцируют дискомфорт при сексе.
Все ощущения разделяются на поверхностные и внутренние.
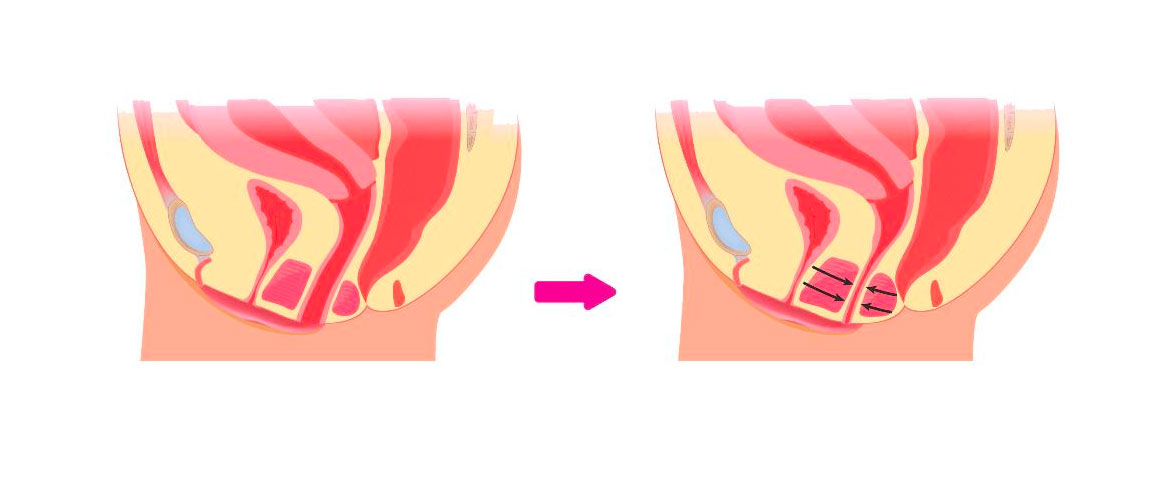
У женщины из-за психологических проблем сбои начинаются при нарушении функций нервной системы. Она вызывается душевной травмой или сложной ситуацией с партнером. Основные болезни из этой сферы:
- Вагинизм – неконтролируемое сокращение стенок влагалища, которое начинается из-за страхов.
- Коитофобия – постоянная боязнь совокупления, которая вызывает аноргазмию или вагинизм.
- Вагинизмоподобные сбои – по характеру подобно первой проблеме, но образуется из-за травм влагалища, матки и других органов, а также после абортов.
Описанные факторы приводят к недостаточному возбуждению, которое не дают нужное количество смазки. В результате происходят настоящие болевые приступы. К психосоматической группе может входить обычная усталость, страх беременности или результат мощных стрессовых ситуаций.
К физиологическим проблемам относятся приступы вызванные структурой половых органов или недолеченными болезнями и механическими повреждениями. Основные из них:
- Загиб, перегиб или другие изменения матки, вызывающие к неприятным ощущениям и резкие приступы.
- Повреждение копчика или проблемы с поясничным отделом и позвоночником. Происходит сильное напряжение тканей, защемляются нервные окончания, приводящие к дискомфорту.
- Спаечные процессы и рубцевание внутренних органов. Процессы следуют после оперативного вмешательства в районе малого таза или лечения воспалительных процессов. Эластичность тканей снижается, они начинают тянуть и менять здоровые участки во влагалище или животе.
Среди основных патологических факторов у женщины выделяют:
- Вульвит – воспаление, происходящее на внешних половых органах, относится к инфекционной патологии. Боль во влагалище образуется после прикосновения пениса к слизистой.
- Кольпит – воспаление слизистой, синдром наступает при трении.
- Эндометриоз – патология, вызывающая сильные приступы из-за перехода патологических клеток слизистой на другие ткани.
Проводя совокупление и замечая любые неприятные ощущения, надо уделять им должное внимание. Первым делом, определяя характер и частоту приступа. При редком развитии следить, когда именно они начинаются и обсудить детали с гинекологом.
Зачастую близость доставляет неприятные ощущения женщинам, но мужчины тоже подвергаются им. Процесс случается при инфицировании мочеполовой системы или воспалительных процессах крайней плоти. Больные ощущают болевой синдром, снижается либидо, а приступ в животе начинается при простатите или опухолях.
Определить инфекционную природу дискомфорта можно по следующим симптомам:
- при интимной связи выделения из пениса будут нехарактерного цвета с запахом. Зачастую оттенок желто-зеленый, а биоматериал мутный;
- на головке или крайней плоти сыпь, раны, язвы и краснота.
Очень редко мужчина ощущает тупые схватки в животе и промежностях.
Они указывают на простатит или заболевания предстательной железы. К дополнительным симптомам входят частые позывы к оттоку мочи, чувство неполного опорожнения и снижение либидо.
Основной признак может быть после секса, но проявляется в зоне промежности и яичках. Длительность разная, бывает несколько минут или часов, становится сильнее от положения стоя, а при ходьбе интенсивность спадает. Это указывает на варикоцеле – заболевание, при котором усложняет процесс зачатия.
Когда начинать беспокоиться?
Любые неприятные ощущения при интимной близости должны быть диагностированы, особенно если ранее подобного не было. Кроме того, поводом на запись к доктору становится кровотечение, нехарактерная слизь после секса. Как правило, причин для скорой помощи нет, но нужно начинать беспокоиться в следующих случаях:
- новый приступ становится более острым, чем ранее, а его длительность более 5 минут;
- есть кровотечение;
- тошнота, рвота;
- изменяются выделения.
Самостоятельно пытаться определить причину запрещено, тем более нельзя пользоваться антисептиками и другими препаратами.
Неприятные ощущения появляются у любой девушки на протяжении жизни с разной периодичностью. Это нормально, поскольку при интимной близости может быть вхождение пениса под неправильным углом, появляются сильные движения или глубокое проникновение. Случайные приступы всегда быстро проходят, не сопровождаются иными симптомами.

Единоразовые приступы при акте у женщин зачастую не должны вызывать паники, относятся к норме. Хотя они связаны не только с физиологией, но и психологическими факторами. Сухость часто вызвана недостаточной возбудимостью или отсутствием ласк.
Если приступ не проходит в течение суток или он очень сильный, а успокоение наступает только после обезболивающего, тогда нужно беспокоиться. В дополнение могут быть выделения, которые относятся к признакам болезни. Это может указывать на внутренние повреждения тканей, инфекционные и другие патологии. Исключить осложнения удается своевременным визитом к гинекологу.
В зависимости от причины симптомы всегда отличаются. Женщинам нужно учесть характер проявлений, поскольку синдром может быть резким, тупым или пульсирующим, в разное время и разных местах. Основные признаки возможных болезней, которые дополняются болевым синдромом:
- Краснота, зуд и жжение чаще развивается после интимной связи, причиной становится кандидоз. Проходя курс лечения на 1-2 недели исключить интимный акт.
- Сухость во влагалище появляется из-за скорости мужчин, которые торопят события, и смазка не успевает выделяться. Касательно заболеваний, то причина скрывается в нарушении гормонального фона, употреблении антидепрессантов или противозачаточных средств.
- При резком или тянущем приступе в животе с частыми позывами к оттоку мочи и ростом температуры врачи диагностируют цистит или инфекционное поражение мочеполовой системы.
- Тупые ноющие приступы с любой стороны и в боку при соитии характерны для кистозных изменений.
- При механическом повреждении, спайках появляется дискомфорт в ходе соития и после него.
Систематические проявления дискомфорта – это сигнал для медицинского обследования, поскольку симптом может говорить о серьезной патологии. При выделении крови и нерезких ощущениях возможны заболевания шейки матки или воспалительные процессы внутри организма. Если приступ всегда одинаков, не меняется при идентичных движениях в ходе интимной близости, то доктор обнаруживает спаечные процессы в области малого таза.
Во время введения пениса во влагалище появляется дискомфорт из-за воспалений. Неприятности будут не только во время близости, но и в обычной жизни. Дополняются зудом и выделениями с резким запахом.
При инфекциях, передающихся половым путем, часто будут резкие и тянущие ощущения в нижней части брюшной полости. Аналогичные проблемы возникают с воспалением мочевого пузыря, к примеру, во время цистита. С таким диагнозом женщина или мужчина чувствует все на протяжении дня, а не только при близости. Появляются колики, частое мочеиспускание, температура.
У женщин возможны проблемы после родов, но при острых приступах надо обратиться к гинекологу, получить консультацию и сделать обследование.
ЗППП, вызывающие боль во время полового акта
Заболевания, передающиеся половым путем (ЗППП) часто вызывают ряд неприятных симптомов при близости у обеих полов.
Для оберегания и защиты организма следует пользоваться средствами контрацепции, а если заражение уже случилось, то до полного восстановления нужно исключить интимную связь. При ЗППП у больных пропадает желание по причине зуда и жжения.
Основные патологии, вызывающие боль во время полового акта:
- Гонорея – заболевание вызвано инфицированием гонококками. Острое течение болезни характеризуется схватками внизу живота, резями при оттоке мочи и гнойными обильными выделениями. Больные ощущают рост температуры и лимфоузлов. Интимный контакт вызывает сильный дискомфорт и становится невозможным. Без лечения начинается хроническая фаза, которая длительное время не проявляется и представляет серьезную опасность для здоровья.
- Хламидиоз – патология появляется при заражении хламидиями. Больные замечают обильную нефизиологическую слизь из половых органов, с гнилостным запахом. Образуется боль при половом акте у обоих полов и дискомфорт внизу живота. Основная опасность в заболевании Рейтера, спайках и бесплодии.
- Уреаплазмоз – бактерии поражают слизистую влагалища, но считаются условно-патогенными. У здоровых людей они не провоцируют дискомфорт, а при нарушении кислотности микрофлоры образуются сильные выделения с неприятным запахом, боли во влагалище и брюшной полости.
- Кандидоз или молочница – развивается при активности грибов кандида, которые есть в микрофлоре у любого человека. Заболевание характеризуется белыми творожными выделениями на половых органах с кислым запахом, слизистая отекает и краснеет. Во время соития ощущается жжение и зуд, которые сохраняются после секса.
- Микоплазмоз – патология провоцируется патогенными бактериями. После инфицирования появляется ряд неприятных ощущений при совокуплении и мочеиспускании, дополнительно образуются выделения прозрачной слизи, схватки в брюшной полости и жжение внутри влагалища.
- Трихомониаз – ЗППП начинается при попадании в организм трихомонада. Характеризуется слизью желтого цвета из внешних половых органов, дополняется зудом, отечностью и болями.
Определение точного возбудителя возможно после ряда тестов, сдачи анализов и общего обследования. Дополнительно доктора проводят исследования, позволяющие определить восприимчивость микроорганизмов к активным веществам лекарств. Это позволяет правильно подобрать курс терапии, которая за короткое время улучшит состояние, и восстановит здоровье.
К какому врачу обратиться?

Для проведения диагностики и дальнейшей терапии потребуется обращаться к гинекологу, урологу или венерологу. Доктора сделают тщательный анализ организма, проведут визуальный осмотр пораженных органов, пальпацию. Среди дополнительных мер для обследования выделяют:
- Проведение тестов на инфекции. Для этого берется мазок и другие биологические материалы, проводится ПЦР-диагностирование.
- Пациента направляют на УЗИ малого таза для определения гинекологических болезней.
- У женщин проводят кольпоскопию и вульвоскопию, которые помогают осмотреть шейку матки, слизистую оболочку, влагалище. Результаты укажут на возможную патологию тканей.
- Гистероскопия – обследование при помощи специальной аппаратуры, которая назначается при подозрении на эндометриоз.
- Лапароскопия – проводится при наличии спаек.
После сбора результатов анализов и других диагностических данных, врачи могут установить диагноз и лечение.
Лечение
Чтобы убрать боль во влагалище во время полового акта необходимо точно знать первопричину. При воспалительных процессов врачи назначают антибиотики, которые будут полезны против определенных видов возбудителей. Если ощущения сильно выраженные, увеличивается температура, то в дополнение нужно принимать жаропонижающие лекарства и обезболивающие.
Чаще прописываются противовоспалительные средства нестероидного типа в форме свечей или таблеток. К примеру, положительные результаты дают медикаменты на основе:
Восстанавливать микрофлору можно свечами, таблетками или гелями. При грибковых видах возбудителей используются антимикотики локального использования. Если боль при совокуплении образуется из-за миомы, кисты, кондилом или других образований, тогда без оперативного лечения хирургическим путем не обойтись.
Проблемы психологического характера устраняются при помощи курса психотерапии, массажа и гимнастики для мускулатуры малого таза. На протяжении лечения рекомендуется применять лубриканты. Все сбои вызваны эмоциями и блоками, которые пациенты самостоятельно создают в голове. За счет напряжения мышц начинает развиваться патологический круг, приводящий к сбоям циркуляции крови, застойным процессам и дистрофии в гениталиях.
В результате венозного застоя может быть гормональный сбой, который осложнится миомой матки или эндометриозом. В случае диабета у пациента потребуется дополнительно обратиться за помощью к эндокринологу. Он определит препараты, которые будут нормализовать уровень сахара в крови. Боль при половом акте у женщин с менопаузой или постменопаузой лечатся гормональными средствами, которые восстанавливают баланс.
Лучшее лечение любой патологии – профилактические меры. Основные правила:
- На регулярной основе проходить осмотр у уролога или гинеколога, что поможет своевременно увидеть и вылечить внутренние изменения, инфекции или развитые болезни.
- Исключить использование тесного, синтетического белья.
- Следить за личной гигиеной, особенно тщательно соблюдать ее в летнее время.
- Применять лубриканты, которые уберут дискомфорт во влагалище при половом акте, и улучшат скольжение.
Конкретные меры терапии, профилактики и особенности питания указывает лечащий врач. Методы определяются по результатам анализов, общего состояния пациентов и второстепенных болезней.
Заключение
Провоцировать болевые ощущения при половом акте могут разные причины, от органических до психологических. Кроме описанных факторов вызвать дискомфорт может эндоментриоз, варикоз органов малого таза, невралгия и другие особенности. В некоторых случаях неприятные ощущения будут нормой, но бывает это редко, поэтому нужно сразу обращаться к докторам для проведения обследования и дальнейшего лечения, исходя из точного диагноза.
ТОП-5 проверенных клиник венерологии
Источники
Молочница сама по себе хоть и не опасная, но крайне неприятная болезнь: постоянный зуд в месте ее появления, выделения с неприятным кислым запахом доставляют обладателю немало проблем. Здесь уже не до интимных отношений – секс при молочнице доставляет скорее неприятные ощущения, нежели удовольствие. Почему в этот период нежелательно иметь интимные отношения?
Можно ли заниматься сексом при молочнице?
В острой форме молочница проявляется во всей красе: грибки рода Candida локализируются на слизистых человека, разрастаются, занимая все большую площадь обитания. Если это происходит на половых органах, секс во время молочницы всегда причиняет боль зараженному человеку.

Почему возникают болевые ощущения при половом контакте? Дело в том, что грибок, покрывая стенки влагалища или головку мужского органа, плотно соединяется со слизистой. Во время близости происходит ее истирание вместе с белым налетом, образуются микротравмы, появляются следы крови.
Кандидой можно заразиться половым путем, но только в случае, если возлюбленный имеет слабое здоровье или иммунодефицит. Здоровому человеку с сильным иммунитетом болезнь не представляет опасности, а появившиеся симптомы не являются препятствием для любовных отношений, однако, во избежание попадания инфекции, стоит воздержаться от интимной близости до момента выздоровления.
Почему после полового акта появляется кандидоз?

Чаще всего генитальная молочница после секса появляется у представительниц прекрасного пола. Ее симптомы в виде зуда и обильных выделений заметны уже на 3 сутки после близости. Причин может быть несколько. Самая распространенная – использование контрацептивов. Как известно, оральные контрацептивы изменяют гормональный фон, и грибок может появиться вследствие его изменения.
Некоторые женщины после незащищенного полового акта, чтобы защититься от нежелательной беременности, используют сильнодействующие гормональные средства, например, таблетки Постинор. Этот препарат наносит сильный удар по гормональному фону, что незамедлительно спровоцирует кандидоз. Но не только сильные гормоны отрицательно сказываются на микрофлоре – постоянный прием оральных контрацептивов также меняет флору внутри, способствуя молочнице.
В группу провокаторов входят и презервативы. Покрытые специальной смазкой для уничтожения сперматозоидов, они не только защищают от наступления беременности, но убивают и полезные лактобактерии (защитники микрофлоры). Секс с презервативом по той же причине негативно влияет на лечение местными препаратами, увеличивая продолжительность и снижая его эффективность противогрибковой терапии.
Бывает так, что один из партнеров с более сильным иммунитетом является носителем грибка, у него отсутствуют явные симптомы заболевания, второй же из-за проблем со здоровьем постоянно заражается от первого. В этом случае требуется одновременное лечение обоих противогрибковыми препаратами до полного выздоровления и в этом случае сексом заниматься нельзя во избежание рецидива.
Передается ли молочница через оральный и анальный секс?
Практикуя анальный секс, нельзя допускать поочередного проникновения члена во влагалище и анальное отверстие во избежание появления анального кандидоза. Он опасен тем, что человек, испытывая сильный зуд в области заднего прохода, расчесывает эту область, появляются ранки, в которые легко попадает инфекция. Расчесывание может привести к более серьезному осложнению – парапроктиту. Болезнь представляет собой воспаление тканей, окружающих прямую кишку, их нагноение. Чтобы не допустить опасных проявлений анального секса, необходимо пользоваться презервативом.
Через сколько можно заниматься любовью после лечения?

Заниматься любовью во время молочницы можно, но не желательно. При одновременной терапии пара должна избегать близости, чтобы не допустить повторных заражений.
Сколько же времени должно пройти, чтобы наладить полноценную сексуальную жизнь? Для начала нужно разобраться, как сильно развилось заболевание. Если болезнь протекает в легкой форме, то понадобится около 5-ти дней для противогрибковой терапии, при запущенной стадии – до двух недель. Считается, что излечение происходит тогда, когда отступают явные признаки кандидоза. После проведенной терапии необходимо сдать повторный анализ на наличие грибков Candida и, если он в норме, можно заниматься любовью уже через неделю.
Этого времени достаточно для восстановления микрофлоры слизистой, а прием пробиотиков ускорит этот процесс. Дольше всех лечится хроническая форма кандидоза. Она представляет собой вялотекущий процесс, который иногда сопровождается рецидивами. В этом случае для окончательной победы над заболеванием требуется длительная медикаментозная терапия, которая может длиться несколько месяцев.
Кому из партнеров стоит опасаться?
На первый взгляд кандидоз кажется несерьезным заболеванием. На самом деле опасность заключается не только в возможном заражении партнера – при неправильном лечении или несоблюдении правил он коварен осложнениями:
- Для женщин и мужчин представляет опасность незащищенный половой контакт с ненадежным или малознакомым партнером. Уязвимая, пораженная грибком слизистая легко травмируется, повышается риск занести инфекцию или венерическое заболевание.
- При половом акте становится возможным занести инфекцию в мочевыводящие органы, тем самым провоцируя воспаление – цистит.
- Ради своего здоровья и будущего ребенка женщина должна приложить все усилия, чтобы вылечить заболевание до периода зачатия. Опасность заключается в том, что кандидоз может быть причиной выкидыша или преждевременных родов, он легко передается внутриутробно или во время родов при прохождении через инфицированные пути матери. У зараженной женщины во время родов увеличивается риск разрыва шейки матки, а в послеродовом периоде может стать причиной образования спаек, появления эндометрита.
- У мужчин грибок Candida может привести к уретриту и простатиту. Опасность уретрита заключается в том, что заболевание может перейти на почки, вызывая воспалительный процесс (грибковый пиелонефрит). Простатит (воспаление предстательной железы) приводит к бесплодию, становится причиной импотенции.
Каждый выбирает для себя сам – заниматься любовью или отложить приятные моменты на потом. При этом нужно учитывать следующую закономерность: молочница без секса лечится быстрее и эффективнее. Это как раз тот вариант, когда есть смысл ненадолго воздержаться от половой близости и получить эффективное лечение, чем потом длительное время избавляться от запущенной или хронической формы кандидоза, или еще хуже, бороться с его последствиями.

Причины возникновения молочницы
Грибковая инфекция развивается по многим причинам. Но суть — в нарушении микрофлоры слизистых оболочек. Все они известны современной медицине. В этот перечень входят:
- длительная антибиотикотерапия (многие антибактериальные средства сами разработаны на грибковой основе, например, пенициллин);
- нарушения работы иммунной системы — дефицит иммунитета;
- недавние инфекционные заболевания (в том числе и поражения желудочно-кишечного тракта);
- использование гормональных контрацептивов;
- сахарный диабет;
- нехватка витаминов;
- недостаточное соблюдение гигиены женской половой сферы;
- менопауза;
- наличие лишнего веса.
Все эти факторы бывают причиной нарушения бактериального баланса в организме. То есть попросту одних микроорганизмов становится меньше, а других больше. Это и приводит к появлению кандидоза со всеми вытекающими последствиями.
У болезни есть и другие причины. Одна из них – беременность. Когда мать вынашивает ребёнка, её иммунитет снижается. Он не может полноценно противостоять грибку.
Также болезнь провоцируют противозачаточные препараты на основе гормонов. Так что придётся ответственно подходить к выбору контрацептивов. Нельзя покупать первые попавшиеся таблетки из рекламного ролика или по совету лучшей подруги. Придётся проконсультироваться с доктором, чтобы избежать неприятностей.

Определение молочницы и причины
Болевые ощущения и другие признаки кандидоза
При молочнице у женщин происходит поражение организма грибком. Обычно это дрожжевые грибки рода Candida. Когда на организм действуют неблагоприятные факторы, инфекция получает подходящие условия и питательную среду для развития. Вот почему болезнь называется кандидозом. Её основные симптомы:
- Слизистые выделения из наружных половых органов, напоминающие творог. В слизи можно увидеть белые комочки.
- Неприятный запах, напоминающий кефир.
- Ощущение сухости слизистой оболочки влагалища.
- Боли при молочнице — жжение, зуд, неприятные ощущения в нижней части живота.
Боли внизу живота при молочнице возникают в процессе мочеиспускания или полового акта. Неприятные ощущения при занятиях сексом становятся следствием пересушенных слизистых оболочек. Боли во время мочеиспускания связаны с раздражающим действием мочи на эпителий.
Очень многие пациентки говорят, что их беспокоят болевые ощущения внизу живота или в области поясницы. Чтобы выяснить причины этой ситуации, следует посетить гинеколога.
Разновидности болевых ощущений при кандидозе
Медики выделяют два типа болей при грибковом поражении женских половых органов:
- Общие. Сильные ноющие боли. Их локализация – органы малого таза. Обычно это крестец и бока. Иногда неприятные ощущения сопровождаются тошнотой и рвотой. Также бывают выделения коричневого цвета. В некоторых случаях повышается температура тела.
- Локализованные. Тянущие болевые ощущения. Обычно при такой форме молочницы выделения из влагалища белого цвета. Особенность – неприятный запах.
Если заболевание протекает в острой форме, клиническая картина начинает стремительно прогрессировать. Боли в такой ситуации усиливаются. При этом дискомфорт во время молочницы чувствуется периодически, а не постоянно.
Если Вы заметили у себя эти признаки, визита к врачу не избежать. Нужно поставить правильный диагноз и получить адекватное медикаментозное лечение. Тогда больная сможет распрощаться со своей проблемой.
Другие причины болей в области малого таза
Медицина знает признаки различных болезненных состояний. Они описаны в специализированных справочниках. Это касается и гинекологических проблем. Иногда неприятные ощущения внизу живота появляются из-за предменструального синдрома. При этом одновременно болят бок и поясница. Но это общий симптом многих недомоганий. Поэтому нужно уточнить причину проблемы. Бывает, что у женщины нижняя часть живота болит вследствие:
- маточного кровотечения дисфункционального характера;
- вируса папилломы;
- беременности – маточной и внематочной;
- бактериальных поражений влагалища — вагинозов;
- молочницы (собственно дрожжевого инфицирования);
- недержания мочи;
- онкологических поражений шейки матки;
- воспаления уретры;
- длительного приёма антибиотиков;
- снижения иммунитета;
- нехватки витаминов;
- туберкулёза (палочка Коха способна поражать не только лёгкие и кости, но и половые органы);
- спаек в малом тазу;
- кистозных образований, включая поликистозы;
- воспалительных процессов в придатках.
Иногда неприятные ощущения внизу живота появляются из-за инфицирования женщины трихомонозом, гонореей, хламидиозом. Подобные патологии нужно незамедлительно лечить.
Поэтому не нужно пытаться определить причину проблем самостоятельно. Это должен сделать врач. Именно он подскажет, что спровоцировало сильные боли ниже пупка.
Как лечить молочницу
Вне зависимости от того, есть ли боли при молочнице, эту болезнь нужно лечить. Даже если Вы раньше болели кандидозом, сходите к гинекологу. Вам нужно знать точный диагноз и исключить другие недомогания, особенно венерические заболевания и онкологию.
К тому же адекватное лечение возможно только при получении правильного диагноза. Если женщина заподозрила у себя молочницу, ей нужно выполнить некоторые правила перед походом к врачу. Главное — половой покой. Иначе грибком запросто можно заразить мужа: болезнь передаётся в том числе и половым путём. И у мужчин грибковая инфекция протекает не менее неприятно, чем у дам.
Чтобы продезинфицировать больные места и облегчить боль, можно пользоваться раствором фурацилина. Это недорогое и действенное средство. Мыло только усиливает неприятные ощущения.
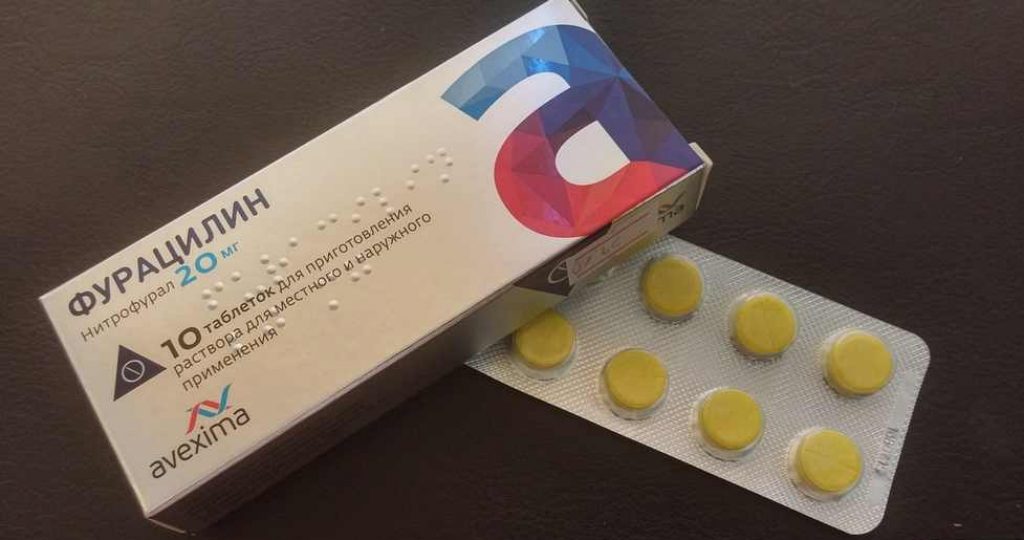
Раствор фурацилина для облегчения боли при молочнице
Очень важно, чтобы женщина прислушивалась к рекомендациям гинеколога. У медика есть богатый опыт в лечении таких недомоганий, поэтому ему несложно составить подходящую Вам схему терапии.
Все грибковые болезни, включая молочницу, можно лечить в т. ч. и лекарствами на натуральной основе. Их преимущество заключается в отсутствии аллергических реакций и небольшом количестве противопоказаний. На этом основана методика Ирины Кравцовой.
Можно воспользоваться рецептами народной медицины. Но их нужно сочетать с традиционными лекарствами из аптек. Народное лечение может быть лишь дополнением к терапии, назначенной врачом. Между прочим, с болью прекрасно справляется ванна с содой.
Чтобы организовать её, на каждый литр тёплой кипячёной воды нужна 1 ч. л. пищевой соды. Со временем можно увеличивать дозу, но постепенно. Также можно прибавить ещё литр воды и 1 чайную ложку спиртового раствора йода.
Это довольно эффективная терапия. Но у неё есть существенный недостаток: она повреждает слизистые оболочки женских половых органов. Поэтому по поводу народных методов нужно посоветоваться с врачом.
Популярность в народе приобрело и другое средство. Нужно пить морковный сок каждый раз перед едой. Это делается в течение нескольких календарных недель.

Морковный сок полезен женщинам во время молочницы
Ежедневно нужно выпивать 350 мл (большую чашку) этого полезного напитка. Кроме того, необходимо повышать сопротивляемость организма. Для этого можно пользоваться специфическими таблетками или обратиться к рецептам народной медицины. Здесь также есть множество эффективных способов.
Диета при вагинальном кандидозе
Использование лекарств — не единственная мера, способствующая выздоровлению женщины. Даме обязательно придётся соблюдать диету. Стоит отказаться от:
- пива;
- кондитерских изделий;
- выпечки;
- уксуса и содержащих его блюд.
Все эти продукты усиливают проявления кандидоза и затрудняют лечение. Хотя больным полезны каши из круп, а также блюда из овощей и фруктов. Очень хорошо, если женщина ест молочную продукцию: молоко, сливки, творог, сметану, кефир. Правильное питание позволит восстановить микрофлору организма и надолго забыть о проблеме.
Читайте также:


