Прыщики молочница у грудничка
На фоне активного размножения грибковой микрофлоры развивается заболевание, называемое молочницей. Поскольку болезнь обычно вызывает грибок Candida, недуг носит название кандидоз. Заболевание может поражать детей, в том числе и только что появившихся на свет. В последнем случае диагностируют кандидоз у новорожденных. Молочница у таких маленьких детей выражается целым рядом характерных симптомов и может приводить к опасным осложнениям.
Причины появления болезни
В 75 процентов случаев микозов у только что родившихся детей причиной недуга являются грибы рода Candida albicans. Остальной процент грибковых болезней приходится на долю других разновидностей грибов Кандида. Все виды этих микроорганизмов могут продуцировать вредные токсины, а те разновидности грибов, которые выделяют самые агрессивные токсины, обычно вызывают генерализованные процессы в организме. Также существуют госпитальные штаммы этого грибка, которые тяжелее всего поддаются лечению.
Инфицирование новорождённых происходит контактным путем. Способы заражения следующие:
- Чаще всего это происходит во время рождения малыша, когда он проходит по инфицированным родовым путям.
- Реже заражение случается во внутриутробный период, когда малыш заглатывает инфицированные околоплодные воды. Сюда инфекция может попадать из влагалища восходящим путем.
- Заражение ребенка может произойти после рождения в больнице. При этом инфекция передается с руками медицинского персонала, пленками, интубационными трубками, сосками, катетерами и аппаратами ИВЛ.
- Кроме этого, источником грибка может быть грудное молоко.
- Если у младенца кандидоз, то инфицирование других детей происходит через инструменты и предметы ухода.
Важно! Вторичный кандидоз развивается на фоне пеленочного дерматита и некоторых видов хронических дерматитов. Если лечение местными глюкокортикоидами неэффективно, то необходимо исключить вероятность вторичного грибкового инфицирования.
Среди предрасполагающих факторов появления инфекции можно назвать следующие:
- длительная антибактериальная терапия с применением препаратов широкого спектра;
- внутрисосудистые катетеры;
- лечение глюкокортикоидными медпрепаратами;
- эндотрахеальная интубация на протяжении длительного времени;
- повреждение целостности слизистых и кожных покровов (хирургическое вмешательство, раны, ожоги, язвы, эрозии);
- сахарный диабет у мамы малыша;
- низкий вес во время рождения;
- если во время парентерального кормления вводилось слишком много глюкозы и жиров;
- наследственные и приобретенные иммунодефицитные состояния, а также сепсис;
- врожденные эндокринные заболевания (гипопаратиреоз, диабет, дисфункция надпочечников);
- срыгивание и рвота на фоне орального кандидоза.
Стоит понимать, что грибок Кандида относится к категории условно-патогенной флоры, то есть в небольшом количестве он может присутствовать на слизистых и коже даже у здоровых людей. У новорожденного ребенка кандидоз может проявляться в виде вторичной инфекции во время тяжелых инфекционных заболеваний.
Стоит знать! Большое значение для появления кандидоза у ребенка имеет неправильное питание мамы во время беременности.
Иногда у грудничков кандидоинфекция может поражать большие участки и распространяться на соседние органы. Однако такие висцеральные формы недуга возникают при гематогенной локализации инфекции (в крови). Грибы могут оседать в мозге, легких, селезенке, почках и печени, вызывая формирование абсцессов. Однако главным условием для развития такого недуга является наличие приобретенного или врожденного дефекта развития.
Общие симптомы

Кандидоз у новорожденного может проявляться следующими общими характерными симптомами:
- На пораженной слизистой оболочке появляется характерный плотный беловатый налет. При этом формируются белые пятна и бляшки, покрытые более плотным слоем. Если при помощи ватной палочки удалить налет, то под ним откроются кровоточащие мелкие язвочки. Именно через них в организм малыша проникают опасные инфекции.
- При кандидозе ребенок ощущает боль и дискомфорт. А него пропадает аппетит, он начинает плохо спать, становится капризным и беспокойным. Малыш отказывается от груди, поскольку при сосании из-за язвочек он ощущает боль.
- Если недуг не лечить, то со временем присоединяется гипертермия. Температура поднимается только в очень запущенных случаях и требует назначения лекарств для снижения жара.
Клиника молочницы зависит от стадии прогрессирования заболевания. Так, выделяют несколько стадий поражения:
- Легкую молочницу можно отличить по формированию небольших пятнышек на слизистых оболочках во рту. Это плотные творожистые бляшки, под которыми при попытке их снять открывается участок покрасневшей слизистой. На этой стадии недуг не доставляет малышу никакого дискомфорта и боли.
- Для средней стадии кандидозного поражения слизистых характерно разрастание бляшек. При этом творожистый налет покрывает всю слизистую оболочку. При этом малыш ощущает дискомфорт, поэтому плохо спит и отказывается от приема пищи.
- Тяжелая стадия характеризуется отхождением бляшек от слизистой оболочки. На этом месте открываются кровоточащие язвы. Обычно грибковыми микроорганизмами поражены на только язык и небо, но и щеки, десна, губы и миндалины. На этой стадии у малыша может подниматься температура. Также наблюдаются симптомы дисбактериоза кишечника. Шейные лимфоузлы увеличены. При этом новорожденный может быть либо слишком вялым, либо слишком беспокойным.
Клинические проявления
У новорожденных диагностируются следующие клинические формы недуга:
- приобретенный кандидоз кожи и слизистых;
- врожденные формы;
- висцеральная разновидность;
- кандидосепсис.
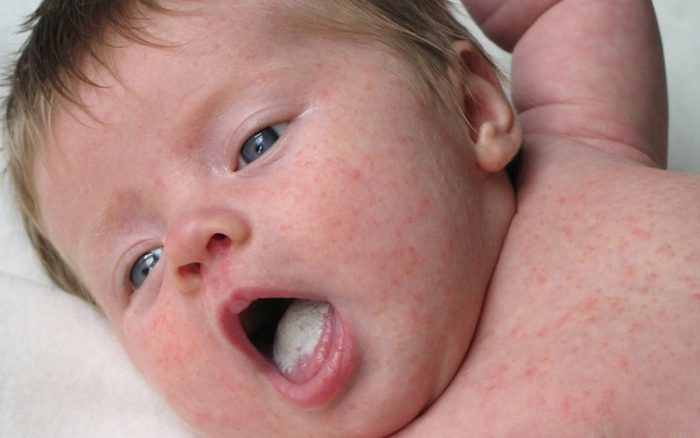
Самая распространенная форма кандидоинфекции – это кандидозный стоматит. Обычно источником инфекции является мать, у которой грибок может жить в кишечнике или половых органах. Также инфицирование может произойти через предметы ухода. Обычно недуг проявляется на 8-9 сутки после рождения. При этом на слизистых губ, щек, десен, небе, глотке и языке появляется беловато-серый или белый творожистый налет. Его удаление происходит с трудом, но на месте его снятия нет кровоточащих язвочек.
Еще одна форма недуга – пеленочный дерматит. Кожная кандидоинфекция диагностируется почти у 6 процентов новорожденных. При этом на коже малыша появляются папулы, везикулы и пустулы, которые локализуются вокруг пупка, ануса, на ягодицах, в подмышечных, шейных или паховых складочках, между пальцами или вокруг половых органов. Кожа обычно гиперемирована.
Внимание! Провоцирующим фактором для развития пеленочного дерматита являются опрелости.
Очаги инфекции могут сливаться или покрываться язвами. Однако эрозий и кровоточивости при этой форме недуга не бывает. Обычно источником инфицирования служат фекалии малыша. Устойчивые трудно поддающиеся лечению формы пеленочного дерматита обычно возникают на фоне иммунодефицитных состояний и патологий эндокринного характера.
Также известные следующие формы кожно-слизистого кандидоза новорожденных:
- Вульвовагинит. Недуг обычно сопровождается сильным отеком, покраснением и зудом. Также характерно шелушение, сухость и появление сателлитных пустул, которые формируют характерный кружевной рисунок. Нередко на слизистой образуются трещины. Диагностика основана на выявлении возбудителя инфекции под микроскопом или в посевах культуры.
- Баланопостит характеризуется беловатым налетом и характерными выделениями, которые появляются на фоне отечности препуциальной складки.
- Паронихии. В этом случае инфекция поражает ногтевые валики. Для недуга характерна отечности в этом месте, гиперемия, припухлости, а также скопление гноя из-за присоединения бактериальной инфекции.
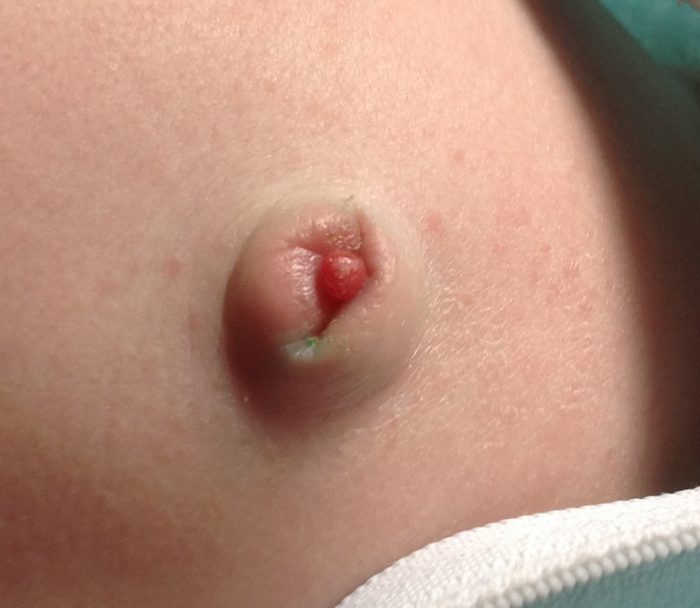
Чаще диагностируется при недостаточности веса новорожденного. Обычно инфекция проявляется в поражении кожных покровов и легких. Для этой формы характерны гранулемы пуповины – это желтовато-серые множественные папулезные высыпания вокруг пупка. Недуг проявляется на третьи сутки после рождения в виде полиморфной сыпи на гиперемированных покровах конечностей и туловища. Для высыпаний характерна определенная стадийность:
- сначала это сыпь в виде пятен;
- затем формируются пузырьки;
- после вскрытия пузырьков образуются эрозии.
Существует несколько причин появления врожденного кандидоза:
- Использование матерями до беременности механических противозачаточных средств.
- Рецидивирующий хориоамнионит.
- Длительный безводный промежуток во время родов.
Важно! Если своевременно не провести специфическое лечение новорожденных с легочными проявлениями кандидоинфекции, то дети быстро умирают.
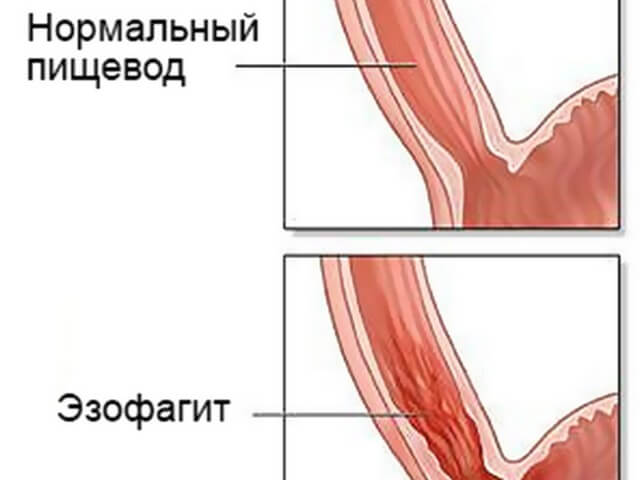
Сюда относят следующие разновидности заболевания:
- Грибковое поражение пищевода (эзофагит). Обычно возникает на фоне кандидозного стоматита при кормлении через зонд. Проявляется в отказе от пищи, трудностях с глотанием, рвоте, цианозе во время кормления, срыгивании.
- Энтероколит возникает реже и встречается после хирургического вмешательства. Проявляется жидким водянистым стулом с примесью крови, вздутием живота, отставанием в весе.
- Гепатит. Это проявление системного кандидоза или осложнение энтероколита. Может появиться механическая желтуха. В печени возникают микроабсцессы и гранулемы.
- Легочный кандидоз. Для такой формы пневмонии характерно появление вязкой желтовато-белой мокроты, приступообразный кашель, расстройство дыхания, одышка, высокая температура, рвота, отказ от еды.
- Сердечно-сосудистый. В сосудах обнаруживаются инфицированные тромбы. При поражении мелких сосудов присутствуют симптомы васкулита, сыпь на животе, лице и вокруг суставов.
Также встречается кандидоз глаз, мочевыделительной системы, грибковый артрит, остеомиелит и поражение ЦНС. Что касается кандидосепсиса, то у доношенных детей он диагностируется очень редко. Для него характерны те же симптомы, что и для бактериального сепсиса.
Обзор
Молочница у детей — это распространенное и, как правило, легкое заболевание, вызываемое грибком, которое обычно развивается в ротовой полости и называется кандидозным стоматитом. Чаще всего оно встречается в возрасте до двух лет.
Молочница наиболее распространена среди младенцев в возрасте около четырех недель, но может развиться и у детей более старшего возраста. Преждевременно рожденные дети (раньше 37 недели беременности), имеют повышенный риск развития молочницы новорожденных.
Главным симптомом молочницы является появление одного или нескольких белых прыщиков или пятен во рту ребенка. По виду пятна могут напоминать творог. Прочие симптомы молочницы у детей включают в себя:
- отказ от груди или нервозность, когда вы прикладываете ребенка к груди;
- белесый цвет слюны.
Для лечения молочницы существуют несколько противогрибковых гелей. Перед использованием этих гелей необходимо проконсультироваться с педиатром или фармацевтом, так как некоторые из них не подходят для очень маленьких детей.
Если вы кормите ребенка грудью, а у него развилась молочница во рту, он может заразить вас. Болезнь может поразить ваши соски и грудь, это называется молочницей сосков. Симптомы молочницы сосков включают в себя:
- боль при кормлении грудью, которая может не проходить после завершения кормления;
- потрескавшаяся, шелушащаяся или чувствительная кожа сосков и ареол (темной области вокруг соска).
Вам могут прописать противогрибковый крем, например, миконазол. Вам следует наносить этот крем на соски после каждого кормления и удалять его остатки перед следующим кормлением. При тяжелой молочнице сосков вам могут порекомендовать противогрибковые таблетки.
Симптомы молочницы у детей
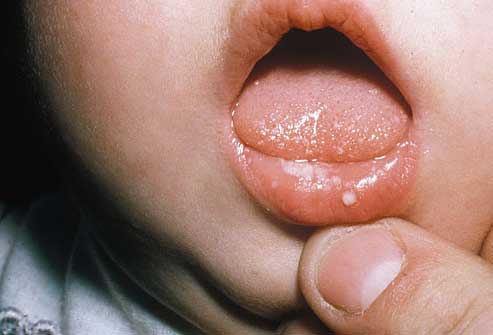
Симптомы кандидоза полости рта у детей могут включать в себя появление одного или нескольких белых прыщиков или пятен во рту ребенка или вокруг него. Они могут иметь желтый или кремовый цвет и напоминать творог. Они также могут срастаться и образовывать более крупные бляшки.

Молочница у грудничка изображена на фото справа. Вы можете обнаружить такие пятна в следующих местах:
- на деснах вашего ребенка;
- на небе;
- на внутренней поверхности щек.
Эти пятна легко соскабливаются. Ткань под ними будет красной и воспаленной. Также она может кровоточить.
Пятна при молочнице во рту могут совсем не беспокоить вашего ребенка. Но если они болят, ребенок может отказываться от еды.
Прочие признаки и симптомы молочницы у новорожденных включают в себя:
- белесый цвет слюны ребенка;
- беспокойство при прикладывании к груди (ребенок постоянно отворачивается от груди);
- отказ брать грудь;
- медленный набор веса;
- потница.
У некоторых детей при молочнице наблюдается более обильное слюноотделение. При появлении признаков молочницы, обратитесь к педиатру. Если существуют сомнения по поводу диагноза, педиатр может взять мазок изо рта ребенка и отправить его в лабораторию на анализ.
Причины кандидозного стоматита у детей
Молочницу вызывают дрожжевые грибки под названием кандида белая. У здоровых людей данный грибок живет во рту и, как правило, не вызывает никаких проблем. Однако если уровень содержания грибка слишком сильно повышается, на слизистой оболочке рта может развиться инфекция.
У молочница у грудничков может развиться оттого, что их иммунитету необходимо время, чтобы полностью сформироваться, из-за чего они более уязвимы перед инфекцией. Кандидоз полости рта чаще встречается у преждевременно рожденных детей (рожденных раньше 37 недели беременности) по следующим причинам:
- их иммунитет не так силен;
- они не получили достаточного количества антител от своих матерей.
Молочница у детей также может развиться после приема антибиотиков. Это происходит оттого, что из-за антибиотиков сокращаются уровень содержания полезных бактерий во рту, что позволяет грибку разрастаться.
Если вы кормите грудью и принимали антибиотики для лечения какого-либо инфекционного заболевания, это могло сказаться на содержании полезных бактерий в вашем организме, из-за чего ваш ребенок может быть более подвержен развитию молочницы.
Кандидоз полости рта у детей редко развивается в результате несоблюдения правил гигиены.
Лечение молочницы у детей
Для лечения молочницы используют противогрибковые препараты. Если вашему ребенку меньше четырех месяцев, для лечения молочницы вам могут порекомендовать препарат под названием нистатин. Детям старше четырех месяцев, скорее всего, выпишут препарат под названием миконазол, так как при использовании миконазола есть небольшой риск того, что при неправильном нанесении препарата ваш ребенок подавится.
Нистатин — препарат в жидком виде (суспензия). Вы наносите лекарство прямо на пораженные участки с помощью пипетки (распылителя), прилагающейся к препарату. Нистатин обычно не имеет каких-либо побочных эффектов, и у ребенка не должно возникнуть сложностей с приемом.
Миконазол — это лекарственное средство в форме геля. Вы наносите его на пораженные участки чистым пальцем. Необходимо наносить небольшое количество геля и избегать нанесения геля глубоко во рту, чтобы ваш ребенок не подавился. В редких случаях после нанесения миконазола ребенка может вырвать. Этот побочный эффект, как правило, проходит самостоятельно и не является поводом для беспокойства.
Препараты против молочницы будут действовать особенно эффективно, если наносить их после того, как вы накормили или напоили ребенка. Продолжайте наносить лекарство в течение двух дней после того, как симптомы прошли, чтобы избежать возвращения инфекции. Если после семи дней лечения молочница у ребенка не проходит, обратитесь к своему педиатру.
Чтобы избежать повторного заболевания кандидозом, следуйте данным советам:
- регулярно стерилизуйте пустышки и любые игрушки, которые ребенок берет в рот;
- стерилизуйте бутылочки и прочее оборудование для кормления, особенно соски.
К какому врачу обратиться при кандидозном стоматите у ребенка?
С помощью сервиса НаПоправку найдите хорошего педиатра или неонатолога (если ребенку меньше месяца). Кандидоз полости рта у более взрослых детей может лечить врач стоматолог.
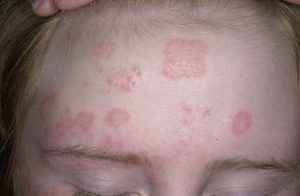
Одним из видов микоза является кандидоз на лице. Болезнь характеризуется высыпаниями, имеющими четкие края, вокруг наблюдается отслаивающийся эпидермис.
Поверхность высыпаний гладкая с беловатыми участками. Дерматологи различают 2 формы течения болезни: эритематозную и везикулярную.
Первая форма вызывает покраснение и отечность кожи, вторая – прыщи и волдыри. Течение болезни может быть: острым и хроническим.
Второй вариант возникает, как следствие острой формы кандидоза. Регулярные рецидивы болезни говорят о проблемах с иммунитетом. Хроническая форма диагностируется у тех, кто часто болеет.
Мелкие пузыри высыпаний при молочнице появляются вокруг рта. Среди симптомов пациенты выделяют сухость кожи, заеды и трещины в уголках губ. Если молочница часто рецидивирует, возможны аллергические реакции в виде пораженных экземой век. Веки становятся отечными, зудят, покрываются пузырьками. В случае присоединения инфекции возможно начало экземы и эритродермии.
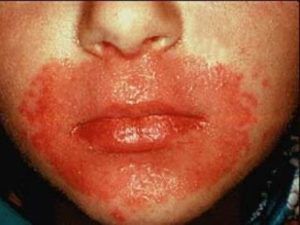
Часто кандидоз кожи лица проявляется хейлитом – поражением складки у губ. Причина – в контакте со слюной. Воспаленная кожа покрывается белым налетом, после удаления которого открывается красная поврежденная кожа. Мокнущие эрозии на коже лица могут объединяться, образуя очерченные очаги поражения с эритематозными пятнами по сторонам.
У мужчин молочница на лице проявляется в виде кандидозного фолликулита. Вызывают болезнь мази, содержащие кортикостероиды. Кожа в области усов и бороды поражается часто, по виду напоминает фурункулез, дерматит или импетиго.
В семействе Candida насчитывается свыше 130 разновидностей грибков, из которых опасность для человека представляют около 10. Часто развитию кандидоза на коже способствует грибок Candida albicans, реже заболевание вызывает грибок C. Parapsilosis, и совсем редко — C. Krusei и C. Glabrata. Перечисленные патогенные микроорганизмы способны поражать не только кожу лица, но и стопы, руки, ноги, ногти, волосы, слизистые оболочки.
Если грибкам удастся попасть в кровь, это провоцирует системный кандидоз – опасное для жизни заболевание. Важно вовремя диагностировать проблему и сразу приступать к ее устранению.
Причины кандидоза на лице
Факторы, вызывающие молочницу на коже лица, аналогичны тем, что провоцируют грибок на других участках тела. Все причины можно разделить на 2 типа – внутренние и внешние.
К внутренним относят патологии эндокринной системы, сахарный диабет, авитаминоз, послеоперационный период после сложных вмешательств (операции на легких, сердце, ЖКТ), алкогольную интоксикацию, заболевания ЖКТ, СПИД.
Также в группе риска находятся люди с онкологическими болезнями, проходящие терапию, длительно принимающие антибиотики.
К внешним факторам относят производственные риски (когда на лицо может попасть щелочь, кислота, другие вредные вещества), пренебрежение личной гигиеной, наличие трещин и микротравм на коже.
Часто молочница диагностируется у домохозяек, контактирующих с водой и бытовой химией, у медицинских работников, у пожилых людей ввиду ослабленного иммунитета.
Диагностика кандидоза
В ходе приема врач осматривает пораженную кожу, выслушивает жалобы пациента, предполагает причину болезни, но не ставит диагноз. Чтобы подтвердить или опровергнуть подозрения врача следует сдать соскоб пораженной кожи в лабораторию для исследования под микроскопом.
В лабораторных условиях могут применять методы ИФА, ПЦР. Важно установить количество грибков в соскобе, поскольку это позволит оценить степень поражения. Если пациент долго лечит болезнь, а результатов нет, то нужно будет сдать дополнительные анализы.
Это нужно, чтобы дифференцировать молочницу от других болезней со схожей симптоматикой. Нужно исключить экзему, псориаз, паршу, герпес, эритематозную волчанку, себорейный дерматит.
Лечение кандидоза на коже лица
Правильное лечение кандидоза на лице и теле подразумевает комплексный подход. Только тогда можно рассчитывать, что молочница скоро пройдет и не вернется в скором времени. Важную роль играет установление причины, вызвавшей активность грибка.
Причину нужно не только определить, но и устранить. После этого можно вплотную заниматься лечением от грибка.
Курс лечения включает 3 основных направления:
- Устранение грибка. С этой целью часто назначают мази, содержащие жидкость Кастеллани, борную кислоту, риванол.
- Нормализацию микрофлоры с помощью лактобактерий.
- Лечение основных заболеваний, вызвавших снижение защитных сил организма.
Среди противогрибковых медикаментов врач может выбрать нистатин и его аналоги, леворин, натамицин, амфотерицин В, а также препараты группы азолов (клотримазол, флуконазол).
Локальные средства применяют с параллельным воздействием на организм изнутри. Для этого лекарства подбирает врач, учитывая возраст и общее состояние больного. При сильных проявлениях зуда могут быть назначены лекарства, уменьшающие неприятные симптомы.
Назначенные врачом мази, растворы нужно применять регулярно, не пропуская ни одного раза. Обычно терапия подразумевает обработку пораженных участков несколько раз в день.
Острая форма молочницы лечится за 7-10 суток. Для укрепления иммунитета и во избежание рецидивов назначаются витамины. Особое значение имеют: никотиновая кислота, витамины группы В, аскорбиновая кислота.
Средства народной медицины от кандидоза на лице
Помимо медикаментозного лечения врач может рекомендовать действенные рецепты народной медицины, которые применяют параллельно с основными препаратами.
Простой и дешевый вариант – обрабатывать очаги поражения раствором соды, йода и воды. На 0,5 л кипяченой воды понадобится 1 ч.л. соды и 0,5 ч.л. йода. Раствор используется вместо умывания, уменьшает отечность и красноту, подсушивает мокнущие язвы.
Отвары лекарственных трав применяют в качестве растворов для умывания и примочек. Хорошую эффективность показали такие травы: ромашка, шалфей, чистотел, календула. Для приготовления отвара на 1 л воды берется 2 ст.л. травы.
Смесь доводится до кипения и настаивается около получаса. После раствор процеживают, остужают до комнатной температуры. Таким лечебным отваром можно смочить стерильный бинт и сделать компресс на пораженную грибком кожу.
Травы обладают противовоспалительным и антисептическим действием, восстанавливают кожный покров и создают неблагоприятные условия для размножения грибка.
Пораженную кожу можно смазывать кефиром, простоквашей. Находящиеся в них лактобактерии будут напрямую воздействовать на грибок.
Чтобы повысить количество витаминов в организме и укрепить здоровье, нужно пить соки в ассортименте – морковный, мультивитаминный, яблочный. Полезно заваривать корень женьшеня, шиповник. Важно включить в рацион овощи и фрукты, кисломолочные продукты.
Диета при кандидозе
При лечении молочницы любой локализации большое значение имеет правильное питание. На его основе формируется микрофлора организма.
У здорового человека грибки Кандида в норме всегда присутствуют, но правильный рацион и здоровый образ жизни позволяют удерживать колонию грибков в определенных рамках. При сбоях в питании возможно проявление дисбактериоза, микрофлора меняется по составу, а грибки получают свободу действий.
Следуя правилам здорового питания, можно ускорить выздоровление, предупредить появление кандидоза и других болезней.
Основные рекомендации дерматологов по питанию:
- снизить потребление сахара и быстрых углеводов, фастфуда и полуфабрикатов;
- ввести в рацион продукты, богатые витаминами и клетчаткой;
- обязательно ежедневно употреблять кисломолочные продукты (йогурт, ряженку, кефир, сметану и пр.). Не стоит останавливаться на конкретном продукте, грибки способны привыкать к определенному воздействию;
- жареное мясо и рыбу заменить блюдами, приготовленными в духовке, на пару, отварными;
- включить в меню чеснок, лук, красный перец, прополис;
- ограничить употребление горчицы, соевого соуса, кетчупа, алкоголя.
Среди мер профилактики есть рекомендации по ограничению контактов с носителями инфекции. Если кто-то из близких болеет грибком, все предметы и одежду нужно продезинфицировать. Пока больной проходит лечение, ему нужно выделить отдельные гигиенические принадлежности, посуду. В доме нужно часто делать уборку, дезинфекцию поверхностей.
Самолечение при кандидозе недопустимо. Лекарства, сроки лечения и дозировку препаратов должен назначать только специалист. Врач подбирает схему лечения, опираясь на результаты лабораторных анализов, общую картину болезни, состояние и возраст пациента, наличие противопоказаний.
Если среди причин, вызвавших кандидоз, есть ожирение, нужно сбросить избыточный вес, скорректировать рацион, потреблять больше овощей и кислых фруктов, мяса и рыбы, белковых продуктов. Обязательно нужно соблюдать гигиену, используя рекомендованные врачом средства.
Кисломолочные продукты обязательны для всех пациентов, кроме людей с непереносимостью лактозы. При правильной диагностике и грамотно составленной схеме терапии кандидоз быстро проходит, а если соблюдать меры профилактики, то не возвращается больше.

Вагинальный кандидоз у женщин: причины, симптомы и методы лечения

Мед от молочницы: как его необходимо использовать?
Кандидоз полости рта для детей грудного возраста является далеко не редкостью. Согласно статистике, около 20% новорожденных и грудных детей не раз перенесли эту грибковую инфекцию, но своевременное и адекватное лечение молочницы у младенца во рту позволяет быстро устранить неприятные симптомы и нормализовать биоценоз ротовой полости.
Симптомы молочницы у новорожденных во рту

Многие родители часто путают симптомы молочницы у новорожденных во рту с простым белым налетом, который обнаруживается сразу после кормления грудью или искусственной смесью.
Типичная псевдомембранозная форма кандидозного стоматита, или молочницы, как правило, имеет острое начало и чаще всего поражает внутреннюю оболочку щек, слизистую поверхность языка и реже – небо.
В зависимости от локализации инфекционного процесса различают такие формы болезни:
- Грибковый хейлит, когда Кандида поражает внешние уголки рта по типу заедов.
- Кандидозный глоссит, или изолированное поражение языка.
- Грибковый стоматит.
Клинические проявления молочницы новорожденного обычно начинают проявляться на 6-14 день жизни. Сперва появляются налеты в виде точек, которые со временем увеличиваются и не вызывают болезненных ощущений. Внешне напоминают вид свернувшегося молока или творожистого осадка, при поскабливании шпателем легко снимаются.
Нередко отмечаются только изолированные участки налетов, при которых общее самочувствие ребенка не нарушается, но в отдельных случаях возможно тотальное поражение слизистых ротовой полости, сопровождающееся беспокойством, необильными срыгиваниями, отказом от кормления и нарушением сна.
Изолированная молочница у новорожденных на языке характеризуется появлением на нем густого беловато-серого налета, который отторгаясь, обнажает не обильно кровоточащие ярко-красные участки слизистой (эрозии). Ребенок может быть капризным, раздражительным, отказываться от еды и иметь изо рта специфический кисловатый запах.
Симптомы молочницы у грудничка также зависят от степени распространенности процесса; классические признаки:
- Отечность и гиперемия эпителиальной оболочки ротовой полости.
- Мелкоточечные либо сливные высыпания на внутренней стороне губ и щек, языке, миндалинах.
- Налет по типу творожистого.
- Снижение аппетита или беспокойство в момент кормления.
- Выраженный зуд.
- Возможна кровоточивость десен.
- Слабость и капризность.
- В редких случаях незначительное повышение температуры тела.
- Неприятный запах изо рта кисловатого характера.
Определить, что это именно молочница у грудного ребенка во рту визуально достаточно просто: на фоне набухшей и красной слизистой оболочки определяются плотные беловато-серые участки налетов.

На языке они могут быть как единичными, так и покрывать всю его поверхность. Если произвести аккуратное мягкое поскабливание шпателем или маленькой ложечкой, то налеты легко отходят и обнажают мелкие неглубокие эрозии.
Лечение молочницы у младенцев во рту
Тактика лечения зависит от формы и степени тяжести заболевания, наличия сопутствующей патологии и первопричины недуга.
Для локализованного процесса применяют:
В случае распространенного, или генерализованного, кандидоза назначают:

Зачастую лечение молочницы во рту у грудничка основывается на использовании только местных препаратов и антисептической обработке ротовой полости:
Ранее использовали натрия тетраборат при молочнице у грудничков, но современные клинические протоколы рекомендуют воздержаться от применения этого средства в педиатрии ввиду его высокой токсичности.
При тяжелой форме лечение молочницы у новорожденных во рту подразумевает использование местных антисептиков и системных антимикотических препаратов. Их всего три: Амфотерицин B, Нистатин и Флуконазол, из которых чаще всего препаратом выбора является последний, поскольку он самый безвредный и безопасный, имеет как инъекционную, так и таблетиованную форму и вводится всего лишь один раз в сутки (6 мг на 1 килограмм массы тела).

Для облегчения проявлений болезни и в качестве вспомогательной терапии используют разрешенные детям народные рецепты:
- Как лечить молочницу с помощью коры дуба, ромашки, шалфея и календулы: приведенные ингредиенты в равном объеме (2 ст. ложки) смешивают между собой и заливают одним стаканом кипяченной воды. Остывшей смесью трижды в сутки обрабатывают воспаленные участки, покрытые налетом.
- Отвар из зверобоя: 500 мл чистой воды заливают 50 грамм сушенных листьев растения, после чего смесь ставят на медленный огонь до закипания. Отвар настаивают в течение получаса и орошают им ротовую полость 3-4 раза за день.
- Для приготовления раствора с перекисью водорода 2 ст. ложки средства разводят в стандартном стакане теплой воды. Используют аналогично: смоченной в растворе марлей очищают полость рта от грибковых налетов, желательно 3-4 раз за день на протяжении 5-7 дней.
Причины появления и профилактические меры
Важным моментом в лечении молочницы является установление ее причины и разработка мер по профилактики рецидива заболевания.
Выделяют значительное количество причин появления приобретенной молочницы у детей:
Для того чтобы предупредить первичное развитие молочницы или снизить риски рецидивов очень важно своевременно обращаться за помощью к педиатру.
А также:
- стимулировать иммунную функцию ребенка;
- дезинфицировать его игрушки;
- осуществлять ежедневный уход за ротовой полостью;
- избегать сухости слизистых оболочек путем регулярных проветриваний помещений;
- включать в рацион питания кисломолочные продукты и тщательно лечить сопутствующие патологии.
Молочница у малыша во рту явление не редкое и, как правило, протекающее в легкой форме. Тем не менее, к его лечению следует подходить со всей серьезностью во избежание осложнений и хронизации процесса.
Читайте также:


