Вагинальная молочница у женщин и от чего она бывает
Вагинальная молочница (вагинальный кандидоз) является распространенной дрожжевой инфекцией, которая затрагивает большинство женщин в какой-то момент их жизни. Несмотря на то, что это заболевание может быть неприятным и вызывать дискомфорт, оно обычно достаточно легко лечится с помощью продаваемых в аптеках препаратов для лечения вагинальной молочницы. Тем не менее, в некоторых случаях, вагинальный кандидоз достаточно трудно поддается лечению и продолжает рецидивировать (возникать снова и снова).

Признаки и симптомы вагинальной молочницы
К типичным симптомам и признакам вагинальной молочницы у женщин относятся:
- вагинальный зуд и болезненность вокруг входа во влагалище (зуд половых губ)
- выделения из влагалища – они, как правило, не имеют запаха и могут быть густыми и белыми или жидкими и водянистыми
- боль во время секса
- ощущение покалывания и жжения при мочеиспускании
Иногда кожа вокруг влагалища может краснеть, опухать или трескаться. Время от времени также могут появляться язвы на коже, хотя это чаще всего является признаком генитального герпеса.
Что делать, если у вас вагинальная молочница
Если у вас раньше уже была молочница, и вы полагаете, что она возникла снова, для лечения вы можете использовать те же лекарства, что и в предыдущий раз. Однако, в некоторых случаях вам следует обратиться за медицинской консультацией к вашему гинекологу. Вам следует обратиться к врачу если:
- вы испытываете молочницу в первый раз
- вам нет еще 16 лет или вы старше 60
- вы беременны или кормите грудью
- у вас присутствуют необычные симптомы, такие как цветные или дурно пахнущие выделения, или язвы на коже вокруг влагалища
- у вас наблюдается аномальное вагинальное кровотечение или боль в нижней части живота
- у вас было два эпизода молочницы в течение последних шести месяцев
- ваш организм плохо переносил противогрибковую терапию в прошлом, или она не принесла результат
- вы или ваш партнер ранее имели инфекцию, передаваемую половым путем (ИППП), и вы подозреваете, что, возможно, у вас она снова возникла
- ваши симптомы не проходят после 7-14 дней лечения
В некоторых случаях ваш врач может взять мазок из влагалища, чтобы подтвердить диагноз и/или направить вас на диагностические процедуры, чтобы выявить основную причину вагинальной молочницы. Врач также может рекомендовать вам наиболее подходящий метод лечения и выписать вам рецепт, если это необходимо.
Причины возникновения вагинальной молочницы
Вагинальная молочница вызывается дрожжеподобными грибами, рода Candida, которые естественным образом являются частью микрофлоры влагалища у многих женщин, при этом не вызывая каких-либо проблем. Однако, если естественный баланс микроорганизмов во влагалище нарушается, может начать развиваться молочница, так как грибы Candida начинают бесконтрольно размножаться.
Риск развития молочницы может быть повышен в следующих случаях:
- Если вам от 20 до 40 лет (молочница реже встречается у девочек, у которых еще не начался менструальный цикл, а также у женщин во время менопаузы).
- Во время беременности.
- При занятиях сексом, когда вы не полностью возбуждены или вы беспокоитесь, что вам будет больно – это может привести к сухости влагалища и напряжению во время полового акта, что может вызвать молочницу.
- При приеме антибиотиков.
- При плохо контролируемом диабете.
- При ослабленной иммунной системе, например, у женщин со скудным рационом питания, при приеме иммуносупрессоров (иммунодепрессантов) или во время прохождения курса химиотерапии.
Вагинальная молочница не классифицируется как ИППП, но она может быть вызвана сексом – особенно, если у вас есть проблемы с расслаблением влагалищных мышц и наблюдается сухость влагалища. Иногда это заболевание может передаваться половым партнерам.
Профилактика вагинального кандидоза
Если у вас часто возникает влагалищная молочница, вы можете:
- Использовать воду и смягчающее (увлажняющее) мыло для очистки кожи вокруг влагалища, но избегайте очищение этой области более одного раза в день.
- Наносить жирный увлажняющий крем на кожу вокруг влагалища несколько раз в день, чтобы защитить его (но имейте в виду, что эти увлажнители могут ослаблять презервативы).
- Избегать потенциальных раздражителей, присутствующих в ароматизированном мыле, гелях для душа и вагинальных дезодорантах.
- Избегать носить плотно облегающее нижнее белье или колготки – некоторые женщины обнаруживают, что специальное шелковое белье, предназначенное для людей с экземой и вагинальной молочницей, оказывается хорошим полезным вариантом.
- Держать уровень сахара в крови под контролем, если у вас диабет.
Некоторые женщины употребляют пробиотический йогурт или добавки пробиотиков для предотвращения вагинального кандидоза, но научных доказательств эффективности этого метода, крайне мало.
Лечение вагинальной молочницы
Кандидоз у женщин лечится с помощью вагинальных средств от молочницы, которые вы можете купить без рецепта в аптеке или получить по рецепту от вашего лечащего врача. Если вы раньше уже испытывали молочницу, и думаете, что она возникла у вас снова, вы можете использовать те же препараты для лечения этого заболевания, что и в прошлый раз. В противном случае, вам необходимо посетить вашего врача для получения консультации.
Молочницу у женщин лечат с помощью противогрибковых препаратов, которые доступны в форме вагинальных суппозиториев, интравагинальных кремов или оральных препаратов. Все эти лекарственные средства одинаково эффективны, но вы можете обнаружить, что одно средство для вас более удобно в использовании, чем другое.

Вагинальные суппозитории – это таблетки или свечи, вставляемые во влагалище с помощью специального аппликатора. Интравагинальные кремы наносятся на внутренние стенки вашего влагалища.
Вот основные типы препаратов, используемых для лечения вагинальной молочницы:
- клотримазол – можно купить в аптеке
- эконазол, миконазол и фентиконазол – отпускаются по рецепту
Продаваемые в аптеке вагинальные таблетки от молочницы и вагинальные свечи от молочницы используются ежедневно в течение 1-6 дней. Вагинальный крем от молочницы обычно используется один раз.
Среди возможных побочных эффектов у вас могут наблюдаться:
- умеренное жжение
- небольшое покраснение
- зуд
Эти средства также могут повредить латексные презервативы и диафрагмы, так что во время лечения вагинальной молочницы следует избегать секса, или в период лечения и в течение пяти дней после него следует использовать другой метод контрацепции.
Если вы предпочитаете не использовать суппозитории или интравагинальный крем, вы можете принимать противогрибковые препараты в форме капсул.
Основными типами пероральных лекарственных средств, используемых для лечения вагинальной молочницы, являются:
- флуконазол – можно купить в аптеке
- итраконазол – доступен по рецепту врача
Пероральные препараты для лечения молочницы, отпускаемые в аптеке без рецепта, обычно требуют одноразового приема.
Среди возможных побочных эффектов, вы можете испытывать:
Если кожа вокруг входа во влагалище болит или зудит, в дополнение к одной из вышеуказанных процедур вы можете наносить противогрибковый крем для кожи.
- Кремы, содержащие клотримазол можно свободно купить в аптеках.
- Они могут продаваться в комплектах, которые также включают противогрибковые вагинальные свечи против молочницы, интравагинальный крем или оральные препараты.
- Они обычно наносятся на кожу два или три раза в день в течение не менее двух недель.
Среди возможных побочных эффектов, у вас могут возникать:
Кроме того, вы можете попробовать наносить обычное смягчающее средство (увлажнитель) в области вашего влагалища. Это может помочь облегчить симптомы и уменьшить возникающие побочные эффекты. Смягчающие, увлажняющие средства и противогрибковый крем, могут ослабить латексные презервативы и диафрагмы, во избежание чего вам следует отказаться на время лечения от секса или использовать другой метод контрацепции во время лечения, и в течение пяти дней после этого.
По классификации, вагинальная молочница не является инфекцией, передаваемой половым путем (ИППП), поэтому вам не следует информировать об этом половых партнеров, а также направлять их на диагностику или лечить, если они не испытывают каких-либо симптомов. Тем не менее, есть очень небольшой риск передачи этой дрожжевой инфекции во время полового акта. В связи с этим вам рекомендуется избегать занятий сексом, пока вы полностью не выздоровеете.
Некоторые виды лечения также могут ослабить латексные презервативы и диафрагмы (смотрите выше), в связи с чем вам необходимо либо избегать секса, либо использовать другой метод контрацепции во время лечения и в течение нескольких дней после этого.
Поговорите с вашим лечащим врачом, если вы испытываете частые эпизоды вагинальной молочницы. Врач может направить вас на диагностику для подтверждения диагноза и выявления возможных основных причин, таких как диабет. Врач также может выписать вам рецепт, который вы можете использовать всякий раз, когда симптомы повторяются, или предложить попробовать более длительный курс лечения продолжительностью до шести месяцев.
Посетите вашего гинеколога если у вас вагинальная молочница и вы беременны или кормите грудью. Ваш врач, вероятно, предложит использование противогрибковых вагинальных свечей или крема от молочницы. Оральные препараты не рекомендуются, так как они могут нанести вред вашему ребенку.
Если вы беременны, будьте внимательны при использовании аппликатора для вставки суппозитория или интравагинального крема, так как есть небольшой риск травмы шейки матки. Противогрибковый крем для кожи или увлажняющее средство обычно можно безопасно использовать если вы беременны или кормите грудью, а область вокруг входа во влагалище болит или чешется.
Некоторые женщины, страдающие вагинальной молочницей, используют дополнительные методы лечения, такие как:
- купание с использованием геля для душа с добавлением эфирного масла чайного дерева
- употребление пробиотических йогуртов или добавок с пробиотиками
- нанесение пробиотических йогуртов на наружные половые органы
- дополнительно о методах лечения кандидоза вы можете узнать здесь – Диета при кандидозе или как убить кандида и сбалансировать кишечную микрофлору
Тем не менее, в настоящее время существует слишком мало свидетельств эффективности и пользы масла чайного дерева при молочнице, а в некоторых случаях его нанесение на нежные участки кожи может вызывать раздражение. Что касается пробиотиков, то их применение не связано с какими-либо побочными эффектами, но, как и в случае с маслом чайного дерева, существует слишком мало доказательств эффективности их употребления.
Эта статья была полезна для вас? Поделитесь ей с другими!
Молочница влагалища – это грибковое поражение, вызванное микроскопическими грибками рода Кандида. Данный микроорганизм передается половым путем.
Урогенитальный кандидоз – одна из самых частых инфекций у женщин.
Кандида – это причина 50% всех случаев воспалительного процесса не только во влагалище, но и в нижнем отделе мочеполового тракта в целом.
- Причины молочницы у женщин
- Молочница влагалища: первые признаки
- Степени тяжести молочницы влагалища
- Молочница при беременности
- Молочница влагалища: диагностика
- Лечение молочницы влагалища
- Чем лечить молочницу влагалища
- Лечение сопутствующих патологий при молочнице
- Контрольные анализы после лечения молочницы влагалища
- Народные средства при молочнице влагалища
- Молочница влагалища: куда обратиться
Причины молочницы у женщин
Непосредственной причиной молочницы является грибок рода Кандида. Чаще всего патологию вызывает Кандида альбиканс – до 90% от всех случаев урогенитального кандидоза. Лишь 10% воспалений вызвано другими грибками.
Существует ещё 5-7 видов, которые более-менее часто провоцируют кандидоз. Ещё несколько видов вызывают воспаление очень редко – в единичных случаях. Но не всегда после заражения сразу же развивается воспалительный процесс.
Кандиды – грибки с низкой иммуногенностью и патогенностью. Они являются частью условно-патогенной микрофлоры мочеполовых путей. У большинства женщин во влагалище есть кандиды. Но они присутствуют в минимальных количествах.
Воспалительных процессов обычно не вызывают. Чтобы возникло воспаление во влагалище (молочница), нужны предрасполагающие факторы. Они приводят к усиленному росту кандид, увеличению их популяции.
Только после этого возникают воспалительные реакции.
К факторам риска молочницы во влагалище относятся:
- иммунодефициты, в том числе ВИЧ
- сахарный диабет
- применение глюкокортикоидов
- использование иммунодепрессантов
- переохлаждение
- ожирение, потливость, влагалищные выделения (кандиды активно размножаются во влажной среде)
На риск эндогенной инфекции влияет также применение антибактериальных препаратов.
Часто молочница развивается после курса антибиотиков. Это связано с тем, что антибактериальные средства уничтожают флору, которая является конкурентной для грибков. При этом сами грибы от них не погибают. Они лишь усиливают свой рост.
Молочница во влагалище развивается как эндогенная инфекция приблизительно в 63% случаев. Оставшиеся 37% приходятся на заражение при половом акте. У 57% женщин молочница протекает в виде смешанной инфекции.
В качестве сопутствующей флоры часто обнаруживаются уреаплазмы или микоплазмы – в 22,5% случаев. У 17% пациенток молочница влагалища ассоциирована с бактериальным вагинозом.
Молочница влагалища: первые признаки
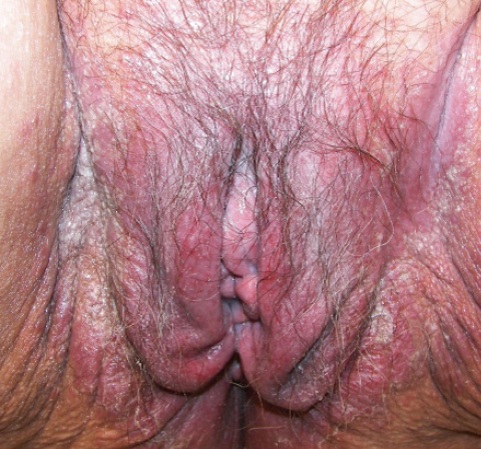
Как правило грибковое воспаление протекает легко. Симптомы молочницы влагалища выражены минимально.
В легкой или среднетяжелой форме инфекция протекает в 85% случаев. Лишь 15% приходится на тяжелую форму.
Первыми симптомами обычно становится:
- зуд
- покраснение вульвы и влагалища
- отечность слизистой
Затем формируются белые налеты.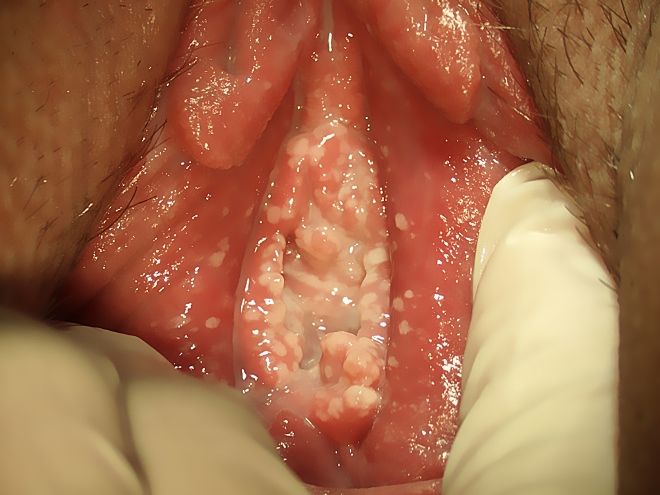
Отделяемое из влагалища при молочнице выглядят как густые, сливкообразной консистенции массы. Они легко снимаются тампоном.
Но при длительном течении молочницы могут плотно спаиваться с тканями. Они приобретают сероватый цвет. Такое отделяемое снимается с трудом. Под ним могут обнажаться эрозивные поверхности.
Запах у выделений может отсутствовать. В иных случаях он кислый.
Кровянистые выделения могут наблюдаться в случае выраженных клинических проявлений кандидоза или сочетания этой инфекции с бактериальной флорой. Кровь выделяется в случае формирования эрозий или язв во влагалище. Однако для большинства клинических форм этот симптом не характерный. Кровянистые выделения часто появляются при сочетании кандидоза с хламидиозом или трихомониазом.
Помимо влагалища, основным источником кандидозной инфекции может стать:
- уретра – в 9% случаев
- прямая кишка – у 6% пациенток
При хронической форме кандидоза возможна многоочаговость поражения.
Существуют такие варианты течения болезни этой инфекции:
- латентный кандидоз – в мазке выявляются почкующиеся клетки, но выделений и субъективных симптомов нет
- кандидозоносительство – выявление кандид с использованием ПЦР при отсутствии обострений этой инфекции
- персистирующий кандидоз – симптомы и лабораторные признаки молочницы сохраняются после лечения
- рецидивирующий кандидоз – признаки обнаруживаются спустя не более чем 3 месяца после завершения терапии
- хронический рецидивирующий – обострения у женщины возникают 4 раза в год или чаще
Носительство кандид не считается показанием к назначению терапии.
Степени тяжести молочницы влагалища
При легкой форме молочница влагалища проходит без выделений. Отмечается лишь зуд, который усиливается перед менструациями.
При осмотре клиники выраженного вагинита нет. При среднетяжелой форме обнаружены классические признаки кольпита. При осмотре влагалища во время молочницы выявляется отек, покраснение слизистой, белые налеты.
В нативном препарате могут быть выявлены бластоспоры или псевдомицелий грибка. При посеве кандиды вырастают в количестве не меньше 10 в 4 степени КОЕ.
В случае тяжелого воспаления появляются папулы, пустулы, эрозии, язвы, болезненные трещины. Они заполнены белым налетом. Присоединяется бактериальное воспаление. Увеличиваются лимфатические узлы.
Молочница при беременности
У многих женщин болезнь манифестирует после наступления беременности. Это связано с физиологической иммуносупрессией в этот период. К тому же, меняется гормональный фон.
Вырабатывается больше женских гормонов, в эпителии влагалища становится больше гликогена. Он является питательным субстратом для грибков.
Количество рецидивов молочницы возрастает, начиная с 1 триместра, достигая максимума в 3 триместре. Распространенность молочницы среди беременных женщин в последние 3 месяца гестации достигает 30-40%.
Грибковая инфекция может передаваться ребенку во время родов. Тогда у малыша развивается неонатальный кандидоз. Он развивается в первые 3 недели жизни. Иногда протекает очень тяжело, с риском летального исхода.
Молочница влагалища: диагностика
В большинстве случаев для выявления молочницы у женщин достаточно:
- мазка из урогенитального тракта с его микроскопическим исследованием
- оценки клинических симптомов
Если в мазке обнаружены почкующиеся клетки и псевдомицелий, а у женщины присутствуют симптомы кандидоза, устанавливается соответствующий диагноз. Бывают спорные ситуации. Например, симптомы молочницы у женщины есть, а признаков грибковой инфекции в мазке нет.
Тогда требуются дополнительные диагностические мероприятия. Назначается ПЦР или посев на грибки.
Эти методы также применяются в случае неэффективности терапии молочницы или при рецидивах этой инфекции.
Оба способа позволяют определить точный вид грибка. Это важно для выбора способа терапии.
Плохая реакция на лечение или тяжелое течение молочницы, частые рецидивы с высокой вероятностью указывают, что болезнь вызвана атипичными кандидами (не альбиканс).
Лечение молочницы влагалища
Терапия требуется комплексная.
Она направлена на:
- уничтожение грибков
- устранение предрасполагающих факторов
- излечение или компенсация заболеваний, которые предрасполагают к возникновению молочницы
- устранение симптомов
- борьба с аллергическими осложнениями
- усиление резистентности организма (иммунотерапия)
Чем лечить молочницу влагалища
Этиотропная терапия проводится противогрибковыми препаратами. Они могут назначаться местно или системно.
Чаще всего используются только местные антимикотики. В большинстве случаев этого оказывается достаточно для излечения.
Потому что молочница влагалища чаще всего:
- протекает в легкой или среднетяжелой форме
- не дает осложнений
- вызвана кандидой альбиканс
- легко излечивается
Только 15% случаев заболевания протекают тяжело. В основном – у лиц с иммунодефицитом или сахарным диабетом.
Лишь в 10% случаев молочница вызвана не кандидой альбиканс, что делает лечение менее эффективным. Только у 5% женщин кандидоз становится хроническим рецидивирующим. То есть, обострения случаются раз в 3 месяца или чаще.
Во всех остальных случаях для лечения назначаются вагинальные, таблетки, свечи или крем, содержащие один из препаратов:
При подозрении на процесс, вызванный атипичными кандидами, предпочтение отдают нистатину.
Местное лечение молочницы у женщин длится 1-2 недели.
Системное лечение назначают, если:
- присутствуют тяжелые симптомы (эрозии, пустулы, трещины)
- есть больше 1 очага поражения (например, влагалище и уретра)
- рецидив произошел спустя менее чем 3 месяца после предыдущего лечения
- за год случилось 4 и больше рецидива.
Тогда внутрь назначают флуконазол. Его применяют однократно в дозе 150 мг. При рецидиве кандидоза – по 150 мг, через каждые 3 дня, общим курсом 2 таблетки.
Другие препараты, которые могут быть использованы:
- кетоконазол – по 200 мг в день, курсом до 5 дней
- итраконазол – по 100 мг, 1 раз в день, курсом 2 дня
Если лечение эффективно, симптомы кандидоза влагалища у женщин проходят через 2-3 суток. Возбудитель перестает определяться в урогенитальном тракте спустя 4-7 дней.
В случае хронического рецидивирующего кандидоза флуконазол применяют курсом полгода. Его назначают по 150 мг в неделю.
Лечение сопутствующих патологий при молочнице
Более чем в половине случаев молочница сочетается с другой инфекцией. Она тоже требует лечения.
Проводится обследование пациентки на половые инфекции. Для этого используются ПЦР.
В ходе этой реакции выявляется ДНК возбудителей инфекционных заболеваний влагалища.
Необходимо также лечение патологических процессов, являющихся предрасполагающими факторами для кандидоза. В случае сахарного диабета необходима компенсация углеводного обмена. Уровень сахара натощак должен быть не более 5,5 ммоль на л в крови.
Для коррекции метаболизма глюкозы применяются препараты инсулина или сахароснижающие средства.
Назначают диету и физические тренировки. При выявлении ВИЧ-инфекции требуется антиретровирусная терапия. Проводится иммунокоррекция.
Пока уровень клеточного иммунитета остается низким, флуконазол принимают постоянно. Потому что у женщины высоким остается риск инвазивного кандидоза.
В случае сильного потоотделения выясняется его причина. Она может заключаться как в образе жизни, так и заболеваниях.
Среди патологических причин потливость может вызывать туберкулез, тиреотоксикоз, ожирение. Дополнительно назначаются антигистаминные средства. Потому что при молочнице влагалища часто возникают аллергические реакции.
Пациентам желательно оценить состояние иммунитета. Потому что рецидивы молочницы происходят обычно на фоне его снижения.
От рецидивирующей формы патологии можно избавиться, если восстановить нормальную функцию иммунной системы.
Контрольные анализы после лечения молочницы влагалища
После курса терапии назначается клинико-лабораторный контроль.
Врач осматривает пациентку. Он берет у неё мазок на флору. Если симптомов нет, псевдомицелий и почкующиеся клетки отсутствуют, лечение считается успешным. Полная элиминация кандид не требуется.
Допускается присутствие грибка на половых органах в небольших количествах. Иногда после лечения молочница выявляется повторно.
Основные причины:
- болезнь вызвана атипичными кандидами
- есть устойчивость грибков к применяемым препаратам
- женщина не полностью соблюдала врачебные назначения
При исключении человеческого фактора (отказ от назначенных врачом препаратов) следует думать о резистентности кандиды к антимикотикам. Тогда требуется повторный курс другими препаратами.
Но перед этим необходимы дополнительные диагностические процедуры. Назначается ПЦР или посев. ПЦР позволяет определить вид грибка. Это особенно важно при атипичных кандидозах.
Ведь разные виды кандид чувствительны к разным лекарственным средствам. К традиционно применяемому флуконазолу они часто резистентны.
Ещё больше информации врачу дает посев. Выращивание кандид на питательных средах позволяет не только провести видовую идентификацию. Но также оценить чувствительность грибковой флоры к антимикотикам.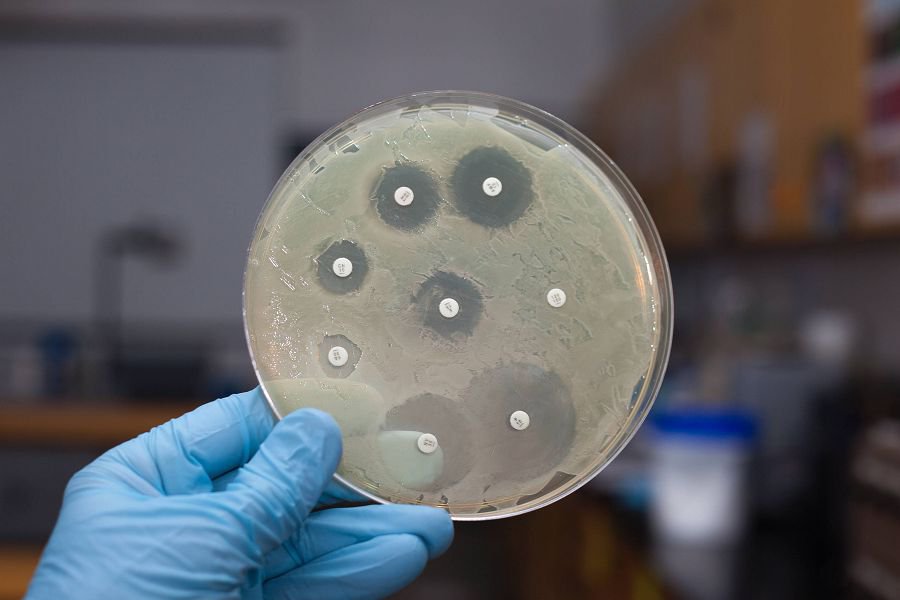
По результатам исследования будет подобрано эффективное лечение. Врач назначит именно те препараты, к которым кандида гарантированно имеет чувствительность. Поэтому с высокой вероятностью болезнь будет излечена при следующем курсе.
В случае рецидивирующего кандидоза терапию желательно проводить дольше – она может продолжаться до 2 недель. Затем ещё через 2 недели проводится контрольное исследование.
Народные средства при молочнице влагалища
Не все пациентки обращаются за помощью к врачу. Многие лечатся в домашних условиях, с использованием народных средств. В интернете есть сотни, если не тысячи рецептов, якобы позволяющих избавиться от молочницы.
Применяются для этой цели:
- сок голубики
- морковный сок
- настой из корня лопуха
- различные травяные сборы
- спринцевания с маслом чайного дерева
- сидячие ванночки с облепиховым маслом
- настой квасцов
- хозяйственное мыло
- биокефир
- тампоны с мёдом
На самом же деле секрет эффективности всех перечисленных средств заключается в том, что кандидоз обычно проходит сам по себе.
- симптомы будут сохраняться дольше
- присутствует риск присоединения неспецифической бактериальной инфекции
- может развиться бактериальный вагиноз, от которого лечиться придется месяцами или годами
- инфекция может прогрессировать с переходом в тяжелую форму
- повышается риск заражения других людей
- возможно развитие инвазивного кандидоза, если имеет место иммунодефицит
Поэтому при появлении признаков кандидоза влагалища лучше обратиться к доктору.
Молочница влагалища: куда обратиться
При появлении признаков молочницы, обращайтесь в нашу клинику. Здесь работают высококвалифицированные венерологи и гинекологи.
Врач проведет осмотр, оценит симптомы.
Он возьмет мазки для микроскопического исследования.
При необходимости могут быть проведены диагностические тесты, направленные на:
- установление вида кандиды
- выявление сопутствующих ЗППП
- установление чувствительности грибка к антимикотикам
В нашей клинике успешно излечиваются даже тяжелые и рецидивирующие формы молочницы влагалища.
После курса терапии её эффективность подтверждается лабораторными методами.
При появлении молочницы влагалища обращайтесь к опытным гинекологам нашего медицинского центра.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Молочница — грибковая инфекция, которая проявляется воспалением слизистой оболочки влагалища. В медицине заболевание носит название вагинального кандидоза и вызывается грибками рода Кандида. Без правильного лечения провоцирует тяжелые осложнения, в том числе воспаление шейки матки и бесплодие.
Причины вагинального кандидоза
![]()
Грибок Кандида относят к условно-патогенным микроорганизмам. Он постоянно находятся на коже, слизистых человека, однако заболеваний не вызывает. При определенных условиях грибковая микрофлора размножается, провоцируя у женщин вагинальный кандидоз.
Во влагалище в норме слабокислая среда (поддерживается лактобактериями). Она не позволяет грибкам и другой болезнетворной флоре размножаться, развиваться гинекологическим болезням.
В норме рН влагалища составляет 3,8-4,4. При снижении этих показателей говорят о повышении кислотности. Главные провоцирующие факторы:
Что делать если у вас молочница?!
|
- применение обычного мыла для интимной гигиены: чтобы не нарушать нормальную кислотность влагалища, нужно использовать специальные гели, пенки с нейтральным рН;
- длительный прием антибиотиков, которые убивают не только патогенную, но и полезную микрофлору;
- частые спринцевания, при которых вымываются лактобактерии, что увеличивает вероятность размножения условно-патогенных грибков;
- гормональные сбои (происходят перед месячными, при беременности, у девочек в период полового созревания, у женщин в менопаузе).
Откуда берется молочница?
Причиной кандидоза становиться снижение иммунитета. Недостаточный уровень защитных сил организма регистрируют при:
- хронических заболеваниях;
- несбалансированном питании;
- дефиците витаминов;
- переутомлении;
- недосыпании;
- физическом перенапряжении;
- постоянных стрессах, депрессиях;
- переохлаждениях;
- злокачественных опухолях.
Среди других причин чрезмерного размножения грибка Candida:
- прием гормональных противозачаточных таблеток;
- изнурительные диеты, чрезмерное количество углеводов в рационе;
- обменные нарушения;
- дисбактериоз кишечника;
- эндокринные заболевания (патологии щитовидной, поджелудочной железы);
- большое количество грибков Candida обнаруживают у девушек и женщин, которые носят синтетическое белье, используют прокладки с ароматизаторами.
Частое возникновение грибковой инфекции во влагалище регистрируют среди женщин с неупорядоченными половыми контактами. Молочница возникает и у мужчин, однако по большей части инфекция клинически не проявляется. При этом зараженный мужчина является скрытым источником грибков Candida, инфицируя женщин при половых актах. Иногда молочница у мужчин ведет к появлению признаков баланопоститов, уретритов.
Кандидоз влагалища комбинируется с другими инфекционными заболеваниями половой сферы. При молочнице у женщин часто обнаруживают:
Диагностика молочницы
![]()
При диагностике во внимание принимают наличие у женщины характерных жалоб:
- выраженный зуд, жжение в области наружных половых органов (вульвы);
- боли при мочеиспускании, прикосновениях к интимным зонам;
- при половом акте возникает дискомфорт, неприятные болевые ощущения;
- белые выделения творожистой консистенции с неприятным кислым запахом.
Симптомы нарастают перед менструацией. При осмотре гинеколог отмечает покраснение, отек вульвы, белые налеты, ссадины, сыпь на ее слизистой. Во влагалище появляются массивные белые выделения.
Для подтверждения диагноза вагинального кандидоза берется мазок на флору. Цель лабораторной диагностики:
![]()
- выявление на слизистых грибка Candida;
- исключение других заболеваний, протекающих с подобными симптомами;
- определение общего состояния влагалищной микрофлоры;
- оценка степени дисбактериоза.
У женщин при кандидозе мазок может браться со слизистой влагалища, шейки матки, мочеиспускательного канала. Так как грибки Кандида являются представителями нормальной влагалищной флоры, о заболевании говорят, когда их количество превышает нормальные показатели в несколько раз, снижается уровень молочнокислых бактерий, дополнительно выявляются коки, другие патогенные микроорганизмы.
При молочнице проводят бактериальный посев. С помощью стерильного шпателя или марлевого тампона его берут со стенок влагалища. Анализ позволяет определить вид возбудителя болезни, определить его чувствительность к препаратам.
При необходимости прибегают к ПЦР-диагностике. В ее основе лежит выявление ДНК грибков, что позволяет определить различные их подвиды.
Особенности лечения молочницы
Выбор препаратов для терапии кандидоза основывается на данных обследования микрофлоры влагалища, причинах заболевания.
Самолечение приводит к хроническим формам молочницы, снижению местного иммунитета, развитию других инфекций половых путей.
Основные правила лечения молочницы:
- терапию проводят у обоих половых партнеров;
- на время лечения женщинам нужно отказаться от половых контактов или применять презервативы, поскольку мужчины болеют молочницей с бессимптомным течением;
- соблюдать тщательную личную гигиену, ежедневно менять полотенца;
- носить белье из натуральных тканей, не применять ежедневные прокладки с ароматизаторами;
- придерживаться схемы лечения, назначенной врачом, не пропускать прием лекарств;
- девушкам, которые еще не живут половой жизнью, выбирают лекарства в форме мазей, кремов для обработки вульвы, таблеток для приема внутрь. При назначении вагинальных свечей следует использовать специальный аппликатор. Это позволяет контролировать глубину введения препаратов, предупреждает повреждение девственной плевы.
![]()
Это дешевый, но эффективный антисептик, противомикробный препарат. При местном использовании не всасывается через слизистую оболочку, назначается для лечения при появлении симптомов молочницы, с профилактической целью при длительной терапии антибиотиками.
Противопоказаниями к назначению являются чувствительность к нистатину, беременность, лактация.
Препарат вводят глубоко во влагалище. Дозу определяют индивидуально. Обычно назначают по 1 свече 2 раза в день в течение 2 недель. Препарат иногда вызывает местные аллергические реакции, жжение, зуд. Нистатин снижает эффективность клотримазола.
![]()
Действующее вещество препарата — натамицин. Он принадлежит к полиеновым антибиотикам, которые губительно действуют на дрожжевые грибки. При вагинальном введении свеча быстро расплавляется до густой массы, что позволяет препарату равномерно распределиться по всей слизистой влагалища и в верхних его отделах.
Пимафуцин не всасывается в кровь, поэтому может применяться при беременности, лактации. Во время менструации лечение прекращают.
Редко возникают побочные действия в форме жжения, незначительного раздражения. При гиперчувствительности к натамицину выбирают другой препарат.
![]()
Препарат на основе кетоконазола. Его используют для лечения острых, хронических форм молочницы, профилактически назначают женщинам с пониженным иммунитетом, принимающим лекарства, которые меняют микрофлору влагалища.
Противопоказанием к применению является индивидуальная непереносимость кетоконазола, I триместр беременности. Препарат снижает эффективность латексных противозачаточных средств (диафрагм, презервативов), вызывает раздражение, аллергические реакции у полового партнера, поэтому на время лечения рекомендуется воздержаться от половой жизни.
При острой молочнице назначают по 1 свече раз в сутки на ночь в течение 5 дней. При хроническом кандидозе терапию продолжают до 10 дней.
Побочные реакции при лечении Ливаролом:
![]()
Противомикробное средство в форме вагинальных таблеток, которое содержит метронидазол и миконазол. Препарат оказывает противомикробное, противогрибковое действие, быстро снимает зуд, не влияет на рН, микрофлору влагалища. Его назначают при кандидозе, который вызывается грибком Кандида, трихомонадами.
Противопоказания к назначению Клион-Д:
- беременность (I триместр);
- лактация;
- возраст до 12 лет;
- органические заболевания центральной нервной системы;
- низкий уровень лейкоцитов в крови;
- повышенная чувствительность к активным компонентам.
С осторожностью средство назначают женщинам с сахарным диабетом, нарушениями микроциркуляции крови.
Применяют по 1 таблетке интравагинально (вводят во влагалище) перед сном 10 дней.
Во время лечения запрещено употреблять алкоголь, продолжать половую жизнь. Среди побочных действий:
- головокружение;
- спастические боли в животе;
- тошнота;
- запоры или поносы;
- изменение вкуса;
- аллергические реакции;
- местное раздражение, зуд;
- окрашивание мочи в коричнево-красный цвет.
Системное лечение кандидоза
При отсутствии эффекта от лечения молочницы местными препаратами назначают системные лекарства.
Популярные таблетки, которые используют при вагинальном кандидозе:
- Флуконазол;
- Клотримазол;
- Кетоконазол;
- Леворин;
- Дифлюкан;
- Флюкостат;
- Ирунин;
- Микосист.
Препараты системного действия быстро устраняют симптомы кандидоза, однако имеют много противопоказаний, побочных воздействий на организм. Они нарушают работу внутренних органов, обладают гепатотоксическими свойствами (разрушают клетки печени).
В комплексную терапию молочницы включают:
- витаминно-минеральные комплексы, которые способствуют укреплению иммунитета;
- препараты для восстановления микрофлоры влагалища, кишечника (Вагилак, Линекс, Бифиформ);
- гомеопатические средства.
![]()
Для быстрого выздоровления рекомендуют придерживаться диеты. Из рациона исключают острые, жирные блюда, алкоголь, сладости, дрожжевую выпечку, сладкие фрукты (бананы, виноград), цельное молоко, крепкий кофе, грибы, сахар. В ежедневное меню нужно включить кисломолочные продукты, свежие овощи, чеснок, белковые продукты (вареные яйца, нежирная рыба, отварное мясо), морепродукты. Для укрепления иммунитета следует употреблять больше ягод (чернику, клюкву, облепиху).
Что делать если у вас молочница?!
|
При сочетании комплексного лечения, тщательной личной гигиены и правильного питания все проявления молочницы исчезают.
Читайте также:



