Воспаление цервикального канала из за молочницы
Нередко представительницы прекрасного пола недооценивают опасность такого заболевания, как молочница. К одним из наиболее опасных осложнений вагинального кандидоза относят цервицит. Воспалительные процессы, протекающие в шейке матки, становятся причиной эрозий, рубцов, а шейка теряет защитные функции. Процесс вынашивания ребенка протекает с осложнениями. Необходимо длительное терапевтическое лечение, направленное на ликвидацию последствий заболевания, вплоть до оперативного вмешательства.
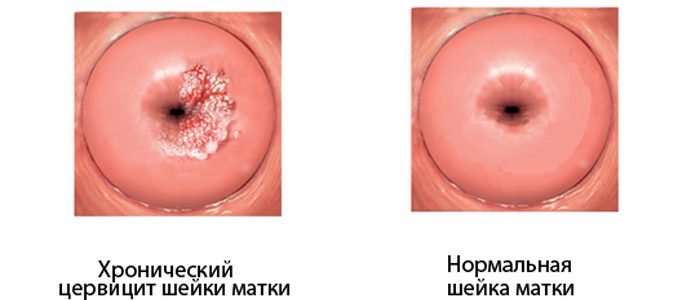
Что такое цервицит?
Роль шейки матки в репродуктивной системе женщины сводится к защите от преждевременных родов, препятствию проникновения инфекции к плоду.
В строении нижнего отдела матки выделяют цервикальный канал, один конец которого открывается в полость матки, а другой — во влагалище. Воспаление слизистой поверхности шейки матки называют цервицитом. В зависимости от того, какая именно часть шейки воспалена, различают:
- Экзоцервицит — воспаление внешнего отдела цервикального канала. Его можно увидеть во время гинекологического осмотра с помощью зеркал, при этом поверхность слизистой оболочки имеет красный цвет;
- Эндоцервицит — воспаление более глубоких участков, не доступных для наружного осмотра.
Заболевание опасно патологическими изменениями шейки матки, образованием рубцов, эрозий. Скрытая форма течения цервицита зачастую является причиной бесплодия, вызывает трудности в оплодотворении, вынашивании ребенка и родоразрешении. Переход течения заболевания из острой стадии в хроническую опасен развитием спаечных образований, дисплазией и развитием рака шейки матки.
Причины развития заболевания
Заболевание вызывают условно-патогенные и патогенные микроорганизмы:
- вирусы: папилломы человека, герпеса;
- бактерии: хламидии, трихомонады, стафилококки, токсоплазма;
- дрожжеподобные грибки рода Candida.
Воспаление мочеполовой системы провоцирует болезнь.
Молочница как причина цервицита
Как уже упоминалось, грибок Candida, является одним из возбудителей болезни. Обитая на всех слизистых, этот условно-патогенный микроорганизм входит в состав микрофлоры человека. Как только наступают благоприятные условия (достаточно питательной среды, подходящая кислотность рН 5,8—6,5) грибок начинает интенсивно размножаться. Вызывает заболевания: кандидозный вагинит, вульвит.
Симптомы заболевания
Наиболее характерные симптомы молочницы — зуд, жжение в наружных половых органах, болезненное мочеиспускание, дискомфорт во время полового акта. Появляются выделения с неприятным, кислым запахом, белого цвета, по структуре, напоминающие творожную массу. Если данное заболевание своевременно не лечится, грибок продвигается вверх по влагалищу и захватывает нижний отдел матки. Воспаление цервикального канала характеризуется дополнительными симптомами:
Диагностика
Диагностируют заболевание во время гинекологического осмотра. Осмотр с помощью зеркал или кольпоскопа позволяет врачу визуально диагностировать изменения покрова шейки матки. Видны отек и покраснение, эрозийные образования, сосуды расширены. Кольпоскоп позволяет увидеть минимальные изменения слизистой, благодаря увеличенному изображению шейки матки.
При скрытой форме течения заболевания, видимых изменений могут не обнаружить. Необходим микроскопический анализ мазка, бактериологический посев, ПРЦ, цитологическое исследование соскоба. В случае если причина цервицита заключается в молочнице, анализ покажет присутствие в цервикальном канале грибка Candida.
Недопустимо самолечение цервицита на любой его стадии. Невозможность точной диагностики и адекватного лечения может привести к онкологическому заболеванию шейки матки.
Показан прием общеукрепляющих препаратов, повышающих устойчивость организма к заболеваниям. Рекомендована консультация иммунолога. Если консервативные способы лечения не принесли ожидаемых результатов, проводят отсечение пострадавших участков шейки матки, с помощью криодеструкции, лазеротерапии. Обязательна терапия полового партнера, даже при отсутствии у него симптомов заражения грибком.
Что такое Цервицит?
Цервицит (син. эндоцервицит) – это воспаление канала По понятным причинам болеют цервицитом только женщины.
Какие причины приводят к развитию цервицита?
Основной причиной развития цервицита (эндоцервицита) являются различные инфекции, передающиеся половым путем. Чаще всего цервицит провоцируют гонорея, трихомониаз, хламидиоз, уреаплазмоз, вирус папилломы человека, вирус герпеса.
В связи с тем, что указанные выше инфекции редко ограничиваются только поражением шейки матки и, как правило, распространяются и на другие органы, цервицит часто является не отдельным заболеванием, а лишь одним из многих проявлений половой инфекции. В частности одновременно с цервицитом у женщины могут быть выявлены признаки уретрита, кольпита (вагинита), эндометрита, сальпингоофорита.
В редких случаях причиной цервицита может быть аллергия на спермициды, лактексные презервативы или средства для интимной гигиены.
Из медицинской литературы или на приема у врача вы можете узнать такие термины относящиеся к цервициту как:
Острый цервицит означает, что инфекция появилась относительно недавно и развивается активно.
Хронический цервицит означает, то инфекция которая его спровоцировала, скорее всего проникла в организм уже давно и в настоящее время развивается медленно, постепенно разрушая ткани шейки матки.
Гнойный цервицит – означает, что на фоне воспаления в канале шейки матки женщины образуется гной. Гнойный цервицит особенно часто возникает на фоне гонореи.
Вирусный цервицит – означает, что возбудителем болезни является вирус, передающийся половым путем (чаще всего ВПЧ или герпес).
Бактериальный цервицит – означает, что причиной цервицита является бактериальная инфекция (чаще всего, гонорея, бактериальный вагиноз).
Кандидозный цервицит – означает, что воспаления шейки матки возникло на фоне грибковой инфекции (подробнее об этом:http://www.sitemedical.ru/content/%D0%BE%D0%B1%D1%8A%D1%8F%D1%81%D0%BD%D0%B5%D0%BD%D0%B8%D0%B5-%D0%BC%D0%BE%D0%BB%D0%BE%D1%87%D0%BD%D0%B8%D1%86%D1%8B-%D0%BA%D0%B0%D0%BD%D0%B4%D0%B8%D0%B4%D0%BE%D0%B7%D0%B0-%D0%BF%D0%BE%D0%BB%D0%BE%D0%B2%D1%8B%D1%85-%D0%BE%D1%80%D0%B3%D0%B0%D0%BD%D0%BE%D0%B2-%D1%83-%D0%BC%D1%83%D0%B6%D1%87%D0%B8%D0%BD-%D0%B8-%D0%B6%D0%B5%D0%BD%D1%89%D0%B8%D0%BD-%D1%87%D1%82%D0%BE-%D1%8D%D1%82%D0%BE-%D1%82%D0%B0%D0%BA%D0%BE%D0%B5-%D1%8D%D1%84%D1%84%D0%B5%D0%BA%D1%82%D0%B8%D0%B2%D0%BD%D0%BE%D0%B5-%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5)
Неспецифический цервицит – означает, что воспаление шейки матки возникло в результате изменения нормальной микрофлоры влагалища, но не имеет никакой связи с половыми инфекциями. Неспецифический цервицит особенно часто возникает как следствие бактериального вагиноза.
Атрофический цервицит – означает, что одновременно с воспалением у женщина наблюдается истончение тканей шейки матки. Обычно, атрофический цервицит является следствием хронического воспаления шейки матки.
Очаговый цервицит – означает, что воспалены только отдельные участки слизистой оболочки канала шейки матки.
Чем опасен цервицит? Возможные последствия и осложнения
При отсутствии адекватного лечения цервицита и других сопровождающих его проявлений инфекции, в значительной степени повышает риск бесплодия, внематочной беременности, рака шейки матки, преждевременных родов и выкидыша.
Симптомы и признаки цервицита
Основными симптомами острого цервицита (эндоцервицита) являются:
Хронический цервицит чаще всего не проявляется никакими симптомами.
Может ли быть цервицит, если нет никаких симптомов?
Да, такое возможно. Довольно часто половые инфекции, на фоне которых развивается цервицит, протекают в хронической форме, совершенно бессимптомно и длительное время остаются незамеченными. В таких случаях хронический цервицит может быть обнаружен во время планового осмотра у гинеколога или во время обследования по поводу какой-то другой проблемы.
Влияние цервицита на беременность
Наличие цервицита у беременной женщины повышает риск внутриутробного заражения плода (инфекцией, которая спровоцировала воспаление шейки матки).
Кроме того, на фоне цервицита значительно повышается риск преждевременных родов, низкой массы тела ребенка при рождении, а также инфекционных осложнений у матери (например, эндометрит) после родов.
Лечение цервицита во время беременности подбирается в зависимости от типа спровоцировавшей его инфекции. Подробные рекомендации относительно лечения инфекций во время беременности вы можете найти в разделе Беременность.
Анализы и обследования для выявления цервицита
Основными методами диагностики цервицита является:
Осмотр у врача гинеколога. Во время осмотра врач оценивает состояние стенок влагалища и шейки матки. Наличие во влагалище обильных плохо пахнущих выделений, покраснение и раздражение влагалища и шейки матки, а также выделение гноя из канала шейки матки являются наиболее распространенными признаками цервицита, которые врач может заметить во время осмотра.
Для уточнения причины болезни врач может посоветовать сделать обычный микробиологический мазок из влагалища и цитологический мазок (Пап тест).
В зависимости от симптомов болезни и изменений, обнаруженных во время гинекологического осмотра, врач может назначить дополнительные анализы и тесты (анализ на сифилис, УЗИ органов малого таза, общий анализ мочи и крови и пр.)
Как подготовиться к визиту к врачу?
- Откажитесь от половых контактов за 1-2 дня до проведения обследования
- За 2-3 дня до обследования не проводите спринцеваний и откажитесь от любых средств интимной гигиены
- Как можно раньше до обследования прекратите использование любых лекарств в виде вагинальных свечей, таблеток или спреев, если их использование перед не было заранее оговорено с врачом
- Гигиену наружных половых органов следует провести вечером, перед обследованием – только теплой водой. Утром, в день обследования подмываться не нужно.
- Желательно не мочиться за 2-3 часа до визита к врачу.
Лечение цервицита (эндоцервицита) зависит от типа инфекции, спровоцировавшей болезнь.
В связи с тем, что многие инфекции, вызывающие цервицит являются заразными и передаются во время полового акта, лечение обоих половых партеров является обязательным в большинстве случаев.
Даже если у мужчины нет никаких признаков болезни, это не значит, что он не заражен. Хламилиоз, трихомониаз и гонорея у мужчин могут протекать совершенно бессимптомно.
Перед тем как начать лечение врач может попросить вам сделать тест на беременность. Это строго необходимо, так как некоторые лекарства, которые используются в лечении цервитцита могут отрицательно повлиять на развитие беременности. Если окажется что беременны – врач подберет специальное, безопасное лечение.
Лекарства для лечения цервицита
Основным методом лечения цервицита (эндоцервицита) является назначение антибиотиков, подавляющих развитие инфекции. Выбор антибиотика проводится лечащим врачом и зависит от типа инфекции вызвавшей болезнь.
Довольно часто антибиотики для лечения цервицита назначаются в виде вагинальных свечей или кремов.
Народные методы лечения цервицита
На данный момент не известно никаких действительно эффективных народных методов или рецептов лечения цервицита (эндоцервицита).
Инфекции, провоцирующие развитие цервицита не могут быть устранены лечебными травами, поэтому использование народных методов лечения цервицита допускается только при согласии врача и одновременно или после основного лечения антибиотиками.
Если вы планируете лечение народными средствами обратите внимание на следующие замечания:

Воспаление цервикального канала (эндоцервицит) — патология, встречающаяся у женщин чаще других. Это объясняется анатомическим строением и топографией цервикального канала. Он соединяет влагалище с полостью матки. Обычно воспаление возникает во влагалище, затем переходит на шейку матки — развивается кольпит.
Поэтому если вовремя не поставить диагноз и сразу не вылечить — заболевание перейдёт в латентную вялотекущую форму. Это, в свою очередь, чревато серьёзными осложнениями. На их лечение уйдёт много времени и совсем не факт, что лечение будет успешным.
В случае своевременной диагностики и лечения неприятных осложнений не наступит.
Воспаление цервикального канала — причины
К основным провоцирующими факторам, приводящим к воспалению цервикального канала, относятся:
— Травма шейки матки (деформация, возникшая по каким — либо причинам)
Причины воспаления цервикального канала делятся на инфекционные и неинфекционные.
Наиболее распространённые:
• возбудители, передающиеся половым путем (трихомонады, уреаплазмы, хламидии и т.д.)
• неспецифическая флора (кишечная палочка, стрептококк, грибы рода Candida и др.)
• действие внешних агрессивных факторов (химиотерапия, сильные химические растворы для спринцевания, лучевая терапия)
• пременопауза: резко изменяется гормональный фон
Они вызывают воспалительный процесс во влагалище, который переходит на цервикальный канал.
Входными воротами для инфекции являются не только половые пути, но и — пищеварительная, кровеносная и лимфатическая системы.
К неинфекционным причинам воспаления цервикального канала относятся внешнее воздействие и врожденные анатомические аномалии. Однако это довольно редкие патологии.
Дополнительные риски: рано начатая активная половая жизнь, роды в юном возрасте (до 16 лет), разные половые партнёры, аллергия на спермициды и латекс, приём определённых гормональных препаратов, курение.
Воспаление цервикального канала — симптомы
Симптомы воспаления цервикального канала такие же, как при других воспалительных заболеваниях женской половой системы. Беспокоят, как и практически при всех воспалительных заболеваниях половых путей, зуд и жжение, болезненность и неприятные ощущения постоянного характера внизу живота, может быть дискомфорт при половом акте и кровянистые выделения после него, аноргазмия.
Выделения при воспалении бывают обильные, но могут быть незначительные, с неприятным запахом, пенистого гнойного характера. Острое воспаление цервикального канала — это воспаление, которое длится до шести недель.
Симптомы острого воспаления цервикального канала разнообразные и проявляются активно: обильное гнойное отделяемое из влагалища, умеренно повышенная температура, болезненность внизу живота.
Если не лечить — острый период перейдёт в хроническое течение.
Хроническое воспаление цервикального канала может никак не проявлять себя клинически. Чаще всего симптомов вообще нет. Диагноз выставляется при обращении к врачу по иным причинам как находка при осмотре. Соответственно, жалоб может не быть, но это не означает, что нет болезни. Её течение стало вялотекущим, организм приспособился к инфекции.
Если срочно не начать лечение, воспалительный процесс распространяется и в дальнейшем возникают серьёзные осложнения.
Во многих случаях воспаление цервикального канала с самого начала протекает бессимптомно и не оказывает влияния на общее самочувствие.
Поэтому диагностика затруднена. Симптомы воспаления цервикального канала зависят от особенностей организма и выявленного возбудителя.
Для установления диагноза, кроме обычного осмотра зеркалами, пальпация, необходим:
— мазок для цитограммы (исследование клеток эпителия — определяется степень воспаления),
— бактериологический посев (выявляется конкретный возбудитель),
— анализ крови на ИППП — инфекции, передающиеся половым путем(в первую очередь — на сифилис и ВИЧ).
Часто дополнительно проводится кольпоскопия (с помощью кольпоскопа определяются признаки воспаления).
После проведенного обследования и определения инфекционного агента уточняется диагноз и назначается лечение.
Воспаление цервикального канала — лечение
Лечение воспаления цервикального канала зависит от степени воспаления и возбудителя. Цели лечения:
Назначение антибиотиков, противовирусных и других лекарственных препаратов зависит от выявленного возбудителя, чувствительности его к конкретному лекарству, стадии воспалительного процесса.
Если причиной стал грибок — назначаются антибиотики тетрациклиновой группы и макролиды.
При выявлении трихомонад в лечении воспаления цервикального канала используют антипротозойные препараты.
При выявленной папилломовирусной инфекции применяются цитостатики, интефероны. Здесь не обойтись без хирургического вмешательства — удаляются кондиломы.
Кроме того, назначается местно во влагалище и шейку матки тампоны с раствором димексида (3%), хлорофиллипта (2%), нитрата серебра. Их можно применять в конце лечения, при завершении основного курса, назначенного врачом. Проводить процедуры под контролем врача, строго следить за дозировками медикаментов.
При специфических инфекциях обязательно параллельно лечение полового партнера.
Лечение воспаления цервикального канала проводят под контролем лабораторных анализов, которые необходимо сдавать на определённых этапах, и кольпоскопии.
Как дополнение к лечению воспаления цервикального канала можно воспользоваться народными средствами. Из ромашки, коры дуба, шалфея готовятся отвары, соответственно рецептуре в аптечной аннотации, и применяются в виде спринцеваний. Травы лучше покупать в аптеке, поскольку играет роль, когда, где и в какое время они были собраны, в каких условиях сушились. Существуют определённые стандарты по сбору и сушке трав. Это может принести пользу только в период, когда закончено основное лечение, назначенного врачом. Задача таких дополнительных методов лечения заключается в том, чтобы повысить защитные силы организма и устранить последствия болезни. С этими же целями можно употреблять в неограниченных количествах смородину, калину, облепиху, ежевику, если совпадает сезон. Они хорошо повышают иммунитет, что является необходимым условием для успешного лечения.
Правила профилактики очень просты. Их необходимо соблюдать, чтобы жить спокойно и без дополнительных стрессов. Это — личная гигиена, исключение половых инфекций, обязательная контрацепция, предупреждение абортов, лечение эндокринных нарушений.
При малейшем подозрении на воспалительный процесс нужно обращаться к врачу, не пускать всё на самотёк. Если болезнь развилась как результат одной из инфекций, передаваемых половым путем, обязательно пройти лечение у венеролога.
Воспалительные заболевания половых органов занимают лидирующие позиции среди основных причин бесплодия у женщин. Они сопровождаются нехарактерными выделениями из влагалища и дискомфортом в нижней части живота. Многие представительницы прекрасного пола игнорируют подобные симптомы, списывая их на стресс или переохлаждение. Среди всех патологий женской половой системы "почетное" место занимает воспаление цервикального канала. Это распространенное заболевание, которое хорошо поддается лечению. Однако пренебрежение рекомендациям врача для многих дам заканчивается бесплодием. Чем еще опасен недуг?
Сущность патологии
Цервикальный канал соединяет влагалище с полостью матки. Он имеет форму конуса или цилиндра, а длина его не превышает 4 см. Цервикальный канал шейки матки выполняет две функции: защищает от инфекций и способствует продвижению сперматозоидов в период овуляции. Под влиянием различных внешних и/или внутренних факторов его слизистая может воспалиться. Данное заболевание именуется эндоцервицитом. Оно не представляет опасности для женского здоровья при своевременной диагностике и грамотном лечении. В противном случае патологический процесс может привести к серьезным осложнениям.
Основные причины эндоцервицита
Воспаление цервикального канала может иметь этиологию как инфекционного, так и неинфекционного характера. В первом случае в роли провоцирующих заболевание факторов выступают различные патогенные микроорганизмы (грибки кандида, стрептококки, хламидии, гонококки, папилломы и другие). Чаще всего они проникают в организм половым путем. Однако заражение также возможно посредством пищеварительного тракта или лимфатической системы. Неинфекционное воспаление цервикального канала в большинстве случаев обусловлено внешним воздействием или врожденными анатомическими дефектами. К этой группе причин относятся травмы, радиоактивное облучение, опухолевые образования.
Отдельно следует рассмотреть факторы, косвенно влияющие на развитие воспалительного процесса:
- снижение местного иммунитета;
- частые стрессы;
- менструация;
- повреждение тканей матки вследствие аборта, установки спирали.
В норме слизистая пробка всегда находится в просвете цервикального канала. Она защищает матку от патогенной флоры. Вследствие различных медицинских манипуляций пробка деформируется, меняется ее химический состав. В результате любая инфекция свободно проникает в полость матки, вызывая воспаление. Патогенная флора также может попадать в цервикальный канал вместе с менструальной кровью. Поэтому в этот период необходимо с особым вниманием относиться к гигиене половых органов.

Симптомы и проявления заболевания
Воспаление цервикального канала характеризуется определенной клинической картиной. Сначала в области половых органов появляется неприятный зуд и жжение. Затем симптомы дополняются дискомфортом в животе и обильными выделениями. Отсутствие своевременного лечения острой формы болезни опасно трансформацией ее в хроническую. При этом описанные симптомы пропадают. Однако это не означает, что женщина выздоровела без медицинской помощи. Организм таким образом адаптировался к инфекции, а заболевание перешло в латентную форму. Если и на этом этапе пренебрегать терапией, воспаление может распространиться на соседние органы. Продолжительное течение болезни приводит к изменениям в тканях маточного канала. В результате врачи диагностируют эрозию или дисплазию. Воспалительный процесс меняет качественный состав вырабатываемой в шейке матки слизи, что угрожает бесплодием.

Постановка диагноза
Симптомы воспаления дают основание провести диагностическое обследование, которое позволяет дифференцировать патологию от других заболеваний. Какие анализы необходимо сдать?
- Бактериальный посев из цервикального канала для определения возбудителя патологии.
- Кольпоскопия позволяет оценить область поражения.
- Цитологическое исследование помогает определить состояние клеток эпителия.
- Микроскопия мазка необходима для выявления патогенной флоры, оценки воспалительного процесса (подтверждают его наличие лейкоциты в цервикальном канале).
Только после полного обследования пациентки и выявления возбудителя врач может поставить окончательный диагноз, подобрать терапию.
Лечение лекарственными препаратами

Выскабливание цервикального канала
Обычно для подтверждения воспалительного процесса в цервикальном канале у пациентки берут влагалищный мазок, а после отправляют его на гистологию. Иногда причину заболевания не удается выяснить. В таких случаях применяют процедуру выскабливания, при проведении которой специальным инструментом снимают верхний слой эндометрия для последующего исследования. Со временем он восстанавливается, поэтому все манипуляции безопасны для здоровья пациентки. Как правило, выскабливание цервикального канала назначают при подозрении на злокачественную природу болезни.

Способы профилактики воспаления
Чтобы предупредить развитие патологии, следует дважды в год проходить осмотр у гинеколога. При появлении любого из перечисленных симптомов необходимо обратиться к врачу. Осмотр на гинекологическом кресле и ряд анализов позволяют подтвердить воспаление цервикального канала. Лечение назначается после диагностического обследования. Только на основании жалоб пациентки врач не может подтвердить диагноз и прописать лекарства. Избежать этого заболевания можно, если соблюдать довольно простые правила:
- во время половой близости использовать презервативы;
- не пренебрегать личной гигиеной;
- регулярно проходить обследование у гинеколога;
- иметь одного постоянного сексуального партнера.
Соблюдение этих рекомендаций помогает всегда оставаться здоровой.

Под цервикальным каналом понимают ту часть матки, которая находится между влагалищем и полостью матки и соединяет их. Воспаление слизистой канала называется эндоцервицитом. Наиболее часто этому заболеванию подвержены женщины работоспособного возраста.
Причины возникновения эндоцервита бывают инфекционного и неинфекционного характера. К первым можно отнести инфицирование такими микроорганизмами, как стрептококки, гонококки, кишечная палочка, хламидии, трихомонады, кандиды, уреаплазмы, стафилококки, вирусы герпеса и папилломы. Неинфекционными причинами развития воспаления могут быть травмы, новообразования, радиация, эрозия шейки матки, опущение шейки матки. Однако они встречаются довольно редко.
Наиболее часто заболевание начинается с воспалительного процесса во влагалище, переходящего затем на шейку матки. Часто оно сопровождается кольпитом.
Но не все женщины обязательно заболевают эндоцервитом. Можно назвать несколько факторов, являющихся провоцирующими в развитии заболевания. К ним относятся:
· Деформация шейки матки после аборта, зондирования матки, введения внутриматочной спирали, травмы в родах, диагностическое выскабливание;
· Местное или общее снижение иммунитета после воспаления половых органов;
· Наступление обычной менструации;
В норме в просвете цервикального канала практически всегда находится слизистая пробка, которая защищает полость матки от проникновения патогенных микроорганизмов из влагалища. При различных медицинских манипуляциях пробка разрушается, меняется её физический и химический состав, в результате чего инфекция может свободно проникать в матку через цервикальный канал, вызывая тем самым эндоцервицит, а затем и эндометрит.
Инфекция также может проникать в цервикальный канал с менструальной кровью. Вот почему именно в этот период особенно нужно помнить о правилах личной гигиены.
Какими могут быть симптомы эндоцервицита? С первых дней в области половых органов появляется чувство жжения, зуд, боль внизу живота тянущего характера, дискомфорт при половом акте, выделения обильные или в небольшом количестве. Если лечение не начато своевременно, то острый период переходит в хроническое течение.
Жалоб, конечно, уже не будет, но это не скажет о том, что женщина выздоровела. Просто заболевание перешло в латентный период, и женский организм адаптировался к инфекции. Если её не пролечить, то воспаление распространится на соседние органы и в дальнейшем могут возникнуть осложнения.
В некоторых случаях эндоцервицит протекает бессимптомно и не влияет на здоровье женщины, однако наличие воспаления в цервикальном канале может привести к патологическим изменениям шейки матки и послужит почвой для развития эрозии шейки матки, а потом и её дисплазии. При воспалении канала происходит изменение состава шеечной слизи, что впоследствии может быть одной из причин бесплодия.

В целях профилактики и диагностики заболевания женщина должна посещать гинеколога как минимум раз в году. При появлении каких-либо жалоб также нужно посетить врача для выявления характера заболевания и его лечения. Диагноз ставится в комплексе, после опроса и обследования больной.
Обычно женщинам проводят следующие исследования:
· Осмотр с помощью гинекологических зеркал – при наличии воспаления наблюдаются покраснение, и отек в области цервикального канала, выделения гнойного характера;
· Микроскопию мазка – при её проведении определяется интенсивность воспаления по количеству лейкоцитов и наличие патогенных микроорганизмов в канале;
· Бактериологическое исследование мазков, выявляющее возбудителя болезни;
· Кольпоскопию – она визуально показывает признаки воспаления благодаря использованию специального прибора – кольпоскопа, с особой подсветкой и оптическим увеличением;
· Цитологическое исследование мазка после кольпоскопии – в этом случае исследуются клетки эпителия.
Только после тщательно проведенного обследования и выявления штамма возбудителя врач ставит диагноз и назначает индивидуальное лечение. Оно будет зависеть от причины, вызвавшей заболевание и длительности его течения.
В зависимости от состояния женщины ей назначается соответствующая медикаментозная терапия, которая может быть дополнена иммуностимулирующей терапией для поддержания иммунитета. После лечения проводится противогрибковая терапия, восстановление микрофлоры влагалища. После выздоровления для подтверждения результата женщине рекомендуется через некоторое время повторно сдать анализы.
Эндоцервита можно избежать, если соблюдать простые и эффективные правила: быть уверенной в своем сексуальном партнере или же всегда пользоваться презервативами, соблюдать интимную гигиену и ежегодно проходить профилактический осмотр у врача с обязательной сдачей анализов. Все это поможет женщине быть всегда уверенной в своем здоровье!

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Читайте также:


