Ампутация ноги при артрозе
Симптомы артроза стопы и лечение суставов на ноге с фото

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.

При диагностировании артроза стопы, симптомы и лечение подбираются доктором лично для каждого больного. Этот процесс подразумевает дегенеративное дистрофическое изменение в хрящах стопы, которое приводит к изменению обмена веществ. Данная болезнь характеризуется внезапным появлением боли в суставах, изменением формы пальцев, мозолями, утомляемостью и другой походкой.
- Причины артроза стопы
- Стадии заболевания
- Диагностика артроза стопы
- Лечение артроза стопы
- Немедикаментозное лечение
- Лечение медикаментами
- Лечение гимнастикой
- Методы народной медицины
- Компрессы
- Настойки
- Профилактика артроза стопы
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сформировать артроз ступни могут определенные предпосылки, о которых следует помнить каждому:
![]()
анатомические особенности и аномальное строение стопы – плоскостопие, деформация голени, некорректная форма суставов, искривление пальцев;- патология эндокринной системы;
- травма нижней части ноги – ушиб, растяжение, переломы, спортивные повреждения;
- переохлаждение стопы;
- дегенеративные изменения суставов.
К основным предрасполагающим условиям артроза стопы относят:
- Несоблюдение здорового питания и образа жизни.
- Ношение обуви с каблуками постоянно и тесная обувь.
- Лишний вес либо высокий рост.
- Предрасположенность по наследству.
- Продолжительное пребывание, стоя на ногах.
Каждое из приведенных обстоятельств провоцирует недуг, а при их наличии следует быть осторожными и предпринимать меры профилактики. Когда заболевание возникает беспричинно, говорят о его первичности. При этом поражаются все суставы на стопе.
Деформирующий артроз формируется медленно, а потому на первоначальных этапах человек часто не подозревает о наличии проблемы. В этом и заключается опасность артроза суставов стопы, лечение которого нужно начинать как можно раньше.
0 стадия – обнаружить проблему сложно, поскольку даже рентген не покажет артроз. Врачи ставят диагноз на основании клинических симптомов и исследовании в лаборатории;
1 стадия – снимок уже отражает определенные признаки артроза. На данном этапе костная структура остается неизменной, но иногда отмечают тени в районе мелких суставов от уплотнений либо размягченных материй. Лечение на этом этапе осуществляется гимнастикой, медикаментами и народными средствами;
2 стадия – рентген отражает минимальные симптомы болезни. Суставная щель сужается, и костная ткань размягчается;
3 стадия – снимок отражает патологию хряща и кости;
4 стадия – наблюдаются сильнейшие изменения в суставе и окружающих материях. Часто в такой ситуации единственным методом лечения становится хирургическое вмешательство.
Со всеми перечисленными симптомами артроза стопы можно ознакомиться на фото в интернете.
Заболевание опасно тем, что его практически невозможно обнаружить на ранней стадии, а вот на последней сложно отличить от других процессов воспаления суставов.
При первых симптомах необходимо сразу идти к доктору, чтобы пройти осмотр и рентгенологическое обследование. Сегодня указать на наличие болезни могут исследования биопродуктов распада хряща, внутрисуставной жидкости и антител. С целью подтверждения предполагаемого диагноза и уточнения особенностей недуга с целью назначения лечения, доктора применяют следующие методики:
![]()
Кт стопы;- рентген;
- МРТ;
- пункцию сустава на большом пальце ноги;
- сцинтиграфию кости.
Кроме того, больному необходимо сдать кровь и мочу на анализ.
Чтобы заболевание ног не прогрессировало, а болевое ощущение было минимальным либо вовсе отсутствовало, к лечению артроза на большом пальце ноги требуется подходить серьезно. Проводить терапию стоит одновременно по нескольким направлениям.
Основной причиной формирования артроза стопы становится некорректная обувь, а потому пациентам советуют использовать ортопедические стельки. С их помощью можно вылечить суставы и избавиться от болевого синдрома.
Для начала доктор рассказывает о симптомах артроза стопы и о том, что пациент должен знать для предотвращения прогрессирования артроза. Методикой лечения без медикаментов предусмотрено соблюдение следующих действий:
- при избыточном весе срочно необходимо худеть, поскольку большая нагрузка на ноги тормозит процесс восстановления;
- для тяжелой формы болезни характерно использование иммобилизации стопы гипсовым сапожком;
![]()
больному следует минимизировать потребление соли;- больше нужно сидеть, особенно на работе;
- в рационе должны присутствовать витамины В и Е, кальций;
- в целях фиксации стопы применяют брейсы (скобы);
- следует босиком ходить по песку, гальке и траве;
- ношение свободной обуви, чтобы стопе было комфортно в ходьбе.
Целью подобранных лекарств считается уменьшение симптомов, купирование болей суставов. Как правило, лечение лекарствами не избавляет от причины, но помогает справиться с болезненными симптомами артроза стопы:
- Нестероидные противовоспалительные средства (НПВП) типа Диклофенака и Парацетамола необходимы для снятия воспаления и снижения болевого ощущения. Особенно полезен для суставов Индометацин, потому как он помогает в регенерации хряща пораженного сустава.
- Обезболивающие препараты.
- В случае сильной боли способны назначить уколы кортикостероидов.
- Восстановить ткань гиалинового хряща помогает длительный курс хондопротекторов.
- Для лечения суставов часто прописывают согревающие, противовоспалительные и согревающие виды мазей.
- С целью улучшения подвижности сустава локально вводят препарат гиалуроновой кислоты.
- В качестве наружного лечения артроза применяют мази на основе бишофита и примочки с ним, а также компрессы с медицинской желчью и димексидом.
- Обезболивающее лечение может назначить только доктор потому, что бесконтрольное использование лекарств вредит.
- При артрозе стопы могут помочь витаминные комплексы.
Обязательным условием для успешного лечения артроза стопы считается разминка суставов и укрепление мышц методом ЛФК. Наилучшими упражнениями считаются следующие:
![]()
Больной располагается около стены, и руки, вытянутые вперед, упирает на нее. Одна нога вытягивается назад, чтобы распрямить колено, а пятка прижимается к полу. Большую часть веса следует распределить над второй ногой, согнув ее чуточку в колене. Затем выполняются наклоны к стене, чтобы напрячь связки и мышцы внизу ноги, задерживаясь на пару секунд. С каждой ногой процедуру повторить по три раза.- С целью тренировки больших пальцев, вокруг них оборачивают резиновую ленту, а потом их стараются прижать к другим пальцам. Повторять до шести раз.
- Укрепить все пальцы ног помогает резиновая лента, оборачивающаяся вокруг каждого пальца. Потом они расправляются и 10 секунд удерживаются в данном положении.
Большинство людей пытается заниматься лечением артроза стопы дома народными средствами. По мнению специалистов, с их помощью можно избавиться от определенных признаков болезни: отечность сустава большого пальца, боли и покраснение. Народные средства стоит применять при артрозе стопы на первой стадии развития. Избавить от признаков артроза на первоначальных этапах развития смогут: ванны с корнем дягиля, хвойный бальзам, чесночный сок, пихтовое масло, картофельный компресс, мазь на зверобое.
![]()
Облепиховое масло втирают в сустав и стопу, а потом накрывают его целлофаном и обматывают теплым материалом. Компресс остается на всю ночь.- Лист алоэ, перец, 0,5 л водки и ложка чистотела смешиваются и настаиваются три недели. Смесь втирают в сустав и обматывают шарфом.
- Через мясорубку измельчают алоэ, добавляют к нему 150 г водки и 100 г меда. Стопа растирается, обматывается полиэтиленом, и сверху надевают носки. Компресс держат всю ночь.
- В равном объеме смешивают масло с кефиром и применяют в качестве компресса, недолго массируя больные суставы.
- Бутылка водки смешивается с кожурой от пяти бананов, а потом после месяца настаивания применяется для втирания в суставы при артрозе.
- Шишки хмеля смешивают с маслом розы 1:10 и кипятят смесь. Затем 30 минут настаивают и трижды в сутки втирают в больной сустав.
- Эвкалиптовая настойка готовится из 100 г свежеизмельченного растения, залитого 0,5 л водки. Состав убирают в темное место на неделю, а потом на ночь им растирают суставы.
Чтобы не допустить образования деформирующего артроза и его последующего лечения, необходимо соблюдать определенные рекомендации:
- на суставы снижают механическую нагрузку;
- правильно приобретают обувь;
- ограничивают употребление продуктов, провоцирующих отложение солей;
- проводят гимнастические упражнения.
Что касается последнего пункта, то стоит знать, что существуют активные и пассивные упражнения. В случае пассивной гимнастики больной располагается в положении сидя и расслабляет конечности максимально. Голень фиксируют и стопой выполняют круговые вращения. Часто могут быть применены упражнения в воде с предметами.
Артроз голеностопного сустава нельзя запускать, поскольку лечение болезни в тяжелой форме является невозможным.
- Классификация
- Симптомы
- Диагностика
- Лечение
Тазобедренный сустав поражается реже всего. В основном патология диагностируется в колене. Особенность хондроматоза — длительное время он не даёт никаких симптомов, поэтому обнаруживается совершенно случайно.
Есть несколько возможных типов классификации. В первую очередь это скорость прогрессирования. В основном появления новых образований не происходит. А если они и появляются, то такое происходит раз в несколько лет. В этом случае следует говорить о стабильной форме.
Также для классификации используется и время появления. Существует два типа:
- Врождённый.
- Приобретённый.
Врождённый возникает, когда есть какие-то нарушения при формировании хряща. Приобретённая форма — в основном результат травмы, хотя никто точно не знает, почему именно происходит такое перерождение.
Изменённые части синовиальной оболочки могут длительное время никак себя не проявлять. При прогрессировании некоторые из них начинают обрастать кальцием, становятся более плотными. Именно в это время их можно заметить на рентгеновском снимке.
Основными жалобами будут дискомфорт в ноге, боль при ходьбе, а также ощущение инородного тела. Иногда возникают признаки воспаления, к которым можно отнести отёчность и покраснение кожи бедра, появление щёлкающих звуком, местное повышение температуры. Если в это время не принять никаких мер, то воспалительный процесс может перейти на саму синовиальную оболочку и вызвать артрит, а в дальнейшем и артроз, что приведёт к разрушению сустава.
Иногда встречается опухолевидный вариант. В этом случае появившиеся тельца объединяются в одно целое, и из них начинает образовываться опухоль, которая называется хондромой. Течение хондромы волнообразное – обострение сменяется ремиссией, а симптомы напоминают обычный артрит. Основное проявление – боль. Хондрома никогда не покрывается кальцием, поэтому диагностировать её при помощи рентгенографии не представляется возможным. Блокада сустава не возникает, но из-за больших размеров может случиться ограничение подвижности ноги.
Злокачественный вариант носит название хондросаркома, но такое развитие событий встречается очень редко. Образование через некоторое время даёт метастазы и обладает всеми признаками онкологии. Именно тазобедренный сустав лидирует по числу этого диагноза.
Начальные жалобы не являются специфичными и могут соответствовать самым разным заболеваниям опорно-двигательного аппарата. Поэтому для уточнения диагноза следует сделать такое исследование, как МРТ.
Рентгенография может показать ложный отрицательный результата, так как хрящевая ткань не снимке не видна.

Лечение хондроматоза тазобедренного сустава только хирургическое. Консервативная терапия, как и народная медицина, здесь будут бессильны.
Чаще всего рецидив возникает при опухолевидном варианте. При злокачественном варианте проводится операция, как и при обычном онкологическом процессе. Сустав может быть удалён полностью или частично — устанавливается эндопротез. В тяжёлых случаях может потребоваться ампутация конечности.
- Что делать, если в плечевом суставе защемило нерв?
- Дистальная спинальная амиотрофия — виды и лечение
- Проявления и терапия тендовагинита стопы
- Боли в коленном суставе — какие мази помогут?
- Невыносимые боли в спине, в области лопаток — в чем их причина?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
08 августа 2018
- Травмы нижней конечности (чаще с ее полным отрывом, размозжением).
- Острые тромбозы и эмболии артерий.
- Хроническая ишемия выраженной степени (при атеросклерозе, сахарном диабете, облитерирующем эндартериите).
- Тяжелые инфекции (гангрена).
- Злокачественные опухоли.
- Врожденные аномалии (гипоплазия, аплазия).
- Выраженные боли в ноге.
- Потеря чувствительности.
- Гнойный распад тканей.
- Мумификация конечности.
- Отсутствие пульсации на подколенной артерии.
- Снижение кожной температуры.
- Медикаментозная поддержка.
- Формирование культи с последующим уходом за ней.
- Лечебная физкультура.
- Протезирование.
- Социальная и трудовая реабилитация.
- Лежа на животе, сводить ноги вместе, после этого максимально поднимая ампутированную конечность и удерживая ее на этом уровне.
- Лежа на спине, упереться в пол стопой здоровой ноги, согнутой в колене. Поднимать ампутированную ногу до уровня колена, удерживая ее.
- Лежа на боку, поднимать бедро ампутированной конечности на угол 60 градусов с удержанием в этом положении.
- Протезы без коленного модуля (в основном используются как временные).
- Протезы с коленным модулем – наиболее распространенный вид.
- Протезы всей конечности с корсетным креплением – при отсутствии культи.
- абсолютные;
- относительные.
- некроз тканей вследствие нарушения циркуляции крови в области нижних конечностей;
- нагноение раны, сопровождаемое выделением неприятного запаха;
- отрыв ноги вследствие получения травмы;
- пережатие кровеносных сосудов ввиду превышения времени наложения жгута;
- газовая гангрена (инфицирование организма по причине размножения и роста патологической флоры);
- разрывы вен и артерий, сопряженные с обильной кровопотерей.
- попадание инфекции через открытые раневые поверхности;
- хронические воспаления (костный туберкулез, остеомиелит);
- онкологические новообразования злокачественного характера;
- деструктивные процессы в костях;
- прогрессирующие язвенные проявления.
- замедленный процесс восстановления клеток;
- поражение нервных окончаний (полинейропатия);
- костные аномалии;
- слабая иммунная система, синдром иммунодефицита;
- превышенная масса тела;
- злоупотребление спиртными напитками, курение;
- тесные, некорректно подобранные туфли или ботинки.
- нейропатический – связан с нарушениями в нервной ткани;
- ангиопатический – обусловлен сосудистыми аномалиями;
- остеопатический – разрушению подвергается опорно-двигательный аппарат;
- смешенный – сочетает в себе признаки нескольких типов.
- Сухую. Внутреннее пространство сосудов сужается медленно. Начинается заболевание с пальцев ног.
- Влажную. Подключается инфекция. Болезнь развивается быстро, характеризуется острым течением, сопровождается сильной интоксикацией.
- снижение температуры, почему и возникает чувство холода в ногах;
- посинение кожных покровов;
- образование видимой демаркационной черты, которая отделяет здоровую ткань от пораженной;
- боль и отечность в больной конечности;
- отсутствие пульса в подколенном сосуде.
- пониженное артериальное давление;
- учащенное сердцебиение;
- лихорадка;
- спутанное сознание;
- кожные высыпания;
- болевые ощущения в суставах;
- бледность кожи.
- инфекционные поражения;
- переохлаждения;
- частые травмирования;
- неустойчивые психические состояния, стрессы;
- аллергические проявления;
- интоксикация.
- периферический;
- висцеральный;
- смешенный.
- болезненными ощущениями, которые возникают даже в состоянии покоя;
язвами; - нарушениями трофики;
- исчезновением пульсации в сосудах ног;
- омертвением тканей в области пальцев, гангреной.
- первичной (обязательна при сухой и влажной гангрене);
- вторичной (осуществляется в том случае, если проводимая медикаментозная терапия не приносит облегчения состояния пациента);
- повторной (реампутация) – делается на уже оперированной конечности при условии дальнейшего прогрессирования болезни или появления осложнений.
- малые – удаляются ступни и кисти;
- большие – отрезание конечности осуществляется на уровне бедра или голени, плеча или предплечья;
- ранние – проводятся вначале послеоперационного периода ввиду образования нагноений в области раны, развития тяжелых осложнений;
- поздние – обусловлены длительным незаживанием культи, появлением в ней некротических изменений;
- одно- и двухэтапные (в зависимости от того, во сколько этапов проводится хирургическое вмешательство).
- Круговой – отрезание конечности производится перпендикулярно длине кости.
- Лоскутный – после операции культя снизу закрывается оставшимися кожными лоскутами. Существует методика одно- или двухлоскутной ампутации.
- Овальный – плоскость сечения расположена не под прямым углом, а наискосок. Ввиду этого есть возможность закрыть усеченную кость избытком имеющихся мягких тканей. Способ является самым распространенным.
- рассечение мышц;
- распиливание кости, обработка надкостницы;
- перевязка вен и артерий, нервов.
- поддержание нормального состояния послеоперационного шва;
- массаж культи, способствующий снижению излишней чувствительности;
- ежедневное мытье теплой водой с мылом, контрастный душ;
- регулярное выполнение физических упражнений, направленных на возобновление нормального функционирования сохраненной мускулатуры;
- прохождение физиопроцедур, курса массажа;
- социальную адаптацию человека;
- установку протеза.
- антисептическую обработку раны;
- накладывание повязок.
- лечь на живот, приподнять ноги, разводить и сводить их вместе (необходимо максимально высоко поднимать культю вверх);
- лечь на спину, согнуть здоровую конечность в коленном суставе, упереться стопой в пол, больную поднимать до уровня колена.
- с присутствием коленного модуля (позволяют свободно сгибать ногу);
- заменяющие всю конечность, оснащенные корсетным крепежом (если отсутствует культя).
- медленное заживление культи;
- занесение инфекции, обусловленное неправильным уходом, нарушением принципов асептики;
- отмирание тканей в области раны, необходимость повторного иссечения;
- фантомные боли;
- сильная отечность, препятствующая ношению протеза;
- нарушения строения и функционирования тазобедренного сустава;
- закупорка крупных сосудов кровяными сгустками (тромбоз);
- обильные кровотечения;
- плохая переносимость анестезирующего вещества, возникновение аллергических реакций.
Боли в пояснице, секвестрированная грыжа — можно ли вылечиться медикаментозно?
07 августа 2018
Что означают такие слова врача в заключении?
06 августа 2018
Боль в лопатке и груди — что это?
05 августа 2018
Появились периодические боли в спине — что нужно делать?
04 августа 2018
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Главная функция нижних конечностей заключается в обеспечении опоры тела и ходьбы. Это позволяет человеку вести активный образ жизни, заниматься спортом и выполнять повседневные задачи. Утрата конечности может вызвать чувство беспомощности, оторванности от общества и потерю собственной значимости.
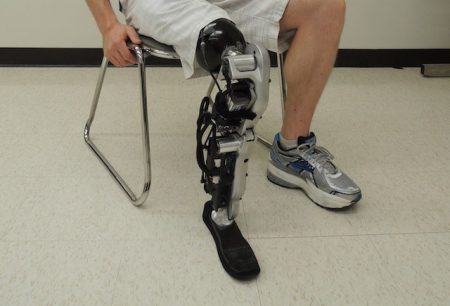
Ограничение функциональных возможностей становится большой проблемой для людей, перенесших ампутацию ноги. Им приходится перестраиваться на новый ритм жизни, отказываясь от прежних занятий и предпочтений. Становятся недоступными многие виды деятельности, даже самообслуживание представляет трудную задачу.
Грамотная организация восстановительного процесса становится залогом возобновления утраченных функций.
Причины ампутации
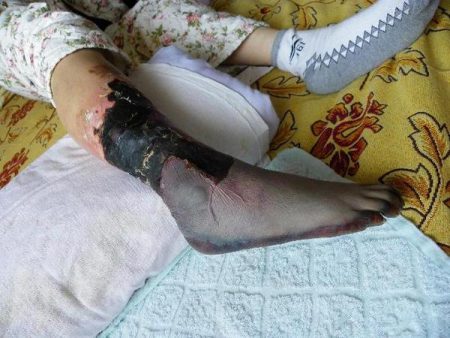
Для того чтобы понимать масштаб проблемы, необходимо обратить внимание на факторы, которые приводят к такой вынужденной мере, как ампутация ноги. Многие состояния, требующие подобного лечения, встречаются не только среди неблагополучных слоев населения, как это кажется на первый взгляд, но становятся частой проблемой некоторых успешных и активных людей.
Необходимость ампутации может возникать в случае острых и хронических состояний, которые привели к нежизнеспособности тканей нижней конечности и могут представлять опасность для жизни пациента. К подобной патологии можно отнести:
Выраженные изменения в конечности ниже колена представляют опасность распространения патологии на бедро и развития серьезных нарушений во всем организме, так как есть риск интоксикации продуктами распада тканей и даже летального исхода. Поэтому зачастую ампутация становится единственным выходом при тяжелых и запущенных заболеваниях. Кроме того, потерять конечность можно в результате дорожно-транспортных происшествий или железнодорожных травм.
Необходимо проводить своевременное и активное лечение патологии, которая может привести к осложнениям со стороны нижних конечностей. Кроме того, стоит уделить пристальное внимание профилактике травматизма. Только таким способом можно избежать ампутации.
Симптомы
Существуют определенные признаки, по наличию которых можно судить о нежизнеспособности тканей и наличии серьезного риска для жизни пациента. По таким симптомам оценивают возможность и целесообразность проведения оперативного вмешательства. Ампутация ноги выше колена необходима в случае обнаружения таких симптомов:
Без учета тех случаев, когда в результате травмы конечность висит на кожном лоскуте, показания к операции дополняются результатами дополнительных методов: УЗИ сосудов, ангиографии, термографии, рентгенографии.
Решение о необходимости ампутации принимается только после всестороннего обследования.
Реабилитация

Современные методы реабилитации позволяют пациенту максимально восстановить функциональные возможности, социальный статус и психологическую стабильность после такого серьезного события, как ампутация конечности. Использование эффективных методик и современных технологий поможет вернуть пациенту существенную долю прежней активности.
Не стоит преждевременно думать о невозможности полноценной жизни – совместные усилия врачей и пациента имеют успех в большинстве случаев. Для восстановления после операции важны следующие мероприятия:
Несмотря на потерю конечности, человек должен помнить, что успех во многом зависит от его позитивного настроя, уверенности и организованности. Желание вернуться к активной жизни должно перебороть чувство собственной несостоятельности.
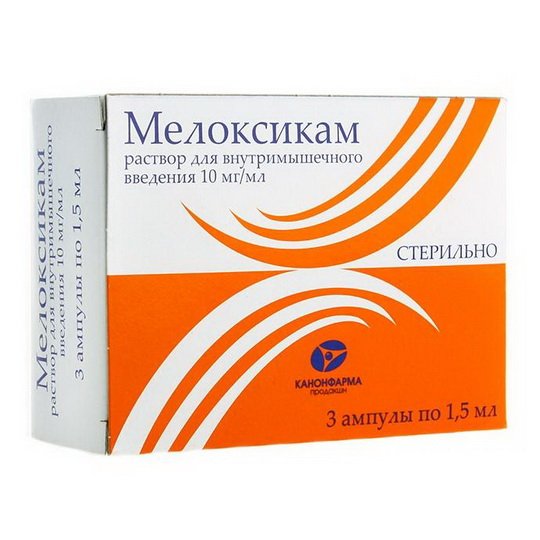
Медикаментозная поддержка

Проведение реабилитационных мероприятий невозможно без устранения боли. Как правило, она проходит после заживления операционной раны и ликвидации воспалительного процесса в этой области. При этом в качестве временного средства могут применяться нестероидные противовоспалительные препараты (мелоксикам, диклофенак, кеторолак).
Однако, гораздо более серьезным является появление так называемых фантомных болей, которые не связаны с травмированием тканей. Они могут приобретать характер упорных и выраженных неприятных ощущений в области ампутированной конечности. Пациент в течение определенного времени может не только ощущать утраченную ногу, но и чувствовать зуд или покалывание в ней. В таком случае одних медикаментов становится недостаточно, применяют комплексное лечение с использованием других методов: физиотерапии, массажа и лечебной гимнастики.
Нередко после ампутации конечности пациенты имеют сниженный эмоциональный фон и страдают от депрессии. Это становится показанием для назначения антидепрессантов. В случае длительной неподвижности создаются условия для развития инфекции (например, в мочевыводящих путях), что указывает на необходимость применения антибиотиков.
Любые медикаменты должны приниматься в соответствии с врачебными рекомендациями. Самолечение может быть опасным для здоровья.
Формирование культи
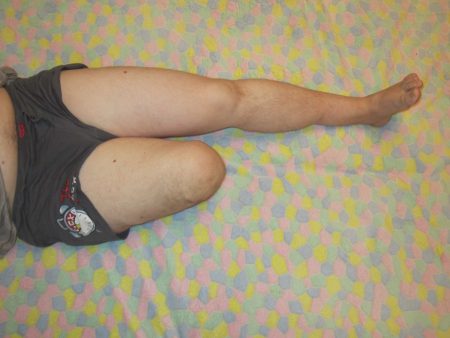
Большое значение уделяется правильному уходу за культей. Сначала необходима ее обработка антисептическими растворами, наложение повязок. Для предотвращения вторичной инфекции, особенно у пациентов с сахарным диабетом или нарушениями артериального кровотока, необходимо использовать антибактериальные присыпки или кремы. После заживления раны рекомендуют проводить контрастный душ и смазывать кожу детским мылом.
После операции у многих пациентов развивается отек культи, что становится препятствием для дальнейшей физической реабилитации. Для его устранения накладывают бандаж, эластичный бинт, проводят лимфодренажный массаж. Ликвидировав отечность тканей, можно переходить к лечебной гимнастике.
Лечебная физкультура
Главным моментом в восстановлении двигательной функции конечности является лечебная гимнастика. Необходимо развивать мышцы бедра, пояса нижних конечностей, спины и брюшного пресса. Это позволит в дальнейшем быстрее адаптироваться к постоянному использованию протеза.
Выполнение специальных упражнений поможет подготовить пациента к самостоятельной ходьбе, подъему по ступеням и снизит его зависимость от внешней помощи. Из них можно выделить следующие:
Если вовремя не проводить упражнения, будет развиваться контрактура тазобедренного сустава, что создаст затруднения в дальнейшем использовании протеза.
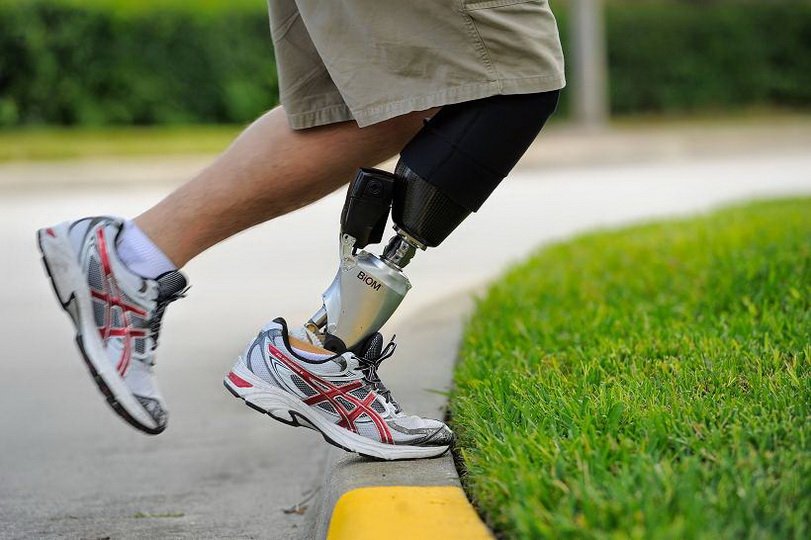
Протезирование
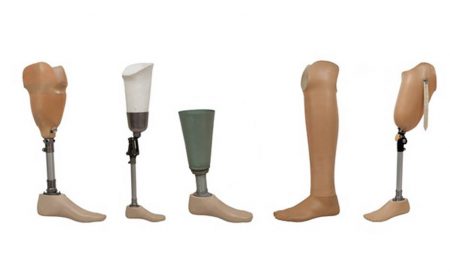
Раннему протезированию отводится значительная роль в восстановлении двигательной активности пациента после ампутации. Это становится возможным благодаря применению современных и высокотехнологичных устройств. Вид протеза и техника его установки определяется в основном длиной культи бедра. В зависимости от этого различают:
Наилучшие результаты достигаются благодаря использованию микропроцессорного управления коленным модулем, что позволяет сделать движения плавными и максимально подходящими для конкретной ситуации. Крепиться протез может с помощью ремешков, вакуумных присосок, а также комбинированным способом.
Подобрать правильный протез поможет врач-ортопед на основании всех критериев и возможностей.
Социальная и трудовая реабилитация
Применение современных протезов во многом определяет возможность возврата пациента к повседневной жизни. Проведенная операция, несомненно, накладывает существенные ограничения на функциональную активность человека – утрата конечности однозначно приводит к инвалидности.
Грамотное протезирование позволяет максимально восстановить двигательную функцию. Однако, нельзя забывать о необходимости повторной социализации и приобретения новых трудовых навыков. Только так человек сможет чувствовать себя полноценной частью общества. Большую роль в этом оказывает психологическая коррекция, направленная на преодоление негативных установок и их замену жизнеутверждающими принципами.
Ампутация нижней конечности становится для пациентов настоящим испытанием. Только стойкая уверенность в своих силах в сочетании с эффективными реабилитационными мерами позволит выйти из него победителем.
Ампутация ноги выше колена – удаление больной конечности или ее части путем отрезания. Осуществляется операция в том случае, если произошло серьезное повреждение сосудов, наблюдаются явные признаки гангрены и человеку грозит смертельная опасность. Назначается подобная процедура при неэффективности альтернативного медикаментозного лечения.
Показания к ампутации
Среди показаний, согласно которым конечность ампутируют, выделяют:
Показана ампутация ноги при гангрене в пожилом возрасте, а также детям до одного года.
Среди второй группы причин наиболее частыми являются:
При несвоевременно проведенной ампутации прогноз для пациента неутешительный: дальнейшее развитие патологии способно привести к сепсису и летальному исходу.
Диабетическая гангрена
При наличии у пациента сахарного диабета существует риск ампутации пальца ноги или всей конечности. Связано это с тем, что во время заболевания сильно страдает кожа стоп. Она трескается, через микроскопические повреждения в организм проникают патогенные микроорганизмы, происходит заражение крови. Развивается патология на фоне сниженной чувствительности кожи ступней.
Ампутация ноги при сахарном диабете обусловлена развитием гангрены, которое происходит на фоне нарушенного метаболизма и отмирания клеточных структур.
Факторами, способствующими появлению гангрены у больных диабетом, становятся:

Виды диабетической гангрены:
В зависимости от наличия клинических проявлений определяют гангрену:
Обусловлена атеросклерозом, характеризуется уменьшением сосудистого просвета или полным его отсутствием. Ввиду этого нарушается кровоснабжение определенных тканей, происходит их отмирание.
При возникновении первых сигналов недуга важно своевременно начать прием антибиотиков: это поможет предупредить подключение вторичного инфицирования.

Признаки наступившего заражения крови (сепсиса):
При тяжелом течении может назначаться ампутация пальца ноги или всей конечности (в зависимости от области поражения).
Заболевание, при котором поражаются мелкие и средние артериальные и венозные сосуды. Проявляется в болезненности, общей усталости, потере чувствительности, судорогах. Сопровождается развивающейся гангреной.
Типы облитерирующего тромбангиита:
В первом случае страдают сосуды ног, во втором и третьем выявляются общие симптомы недуга.

Эмболия характеризуется перемещением образованного в патологическом сосуде тромба и поражением здорового. Состояние острой ишемии связано с резким нарушением кровообращения, патологическим функционированием больного органа. Сопровождается чувством одеревенения в ногах, мышечным параличом, отсутствием пульсации, затем наступает мышечное окоченение, теряется подвижность суставов.
Классификация ампутаций
Исходя из существующих показаний, ампутация конечностей бывает:
Нельзя назначать ампутацию, если у пациента наблюдается агония.

Способы рассечения мягких тканей
Выделяют варианты ампутации:
Если требуется срочная ампутация и от оперативности ее проведения зависит жизнь пациента, то прибегают к гильотинированию (моментальному отсечению) конечности.
Подготовка к ампутации
Подготовительный этап подразумевает осуществление визуального осмотра пациента, на котором врач определяет необходимый уровень ампутации, проводит обезболивание поврежденной ноги. Осуществляется оно посредством применения местной или общей анестезии. Недостаток наркоза может спровоцировать наступление болевого шока и ухудшить состояние пациента.
Ход операции
Хирургическое вмешательство с целью усечения ноги выше колена подразумевает соблюдение общих принципов ампутации конечности:
После того, как сосуды и нервы будут обработаны, культю зашивают.

Реабилитационный период
Грамотно проведенная реабилитация позволит избежать осложнений, которые способны возникать после операции.
Восстановительный период подразумевает осуществление правильного ухода за культей и включает в себя:
Чтобы смягчить кожу в области послеоперационного рубца, рекомендуют смазывать ее увлажняющим кремом. С позволения врача можно пользоваться народными методами.
Прием лекарственных препаратов необходим для купирования болезненности после операции (фантомные боли, реальное ощущение утраченной ноги), отека, воспаления, зуда.
С целью избавления от негативных послеоперационных симптомов больному назначаются:
Уменьшить боль помогут массаж, физиотерапевтические процедуры, гимнастика.
Процесс формирования культи предусматривает:
Для предупреждения повторного инфицирования больным рекомендуют правильно ухаживать за культей, пользоваться специальными присыпками или кремами. Предотвратить отек тканей можно, если накладывать на ампутированную конечность бандаж, эластичный бинт. Хороший противоотечный эффект производит лимфодренажный массаж.
Выполнение специального комплекса гимнастических упражнений направлено на возобновление движений ног, укрепление мышечного аппарата, что позволит в дальнейшем успешно использовать протез.
Людям, перенесшим ампутацию ноги, рекомендуют делать следующие упражнения:
Все движения следует совершать осторожно. Заниматься нужно регулярно, постепенно увеличивая нагрузку.

Человеку, перенесшему ампутацию ноги, присваивается группа инвалидности вследствие ограничения его физических возможностей, назначается выплата пенсии. Для того чтобы пребывание его в обществе стало более комфортным, требуется максимально возможное восстановление его социальной и трудовой активности. Это позволит адаптировать больного к повседневной жизни.
Процедура предполагает замену ампутированной конечности искусственным протезом.
После ампутации ноги выше коленного сустава используются протезирующие устройства:
Часто используются микропроцессорные протезы, которые приводятся в движение нервно-мышечными импульсами, проходящими в культе.
Благодаря протезированию многие инвалиды полноценно живут и продолжают трудовую деятельность на работе с облегченными условиями труда.
Возможные осложнения
Процедура иссечения травмированной ноги является сложной и связана с риском развития многих послеоперационных осложнений. Таковыми становятся:
Учет имеющихся для пациента рисков и их грамотное предупреждение поможет снизить вероятность появления нежелательных последствий в послеоперационном периоде. В противном случае осуществляется реампутация.
Ампутация ноги – крайняя мера, к которой прибегают в случае, если медикаментозная терапия бессильна и пациент подвергается смертельной опасности. Процедура позволяет сохранить человеку жизнь, но является очень травматичной для его психики. Чтобы восстановление пациента после операции было максимально эффективным, требуется оказать ему своевременную и качественную психологическую помощь, направленную на принятие своего нынешнего физического состояния, коррекцию сложившихся жизненных целей, установок и ценностей. Благодаря психологической поддержке можно восстановить психоэмоциональный фон больного человека.
Читайте также:







