Артропатия коленного сустава на рентгене
Артрит коленного сустава представляет собой заболевание воспалительного характера, поражающее сустав и околосуставные ткани. При отсутствии лечения воспаление захватывает соседние ткани и может распространяться.
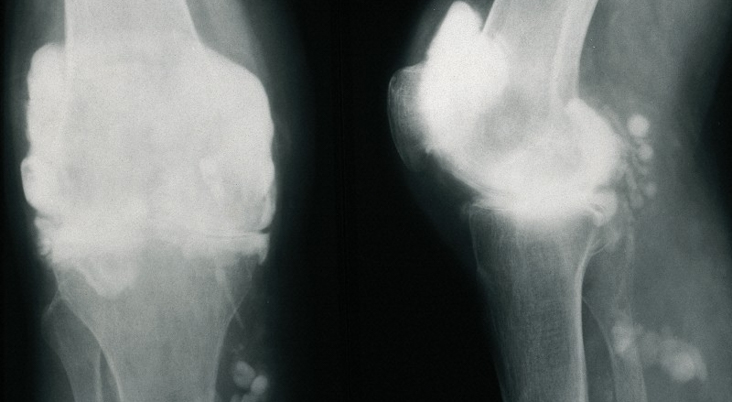
Артрит коленного сустава на рентгене.
В связи с этим крайне важно провести дифференциальную диагностику и поставить правильный диагноз.
Выделяют несколько базовых форм артрита:
- Инфекционный. Эта форма встречается при занесении инфекции через открытые раны (внешний путь) или через кровь (внутренний путь) при перенесенном инфекционном заболевании.
- Посттравматический. Развивается в результате хронических перегрузок коленных суставов (далее – КС), вследствие падений, ударов, ушибов.
- Ревматоидный. Выделяется в отдельный пункт как наиболее опасная форма своими распространенными проявлениями. Обусловлена аутоиммунной агрессией организма в результате нарушения защитных механизмов. При этом антитела (далее – АТ) сами разрушают структуры сустава.
- Септический. Для данной формы характерным симптомом является острое начало и выраженная отечность околосуставных тканей.
- Подагрический. Обусловлен нарушением метаболических процессов в организме. В результате этих нарушений в сумке КС образуются кристаллы соли с острыми краями (остеофиты). Эти наросты систематически травмируют ткани и приводят к регулярным воспалительным реакциям и появлению боли.
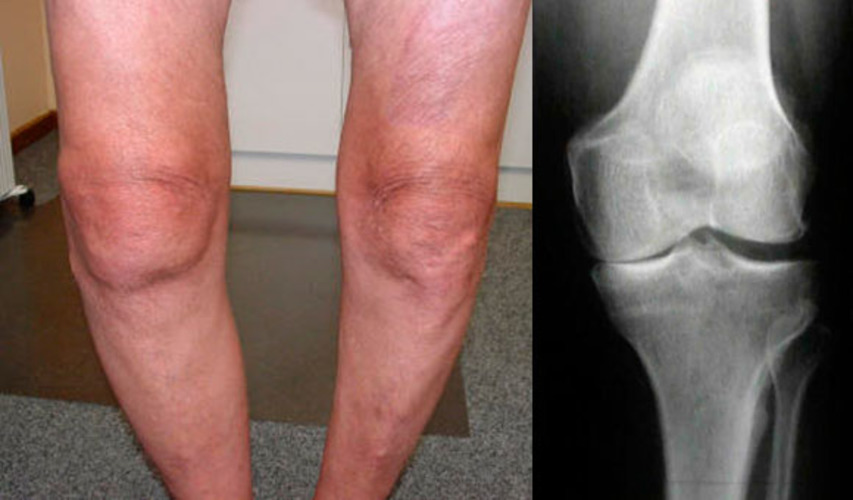
Артрит колена — внешние проявления.
Отдельно стоит проводить диф. диагностику с артрозом КС:
- оба состояния характеризуются скованностью, болезненностью и ограничением функции сустава, однако при артрите также выражена местная гиперемия и отечность.
- в случае артрита воспаление – главный повреждающий фактор развития патологии, в случае артроза воспаление – следствие, способствующее развитию деструктивно-дегенеративных изменений (далее – ДДИ) костных структур.
- артрит – обратимое состояние, при лечении которого достигается полноценное восстановление функции сустава, при артрозе развитие сложившихся изменений можно лишь замедлить, однако патология склонна к прогрессированию.
Причины возникновения
Теперь уже зная, что одной из главных причин развития артрита являются инфекционные заболевания, поговорим более предметно о том, какие же организмы несут разрушительное действие:
- грибки;
- вирусы;
- грамотрицательные бактерии;
- стрептококки;
- стафилококки;
- гонококки;
- бруцеллез;
- болезнь Рейтера (чаще затрагивает тазобедренные суставы, но в доли случаев в процесс вовлекаются и КС);
- глистные и протозойные инвазии;
- хламидиоз;
- сифилис;
- гепатиты.
Что касается артритов неинфекционного характера, их развитие обусловлена множеством факторов:
- ДДИ хрящевых структур (возрастной фактор).
- Травмы различной тяжести и их осложнения.
- Воспалительные процессы в тканях, близких к суставной сумке 4. Генетическая
- предрасположенность
- Нарушение обмена кальция (например, рахит).
- Болезнь Бехчета.
- Болезнь Бехтерева.
- Каппилятотоксикоз.
- Остеомиелит.
Статистика заболевания артритом
В России этот показатель приближается к 143 млн человек. Отметка зарегистрированных больных в год приближается к 17 миллионам. При этом артрозу КС подвержены гораздо меньший слой населения (для США – 21 млн, для России – 1,5 млн).
Отдельно остро стоит вопрос о ревматоидном артрите (далее – РА). По статистике около 1,3 млн американцев подвержены этому заболеванию, что эквивалентно 41 случаю на 100 тысяч населения. Женщины страдают патологией в 2-3 раза чаще мужчин, а жизненный риск составляет: 3,6% для женщин и 1,7% для мужчин. По миру распространенность заболевания составляет 0,5-1% (до 5% среди пожилого населения).
Симптомы
Симптоматика артрита во многом заключается от причины, его вызвавшей. Острые начинаются внезапно и в отличие от хронических, характеризуются выраженной интоксикацией. Явный симптом, выраженный при артрите любой этиологии – боль. В начале заболевания она может быть небольшой, появляться при нагрузке.
Однако существует ряд неспецифических признаков, характерных для артрита любого генеза. Более наглядно симптоматика прослеживается на определенной стадии:
- Начальная. Суставной хрящ поврежден несущественно. Проявляется небольшими болями при активных движениях, с небольшой хромотой. Нет ограничения подвижности, и боль уходит в состоянии покоя. Наблюдается умеренная отечность с неизмененным кожным покровом. Температура может достигать 37,3-37,5 градусов.
- Патологические изменения более заметны, нарастает отечность и болевые ощущения с ограничением подвижности. При рентгенографии заметны эрозии, ссыхание гиалинового хряща с утолщением капсулы, сужения его просвета. Температура может повышаться до 38,5.
- Терминальная. Характерно ДДИ суставной и костной тканей. Воспаление приводит к устойчивому мышечному напряжению и последующей атрофией мышечного слоя. Рентген показывает сужение суставной щели и разрастание остеофитов. Сустав реагирует на изменение погоды (метеозависимость). Температура повышается до 39,0 и выше.
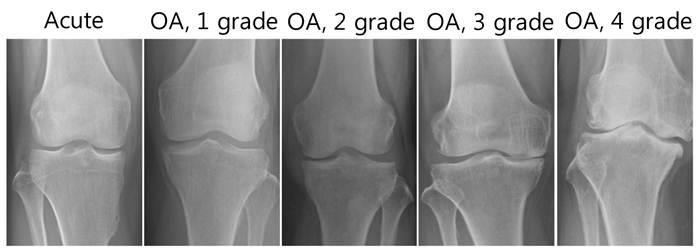
Стадии артрита коленного сустава на рентгене.
Диагностика
С учетом множественности причин, провоцирующих развитие артрита, некоторые формы особенно активно прорабатывались врачами с целью разработки оптимального алгоритма диагностики.
Ювенильный артрит (далее – ЮА) один из самых инвалидизирующих ревматических заболеваний детского возраста.
Клинический анализ крови
- ЮА с системным началом – выраженный лейкоцитоз (30-50 тыс.) с нейтрофильным сдвигом влево (до 30% палочкоядерных лейкоцитов). СОЭ увеличивается до 50-80 мм/ч, гипохромная анемия, тромбоцитоз.
- Юношеский полиартрит, ЮРА – гипохромная анемия, нейтрофильный лейкоцитоз (до 15*109/л), СОЭ > 40 мм/ч.
- Пауциартикулярный юношеский артрит – обычно лабораторные показатели остаются в норме, но иногда встречаются типичные изменения, характерные для ЮА.
Иммунологический и иммуногенетический анализ
- ЮА с системным началом – повышается содержание СРБ, IgM и IgG.
- Юношеский полиартрит – иногда положительный АНФ (антинуклеарный фактор), РФ отрицателен. Повышены показатели СРБ, IgM и IgG.
- Пауциартикулярный юношеский артрит – 80% случаев выявляет положительно АНФ, РФ – отрицательный, обнаруживается высокий титр HLA A2.
Рентгенологическое исследование суставов
Изменения костных структур смотрят по Штейн-Брокеру.
- стадия – наблюдается эпифизарный остеопороз.
- стадия – к остеопорозу подключается разволокнение хряща, сужение суставной щели, единичные эрозии.
- стадия – ДДИ хрящевой ткани и кости, формируются костно-хрящевые эрозии, подвывихи в суставах.
- стадия – похожа на III с включением фиброзного или костного анкилоза.Реактивный артрит (далее – РеА)
Схема обследования пациента
- клинический анализ крови;
- протеинограмма (общий белок и белковые фракции);
- титр ЦИК;
- иммунологические маркеры РА;
- иммунологические маркеры СКВ – антинуклеарный фактор, антитела к ДНК, LE-клетки;
- HLA-типирование (HLA B-27);
- диагностика кишечных инфекций и латентных мочеполовых инфекций (ПЦР, РНГА, РИФ);
- рентгенография пораженных суставов, крестцово-подвздошных сочленений, позвоночника.
При длительном течении РеА всегда обнаруживаются лабораторные показатели, схожие с ЮА: увеличение СОЭ, диспротеинемия, гипериммуноглобулинемия, высокий титр ЦИК.
Одним из важнейших диагностических признаков РеА – серонегативность по иммунологическим маркерам РА и СКВ.
Лечение артрита коленного сустава
Для достижения максимального лечебного эффекта следует придерживаться комплексного подхода в лечении артрита.
- НПВП. С их помощью удается купировать болевой синдром, особенно в ночное время суток. Среди множества препаратов ни один не проявил конкретных преимуществ, а значит любой НПВП-препарат подойдет для применения.
- Глюкокортикостероиды (ГКС). Обычно не назначается, только короткими курсами, если течение артрита затрагивает деятельность ССС.
- Антибиотики. Короткими курсами (1-2 недели) против конкретного возбудителя.
- Хондропротекторы. Назначаются с целью восстановления целостности суставного хряща. Однако многочисленные исследования (например, данные 10 крупных исследований в British Medical Journal) говорят об отсутствии эффекта даже по сравнению с плацебо!
- Гиалуроновая кислота. Важный элемент хрящевой ткани. Она вводится инъекциями в полость сустава, создавая протекторное действие и предостерегая сустав от дальнейшего повреждения. Однако терапия не предполагает стимуляцию собственной кислоты, поэтому представляется весьма дорогой (от 30 до 250 тыс. рублей ежегодно).
Физиопроцедуры
Виброакустическая терапия – заключается в передаче звуковой микровибрации при использовании специального медицинского аппарата. Он создает такие микровибрации, которые со своим физическим характеристикам идентичны тем, которые создают мышечные ткани при максимальном статическом физическом напряжении. Коротко говоря, эта терапия – прямая альтернатива физическим упражнениям.

- Улучшение лимфотока в области воздействия, что способствует ускоренному очищению тканей, обладает противовоспалительным действием.
- Улучшает кровоток и, соответственно, питание обрабатываемой зоны.
- Благоприятно действует на нервные пути при длительном воздействии.
- Способствует выделению суставной смазки.
Суть процедуры заключается в активации кровоснабжения суставных тканей при хронических артритах. В области воздействия происходит вазодилатация, усиливая кровоснабжение, улучшая восстановительные процессы.
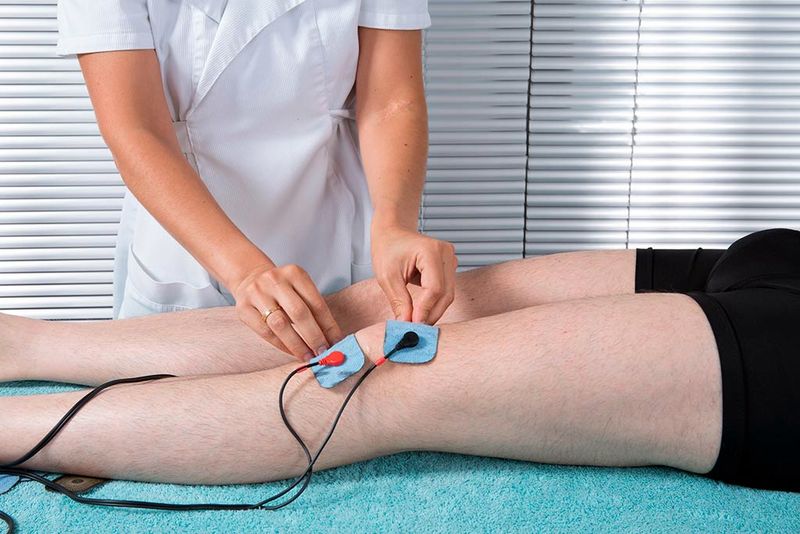
На пораженный сустав воздействуют непрерывным или импульсным электрическим полем. Для коленей применяется слаботепловые дозы при мощности тока в 20-30 Вт.
Процедура направлена на уменьшение отечности, активации регенераторных процессов в суставе, улучшение питания и кровоснабжения. Метод позволяет добиться длительной ремиссии.
При помощи лазерного аппликатора действуют на биологически активные точки, расположенные вдоль боковых поверхностей КС.
Процедура активизирует кровоток, снижает болевую чувствительность, стимулирует процессы заживления.
Метод оптимизирует и ускоряет биохимические процессы, протекающие в суставных тканях, ускоряет процессы заживления, уменьшает отечность.
Также хорошо себя зарекомендовали сероводородные и радоновые ванны, пелоидотерапия, массаж, мануальная терапия.
ЛФК при артритах
Особое внимание привлекает лечебная физкультура в острый период заболевания. Главная цель – улучшение местного крово- и лимфообращения, расслабление напряженных мышц, снятие болевого синдрома.
Эндопротезирование при артрите
- Развившийся в результате хронического воспаления деформирующий артроз.
- Ревматоидный артрит.
Чаще всего в этих случаях проводится тотальное эндопротезирование. На начальных стадиях развития дегенеративных процессов используется метод одномыщелкового эндопротезирования.

Профилактика
- Самым важным фактором благоприятного контроля заболевания – контроль ИМТ (индекса массы тела), за счет которого снижается осевая нагрузка на суставы. Следует отказаться от продуктов богатых крахмалом и сахаром (картофель, конфеты, сладкие мучные продукты). 2. Стоит добавить больше овощей и фруктов: яблоки, облепиху, рябину, черную смородину, сливы.
- Внести в рацион жирную рыбу: тунец, лосось, треску, сардины, форель, сельдь.
- Отказ от вредных привычек.
- Прием витаминов.
- Закаливание.
- Ведение здорового образа жизни.
- Укрепление иммунитета.
- Придерживайтесь активного образа жизни (желательно с включением регулярных физических упражнений).
Артропатия коленного сустава развивается на фоне различных патологий, обусловленных неревматической этиологией. Суставной синдром при болезненных отклонениях тесно связан с течением сопутствующего заболевания. Соответствующее лечение основного патологического процесса позволяет снизить или полностью устранить выраженность симптоматических проявлений.

Причины
Плодотворную почву для зарождения артропатии у взрослых создают устойчивые отклонения от нормального состояния, имеющие негативное влияние на организм:
-
аллергические реакции на внешние факторы; нарушения в работе нервной системы; системные заболевания крови; инфекционные заболевания – синдром Рейтера, болезнь Лайма, краснуха, ветряная оспа, мононуклеоз, менингит; инфекции мочеполовых органов; патологии пищеварительного тракта – хронический энтероколит, энтерит, болезнь Крона, язвенный колит; васкулит – воспаление стенок кровеносных сосудов с последующим разрушением; эндокринные и метаболические нарушения – климакс, гиперпаратиреоз, гипертиреоз; сахарный диабет; травматические поражения коленного сустава; хондрокальциноз – отложение солей кальция; паразитарные и кишечные возбудители; вирусные гепатиты; ВИЧ-инфекция.

Детский возраст
У детей дополнительной предпосылкой к развитию суставного синдрома могут стать:
-
вакцинация; укус иксодового клеща; эпидемический паротит (свинка); альфа-вирусная инфекция; целиакия – нарушение пищеварения, спровоцированное повреждением тонкой кишки из-за непереносимости пищевых продуктов, содержащих определенные белки; гемоглобинопатия — наследственная или врождённая патология, связанная со структурными изменениями белка гемоглобина; бруцеллез – инфекционно-аллергическое заболевание, спровоцированное контактом с зараженным домашним животным; болезнь Кавасаки – иммунокомплексное воспаление кровеносных артерий на первых годах жизни.

Установлена идиопатическая форма суставного синдрома, когда определить точную причину зарождения болезненных отклонений не удается.
Симптоматика
Артропатия коленного сустава обнаруживается в разных видах. Это могут быть артралгии (суставные боли), не сопровождающиеся локальными изменениями. Часто развиваются как реакция организма на аллерген. Болевому синдрому свойственно усугубляться после тяжелых физических нагрузок и длительной ходьбы. При гипертиреозе боли в суставах сопровождаются мышечной слабостью и скованностью.
В другом варианте артропатии облекаются в форму реактивного артрита. Опишем подробнее что это такое.
Заселенная в организм бактериальная микрофлора при перенесенном или протекающем инфекционном заболевании попадает по лимфо и/или кровотоку в полость сустава, вызывая асептическое воспаление.
Вслед за эти пациент получает целый комплекс симптомов:
-
выраженная отечность околосуставных тканей из-за скопления биологической жидкости; локальная гиперемия и гипертермия; деформация сустава; боль в колене при пальпации, ходьбе, в положении стоя; хруст при движении; парестезии и чувство внутреннего распирания в пораженном суставе; ограничение функциональных способностей.

Заражение урогенитального и пищеварительного тракта хламидиями, шигеллами, сальмонеллами, свойственное синдрому Рейтера, поэтапно влечет поражение мочеполовой системы, органов зрения, через месяц – развитие артропатии. При инфицировании менингококком суставной синдром проявляется через 7 – 10 дней.
Воспалительный процесс сказывается на общем состоянии заболевшего. Повышаются температурные показатели тела, снижается работоспособность, появляется слабость и быстрая утомляемость.
Диагностирование
Цель диагностических мероприятий при артропатиях – выявления провокатора, побудившего развитие суставной симптоматики. В педиатрической практике, кроме общего опроса осуществляется сбор семейного анамнеза. Устанавливается наличие наследственной предрасположенности к заболеваниям опорно-двигательного аппарата.
Затем назначаются лабораторные и инструментальные методы диагностики:
-
забор крови и мочи для общего анализа; забор венозной крови для биохимического анализа на ревмопробы; пункция синовиальной жидкости для микробиологического анализа; ПЦР-диагностика биологических субстанций для определения инфекционного возбудителя; урогенитальный тест; функциональные тесты печени и почек; выявление наличия антигена HLA-B27; аллергограмма; иммунограмма; рентгенография; УЗИ, КТ, МРТ.
При выявлении хламидий пациенты обследуются на наличие других инфекционных возбудителей, передающихся половым путем.

По результатам исследований больного перенаправляют для консультации к гинекологу, урологу, офтальмологу, гастроэнтерологу, венерологу, инфекционисту.
Лечение
Терапевтические мероприятия при суставной симптоматики имеют четкую целенаправленность – лечение основного заболевания.
Реактивные артропатии требуют применения антибактериальных средств. Хламидийные инфекции у маленьких детей пролечиваются макролидными веществами. Для подростков и взрослых к препаратам выбора подключают фторхинолоны, тетрациклины (Клapитpoмицин, Доксициклин, Рoкcитpoмицин, Азитромицин). Стандартный курс лечения – 7 – 14 дней.
На патогенных кишечных возбудителей воздействуют инъекционным введением Гентамицина, Амикацина, Ципрофлоксацина.
Выраженные боли в суставе устраняют с помощью противовоспалительных противоревматических средств (Диклофенак, Ибупрофен, Мелоксикам).

Патологическую активность иммунной системы снижают иммуномодуляторами (Метотрексат, Азатиоприн, Сульфасалазин).
Для восполнения биологически активных веществ подключают витаминотерапию.
Выраженный болевой синдром купируется системным употреблением глюкокортикоидов, в приоритете Преднизолон, Бетаметазон. В тяжелых случаях практикуется внутрисуставное введение гиалуроновой кислоты, глюкозы, анестетиков, глюкокортикоидных препаратов.
Сбои в работе эндокринной системы регулируются заместительной терапией. Системные заболевания крови требуют курса химиотерапии. При аллергических артропатиях в первую очередь ограничивается контакт с аллергеном, назначаются антигистаминные средства. На время лечения пораженный сустав иммобилизуется.
Уменьшить выраженность симптоматических проявлений и вернуть суставу двигательную активность помогают физиотерапевтические процедуры:
-
лекарственный фонофорез; УВЧ; магнитотерапия; лечение лазером; бальнеотерапия; климатотерапия; лечебная физкультура (после снятия острого воспалительного процесса).

Комплексный подход и развернутое лечение увеличивают шансы на полное восстановление.
Прогноз
Характерная особенность артропатии – самоограничение. Обычно при первых эпизодах болезненные отклонения ликвидируются через 4 – 6 месяцев. У половины пациентов спустя разные промежутки времени фиксируются рецидивы. Вероятность осложнений связана с присутствием в организме больного антигена HLA-B27.
Клинические исследования в 17 случаях из 100 отметили переход суставного синдрома в хроническую форму. Тяжелые дегенеративно-дистрофические поражения суставов встречаются редко. При реактивных формах артропатии отсутствие правильно подобранного лечения приводит к быстротечному развитию конъюнктивита.
Понять, как далеко зашла болезнь, поможет рентген. Стадии ревматоидного артрита видны на нем, но точно определить проблему может только специалист. На поздних стадиях определить наличие проблемы по внешнему виду может почти любой человек — происходит деформация органов. Однако есть изменения, которые не видны невооруженному глазу.
Но поскольку болезней костей и суставов существует огромное множество, одного рентгена для постановки диагноза и определения стадии ревматоидного артрита недостаточно. Хороший врач дополняет его анализом крови.
Анализы дополнительно к рентгену

Анализ на маркеры воспаления. При положительном результате это может быть указанием на какую-то другую болезнь, не обязательно артрит. Какую именно — покажут дальнейшие исследования.
Анализ на маркеры ревматоидного артрита. Ставить диагноз по нему стоит с большой осторожностью, потому что он встречается у 5% здоровых людей (и показывает на предрасположенность к болезни, но не саму болезнь), и его нет примерно у 50% больных. То есть он является лишь косвенным доказательством наличия ревматоидного артрита.

К чему приводит отсутствие своевременной диагностики по рентгену
Некоторые люди считают, что в связи со своим молодым возрастом не могут болеть ревматоидным артритом, особенно в поздней стадии. И это большая ошибка, потому что болезнь стремительно молодеет и возникает у тех, кому еще только 30 или 20 лет. Причины банальны — ухудшение экологии, неправильное питание, малоподвижный образ жизни.
Какие признаки ревматоидного артрита видны на рентгене

На рентгеновском снимке врач может увидеть различные признаки болезни, которые не заметны при первом взгляде и осмотре. Делают рентген той части тела, на боль в которой пациент жалуется. Ревматоидный артрит может сконцентрироваться в одной части тела или поразить их все одновременно (кисти рук, пальцы ног, коленные суставы, плечи, локти). Чаще всего проблема начинается с конечностей.
На рентгене можно увидеть эрозию и воспаление. Насколько сильно они будут выражены, зависит от стадии заболевания.
Определение стадий ревматоидного артрита по рентгену
У врачей есть свои требования к тому, как ставить диагноз, которым они следуют. Так, например, стадию ревматоидного артрита определяют по тому суставу, который пострадал больше всего, судя по рентгену.
То есть, если поражение суставов ног соответствует 2 стадии, а суставов рук — 4, то пациент получит диагноз 4 стадия. Сама по себе она является весьма тяжелой, но, поскольку это касается не всего тела, а отдельных его частей, ситуация не так безнадежна, как может показаться на первый взгляд.

Разумеется, все это не может сделать не специалист, но при соответствующей подготовке человек может примерно понять, в каком состоянии находятся суставы. Однако для точной постановки диагноза и определения стадии нужен врач. Если есть сомнения в квалификации врача (он не заинтересован в лечении, назначает только мази и/или таблетки) можно тот же самый рентген показать другому специалисту.
Не нужно делать новый снимок (только если другой врач не будет на этом настаивать в связи с плохим качеством старого снимка или большим количеством прошедшего времени).
Для вынесения суждения касательно стадии ревматоидного артрита ревматологи анализируют:
- Степень разрушения суставов, костей, хрящей на рентгене;
- Количество эрозий;
- Признаки воспаления на снимке;
- Наличие кист.

Но на очень ранних стадиях или в случае небольших эрозий сложно рассмотреть все подробности ревматоидного артрита на рентгенологических снимках. Тогда применяют МРТ. Разрешение у этого оборудования выше, и можно получить больше подробностей.
Как выглядят стадии ревматоидного артрита на рентгене?
Первая стадия самая легкая, но даже ее можно заметить на снимке. Как уже было сказано, ревматоидный артрит чаще начинается с конечностей, поэтому делают снимки кистей, в которых происходят изменения. Признаки первой стадии артрита:
- Мягкие ткани вокруг пострадавших суставов утолщены;
- Сами кости более пористые, даже, можно сказать, рыхлые;
- Суставная щель сужена, но пока еще слабо.

На этой стадии человек чувствует, что ему сложнее двигать конечностями по утрам. Наблюдается легкая припухлость. Этих двух симптомов достаточно, чтобы начать бить тревогу и делать рентген. Причем симптомы могут проявиться как у взрослых, так и у детей. К ограничению подвижности утром может добавляться боль. Если диагностировать ревматоидный артрит на ранней стадии в юном возрасте, можно избежать его стремительного развития во взрослом и пожилом.
Вторая стадия. К уже существующим признакам добавляются кисты. Это наросты на костной ткани, которые деформируют руку и еще больше ограничивают ее подвижность. Суставная щель становится еще меньше. Растет остеопороз (хрупкость и рыхлость костей). Это то, что видно на рентгене. А в реальной жизни уменьшается подвижность и боль проявляется не только утром, но и днем.
Важно отметить, что вторая стадия подразделяется на 2 типа — 2А и 2Б. На этапе 2А ревматоидного артрита на снимке еще нет эрозии — выраженного повреждения кости, а на этапе 2Б они уже появляются. Самый распространенный тип эрозии — краевая, то есть по границе сустава.
Самыми уязвимыми являются участки, где хрящ не закрывает его. Еще один тип — провал участка кости, это называется компрессионная эрозия. Третий тип — разрушение замыкательной пластины (она соединяет связку с суставом). И если определить ревматоидный артрит 1 стадии по рентгену может лишь очень хороший специалист, то со 2 должен справится даже врач средней руки. В реальной жизни пациент страдает от боли при нагрузке.

Третья стадия ревматоидного артрита на рентгене характеризуется большим количество эрозий, а именно — более 5. Также врач отмечает, что мышцы атрофируются из-за ревматоидного артрита, в результате поражения тканей и ограниченной подвижности органа. Межсуставные щели еще уже. Появляются подвывихи и вывихи суставов, они уже зрительно деформируются.
В мягких тканях возле больных суставов на снимках можно увидеть узелки, которые формируются из солей кальция. Это называется кальцификацией. Узелки не только способствуют прогрессу болезни, но еще и вызывают болезненные ощущения при прикосновении. Это что касается рентгена. А в реальной жизни человеку уже приходится прилагать значительные усилия, чтобы выполнить простейшие бытовые операции.
Все признаки, которые были упомянуты в описании предыдущих стадий, присутствуют и в рентгене 4, но в более выраженной степени. Появляются и новые.
Эрозии. На 4 стадии ревматоидного артрита на рентгене они видны не только на суставах, но и на костях. Суставные щели сужаются настолько, что происходит сращение костей (анкилоз). Возникают остеофиты. Грубо говоря, остеофиты — это наросты по краям суставов. Они имеют разную форму. Поначалу небольшие, а потом разрастаются все больше и больше.

Остеофиты меняют даже видимый невооруженным глазом вид конечности. Под хрящом сустава видно костное уплотнение. Оно называется субхондральным остеосклерозом. На самом деле данном уплотнение является попыткой организма защитить себя от разрушения, поскольку хрящ разрушается, кости начинают тереться друг об друга.
И, чтобы не произошло их полного разрушения, организм провоцирует возникновение таких уплотнений, которые видны на рентгене. В реальной жизни человеку становится еще сложнее выполнять простейшие бытовые операции. Боль очень сильная, и ее сложно вытерпеть без приема обезболивающих.
Как распознать ревматоидный артрит на рентгене
Чтобы понять, что на рентгене отображены именно признаки ревматоидного артрита, нужно знать, как расшифровать снимок. Разберем, как выглядят определенные признаки на рентгене.
Уплотнение тканей вокруг пострадавшего сустава. Этот симптом виден еще на снимках 1, 2 стадии ревматоидного артрита. Ткани вокруг больной области выглядят более сглаженными, чем вокруг здоровой. Также они более прозрачны.

Кальцификаты. Это узелки, речь про которые шла выше. На рентгене они выглядят просто как тени или круглой формы образования. Необязательно, чтобы форма была округлой. При ревматоидном артрите могут быть и в виде черточек, и в виде небольших образований на краю сустава. При этом их плотность тоже может быть разной.
Тендиниты и теносиновиты. Это уплотнение сухожилия или связки в том месте, где они прикрепляются к костям. Данный процесс также виден на рентгене. Дополнительный признак — кальцификаты вокруг таких уплотнений.
Остеопороз. Собственно разрушение кости, увеличение ее хрупкости, слабости. Пораженные остеопорозом участки кости/сустава как будто выглядят более прозрачными. Замыкательные пластинки выглядят более тонкими.
Суженая щель сустава. Определить, что она сужена из-за ревматоидного артрита, можно, только если есть аналогичный снимок здоровой руки. Врач может сделать это и без такого снимка, так как знает, каким точно должно быть соотношение. Однако при более поздних стадиях увидеть, что щель на рентгене значительно сужена, может и неспециалист.
Неровность суставной поверхности. Это могут быть как провалы, так и наросты. В первом случае речь идет об эрозии, во втором — об остеофите. Остеофиты имеют на рентгене разную форму при ревматоидном артрите. Но важно, что они меняют нормальную форму сустава на поздней стадии. Возможно искривление пальцев. Часто это видно и без рентгена, но снимок подтверждает подозрения.
Остеолиз. Встречается редко. Это процесс, при котором кость рассасывается в принципе. Соответственно, на рентгене она отсутствует на некоторых участках. Данный признак свидетельствует о большой проблеме и необходимости серьезного лечения ревматоидного артрита.
Если возникает некроз ткани (ее отмирание из-за недостаточного кровоснабжения), на рентгене этот участок более темный, похожий на тень. При этом данную тень окружает более светлый, чем цвет остальной кости, контур.
Остеофиты. Наросты на краях суставов при ревматоидном артрите, речь о которых уже шла выше. Чем более серьезна стадия, тем больше остеофит. Таким образом, ответ на вопрос, виден ли артрит на рентгене — да.
Рентген или МРТ при ревматоидном артрите?
Перед теми, кто подозревает у себя наличие ревматоидного артрита, встает выбор: рентген или МРТ? Идеально применять оба метода в комплексе, дополнив их анализами. На первой стадии болезни рентген практически бесполезен, поскольку на нем слабо видны патологические нарушения. Если беспокоят неподвижность и боль по утрам, лучше обратиться к МРТ.
В то же время МРТ более дорогая процедура. Есть у магнитно-резонансной томографии и другой недостаток — снимок дает информацию о существовании проблемы, но по нему сложно определить, каким именно заболеванием суставов поражен пациент. Для классификации и подтверждения того, что это именно ревматоидный артрит, потребуется также рентген.
Читайте также:


