Атеросклероз у детей нижних конечностей
Атеросклероз – хроническое заболевание сердечно - сосудистой системы, для которого характерно уплотнение стенок сосудов. В местах уплотнения появляются атеросклеротические бляшки, препятствующие нормальному кровотоку. Возникает атеросклероз вследствие отложения холестерина и влечёт за собой инсульты, инфаркт миокарда и существенное сокращение продолжительности жизни. Процесс атеросклероза начинается с детского возраста. Именно поэтому кардиологи называют атеросклероз – детской болезнью, которая проявляется через определённое время. Ведь ребёнок при рождении может иметь наследственные нарушения липидного обмена. А первые симптомы атеросклероза обнаруживаются в возрасте 10 лет и старше. Поэтому определение уровня холестерина в крови необходимо. У детей и у взрослых показания идентичны, нормой является 5 ммоль/л.
Причины
Причинами атеросклероза, как и любого другого сердечно – сосудистого заболевания, являются нездоровое питание, малоподвижный образ жизни, вредные привычки. Как правило, на развитие болезни оказывают влияние комплекс факторов.
Группу риска составляют:
- Дети, у которых в близком окружении имели место заболевания ишемической болезнью сердца и другими сердечно- сосудистыми заболеваниями.
- Если у ребёнка наблюдается повышенное артериальное давление, сахарный диабет, ожирение или избыточная масса тела.
- Если ребёнок ведёт малоактивный образ жизни.
- Дети, родители которых имеют повышенный холестерин, показатели превышают 5,2 ммоль/л.
- Сильный стресс у ребёнка может спровоцировать возникновение болезни.
Сочетание несколько факторов риска увеличивает вероятность заболевания в несколько раз.
Симптомы
Атеросклероз – болезнь, развивающаяся медленно. Как правило, симптомы болезни отсутствуют.
Проявление атеросклероза зависит от повреждённых артерий. Может наблюдаться:
- Нарушение мозгового кровообращения. Симптомами будут: онемение, слабость верхних и нижних конечностей, трудности с речью.
- Атеросклероз артерий сердца характеризуется болью в грудной клетке.
- Нарушение кровообращения в конечностях сопровождается болями в руках и ногах.
Диагностировать атеросклероз можно с помощью ультразвуковой допплерографии артерий. Этот метод делает возможным выявление заболевания на раннем этапе. Исследование показывает величину бляшек и процесс нарушения кровотока.
Сердечные сосуды диагностируют методом коронарографии. Это рентгеновские снимки, которые дают возможность рассмотреть расположение бляшек и степень сужения просвета артерии.
Также применяется ангиография – инвазивный метод исследования, когда в поражённый сосуд вводится контрастное вещество.
Определить атеросклероз можно с помощью биохимического анализа крови.
Осложнения
Осложнения атеросклероза зависят от месторасположения бляшек.
- Ишемическая болезнь сердца возникает, когда сужаются артерии, находящиеся в непосредственной близости от сердца. Данная болезнь сопровождается стенокардией. Есть вероятность развития сердечного приступа.
- Аневризмы являются характерным осложнением атеросклероза. Когда стенки сосуда выпячиваются или подвергаются растяжению, это и есть аневризма. Пульсирующая боль сопровождает течение болезни.
- Заболевание периферических артерий возникает вследствие нарушенного кровообращения. Это осложнение атеросклероза может привести к обморожению или ожогам, потому что чувствительность притупляется.
- Атеросклероз сонных артерий может спровоцировать транзиторную ишемическую атаку, инсульт.
Лечение
Немедикаментозное лечение атеросклероза предполагает нормализацию веса, которая осуществима за счёт соблюдения правильного питания и диеты. Здоровое питание исключает приём жирной и жареной пищи. Мясо лучше заменить рыбой. Фрукты и овощи должны быть основными продуктами в рационе ребёнка.
Занятия спортом необходимы. Посильная физическая нагрузка обеспечивает приток кислорода к органам.
Стрессы и избыточные волнения являются дополнительными факторами риска. Поэтому их минимизация дома и в школе необходима.
Лечение атеросклероза у детей осуществляется медикаментозными средствами и заменой образа жизни. В особо тяжёлых случаях показано хирургическое вмешательство.
Лекарственная терапия позволяет снизить темп развития болезни и минимизировать последствия нарушений.
Для лечения атеросклероза используют следующие препараты:
- Препараты, понижающие уровень холестерина – статины. Сложность состоит в том, что большинство препаратов нельзя использовать для лечения детей.
- Нормализация холестеринового обмен требует восстановления обмена веществ на уровне клеточной мембраны. Это возможно благодаря применению а – липоевой кислоты.
- Антитромбоцитарные средства, предотвращающие образование тромбов.
- Бета – блокторы, снижающие давление и частоту сердечного ритма.
- Ингибиторы ангиотензин-превращающего фермента, которые понижают давление и замедляют распространение заболевания.
- Блокаторы кальциевых каналов и диуретики используются для снижения артериального давления.
Оперативное вмешательство предполагает:
- Ангиопластику – расширение просвета сосуда при помощи внутрисосудистого баллончика. В этом случае возможно установление стента – металлической вкладки, которая удерживает сосуд в расширенном состоянии.
- Эндартерэктомию – удаление жировых отложений.
- Тромболитическую терапию, которая восстанавливает кровоток путём растворения сгустка внутри артерии.
- Шунтирование – это инвазивный метод лечения, требующий наркоза. В ходе операции используют специальную синтетическую трубку для замены повреждённого участка артерии. Шунтированию можно подвергать несколько артерий. Восстановление после данной операции занимает длительный промежуток времени.
Профилактика
Предотвратить развитие атеросклероза можно. Для этого нужно минимизировать факторы риска:
- Нормализация веса.
- Диета с минимальным содержанием жиров и соли.
- Дозированные физические нагрузки.
- Исключение стрессовых и конфликтных ситуаций.
- Контролирование холестерина и глюкозы в крови.
Атеросклероз — это хроническое заболевание сердечно-сосудистой системы, которое происходит вследствие нарушения липидного обмена. Обычно атеросклероз диагностируется у пожилых людей, а у детей болезнь проявляется крайне редко. Однако в соответствии с результатами новых исследований, первые признаки заболевания могут наблюдаться у детей в возрасте до 10 лет, а первые холестериновые бляшки появляются к 13–15 годам. При недостаточно эффективном лечении болезни возможно развитие тяжёлых осложнений, таких как инфаркт миокарда, аневризмы, инсульт. Поэтому чрезвычайно важно провести своевременную диагностику болезни и начать комплексное лечение
Причины
Обычно атеросклероз наблюдается у тех детей, близкие родственники которых имеют нарушения липидного обмена. Основные факторы риска у детей и у взрослых одинаковы. К ним относятся:
- ожирение;
- гиподинамия;
- злоупотребление жирной пищей;
- стрессы;
- злоупотребление алкоголем и курение (у подростков);
- сахарный диабет;
- артериальная гипертензия;
- гиперхолестеринемия.
Симптомы
В нашей клинике успешно лечат гипертонию, остеохондроз, атеросклероз, грыжи Шморля, межпозвоночные грыжи и другие заболевания не прибегая к помощи лекарств или операций.
Атеросклероз у детей обычно развивается бессимптомно. Признаки заболевания обычно наблюдаются у больных на поздних стадиях. Симптомы зависят как от стадии болезни, так и места локализации холестериновых бляшек. При поражении коронарных сосудов сердца могут наблюдаться одышка, боли в кардиальной области, отёк нижних конечностей. При поражении сонной артерии и сосудов головного мозга возможно нарушение речи, расстройство психики, головокружение, онемение конечностей и др.
Диагностика
Диагностика атеросклероза у детей предусматривает обнаружение мест локализации атеросклеротических бляшек и степени поражения сосудов. К основным методам диагностики относятся:
- липидограмма — уточнение состояния обмена веществ, особенно жирового;
- УЗ-допплерография артерий — определение величины холестериновых бляшек и интенсивности кровотока;
- коронарография — выявление расположения бляшек и степени сужения просвета артерии;
- ангиография — обнаружение изменения просвета сосудов, извилистости, выпячивания;
- генетические анализы — определение степени риска развития заболевания ещё в раннем возрасте.
Профилактика
Для профилактики атеросклероза у детей необходимо соблюдать определённые рекомендации:
- Диета. Диета при атеросклерозе предусматривает употребление свежих овощей, фруктов, круп, рыбы и морепродуктов. Рекомендуется приучать детей в возрасте с 2 лет к пище с малым содержанием жиров, поскольку употребление жареной и жирной пищи в раннем возрасте повышает риск развития сердечно-сосудистых болезней. Запрещено употребление слишком калорийных блюд.
- Двигательная активность. Для профилактики атеросклероза в детском и подростковом возрасте необходимо обеспечить нормальную двигательную активность. Рекомендуются ежедневные прогулки на свежем воздухе продолжительностью от 30 до 60 минут. Целесообразны занятия спортом — бег, спортивные игры, езда на велосипеде.
- Стрессы и вредные привычки. При профилактике атеросклероза у детей необходимо исключить стрессовые и конфликтные ситуации. Подросткам необходимо отказаться от курения и употребления алкоголя.
Также для профилактики заболевания необходимо контролировать уровень холестерина и глюкозы в крови. Следует регулярно посещать врача не реже 1 раза в год.
Атеросклероз может развиваться ещё в детском возрасте. Для предупреждения развития заболевания следует проводить профилактические мероприятия в соответствии с консультациями врача.
Запишитесь на бесплатную консультацию!
Запишитесь на бесплатный прием в нашу клинику и мы составим вам подробную диету.
У здоровых людей просвет сосудов остается чистым, поэтому кровь без препятствий следует к тканям, снабжая их кислородом. Мышцы получают достаточно питательных веществ для нормального функционирования. При атеросклерозе на стенках сосудов происходит отложение холестерина, которое и само по себе сужает просвет, и вызывает воспаление стенки, что провоцирует образование тромбов.
Со временем количество холестерина нарастает и образуется холестериновая бляшка. Иногда она может отрываться, вместе с током крови попадать в более мелкие сосуды, закупоривая их просвет. Со временем бляшки из-за отложения солей кальция становятся твердыми и могут вызывать полную закупорку сосудов (окклюзию).
Обычно атеросклероз ног развивается медленно. Просвет сосудов закрывается постепенно, поэтому сначала симптомы могут быть выражены неярко. Однако по мере того как сужается их просвет, ткани все хуже снабжаются кислородом и питательными веществами. Симптоматика нарастает и становится более выраженной. Если атеросклероз развивается достаточно медленно, то в окружающие ткани успевают прорастать мелкие сосуды, которые берут на себя функцию пораженной артерии. Если же он развивается быстрее, чем сосуды успевают расти, компенсировать поражение на хорошем уровне они не могут.

Существует несколько стадий развития атеросклероза нижних конечностей. Разные исследователи делят их по-разному. Рассмотрим одну из самых подробных классификаций по А. В. Покровскому:
- 1 стадия – доклиническая. Она возникает, когда в организме происходит нарушение липидного обмена. На этой стадии выраженных симптомов еще нет. Боль в ногах возникает лишь после того, как человек прошел длительное расстояние.
- 2а стадия – уже появляются признаки атеросклероза. Ноги начинают болеть после прохождения небольших расстояний, от двухсот до тысячи метров. Появляется симптом так называемой перемежающейся хромоты: человек часто останавливается из-за боли, чтобы отдохнуть, однако, стоит ему продолжить движение, как ноги начинают болеть снова.
- 2б стадия – боли в ногах появляются на очень коротких расстояниях, человек не может пройти больше двухсот метров без остановки.
- 3 стадия – на этой стадии боль появляется на совсем маленьких расстояниях, а иногда даже в покое.
- 4 стадия – боль в ногах носит постоянный характер, развиваются трофические язвы и некроз тканей.
В зависимости от того, где именно происходит сужение просвета, атеросклероз сосудов нижних конечностей делят на следующие виды:
- Окклюзия высокого уровня – поражаются крупные сосуды ног, такие как аорта, подвздошные артерии, бедренные артерии;
- Окклюзия среднего уровня – поражаются подколенные артерии, а также кровеносные сосуды голеней;
- Окклюзия низкого уровня – при этом виде атеросклероза поражается одна из артерий голени или стопы.
Причины и предрасполагающие факторы
Основная причина атеросклероза – это нарушение липидного обмена, повышение уровня холестерина в крови, а также поражение стенок сосудов.
Существует множество факторов, провоцирующих возникновение данного заболевания:
- Важную роль для возникновения атеросклероза играет наследственность. Люди, которые имеют близких родственников с данным заболеванием, подвержены ему чаще, чем те, у которых наследственность хорошая.
- Мужчины болеют чаще женщин.
- Опасность возникновения атеросклероза увеличивается с возрастом.
- Атеросклероз сосудов ног часто поражает курильщиков, поскольку никотин, содержащийся в сигаретах, провоцирует сужение сосудов, а также поражает их внутренние стенки, вызывая воспаление. На воспаленном участке холестерин откладывается быстрее.
- Спровоцировать данное заболевание может и избыточный вес.
- Неправильное питание, когда человек употребляет в пищу много жирного, жареного, соленого. Продукты, содержащие избыточное количество холестерина, провоцируют его повышение в крови;
- Гипертоническая болезнь.
- Сахарный диабет.
- Малоподвижный образ жизни, при котором организм не получает достаточную физическую нагрузку. Стенки сосудов становятся слабыми и не могут противостоять заболеванию.
- Частые стрессы.
- Повышает риск развития заболевания употребление алкогольных напитков, кофе.
Симптомы

Атеросклероз сосудов нижних конечностей симптоматически может проявляться уже в самом начале заболевания, поэтому важно знать основные симптомы и вовремя обращать на них внимание.
Основным и самым ярким симптомом атеросклероза является боль. Поскольку движение – это физическая нагрузка для ног, мышцам требуется больше кислорода и питательных веществ, чтобы справиться с ней. По суженному просвету сосудов ток крови затрудняется, а значит, мышцы не получают достаточного количества кислорода. Появление боли и ее интенсивность зависит от стадии заболевания, от того, как сильно сужен просвет. С развитием заболевания боль появляется даже в покое, иногда по ночам. Пациенты свешивают больную ногу с кровати, тем самым улучшая приток крови книзу и облегчая болезненные ощущения.
Кроме боли, для атеросклероза характерен ряд других признаков:
- Онемение стоп, чувство зябкости в них;
- Объективно температура пораженной нижней конечности меньше, чем здоровой. Стопа прохладная на ощупь;
- Кожа бледная, на более поздних стадиях может становиться синюшной;
- Пациенты отмечают ощущения мурашек на коже, как будто по ней кто-то ползает;
- Голени уменьшаются в объеме;
- На пораженной конечности выпадают и плохо растут волосы;
- Пальцы ног отекают, с развитием заболевания начинают синеть;
- На более поздних стадиях на коже появляются раны и трофические язвы;
- Ногтевая пластина становится тонкой и хрупкой;
- Заканчивается заболевание омертвением конечности.
Диагностика
Для назначения правильного лечения атеросклероза сосудов нижних конечностей, важное значение имеет его диагностика. Для этого проводят следующие диагностические процедуры:
- Сбор анамнеза. Пациента расспрашивают о начале заболевания, принципах появления боли и других симптомов;
- Внешний осмотр. Здесь можно заметить изменения в цвете, объеме конечностей, отметить отсутствие волос на голени, тонкую ногтевую пластинку – признаки, характерные для плохого питания тканей;
- Важным диагностическим критерием является отсутствие пульса в подколенных или бедренных артериях. Это зависит от локализации сужения сосуда;
- Биохимический анализ крови;
- Исследование крови на свертываемость;
- Ультразвуковая допплерография сосудов нижних конечностей – она позволяет не только выявить атеросклероз, но и примерно предположить, где именно находится сужение просвета;
- Ультразвуковое ангиосканирование – оно информативнее предыдущего метода и позволяет не только обнаружить локализацию патологии, но и определить степень сужения, а также его протяженность;
- Реовазография;
- Рентгеноконтрастная ангиография.
Лечение
Лечение атеросклероза сосудов нижних конечностей зависит от стадии заболевания, локализации патологического процесса, степени сужения просвета. Начинать лечение нужно как можно раньше, поэтому так важно вовремя диагностировать болезнь.
Лечение включает в себя правильный образ жизни со стороны пациента, медикаментозную терапию, физиотерапию, а также хирургическое вмешательство.Человек, страдающий атеросклерозом, должен отказаться от вредных привычек, наладить правильное питание, больше двигаться и на достаточном уровне лечить заболевания, провоцирующие атеросклероз.
Медикаментозное лечение атеросклероза нижних конечностей включает в себя назначение следующих лекарственных препаратов:
- Антитромбоцитарные средства, самым известным из которых является Аспирин – они способствуют разжижению крови и препятствуют образованию тромбов;
- Антикоагулянты (Гепарин, Варфарин) – предотвращают свертывание крови внутри сосудов и образование тромбов;
- Спазмолитики и анальгетики призваны облегчить болевой синдром, что при атеросклерозе очень важно. Иногда, особенно на последних стадиях, боль может быть такой интенсивной, что ее снимают даже наркотическими анальгетиками;
- Сосудорасширяющие средства;
- Статины – это препараты, снижающие уровень холестерина в крови, поскольку его отложение на стенках сосудов является важным фактором в развитии атеросклероза.
При необходимости и сопутствующих заболеваниях назначаются другие группы препаратов, например, понижающие артериальное давление при гипертонии, снижающие уровень сахара при сахарном диабете и др.
Физиотерапевтическое лечение играет важную роль в терапии атеросклероза. Это может быть:
- электрофорез;
- УВЧ;
- массаж нижних конечностей;
- гипербарическая оксигенация;
- магнитотерапия;
- различные ванны: сероводородные, радоновые, хвойные, жемчужные.
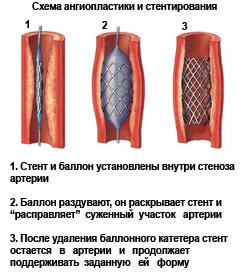
Отдельно следует выделить баллонную ангиопластику, поскольку она не является хирургической операцией в полном смысле. Для ее проведения нет необходимости в общем наркозе, используют только местное обезболивание. В просвет сосуда вводят тонкий катетер со специальным баллоном на конце. В месте сужения сосуда баллон раздувают, увеличивая просвет.
Обычно ангиопластику используют в тех случаях, когда медикаментозная терапия не показала должного результата. При этом способе лечения осложнения возникают крайне редко, обычно пациент уже в скором времени покидает стационар и возвращается к нормальной жизни. К сожалению, проведение ангиопластики возможно лишь в тех случаях, когда сосуд сужен на небольшом протяжении. Если артерии поражены во многих местах, или атеросклероз возник в мелких сосудах, проведение ангиопластики невозможно.
Отдельной формой баллонной ангиопластики является криопластика. При этом способе лечения просвет сосуда расширяется с помощью жидкой закиси азота. Соприкасаясь с атеросклеротической бляшкой через стенки баллона, хладореагент разрушает ее.
Показанием для хирургического лечения атеросклероза сосудов нижних конечностей являются симптомы и диагностика множественного поражения сосудистого русла или сужение сосуда на длинном протяжении, когда невозможна ангиопластика. Виды хирургического лечения:
- Шунтирование. Для этого используют либо собственные вены пациента, либо специальные синтетические протезы. Концы шунта вшивают в сосуд выше и ниже места сужения, таким образом направляя ток крови в обход пораженного места.
- Стенирование. В пораженный сосуд вводится специальная распорка, которая поддерживает просвет на необходимом уровне.
- Эндартерэктомия. При этом хирург удаляет пораженную внутреннюю стенку сосуда вместе с бляшкой.
- Тромбоэктомия. Удаляется только тромб, перекрывающий просвет сосуда.
- Протезирование. Пораженный сосуд заменяется веной или синтетическим протезом.
- Ампутация конечности. Ее проведение необходимо на четвертой стадии атеросклероза, когда уже началась гангрена.
Профилактика

Профилактика атеросклероза заключается в первую очередь в соблюдении правильного образа жизни:
- необходимо полностью отказаться от курения, поскольку даже уменьшение количества выкуренных сигарет недостаточно для предупреждения развития заболевания;
- уменьшить потребление кофе, кофеинсодержащих напитков, алкоголя;
- по возможности избавиться от лишнего веса;
- организовать правильное питание, уменьшить потребление продуктов, содержащих много холестерина;
- много гулять, давать организму достаточную физическую нагрузку;
- важно правильно выбирать обувь, она не должна быть узкой;
- избегать длительных эмоциональных нагрузок, стресса;
- следить за артериальным давлением;
- вовремя лечить такие заболевания, как гипертония, сахарный диабет;
- регулярно проходить медицинские обследования, следить за самочувствием. При появлении симптомов атеросклероза сразу же обращаться к врачу;
- выполнять все врачебные назначения.
Атеросклероз: пока не грянул гром
ИЗВЕСТНО, что увеличение холестерина в крови часто обнаруживается у ближайших родственников. Это бывает связано с одинаковыми условиями жизни, одинаковым питанием проживающих вместе людей. Причиной может быть и то, что люди вместе воспитывались и, даже живя далеко друг от друга, сохраняют приобретенные в детстве привычки питания. Но в некоторых семьях повышенные уровни холестерина являются определенно наследственными, обусловленными изменениями одного гена. В таких случаях говорят о наличии моногенного расстройства. Одно из серьезнейших моногенных расстройств — то, которое ведет к состоянию, называемому семейной гиперхолестеринемией. Если у одного из родителей имеется такое нарушение в генетическом аппарате, то значительное повышение уровня холестерина в крови (гиперхолестеринемия) будет отмечаться у каждого второго ребенка. И у 90% этих детей (с высоким холестерином) к 65 годам разовьется ишемическая болезнь сердца. У среднего взрослого мужчины с семейной гиперхолестеринемией коронарная болезнь сердца развивается уже к 50 годам.
Наиболее часта полигенная гиперхолестеринемия. Она обусловлена действием нескольких измененных генов. Каждый из них дает небольшой эффект, способствующий некоторому повышению уровня холестерина в крови, но совместное их действие приводит к значительному увеличению холестерина. Особенно важно, что действие этих генов проявляется под влиянием факторов окружающей среды, прежде всего при наличии в повседневном питании избыточного количества насыщенных жиров и холестерина. Изменив эти факторы (например, нормализацией характера питания), можно добиться того, что наследственная предрасположенность не проявится вообще или проявится только в позднем возрасте.
Большинство детей и подростков с повышенным холестерином имеют как раз полигенную гиперхолестеринемию, и изменение образа жизни, в частности характера питания, может привести к нормализации уровня холестерина. Можно сказать, что в большинстве таких случаев имеется наследственная предрасположенность, но отнюдь не наследственная предопределенность гиперхолестеринемии.
Раннее (в возрасте до 50–55 лет) появление ишемической болезни сердца — инфаркта миокарда, стенокардии — может быть связано с наследованием факторов риска — повышенного уровня холестерина, повышенного артериального давления, сахарного диабета, избыточного веса (ожирения). Но раннее возникновение болезни иногда прослеживается в одной семье, для членов которой не характерно наличие какого-то одного определенного из этих факторов. Происхождение заболевания в этих случаях также, вероятно, связано с дефектами нескольких генов (полигенно). Действие этих измененных генов проявляется при наличии некоторых условий (курения, избыточного потребления насыщенных жиров, малой физической активности и т. д.), которые могут быть устранены человеком. Причем, для того чтобы не создавать условий для раннего проявления генных дефектов, необходимо особенно активное воздействие на выявленные факторы риска, в частности значительное снижение уровня холестерина в крови.
ЭТО ПОЛОЖЕНИЕ обосновывает целесообразность раннего выявления гиперхолестеринемии и других факторов риска атеросклероза у детей и подростков. Атеросклеротические сужения сосудов развиваются медленно, постепенно, и первые признаки атеросклероза появляются уже в детстве и в подростковом возрасте. Самые ранние предвестники атеросклеротической бляшки в сосудах — это отложения жира, называемые жировыми пятнами. Достоверно установлено, что жировые пятна в аорте появляются уже в детстве, жировые пятна в коронарных артериях — несколько позже, в подростковом возрасте. И настоящие атеросклеротические бляшки начинают образовываться в возрасте между 13 и 19 годами.
Эти свидетельства (указания) подтверждают точку зрения, согласно которой усилия, направленные на предупреждение возникновения или прогрессирования атеросклероза, должны начинаться в детстве или в подростковом возрасте. Нельзя оставить без внимания и другой факт, полученный в исследовании PDAY, — среди куривших людей в возрасте 25–34 лет выраженность атеросклеротических изменений в аорте была в 3 раза (!) большей, чем у некуривших.
ОЧЕНЬ часто дети с повышенным уровнем холестерина становятся взрослыми с гиперхолестеринемией, также часта и другая ситуация — по мере взросления холестерин крови нормализуется. Согласно рекомендациям Комитета экспертов по уровню холестерина у детей и подростков Национальной образовательной программы по холестерину в США содержание холестерина в крови обязательно должно быть определено в следующих случаях.
1. У тех детей и подростков, чьи родители, бабушки или дедушки имеют (или имели) какие-то признаки ишемической болезни сердца, поражения сосудов мозга или периферических сосудов в возрасте до 55 лет. К этим признакам нужно прежде всего отнести перенесенный инфаркт миокарда, наличие явной стенокардии.
2. Содержание холестерина у ребенка обязательно должно быть проверено, в случае если у одного из его родителей в молодом возрасте (до 50–55 лет) когда-либо обнаруживался повышенный холестерин (т. е. превышающий 5,2 ммоль/л).
Как и у взрослых, пограничный уровень приобретает особое значение и требует специального вмешательства, когда у ребенка или подростка имеются другие факторы риска ишемической болезни сердца — повышенное артериальное давление, диабет, ожирение или избыточный вес, если он физически малоактивен или если он уже начал курить.
КОГДА установлено, что у ребенка, имеющего родственников с преждевременной (ранней) ишемической болезнью сердца, другими атеросклеротическими заболеваниями сосудов, или гиперхолестеринемией, повышен холестерин, нужно прежде всего оценить характер его питания и изменить его. Основной принцип этого изменения такой же, как и при обнаружении гиперхолестеринемии у взрослого. Необходимо ограничить потребление насыщенного жира, заменив его на ненасыщенный, и холестерина.
Диета детей любого возраста обязательно должна содержать соответствующее потребностям растущего организма количество калорий, углеводов, белков, жиров, витаминов и минералов. Диета, рекомендуемая для нормализации холестерина крови и профилактики атеросклероза, полностью отвечает этому условию. То, что требуется от ребенка, — это просто обычное правильное питание здорового человека. Но все же, планируя диету у детей и подростков, всегда следует помнить о необходимости обеспечить достаточное поступление калорий (энергии), белка и минеральных веществ. Однако диета со сниженным содержанием насыщенного жира небедна ни белком, ни калориями, ни минералами.
Если ребенок вынужден придерживаться диеты, в чем-то ограничивать себя, то нежелательных для него продуктов просто не должно быть в доме. Нельзя требовать от ребенка или подростка соблюдения каких-то правил питания или поведения, если сам не соблюдаешь их (например, продолжаешь курить). Пример родителей особенно важен и потому, что их детям придется преодолевать многие посторонние влияния — друзей и знакомых, радио и телевидения, газет и журналов, рекламы сигарет, сладостей, содержащих много насыщенных жирных кислот, и т. д.
Важнейшим условием нормализации липидов крови является расширение двигательной активности. Целесообразен спорт с довольно длительными физическими усилиями — бег, езда на велосипеде, различные спортивные игры (футбол, баскетбол, ручной мяч, бадминтон или др. со сходными энергетическими тратами). Подросток должен выполнять такие физические упражнения не менее чем 3 раза в неделю. В этом случае также очень помогает активное участие родителей.
Атеросклеротическое поражение сосудов всегда считалось явлением возрастным.
Но исследования последних лет показали, что у нынешних детей первые признаки атеросклероза появляются в сосудах уже до 10 лет. А пресловутые "бляшки" начинают формироваться к 13-15 годам. С возрастом жировые уплотнения постепенно увеличиваются. Значит, зарождение атеросклероза происходит уже в детстве, в подростковом возрасте болезнь активно развивается. И при этом может никак себя не проявлять. Но родителям лучше узнать об этом как можно раньше.
"Атеросклероз — детское заболевание, которое проявляется в более позднем возрасте" — так кардиологи формулируют сегодня суть проблемы. В рекомендациях по профилактике сердечных недугов, которые обсуждались на прошедшем в Москве Конгрессе кардиологов, отдельная глава была посвящена именно тому, как не допустить развития атеросклероза у детей и подростков.
атеросклероз
Напомним: это одно из самых серьезных сердечных заболеваний. Суть его в том, что стенки сосудов уплотняются, в местах повреждения сосудов образуются атеросклеротические бляшки, мешающие нормальному кровотоку. Самые серьезные последствия атеросклероза — стенокардия, инфаркт миокарда, инсульт.
Факторы, которые "помогают" развитию сердечно-сосудистых заболеваний, хорошо известны. Среди них лидируют неправильное питание, ведущее к нарушению липидного (жирового) обмена и повышенному уровню холестерина в крови, нехватка движения, курение.
В этом смысле детский атеросклероз ничем не отличается от взрослого. Педиатры устали предупреждать об опасностях "фастфуда" и газировки. Уже стали общими словами разговоры о том, что сидение детей у экрана компьютеров и телевизоров никак не отменяет жизненной необходимости активных подвижных игр.
Подсчитано, например, что 50 лет назад подростки тратили в сутки на 600 калорий больше, чем их сегодняшние сверстники. Сегодня веселые дворовые игры сменили компьютерные забавы. Отсюда — все большая распространенность ожирения и, как следствие, рост заболеваемости сахарным диабетом второго типа. Раньше этот диагноз крайне редко встречался в практике детских врачей.
"Неправильное питание" — вовсе не абстрактная фраза. За ней стоят многочисленные научные исследования. Например, в Томске изучали особенности питания у подростков. И оказалось, что крупы и каши ежедневно присутствуют в рационе только у 10,8 процента школьников, овощи — у 19,3 процента детей. Колбасу едят больше — 27,7 процента детей. Зато сладости каждый день употребляют 43,4 процента учеников, сладкую газированную воду ежедневно пьют 41 процент детей.
Выводы врачей предельно просты: здоровье детского сердца зависит от того, что ребенок ест и сколько он двигается. Советы тоже понятны:
крупы, овощи, фрукты, рыбу и молочные продукты ребенку полезно есть как можно чаще;
жирное и сладкое желательно ограничить;
потребление соли — менее 6 граммов (1 чайная ложка) в день;
время, когда ребенок физически бездействует, должно ограничиваться (например, ежедневно не более двух часов просмотра телепередач);
как минимум два часа в день ребенок должен активно двигаться;
и, конечно, сердце ребенка и подростка нуждается в защите от курения — и активного (подростки часто начинают курить с 11-12 лет), и пассивного, когда рядом с детьми "дымят" взрослые.
"Молодежная диета"
У медиков есть и такое понятие. В эту "диету" входят попкорн, чипсы, сладкие газированные напитки, хот-доги, шоколадные батончики. Быстро, удобно и не слишком дорого. Если ребенок потребляет такие продукты изредка — ничего страшного. Но если это становится нормой — беда. Например, сами по себе картофельные чипсы не так уж вредны. Но ведь это "чистые" калории (углевод плюс жир). Если организм получает их слишком много, неизбежно возникает "перекос" — дефицит белка и витаминов при избытке жира. Сладкие шипучие напитки ("жидкие леденцы")содержат слишком много сахара, а также фосфаты, которые препятствуют всасыванию кальция. Отсюда — хрупкость костей,и многие другие неприятности.
Кто в группе риска
Риск развития атеросклероза особенно высок, если:
1. В семье есть печальный опыт сердечно-сосудистых болезней в молодом возрасте (до 50-55 лет) или сахарного диабета. Такие дети особенно нуждаются в регулярном врачебном контроле.
2. У ребенка избыточный вес.
Лишние калории и "холестириновая" еда — очевидная опасность для детского сердца.
3. Ребенку явно не хватает активного движения.
Выявить степень риска могут достаточно простые обследования (например, измерение артериального давления) и анализы (прежде всего — на уровень холестерина и сахара крови).
Липиды — жиры, необходимые для развития организма.
Основные виды липидов крови — триглицериды, холестерин в разных соединениях.
Различают "хороший" и "плохой" холестерин. Именно избыток "плохого" холестерина приводит к повреждению сосудов и развитию атеросклероза.
Телефон здоровья
- 0 — не курят;
- 3 — ходят по 3 километра в день или занимаются умеренной физической активностью по 30 минут в день;
- 5 — употребляют 5 порций овощей и фруктов в день;
- 140 — имеют уровень систолического давления менее 140 мм рт. ст.;
- 5 — общий холестерин крови — менее 5 ммоль/л;
- 3 — имеют уровень "плохого" холестерина менее 3 ммоль/л;
- 0 — не страдают избыточным весом.

В настоящее время отмечается значительный рост заболеваний, в основе которых лежит атеросклероз. Во многих случаях он берет свое начало в детстве.
Исследования показывают, что уже в 10 летнем возрасте в сосудах детей обнаруживаются первые признаки атеросклероза в виде липидных пятен и полос. В период полового созревания у большинства подростков происходит нормализация жирового обмена, снижение уровня холестерина и регресс отдельных жировых отложений в артериальных сосудах. Однако у детей с отягощенной наследственностью и с факторами риска уже к 15-18 годам липидные полосы занимают до 30% площади аорты, а у некоторых из них даже формируются атеросклеротические бляшки. Поэтому все чаще атеросклероз дает знать о себе в молодом возрасте развитием таких заболеваний как инфаркт и инсульт, которые традиционно были уделом пожилых.
Выявленные изменения свидетельствуют о том, что в основе нарушений липидного обмена в детском возрасте лежат наследственно-обусловленные метаболические отклонения. которые носят непостоянный, нестойкий характер и активизируются лишь под влиянием факторов риска, а посему являются вполне обратимыми. Поэтому с точки зрения профилактики сердечно-сосудистой патологии важно выделять группы детей с предпосылками к раннему развитию атеросклероза.
Факторы риска атеросклероза в детском возрасте:
Ø отягощенная наследственность по сердечно-сосудистой патологии — наличие артериальной гипертензии, ишемической болезни сердца, нарушений сердечного ритма у родителей,
Ø повышенная масса тела,
Ø предпочтение соленой пищи,
Ø неправильное и нерациональное питание,
Ø недостаточная двигательная активность,
Ø уменьшение физических нагрузок,
Ø курение (как активное, так и пассивное),
Ø психо-эмоциональные перегрузки,
Ø психологические особенности личности,
Ø нарушение толерантности к глюкозе,
Ø сахарный диабет,
Ø функциональная патология сердечно-сосудистой системы,
Ø вегетососудистая дистония,
Ø гормональные нарушения,
Ø повышенное давление.
Сочетание двух и более неблагоприятных факторов резко увеличивает вероятность метаболических нарушений и риск атеросклероза. Такие дети нуждаются в динамическом наблюдении за состоянием их здоровья.
Мероприятия, рекомендуемые для мониторинга состояния здоровья детей из группы высокого риска:
· оценка деятельности вегетативной нервной системы (определение исходного вегетативного, ритмокардиоинтервалография, клиноортостатическая проба);
· определение акцентуаций характера с использованием психологических тестов;
· контроль массы тела;
· эхокардиография с допплерокардиографией;
· контроль артериального давления;
· контроль содержания холестерина и липидов крови;
· по показаниям холтеровское мониторирование ЭКГ И АД.
Согласно современным представлениям, около половины случаев сердечно-сосудистых заболеваний можно предотвратить с помощью профилактики. В детском и юношеском возрасте профилактические меры наиболее перспективны, поскольку еще не велик груз вредных факторов, только формируются диетические пристрастия, поведенческие нормы и привычки. В этом возрасте для нормализации метаболических нарушений и холестеринового обмена зачастую достаточно лишь формирования стереотипа здорового образа жизни и коррекции акцентуаций характера. Заложить крепкий фундамент здоровья у детей вполне возможно соблюдая всего лишь три основных правила:
Ø рациональное питание,
Ø активный образ жизни,
Ø предупреждение вредных привычек.
Главное, суметь реализовать их в повседневной жизни и оградить своих детей от нездорового поведения.
Читайте также:


