Боль в мышцах ног и частое мочеиспускание
Страшный недуг может поначалу проявляться совсем несерьезно


Как известно, все разбираются в двух вещах: как управлять государством и как лечиться. Но если страной порулить все же удается не каждому, то уж диагнозы ставят себе сами многие. Чихание — значит, простуда. Боль в пояснице — остеохандроз. Расстройство стула — съел что-то не то. В аптеках чего только не наслушаешься, когда люди подбирают себе с витрин разные препараты.
А между тем серьезные болезни пользуются нашей беспечностью. И любят маскироваться под что-то знакомое и неопасное. В результате, подбирая таблетки под симптомы, мы можем упустить время. А ведь даже рак, захваченный на ранней стадии, в некоторых случаях излечивается на 95 процентов. А на более поздних — увы.
Мы решили собрать коварные симптомы, которые могут вас запутать. И рекомендуем при возникновении любой продолжительной боли и проблемы с самочувствием обращаться к врачам. Только по результатам клинических анализов можно поставить правильный диагноз. Итак…
1. Надоедливый кашель
А между тем: Сухой несильный кашель, который все никак не пройдет, постоянное першение в горле, затрудненное глотание могут свидетельствовать о гастроэзофагеальном рефлексе — это когда содержимое желудка забрасывается в пищевод. Часто при этом бывает и изжога, но никто не связывает два этих симптома. Нелеченый ГЭР может привести к язве и другим последствиям.
И что нужно знать, чтобы прожить дольше
Кашель и чихание (необязательно вместе, иногда и по отдельности) — вполне могут оказаться не простудой, а аллергией, а нелеченая аллергия уже обернется и астмой.
Частое покашливание (вроде бы — ерунда!) на самом деле может сигналить о воспалении щитовидной железы. А чтобы вы совсем спутали эту болезнь с простудой, появляются зябкость, потливость, слабость, боль в суставах или мышцах. И определить, отчего это все происходит, должен эндокринолог.
Рак легких тоже может начинаться с вполне безобидного несильного кашля. Который все длится и длится. А другие симптомы появятся очень нескоро, только на последних стадиях, так как у легких нет нервных окончаний и даже 26% их здоровой ткани дают человеку необходимое количество кислорода. Теперь вы понимаете, почему так важно раз в год проходить флюорографию?
А если к кашлю, который усиливается, стоит вам только прилечь, присоединяется еще одышка, быстрая утомляемость, отеки — есть большая опасность, что это развивается заболевание сердца вплоть до порока или надвигающегося инфаркта.
Так что если кашель длится более двух недель, а вы еще не сходили к врачу — немедленно на прием!
2. Ни на что нет сил
Вроде бы ничего не болит. А силы вдруг вас покинули. Ничего не хочется. Каждый шаг, каждое самое маленькое дело кажутся непосильной нагрузкой. Хочется просто лечь и лежать, уставившись в потолок. Эти симптомы знакомы почти каждому и часто действительно говорят о простом диагнозе: пора в отпуск!
Или о непростом — депрессии. Которая требует обязательного медицинского наблюдения.
Но под обычную усталость от жизни и стрессов любят маскироваться и другие очень опасные недуги:
Сахарный диабет дает упадок сил, потому что организм не может усваивать глюкозу, клетки не получают нужного питания. В ход идут жиры, в результате образуются токсичные для мозга вещества, и все это дает апатию и слабость, в том числе мышечную, человек быстро утомляется, все время хочет спать, и только позже появляется повышенная жажда, иногда зуд кожи. Поэтому при любой длительной усталости важно сдать анализ крови на сахар.
Ишемическая болезнь сердца иногда проявляется исключительно сильной слабостью и не дает боли, так что инфаркт застает больного врасплох. Когда к слабости добавляются отеки ног, одышка при физической нагрузке — срочно к врачу и на ЭКГ!
Онкологические болезни на ранних стадиях развития опухолей слабость и апатия иногда — единственные симптомы. Растущая опухоль потребляет много энергии, меняет обмен веществ и вырабатывает токсины, отравляющие организм, снижает гемоглобин. И человек, у которого еще ничего не болит, чувствует непонятную усталость, вялость, у него без видимых причин развивается анемия. Потому так важно вовремя сдать анализ крови.
Дефицит витамина D и витамина В12 иногда люди годами ищут у себя какие-то болезни, мешающие им нормально жить, когда бывает даже руку тяжело поднять. Между тем такие симптомы слабости дает обычная нехватка важных витаминов: D или B12. Они играют большую роль: витамин В12 регулирует созревание эритроцитов и когда его недостаточно, начинается анемия и поражается нервная система. Витамин D нужен для работы рецепторов мозга и его дефицит приводит к депрессиям, гипертониям и патологической слабости.
В любом случае отсутствие сил и вялость — прямое показание для расширенного анализа крови. Просто так силы никого надолго не покидают. Куда-то же они деваются?
3. Резкая потеря или набор веса
— Что ты делаешь, чтобы похудеть?
— Представляешь, ничего. Ем как обычно, в фитнесс не хожу. А вес взял и ушел!
На самом деле такой диалог должен вас не обрадовать, а насторожить. Ни с чем не связанное похудение может быть вызвано спрятавшимися серьезными болезнями. Самая страшная из них — рак, который забирает из организма много питательных веществ. Но он — далеко не единственный, кто так поступает. Часто похудеть заставляют болезни печени, щитовидной железы (гипотериоз) и расстройства пищеварения, мешающие организму усваивать питательные вещества.
Потерей веса считается, когда за месяц человек без всяких диет, нагрузок и стрессов теряет более чем 5 процентов своего веса, а за полгода-год — около 10 процентов. Даже если вы потеряли без всякой причины за месяц 3−4 килограмма — необходимо пройти обследование.
Кстати, и резкий набор веса при обычном питании, сильное увеличение в объеме талии, живота — тоже серьезный сигнал. Он может означать начало инсулинонезависимого сахарного диабета, болезнь печени и почек, когда в организме скапливается жидкость, гормональные проблемы и много чего еще. Только будьте честны: может, вы все же сильно перебираете с пивом или тортами?
4. Милая забывчивость
Вы не можете вспомнить имена знакомых. Вдруг во время разговора теряете нить и переспрашиваете: так о чем это я? Забываете слова. Выходите из своего подъезда - и вдруг на секунду не можете понять: в какую сторону идти. По десять раз возвращаетесь в квартиру за вещами: телефоном, ключами, шарфом, кошельком, очками Набирая тексты смс, все время путаете буквы. Напрочь не помните, зачем куда-то пришли, о чем договаривались вчера с друзьями, с удивлением слушаете пересказ своих же реплик в споре. Шутите над собой: эта моя рассеянность!
А между тем милая забывчивость — повод насторожиться. Да, память ухудшается с возрастом и страдают этим многие. Но если постоянная забывчивость уже мешает вам жить, это может говорить о нарушениях мозговой деятельности, атеросклерозе сосудов из-за повышенного холестерина, болезнях щитовидной железы (нехватка некоторых гормонов снижает память), сахарном диабете (при нем сильно сужаются сосуды и кровь плохо поступает в мозг), шейном остеохандрозе, поясничной грыже (из-за пережатия позвоночных артерий в мозг поступает меньше кислорода и питательных веществ, что приводит к ослаблению памяти, шуму в ушах, головным болям).
Забывчивость может говорить о предрасположенности к инсульту, болезни Альцгеймера.
В любом случае при зашкаливающей рассеянности нужно посетить невропатолога и проверить кровь на холестерин, сахар, а сосуды — на эластичность.
5. Боли в пояснице
Реклама по телевизору настойчиво вбивает нам в мозги стереотип. Боль пронзила поясницу — мажем чудо-кремом и бодро скачем по жизни дальше. Не слушайте рекламу! Боль в спине — один из самых коварных симптомов, за которым может скрываться что угодно: от межпозвоночной грыжи, до инфаркта и рака.
Первый подозреваемый, конечно, — аппендицит, его особенно страшно пропустить. А приступ аппендицита может давать смазанную картину: боль возьмет и начнется не в правой подвздошной области, как положено, а вдоль всей поясницы, а температура может подняться не сразу.
Часто под приступ радикулита или остеохандроза маскируется и почечная колика. Резкая боль будет усиливаться при движении, а проблем с мочеиспусканием, крови в моче может и не быть.
У мужчин боль в пояснице иногда может вызвать простатит (плюс слабость,
головная боль, повышением температуры). У женщин — воспаление придатков.
Холецистит (воспаление желчного пузыря), панкреатит (воспаление поджелудочной железы) и заболевания кишечника вполне можно принять за приступ остеохандроза или отравление: боли возникают справа или в области пупка, отдают в поясницу, добавляется тошнота, слабость, иногда температура, вздутие живота, расстройство стула.
И человек начинает глотать обезболивающее или активированный уголь. На самом деле нужно сдать анализ крови и сделать УЗИ.
Инфаркт миокарда может маскироваться под радикулит — резкие кинжальные боли могут возникнуть совсем не за грудиной, а в районе поясницы. Ну и характерная одышка, отеки могут появиться не сразу.
Онкозаболевания - иногда боли в области поясницы дают новообразования, в том числе злокачественные — они могут возникать в желудке, кишечнике, других органах, а также разрастаться по ходу нервных волокон, опутывающих поясницу. Их симптомы очень разнообразны, их легко спутать с кучей других болезней брюшной полости и позвоночника.
Так что в любом случае боль в спине — сигнал к немедленному походу к врачу, который должен назначить УЗИ, рентген, иногда — гастро и колоноскопию.
6. Головная боль
Именно с резкой внезапной головной боли начинается инсульт, и если при этом немеет затылок, становится тяжело дышать, падает зрение, человек не может улыбнуться, путает слоги в словах — немедленно вызывайте скорую. Также начинается и ишемическая атака, только больной совсем не может говорить и не контролирует свое тело.
При гипертонии боль чаще всего появляется в затылке — плюс головокружение, ощущение жара в голове, шум в ушах, мушки перед глазами. При гипотонии (низком давлении) к головной боли добавляется слабость, общее недомогание, тошнота, звон в ушах.
В любом случае при головных болях нужно измерить давление.
Тупая, тяжелая, ноющая головная боль, сочетающаяся со слабостью, может быть симптомом онкологических заболеваний, диабета, почечной недостаточности. А также всегда сопровождает следующие заболевания:
— Менингит
— Энцефалит
— Глазные заболевания (например, глаукома)
— Невралгии
— Опухолевые болезни мозга
— Шейный остеохандроз
— Боль возникла у вас впервые и вам больше 50 лет
— Сильная боль длится больше недели
— Не проходит после приема обезболивающих и жаропонижающих средств
— Усиливается при движении головы
— Нарастает со временем
Вам нужно обязательно проконсультироваться с терапевтом.
7. Появление крови
Любые кровяные выделения — в моче, стуле, мокроте, слишком частые носовые кровотечения, незаживающие ранки — сигнал к немедленному обследованию. Причиной таких выделений может быть и банальный геморрой (кровь в стуле в этом случае будет яркая, алая), камень в почках, слабые сосуды. Но за такими симптомами может маскироваться рак. Поэтому не стоит тянуть время.
Важно запомнить: надо шагать навстречу своим страхам. И не заниматься самолечением. Большинство даже самых серьезных болезней сегодня излечимо. Главное — поймать их на ранней стадии.
За честностью и открытостью процедуры в Москве следит рекордное количество наблюдателей
Меры профилактики, от которых не стоит отказываться в период эпидемии
Журнал Lancet опубликовал исследование о Covid-19, в котором были заинтересованы конкретные люди
Новый коронавирус, видимо, способен проникнуть в организм любого человека и инфицировать каждую клеточку на своем пути - от мозга до сердца и легких, кишечника и пальцев ног. При этом, инфекция обладает целым набором различных симптомов - от головокружения и психического расстройства до инсульта и летального исхода. Врачи уверены, список характерных COVID-19 симптомов будет разрастаться, пишет научно-популярное издание Elemental.
- Это беспрецедентный случай. Те осложнения от болезни, которые мы наблюдаем, просто невероятны, - отмечает эпидемиолог, профессор Университета Огайо Роберт Салата.
Коронавирус уже называют одним из самых опасных и трудноизлечимых вирусных заболеваний, которое наблюдается в последние десятилетия. Ему оказываются подвержены практически все человеческие органы, замечает кардиолог Школы медицины при Йельском университете Харлан Крумхольц .
- Эта болезнь протекает в два этапа, - говорит инфекционист Школы медицины Йельского университета Махали Десрюссо. - Как грипп и другие вирусные инфекции, COVID-19 утихает через несколько дней после проявления первых симптомов, поскольку иммунная система включается в работу и нейтрализует патоген. Для многих на первом же этапе болезнь заканчивается. Однако у отдельных людей, в частности у тех, кто старше 65 лет, людей с хроническими заболеваниями и даже детей, наступает второй этап болезни. В этот момент воспаление охватывает практически все ключевые органы и даже целые системы.
Гиперактивная реакция иммунной системы на вирус приводит к массовому сбою организма. Отсюда и возникает риск загустения крови и образования тромбов.
Врачи опасаются, что у коронавируса припасено еще много сюрпризов для человечества. Но давайте рассмотрим наиболее распространенные симптомы, которые сопровождают эту инфекцию.
ГОРЛО И ЛЕГКИЕ
Первым, где оседает коронавирус в организме, становится горло. И у большинства патоген там и остается. Но в некоторых случаях вирус проникает глубоко в легкие или желудок. Оттуда инфекция может распространяться по всей пищеварительной и даже кровеносной системам.
В легкие коронавирус проникает потому, что этот в этом органе содержится много клеток, у которых есть ACE2 рецептор, реагирующий на SARS-CoV-2. Процесс инфицирования приводит к повреждению и разрушению клеток лёгких, вызывая бурную реакцию со стороны иммунной системы. Если вирус добрался до легких, то это довольно часто приводит к госпитализации пациента.
Но белок АСЕ2 есть еще и в кровеносных сосудах, кишечнике, нервных окончаниях… видимо, поэтому коронавирус способен атаковать практически все органы в теле человека.
ОТЕК МОЗГА И СПУТАННОЕ СОЗНАНИЕ
Высокая температура и головные боли могут быть признаками многих заболеваний, в том числе и COVID-19. Некоторые пациенты обращались к врачам, жалуясь на головную боль, спутанное сознание, полную дезориентацию в пространстве и лихорадку, а затем получали диагноз - коронавирусная инфекция.
До сих пор ученые так и не установили - может ли коронавирус поражать мозг. Ведь если в легкие не поступает достаточно кислорода, следовательно его в первую очередь лишается мозг, провоцируя галлюцинации и судороги.
ЦИТОКИНОВЫЙ ШТОРМ
Когда у человека, болеющего коронавирусом, возникают трудности с дыханием, это говорит о том, что SARS-CoV-2 проник в легкие и иммунная система вступила с ним в бой. Большинство пациентов успешно справляются с этой заразой и выздоравливают. Но бывает так, что инфекция никуда не уходит, и тогда иммунная система начинает перегружаться, бесконтрольно высвобождая поток цитокинов (белка, управляющего иммунной реакцией). Они вместо того, чтобы атаковать и уничтожать только вредоносные клетки, они убивают еще и здоровые. Этот процесс в организме называется цитокиновым штормом и чаще всего приводит к летальному исходу. Чрезмерная активность иммунной системы может привести к снижению давления и низкому уровню кислорода в крови.
КОВИДНАЯ ПНЕВМОНИЯ
Врачи отмечают, что у пациентов с COVID-19 наблюдается опасно низкий уровень кислорода в крови, хотя в целом на самочувствие они не жалуются, ну за исключение общей слабости и одышки.
Это состояние называют скрытым кислородным голоданием (гипоксия) и похоже, когда высоко в горах человеку не хватает воздуха.
Люди, у которых фиксируют гипоксию, находятся в опасности, не осознавая того. Чаще всего, реальная картина видна на рентгеновских снимках: воздушные мешки легких оказываются заполнены жидкостью или гноем. Медики называют это ковидной пневмонией. При вскрытии умерших пациентов с COVID-19, легких одних весили почти 2 кг, когда у здорового человека их вес колеблется около 900 грамм.
ТРОМБОЗ
Не так давно врачи пришли к выводу, что коронавирус поражает кровеносные сосуды. Одно исследование показало, что в 31% случае у людей, находящихся в реанимации с COVID-19, образовывались кровеносные сгустки. Обычно подобное происходит, когда организм пытается остановить кровотечение. Но такие сгустки - тромбы - могут внезапно начать двигаться и перекрыть приток крови, к примеру, в мозг, вызвав инсульт.
- Препараты, разжижающие кровь, не могут наверняка предотвратить свертывание крови у пациентов с коронавирусом. Поэтому молодые люди умирают от инсультов, вызванных закупоркой сосудов головного мозга, - пишет доктор Кассандра Уилльярд в научном журнале Nature.
О наличии тромбов и загустению крови можно судить по уровню белковых ферментов, называемых D-димерами. И, как отмечают медики, у пациентов с COVID-19, уровень D-димеров необычайно высокий.
ВОСПАЛИТЕЛЬНЫЙ СИНДРОМ У ДЕТЕЙ
В конце апреля американские врачи стали выявлять загадочный синдром токсического шока у детей. В некоторых случаях медики установили связь с коронавирусом, но в других - нет. Необъяснимый воспалительный процесс специалисты окрестили как детский мультисистемный воспалительный синдром.
Ему характерна длительная лихорадка, воспалительный процесс, сыпь, сбой работы некоторых внутренних органов, а также общее состояние, которое обычно наблюдается при шоке. Педиатры также сравнивают эти симптомы с синдромом Кавасаки .
Синдром Кавасаки - редкое заболевание, которое поражает детей в возрасте от 3 до 10 лет. Ему характерно поражение средних и мелких артерий, тромбоз, образование аневризм и разрыв сосудистой стенки.
И детский мультисистемный воспалительный синдром, и синдром Кавасаки приводят к слишком агрессивной реакции иммунной системы на коронавирус. Это может сопровождаться воспалением кровеносных сосудов и сердечной мышцы.
ПОТЕРЯ ЗАПАХА И ВКУСА
Потеря обоняние, или аносмия, может сопровождать обычную простуду, и возникает, когда у человека есть заложенность носа. Но это не так страшно. При других заболеваниях потеря обоняния происходит из-за гибели нервных окончаний, находящихся в носовой полости.
Поначалу врачи удивлялись, что люди, у которых была лишь аносмия, получали положительный анализ на коронавирус. Правда, до сих пор специалисты так и не нашли ответ, как же COVID-19 провоцирует потерю вкуса и обоняния. Может быть, и здесь сыграл свою роль ACE2-рецептор, благодаря которому коронавирус проникает в здоровые клетки.
КОВИДНЫЕ ПАЛЬЦЫ
Еще одним довольно странным симптомом COVID-19 является ишемия пальцев рук и ног, то есть происходит снижение притока крови к конечностях, отчего они становятся красными или фиолетовыми. В основном медики отмечали этот симптом у молодых людей, у которых, кроме ковидных пальцев, других признаков заболевания и не был. Медики полагают, что этот симптом возникает из-за повреждения или закупорки мелких кровеносных сосудов.
Процесс выделения мочевой жидкости является частью нормальной жизнедеятельности любого организма. И обычно частота мочеиспускания имеет индивидуальную характеристику. Но если брать норму, то мочевая жидкость должна выделяться от шести до восьми раз за сутки.

При этом процесс опорожнения самого пузыря не должен сопровождаться никакими болевыми ощущениями, тянущими спазмами, жжением или зудом. А вот если женщина начинает во время посещения туалета испытывать чувство дискомфорта и тем более боль, тогда стоит задуматься о своем здоровье. Такое нарушение может сигнализировать о воспалительных процессах, протекающих в мочеполовой системе или о начале какого-нибудь заболевания. И тогда нужно обязательно и поскорее посетить гинеколога, чтобы установить причину того, почему женщину беспокоят частые позывы к мочеиспусканию с болью, и выбрать подходящее лечение.
Причины частого мочеиспускания у женщин с болью
Факторы, влияющие на увеличение количества физиологических позывов в туалет, могут быть разнообразными. Наиболее распространенными причинами частого мочеиспускания с болью являются:
Частое мочеиспускание с болью у женщин может наблюдаться и при нарушениях основных метаболических процессов, а также, если представительница слабого пола страдает сахарным диабетом. Помимо этого, те, кто имеет избыточный вес, тоже находятся в зоне риска. Ведь большая масса оказывает давление на мочевой пузырь, за счет чего учащается количество физиологических позывов.

И это еще не все. Некоторые расстройства нервной системы также приводят к наличию такой проблемы. Происходит это вследствие того, что мышечные ткани мочевика раздражаются и начинают провоцировать учащенное мочевыделение, сопровождающееся ощутимым дискомфортом. Чаще такая патология наблюдается у особ старшего возраста, которые вошли в период менопаузы. Ведь в этот момент с органами всей мочевыделительной системы происходят изменения, за счет чего нарушается и режим выделения мочи. Поэтому женщина может несколько раз вставать ночью, чтобы сходить в туалет.
Иногда учащенное мочеиспускание связано с возрастными особенностями, происходящими в женском организме. В этом случае дополнительно может развиваться недержание мочи, поэтому в пожилом возрасте сложно контролировать этот физиологический процесс. Также есть заболевания, оказывающие отрицательное влияние на нервные окончания и мышечную структуру мочевого пузыря. Он перестает полностью опорожняться, моча застаивается, возникает боль. Такие патологии могут развиваться после проведения кесарева сечения во время родов, а также если женщина изначально имеет ослабленную мышечную систему тазового дна.
Еще одним фактором того, что мочиться хочется чаще, чем обычно, является злоупотребление кофе, никотином и алкогольными напитками. В итоге, пузырь становится гиперактивным, происходит обезвоживание организма, и на органы выделения оказывается двойная нагрузка.

При цистите частое выделение мочевой жидкости сопровождается резями и жжением, которые наблюдаются в области уретры. Возникает ощущение, что мочевой пузырь не опорожняется до конца. Во время самих позывов происходит недержание мочи, которая со временем может приобрести мутный осадок. А вот если в мочевой жидкости можно заметить примеси крови, то это говорит о том, что в организме уже начались осложнения.
С циститом затягивать нельзя. Это заболевание нужно лечить своевременно, тогда и назначенная терапия сможет быстро помочь. Обычно назначаются антибактериальные препараты на растительной основе, а также противовоспалительные и противомикробные средства. Достаточно хороший результат дает и фитотерапия. Во время нее женщине показано питье, состоящее их теплых, ягодных морсов. Все это ослабит боль в боку и уменьшит выделение мочевой жидкости.
Когда женщину тревожит частое мочеиспускание и нестерпимое жжение, то речь может идти об уретрите. При этом возникают и другие сопутствующие симптомы. Появляются боли, ощущается зуд при посещении туалета, из уретры выделяется слизь.
Обычно уретрит протекает только с описанной симптоматикой, не провоцируя поражения всего организма. Но его также нужно лечить, даже если его признаки слабые и незначительные. И назначенная терапия может проходить в несколько этапов. Сначала устраняется очаг инфекции, затем прописываются препараты антибактериального характера. После этого наступает очередь восстановления нормальной влагалищной микрофлоры, и в этот же период назначаются лекарственные средства для укрепления общего иммунитета.
Такое заболевание протекает в двух видах:
- хронический пиелонефрит,
- острый.
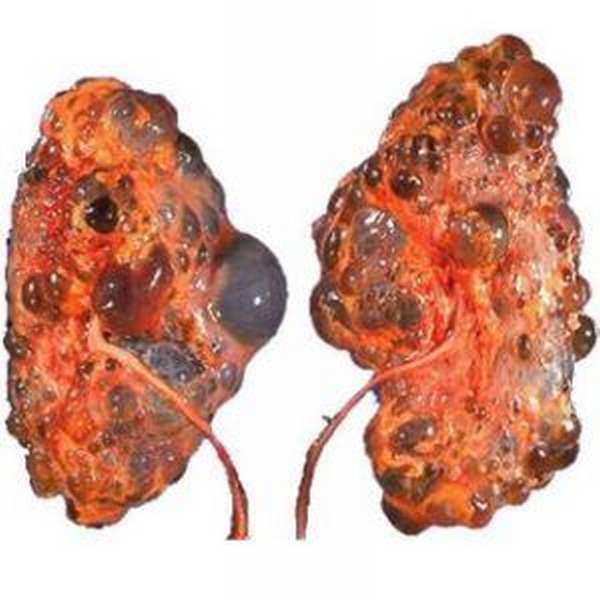
Первым признаком хронической формы недуга становится учащенное мочеиспускание. Представительницу прекрасного пола также мучают болезненные спазмы в области поясницы, которые носят ноющий и тупой характер. Усиленно они начинают проявляться в холодную погоду. А если заболевание не лечится и прогрессирует, поражая при этом почки с двух сторон, тогда может развиться артериальная гипертензия, ведущая к возникновению острого пиелонефрита. Тогда внезапно повышается температура, в теле ощущается озноб, а девушка жалуется на мышечную слабость и тошноту. Поясница и спина болят еще сильнее, а в моче можно заметить гнойные и кровяные вкрапления.
Процесс лечения такого заболевания будет долгим. Сначала проводится антибактериальная терапия, которая дополняется приемом травяных сборов. Также прописываются обезболивающие средства и спазмолитики. Если при этом наблюдается нарушение оттока мочевой жидкости, тогда рекомендуется провести лечение и в санаторных условиях, что поможет восстановить нормальную работу и все функции мочеиспускательного канала.
Для мочекаменной болезни характерно присутствие в организме камней, которые потом локализуются на участках мочевыводящих путей. Каменные образования начинают двигаться и однажды проникают в мочевой пузырь. Как следствие, выделение мочевой жидкости учащается в несколько раз. Обычно позыв в туалет при таком заболевании женщина ощущает во время повышенной физической нагрузки, а также во время бега, либо прыжков. Немного меняется и характер струи мочи. Она может внезапно прерываться, хотя пузырь при этом не опорожняется до самого конца. Появляются боли внизу живота (больше с правой стороны), которые в последующем отдают в промежность. Дискомфорт чувствуется при посещении туалета и при любых активных движениях.
Лечение мочекаменной болезни нужно начинать только после комплексного обследования. Оно поможет выявить камни и определить их размер, а также установить само место локализации. И уже исходя из полученных сведений, специалист назначает лечебную диету и прописывает необходимые лекарства. В запущенных случаях может проводиться операционное вмешательство, во время которого удаляются каменистые образования.
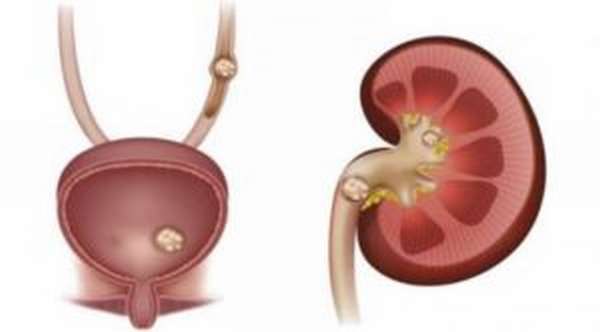
Некоторые женщины сталкиваются с гиперактивностью своего мочевого пузыря. Как только мочевая жидкость скапливается в пузыре, его мышцы моментально сокращаются и приводят к выведению мочи. Особенно это проявляется в ночное время суток. Дополнительно женщина сталкивается с таким явлением, как несдерживаемые позывы.
Очень часто реактивный пузырь проявляет себя во время сахарного диабета, а также если представительница слабого пола находится в состоянии затяжной депрессии. Много случаев гиперактивности мочевого пузыря наблюдается у пациенток уже пожилого возраста.
Лечение такой проблемы включает прием лекарственных препаратов, использование рецептов народной медицины, выполнение специальной гимнастики, направленной на проработку мышц половых органов и малого таза. И если комплексно подойти к этой патологии, то частое и болезненное мочеиспускание в скором времени пройдет.
Часто у некоторых женщин при мочеиспускании болит низ живота, и тогда речь идет о заболеваниях гинекологического характера:
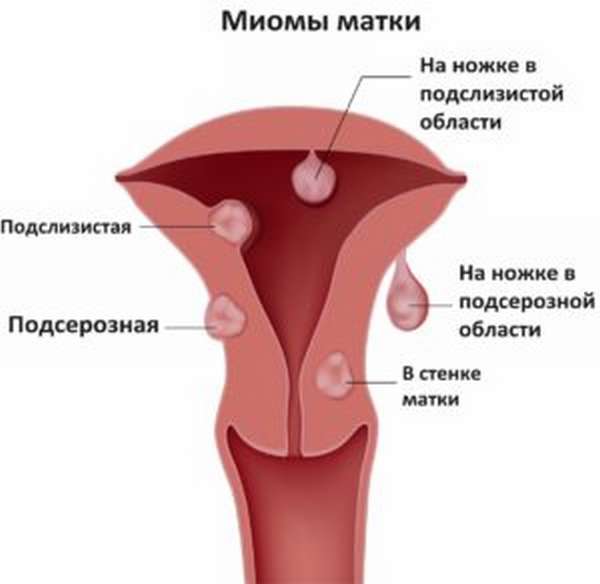
Миома матки. Сначала недуг протекает без особых признаков, но внутри организма постепенно развивается доброкачественная опухоль. И когда она растет, появляются первые симптомы. Учащается процесс мочеиспускания, происходит сбой менструального цикла, появляются болезненные спазмы внизу живота с левой или правой стороны, в зависимости от расположения самой миомы. Терапия бывает консервативным и оперативным. Назначается прием гормональных таблеток.
Опущение матки. Это смещение шейки и дна матки ниже обозначенной границы. И если не происходит никакого лечения, то со временем смещение только усиливается. В итоге, женщину начинают беспокоить недержание и частое выделение мочи. Иногда во влагалище чувствуется присутствие инородного тела, менструация становится обильной и болезненной, тянущие боли появляются внизу живота. Лечение патологии должно учитывать степень опущения матки. Обычно оно направлено на укрепление брюшных мышц и зоны тазового дна.
Это заболевание возникает тогда, когда в организме происходит нарушение обмена углеводов. В итоге, учащается выделение мочевой жидкости ночью, что становится первым звоночком, когда следует задуматься о своем здоровье. В последующем женщина начинает испытывать сильную жажду, увеличивается объем мочи, появляется зуд кожного покрова, в том числе и половых органов. Снижается работоспособность, а организм пребывает в состоянии усталости и апатии.
Если появились признаки, указывающие на сахарный диабет, следует сразу же посетить эндокринолога. В лечебных целях специалист назначает диету, а также рекомендует физическую активность. В последующем могут прописываться препараты, снижающие уровень высокого сахара.
Диагностика частого мочеиспускания с болью
Если женщина столкнулась с учащенным выделением мочи, а после мочеиспускания чувствует дискомфорт, то она должна сразу же обратиться к терапевту и рассказать о нарушениях своего организма. Врач в таком случае назначает:
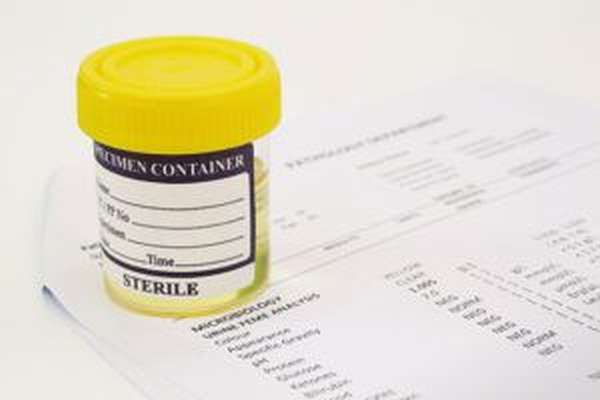
- анализ мочевой жидкости и крови,
- ультразвуковое исследование мочевыводящих путей,
- консультация нефролога, эндокринолога и уролога.
Обход последних специалистов назначается исходя из других признаков, сопровождающих учащенное мочеиспускание.
Лечение
Терапия будет зависеть от основной причины, которая и спровоцировала частое выделение мочевой жидкости, а также появление рези и боли при посещении туалета. Если виной всему стало распространение внутренней инфекции, тогда прописываются антибиотики. Для лечения цистита назначаются уросептики и противомикробные препараты. Дополнительно рекомендуются теплые ванночки, приготовленные из отваров с применением лекарственных трав.
Если больно ходить в туалет из-за уретрита, тогда врач прописывает антисептические средства и те, что блокируют воспалительные процессы. Рекомендуется много пить жидкости.
Когда виной частого мочеиспускания становится гиперактивный пузырь, тогда прописываются лекарства, успокаивающего и седативного характера.
Помимо медикаментозного лечения, можно дополнительно использовать народные рецепты. Такой подход только ускорит процесс выздоровления.

Достаточно эффективными в борьбе с учащенным мочеиспусканием оказываются отвары, приготовленные, из листьев Мяты. Также можно принимать внутрь настой из почек березы.
Очень хорошо воздействует на мочевой пузырь тандем, состоящий из морковной ботвы и листьев Петрушки. Эти два компонента измельчаются, заливаются литром воды и настаиваются в течение нескольких часов. Полученный настой пьется на протяжении дня.
А еще можно в стакане кипятка заварить 100 г цветков Шалфея. Этот растительный ингредиент способен бороться со многими заболеваниями мочевыводящей системы.
Прежде чем использовать рецепты народной медицины, необходимо ознакомиться со всеми противопоказаниями, имеющимися у тех или иных растений. Особенно это важно в период беременности, чтобы не нанести вреда как своему здоровью, так и плоду.
Профилактика
Чтобы избежать такого явления, как учащенное выделение мочевой жидкости, необходимо соблюдать некоторые правила:
- Использовать проверенные и натуральные средства для интимной гигиены.
- Не принимать часто слишком горячие ванны.
- Избегать переохлаждения органов малого таза и ног.
- Следить за своим весом и не злоупотреблять кофеином.
- Стараться вести здоровый образ жизни.
Все эти несложные рекомендации помогут предотвратить сбои в мочевыводящей системе.
Читайте также:


