Боль в ноге кости как гвоздь
Ощущение ломоты в костях знакомо каждому. Оно появляется после повышенных физических нагрузок или бывает симптомом заболеваний ОДА или других органов. Если вовремя не выявить и не лечить патологию, это приведет к осложнениям и ухудшит качество жизни пациента.
Рассмотрим причины и лечение боли в костях ног и рук.
Основные причины появления ломоты
При дискомфортных ощущениях в верхних и нижних конечностях пациенты часто задают вопрос: от чего ломит кости?
К причинам, вызывающим боль и ломоту в суставах и костях, относятся:
- Травматические повреждения: ушибы, вывихи, переломы. У многих больных после переломов развиваются посттравматические расстройства нервной системы, которые проявляются периодическими болевыми ощущениями в области сросшегося перелома.
- Артрозы связаны с нарушением питания костей и суставов. Это приводит к повреждению хрящевой ткани. Пациенты жалуются, что сильно болят или ломит кости ног и рук.
- Ревматизм – системное аутоиммунное заболевание. Развивается после ангины и других инфекционных заболеваний, поражает сердце и суставы. Проявляется ломотой в суставах нижних конечностей.
- Остеопороз – заболевание, связанное с недостатком ионов кальция в костной ткани. Кости становятся хрупкими и легко повреждаются.
- Подагра. При ней может ломить кости во всем теле, а не только в руках и ногах. При подагре в разных органах откладываются кристаллы мочевой кислоты, которые впоследствии превращаются в плотные образования.
![]()
- Инфекционно-воспалительный процесс: туберкулез, сифилис, остеомиелит. Остеомиелит – это гнойное воспаление, поражающее кость со всеми ее элементами: самой костной тканью, надкостницей и костным мозгом.
- Кости болят при поражении нервных окончаний, мышц, связок: тендиниты, миозиты, бурситы.
- Опухоли в костях доброкачественного или злокачественного характера.
- Заболевания системы крови. Во многих костях находится красный костный мозг – главный кроветворный орган человеческого тела. При его поражениях болит все тело и кости.
- Эндокринные патологии: сахарный диабет, гиперсекреция паращитовидных желез.
Другие причины, почему ломит кости и суставы, не связаны с заболеваниями. Верхние и нижние конечности часто болят при физических перегрузках. Ноги, как и позвоночник, испытывают на себе всю тяжесть человеческого тела. Нагрузка увеличивается при избыточной массе тела и беременности.
Руки страдают от чрезмерного физического труда, ношения слишком тяжелых грузов. С возрастом ухудшается питание костной ткани, снижается интенсивность метаболических процессов, что вызывает периодические боли в костях.
Методы диагностики
Если ноют кости ног и рук, обратитесь к терапевту для выяснения причины симптомов. Врач на основании жалоб, анамнеза и осмотра проведет диагностику и назначит необходимые обследования.
В зависимости от клинической ситуации может потребоваться проведение следующих диагностических процедур:
- Общие анализы крови и мочи.
- Исследование биохимических показателей крови.
- Микробиологический анализ различных сред организма.
- Пункция костного мозга.
- Рентгенография.
- УЗИ сосудов с допплерографией.
- КТ или МРТ.
Важный вопрос: что делать если ломит кости? Если ломка костей связана с переутомлением, снижайте физические нагрузки.
Обращаться за срочной помощью нужно в следующих случаях:
- Если была травма.
- Продолжительный или острый болевой синдром.
- Боли возникают при беременности.
- Частые боли.

Симптоматическое лечение
Терапия направлена устранение основной причины. Симптоматическое лечение устраняет последствия и облегчает состояние больного. На основании результатов обследования врач подбирает комплексную терапию.
Внимание! Самолечение противопоказано, так как симптом боли и ломоты в костях может быть признаком серьезного поражения организма, требующего сложного лечения.
В комплексную терапию, если ломит и болят кости ног и рук, входят лекарственные препараты. Кроме медикаментов, направленных на лечение основной патологии, при заболеваниях опорно-двигательного аппарата используют:
- Нестероидные противовоспалительные препараты: «,Ибуклин»,, «,Кетонал»,, «,Диклофенак»,. Это таблетки от боли в костях и других органах. Они обезболивают, снимают воспаления, способны усилить действие других средств. Применяются при артрозе, травмах, поражении нервных окончаний.
- Хондропротекторы – лекарства, помогающие остановить дегенеративные процессы, ускорить обмен веществ, восстановить ткани костей, подвергшиеся повреждениям: «,Хондроксид«,, «,Артра»,, «,Терафлекс»,. Терапия длится не менее 3-х месяцев. Использование медикаментов дает медленный, но стойкий результат.
- Препараты фосфора, кальция, витамин D применяют при остеопорозе: «,Кальцемин»,, «,Кальций-Д3 Никомед»,.
- Комплексы из витаминов и минералов применяют в качестве поддерживающей терапии для восполнения запасов питательных веществ в организме: «,Центрум»,, «,Витрум»,, «,Компливит»,.
- Мази от боли в костях: «,Вольтарен«,, «,Долгит»,, «,Найз», и другие.
Диетическое питание рекомендуется, если боли появляются часто, а лечение лекарственными препаратами не помогает. Это значит, что кости и суставы испытывают недостаток питательных веществ. Питание должно быть сбалансированным.
Рекомендуемые продукты:
- Птица.
- Куриные яйца.
- Кисломолочные продукты.
- Бобовые и соевые продукты.
- Овощи и фрукты.
- Крупы.
- Продукты, содержащие жирные кислоты Омега-3 и Омега-6: лосось, макрель, орехи и семена.
- Растительные масла: рапсовое, оливковое, масло виноградных косточек.
В рационе нужно уменьшить содержание соли, сахара, животных белков, исключить алкоголь, копченные продукты, консервы.
Упражнения в рамках лечебной физкультуры показаны при травмах, воспалительных заболеваниях и дегенеративных процессах в суставах и костях.
Из методов кинезитерапии (лечение через движение) применяют:
- Утреннюю гигиеническую гимнастику.
- Лечебную гимнастику.
- Механотерапию (с помощью специальных средств – аппаратов, тренажеров).
- Упражнения на движение в воде.
Сначала любое упражнение тестируют на здоровой конечности, затем переходят на больную, постепенно увеличивая амплитуду движения. Чем больше выражена боль при движении, тем меньше воздействие на сустав. Движения через боль вызывают защитный мышечный спазм и ухудшают ситуацию. При некоторых состояниях лечебная физкультура противопоказана.
К ним относятся:
- Обострение и декомпенсация хронических заболеваний.
- Гнойные процессы.
- Высокая температура тела.
- Выраженный болевой синдром.
Правильно подобранный комплекс упражнений предотвращает развитие осложнений (уменьшение подвижности сустава после воспалительных заболеваний), сокращает сроки нетрудоспособности, ускоряет функциональное восстановление организма после операций или длительно текущих тяжелых заболеваний.
Рассмотрим несколько простых упражнений:
- Исходное положение – сидя. Сжимание и разжимание кисти в кулак, 15-20 раз.
- Сидя. Пассивное сгибание в лучезапястном суставе, 10-20 раз.
- Лежа. Сжимание и разжимание кистей рук и сгибание и разгибание стоп, 10-20 раз.
- Лежа на спине, упражнение «,велосипед»,.
- Ходьба на носочках и пятках.
Массаж имеет адресное воздействие на пораженные суставы и кости, благодаря чему растягиваются и укрепляются связки и мышцы, расширяется полость сустава. Процедура улучшает кровообращение и обменные процессы, уменьшает воспаление и боль.
Это важная составная часть комплексной терапии, которая усиливает лечебный эффект, предупреждает осложнения, восстанавливает работоспособность, улучшает качество жизни.
В числе физиотерапевтических процедур, которые улучшают состояние костной ткани, показаны:
- Магнитотерапия – воздействие на организм низкочастотным переменным или постоянным магнитным полем.
- Ультразвук – лечение с помощью высокочастотных механических колебаний.
- Электрофорез – введение подкожно лекарств с помощью электрических импульсов.
- Хлоридные и натриевые ванны помогают справиться с болевым синдромом.
- Грязелечение.
Заключение
Причиной ломоты в костях становятся не только переутомление, большие физические нагрузки и стрессы, но и серьезные заболевания. Для выявления причины дискомфортных ощущений необходимо пройти комплексное обследование у врача.
При появлении подобных симптомов важно пересмотреть свой образ жизни: больше двигаться, но избегать повышенных нагрузок, правильно питаться, не переохлаждаться и вовремя лечить хронические заболевания.
В теплое время года нужно быть предельно осторожным при ходьбе босиком, так как на земле находятся острые предметы: полезное занятие порой оборачивается серьезной травмой и тяжелыми последствиями.
Инфекция в гвоздях
Когда ребенок или взрослый человек наступил на гвоздь, следует немедленно обратиться за помощью в медучреждение: иногда небольшое повреждение несет в себе риски заразиться многими болезнями. Любой нестерильный острый предмет, который имел контакт с землей или ржавчиной, может быть носителем опасного заболевания – столбняка.
Возбудитель с током крови быстро распространяется по всему телу и повреждает мышечную и нервную системы. Он вызывает настолько сильные боли, судороги и спазмы, что при сокращении случается перелом костей, а тело выгибается в дугу. Такое состояние приводит летальным исходам от остановки дыхания или прекращения сердечной деятельности.

Первая помощь
Если наступил на ржавый гвоздь ребенок, его нужно немедленно успокоить. Затем необходимо убрать инородный предмет, если он вошел неглубоко, и оценить состояние раневой поверхности (актуально для пациентов любой возрастной категории). В случаях глубокого проникновения доставить пострадавшего в больницу, так как острый край может затронуть крупные сосуды или сухожилия.
Когда человек наступил случайно на гвоздь, оказание первой помощи начинается с промывания места повреждения антисептическими растворами. Можно самостоятельно обработать прокол ноги перекисью водорода, фурацилином или раствором калия перманганата. Края раны для предупреждения инфекции надо смазать зеленкой или йодом, также для дезинфекции подойдет любой спиртосодержащий продукт.
В период лечения важно не допускать намокания ранки и попадания инородных частиц. Все открытые и приготовленные растворы для обработки хранятся полчаса.
Что делать, если наступил ногой на ржавый гвоздь?

Если стопа распухла и появился гной – делают компрессы с мазью Вишневского и обращаются за помощью в медучреждение.
Если на гвоздь наступил ребенок, и рана припухла, то следует обратиться к доктору для определения титра антител к столбняку и предупреждения распространения инфекции.
Врач оценивает степень повреждения, собирает обстоятельства травмы и проводит пальпацию раневой поверхности. При необходимости он назначает дополнительные обследования.
Лечение
Что делать, если человек проколол ногу гвоздем – объяснит врач.
Лечить травмы можно как в домашних условиях, так и в травмпункте. Важно предупредить развитие болезней и устранить последствия после повреждения.
Есть поврежденная конечность пациента не имеет явных признаков воспаления, то доктор прописывает местные средства, помогающие быстро заживить рану. Обработку травмы необходимо проводить не менее трех раз в день, на ночь рекомендовано использовать антибактериальные мази, кремы.
Прием антибиотиков широкого спектра действия внутрь назначается в случаях распространения воспаления по всей стопе, когда нога опухла и болит, а также наблюдается гнойное отделяемое из области ранения.
Лечение детей должно осуществляться местными средствами по возрасту.

Если человек проколол ногу ржавым гвоздем – велик риск развития столбняка. Патологический процесс может проявиться даже у привитых пациентов, если после последней прививки прошло более 5 лет. В таких случаях вводится противостолбнячная сыворотка. Вакцинация от столбняка у взрослых людей проводится раз в 10 лет.
При развитии симптомов недуга больного госпитализируют в больницу, где проводят длительный курс лечения. После терапии человек наблюдается у невролога в течение нескольких лет, так как высок риск развития осложнений, которые приводят к деформации позвонков, тугоподвижности суставов, мышечным атрофиям.
Когда на фоне местных симптомов появилась лихорадка, одышка и озноб – возможно развитие сепсиса.
Лечение данного заболевания осуществляют под врачебным контролем. Больному назначают антибиотики, обладающие высоким противомикробным эффектом (препараты из группы азалидов и содержащие левофлоксацин).
Местную реакцию в ране при наличии отека и гиперемии устраняют с помощью гелей и мазей на основе конского каштана. Наносить средство следует в обход поврежденного участка. Травмированную поверхность обрабатывают йодом или зеленкой.

Возможные последствия
При получении травмы нужно как можно скорее проконсультироваться со специалистом и определить схему лечения. Важно не упустить время и не допустить появления тяжелых осложнений.
Гвоздем можно проткнуть связки и сухожилия. Их неправильное заживление приводит к невозможности двигать пальцами ног в полном объеме. При запущении инфекции высок риск развития гангрены. Отмершую ткань впоследствии ампутируют для спасения жизни больного.
Травма ржавым гвоздем опасна в любом возрасте. Не стоит относиться к ней легкомысленно даже при неглубоких повреждениях, особенно если она произошла у ребенка. Своевременное оказание медицинской помощи и консультация с доктором помогут быстрее решить проблему и излечить рану.
Болеть кость на ноге может по самым разным причинам. Это очень частая жалоба пациентов ортопеду, ревматологу, травматологу, артрологу. У женщин это чаще всего жалобы на боли в большом пальце стопы. Во время беседы нередко врач выясняет их привычку ходить на высоких каблуках. Конечно, это красиво, но угроза искривления первого пальца в таких случаях обязательно имеется.
Головка плюснефалангового сустава большого пальца (косточка) начинает выпирать наружу и называется это "вальгусная деформация стопы" или "халюс вальгус стоп". Причем большой палец настолько отклонен в сторону, что перекрывает второй палец на ноге.
Подвержены этой патологии женщины, потому что связки у них более слабые, чем у мужчин, которые, хотя и не ходят на каблуках, но также могут испытывать нагрузку на стопы.
Этиология явления

В 70 % случаев имеет место наследственный фактор. Хрящ, который в норме должен быть эластичным и прочным, в результате генных нарушений покрыт мутированным коллагеном, от этого развитие сустава нарушается, растет внутренняя косточка.
Второй причиной можно назвать всевозможные патологии суставов, когда в них происходят дегенеративные процессы, воспаления, кровоизлияния в суставную сумку, рост остеофитов, остеопороз и пр.
Еще одна причина – эндокринные нарушения, такие как диабет или ожирение (они увеличивает износ суставов).
Помимо этого, должны быть и провоцирующие факторы:
- обувь не по размеру, высокий каблук, что приводит к длительному неестественному положению стопы, из-за чего сумка большого пальца воспаляется;
- ревматизм (запускается наследственностью);
- травмы и микротравмы стопы с нарушениями связок (приводят к отеку и воспалению косточки);
- поперечное плоскостопие;
- пожилой возраст (с годами синтез коллагена практически прекращается и сустав становится нестабильным);
- климакс (снижение эстрогена повышает холестерин и вызывает развитие атеросклеротических бляшек на стенках сосудов, ведет к остеопорозу);
- профессиональные нагрузки и усиленные занятия спортом;
- дефицит витаминов А, Д, С, Е;
- нехватка минералов (магния).
Признаки вальгусной деформации

- покраснение большого пальца сбоку;
- быстрая утомляемость ноги и отеки на ней;
- около большого пальца кость на ноге болит на протяжении дня;
- мозоли большого пальца;
- утренний подъем сопровождается острой болью в стопе;
- у основания пальца появляется утолщение.
Далее боль появляется при ходьбе или стоянии. При передвижении возникает хромота, на подошвенной стороне фаланг появляются натоптыши. Даже в покое ощущается постоянный дискомфорт в стопе, пальцы искривляются.
Классификация смещений
Отклонение пальца в норме не должно превышать 10 градусов. При патологии градус увеличивается. В суставном хряще появляются остеофиты, они нарушают амортизацию стопы, из-за чего возникает воспаление. Суставной хрящ постепенно отекает, краснеет и болит.
- Первая степень. Смещение большого пальца менее 20 градусов. Визуально он не изменен, кроме почти незаметного утолщения. Неудобство не столько физическое, сколько эстетическое. После длительных нагрузок появляется небольшой дискомфорт.
- Вторая степень. Смещение пальца – 20-30 градусов. Из симптоматики: косточка краснеет, дискомфорт становится частым, долгая ходьба вызывает небольшую болезненность.
- Третья степень. Смещение – до 30-50 градусов. Симптоматика: косточка болит, она припухает и краснеет, подвижность сустава ограничена. Боль терпимая, хотя и постоянная.
- Четвертая степень. Смещение – свыше 50 градусов. Симптоматика: очень болит кость на пальце ноги при ходьбе, может быть хромота. Появляются мозоли на верхних кончиках пальцев. Обувь становится подобрать сложно из-за болей.
Насколько опасна проблема без лечения?
Когда болит кость на ноге, многие это игнорируют, но осложнения не заставят себя ждать:
- множественное поражение суставов ног с развитием артроза;
- увеличение деформации пальца;
- нарушения осанки.
Если болят ноги в области стопы сверху, что делать?
Лечение вальгусной деформации стопы занимает много времени, целью терапии становится замедление прогрессирования процесса и улучшение функции сустава. Сама эффективность лечения зависит в первую очередь от возраста больного, его активности и степени смещения пальца.
Артрит или артроз требуют длительной медикаментозной терапии. При инфекционном артрите лечение антибактериальное, при иммунологических патологиях применяют супрессоры.
Снятие боли и воспалений при местном лечении проводится путем применения нестероидных противовоспалительных кортикостероидных мазей.
Фармакологическое действие

Также для лечения применяют парафиновые ванны, ЛФК, массаж, витаминотерапию. При 1-2 степени смещения эффективно консервативное лечение. Это использование ортопедических фиксаторов, стелек и межпальцевых пластин. Они равномерно распределяют нагрузку на стопу и не дают пальцу искривляться, облегчают ходьбу и снимают боль.
Лечебный массаж
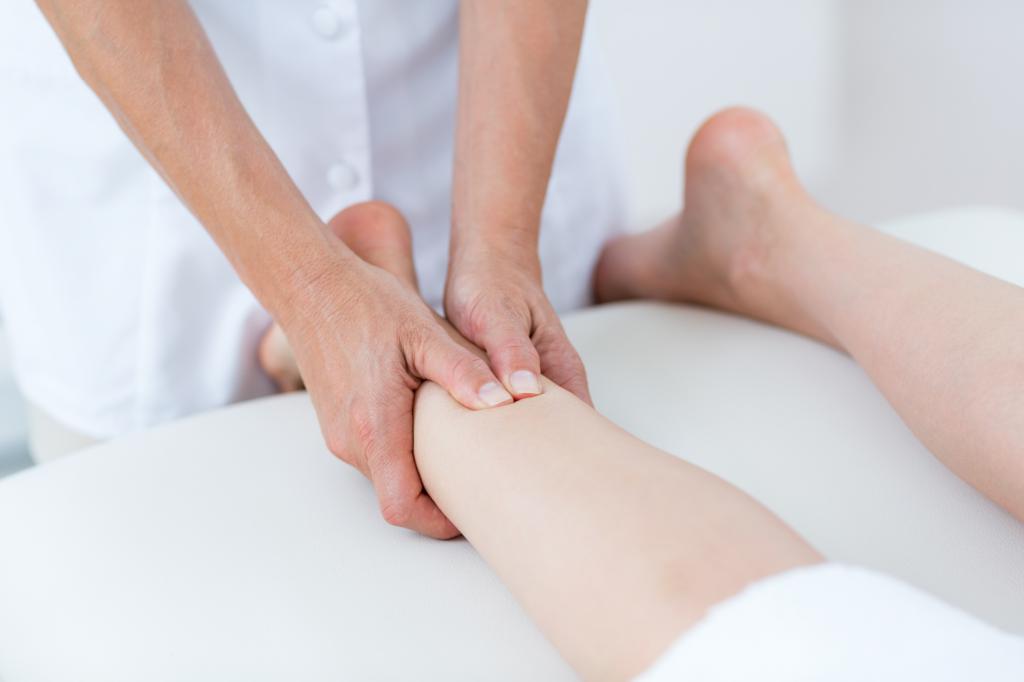
Массаж стоп в виде спиралевидного разминания косточки улучшает кровообращение и активирует поступление питательных веществ в сустав, способствует расслаблению мышц и связок. Курс составляет 10 дней по 20 минут, затем перерыв на 3 недели.
Гимнастические упражнения
Специальные упражнения выполняются ежедневно. Они постепенно восстанавливают подвижность и укрепляют сустав.
- собирание пальцами ног мелких предметов с пола;
- рисование карандашом в пальцах ноги цифр или букв;
- расправление скомканной ткани на полу пальцами ног;
- хождение на носочках.
Также улучшают состояние травяные ванночки и ограничения нагрузок на стопы.
Операция
Хирург-ортопед принимает решение об операции после изучения снимка рентгена. Исправление деформации называется остеотомией. Обычно это происходит при неэффективности консервативного лечения.
Существует более 150 методов корректировки вальгусной деформации стопы: шевронная остеотомия, удаление остеофитов, артродезирование и пр. Вид операции выбирается врачом. Остеотомия бывает закрытая и открытая.
Закрытая проводится без разрезов через проколы, это малотравматичный способ. Больной выписывается на другой день после процедуры.
Что можно сделать дома?
Лечение косточки на ноге в домашних условиях предполагает использование фиксатора, стелек и пластин между пальцами.
- на 1-2 стадии патологии, когда нет еще постоянных болей;
- при ожирении на время, пока больной нормализует вес;
- после операции во время реабилитации фиксатор обеспечивает стопе покой.
Профилактика

- Обувь должна соответствовать размеру. Она должна быть из натурального материала, с плотной подошвой, в меру просторной, с супинатором.
- Чаще следует ходить босиком.
- Вечером можно делать массаж ног и солевые ванночки.
- Не допускайте дефицита кальция.
- Меньше стоять, а больше ходить.
Под коленом болит: причины
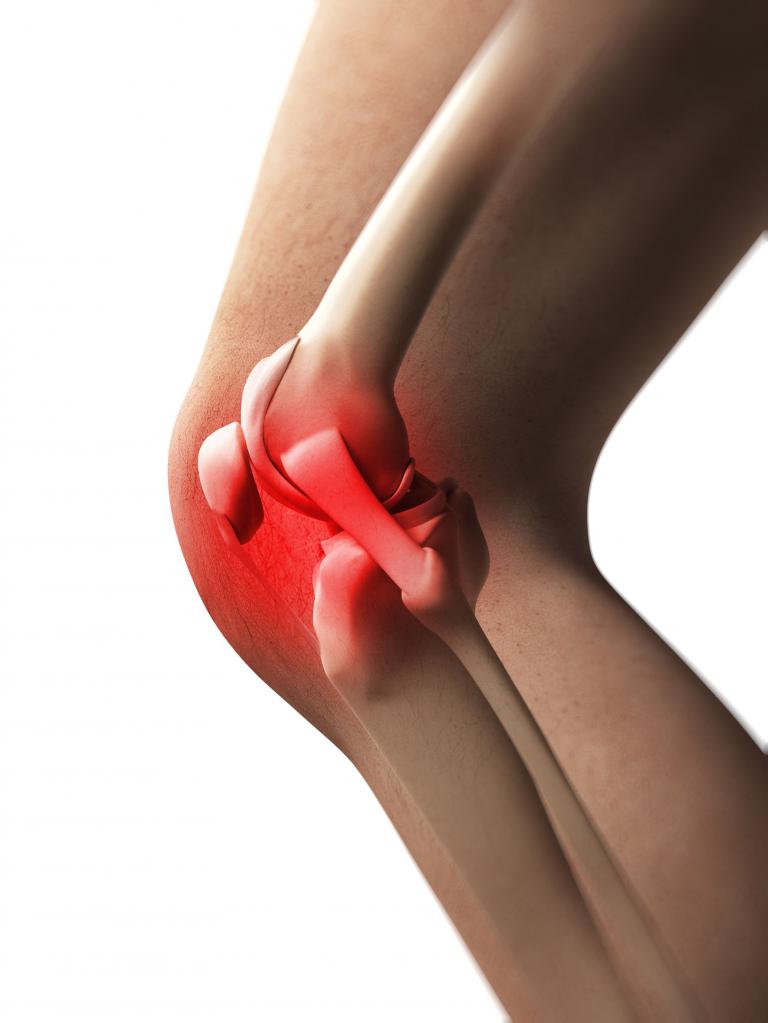
Почему болят кости на ногах ниже колена? Виновны в этом:
- Сильное физическое перенапряжение мышц ног, например, при перетренированности. Это приводит к миалгиям и судорогам.
- Боль в костях может возникать из-за растяжения или разрыва связок.
- Ее может спровоцировать ушиб.
- Боль в костях ниже колена может возникнуть из-за сильного ушиба. Через пару дней к этому добавится отечность и гематома.
- Болят кости ног от колена до ступни при заболеваниях артритом, артрозом или при воспалении мениска колена. Боль внизу колена ближе к стопе бывает чаще всего обусловлена варикозом вен и тромбозом.
- Кость на ноге болит из-за нарушения водно-солевого баланса, когда развивается воспалительная реакция в подкожном жире, например, при радикулите и беременности.
Сухожилиям противопоказано сильно и длительно растягиваться, даже если они прочные.
Болевые ощущения под коленом спереди могут возникать и из-за воспаления сухожилий (тендинит). Это особенно чувствуется при физических нагрузках или подъеме (спуске) по ступенькам.
Болит кость ноги спереди при таком неприятном последствии артрита, как киста коленного сустава, она причиняет сильную боль.
Могут порваться мениски при больших физических нагрузках. Мениски выполняют роль подушечек-амортизаторов.
Боли под коленом могут возникнуть из-за перелома чашечки, находящейся в этой области.
Если непонятно, почему болит нога ниже колена спереди, то подумайте о возможном вывихе при падении, ДТП, во время тренировки и пр. Ожирение также может вызывать дискомфорт в ногах ниже колена. При нормализации веса боль уходит сама.
Очень сильно болит нога ниже колена спереди и тогда, когда происходит отслоение надкостницы. Коленный сустав может начать болеть из-за нарушений в тазобедренном суставе или ущемления нервов. Но это не единственные причины.
Почему болят кости на ногах еще? Например, из-за слабости медиальной головки мышцы-разгибателя, которая давит на коленную чашечку и вызывает боль при движениях.
Заболевания с болями в костях
Они бывают самыми разными:
- Травмы: ушибы, переломы, вывихи. Чаще других возникают скрученные переломы большеберцовой кости и лодыжек.
- Опухоли костей. Они могут быть в самих костях или являться метастазами.
- Заболевания системы крови. В трубчатых костях находится красный костный мозг. Его поражение дает также боли в костях.
- Воспалительные и инфекционные заболевания. Это в первую очередь гематогенный остеомиелит. При этом заболевании развивается гнойно-некротический процесс не только в костном мозге, но и в кости.
- Даже при обычной простуде кости и мышцы могут болеть при попадании в них циркулирующего в крови вируса.
- Костные боли отмечаются при сифилисе (по ночам) и туберкулезе.
- Гиповитаминоз. При недостатке витаминов D и B1 периферические нервные окончания разрушаются, а это вызывает боли и чувство жжения в мышцах и костях голеней и стоп.
- Болезнь Осгуд-Шлаттера. Суть ее в том, что происходит рассасывание бугристости большеберцовой кости. Это то место в верхней части кости, к которому прикрепляются мышцы. У некоторых подростков происходит замедление роста сосудов на ноге, нарушается питание кости и кровоснабжение. Итогом становится рассасывание бугристости. Особой катастрофы в этом нет, но боли в костях голени возникают сильные. Позже кровоснабжение восстанавливается, поэтому лечение амбулаторное у ортопеда. Показано физиотерапевтическое лечение. Когда рассасывание бугристости заканчивается, негативные проявления полностью проходят.
- У людей преклонного возраста боли в голеностопе часто вызываются нервными расстройствами или сосудистыми патологиями. Все эти заболевания имеют общее проявление в виде перемежающейся хромоты.
- Также редко, но встречается боль в костях голени из-за волынской лихорадки. Она вызывается платяными вшами. Проявляется ознобом, потливостью, гипертермией.
- Избыточное продуцирование паратгормона (в паращитовидных железах), гормонов в ЩЖ и коре надпочечников приводит к остеопорозу.
Диагностика
- Рентген. Занимает до 30 минут, точность около 70 %.
- УЗИ. Время проведения 30 минут, точность около 60 %;
- КТ. Занимает около 15 минут, точность от 60 до 80 %;
- МРТ. Время проведения 20 минут, точность 97 %.
Каждый из перечисленных диагностических методов способен дать ту или иную информацию о состоянии мышц, костей, сосудов и сухожилий, а также кожи.
Самый дешевый метод – УЗИ. Дорогие исследования оправданы большой точностью. При подозрении на сосудистые патологии в ногах дополнительно показана ангиография сосудов, а также радионуклидная диагностика.
Лечение болей в передней части кости ниже колена
Терапию проводят при помощи лекарств от боли в костях, физиопроцедур, лечебной физкультуры. Первые 3 дня для снятия отека применяют холодные компрессы и протирание кусочком льда, сустав должен быть зафиксированным.
Уколы "Дипроспан": инструкция по применению
Это рецептурный препарат, выпускается в ампулах. Производитель – Россия. Действующие вещества: бетаметазона динатрия фосфат, относящийся к ГКС. Характеризуется повышенной глюкокортикоидной и в меньшей степени минералокортикоидной активностью. Средство обладает противовоспалительным, антиаллергическим и иммунозащитным действием. Обладает выраженным эффектов в отношении обмена веществ. Выводится из организма посредством почек. Показания к применению: патологии костей и мышц.
Инструкция по применению уколов "Дипроспан" гласит, что его используют для введения внутримышечно, внутрисуставно, околосуставно, интрабурсально, внутрикожно. Препарат внутривенно и подкожно не назначают.
При инфекционной этиологии показано лечение антибиотиками. Очень хорошо укрепляет мышцы и стабилизирует сустав физиотерапия. Полезно выполнять лечебную физкультуру, которая даст мышцам нужный тонус и приостановит развитие атрофии. При серьезных и запущенных травмах лечение хирургическое.
Профилактика
Для профилактики боли в ноге ниже колена рекомендуется:
- носить защитные наколенники во время занятий спортом;
- при монотонности движений ногами периодически обязательно давать им отдых и делать разминку;
- избегать переохлаждения нижних конечностей.
При сидячей работе нельзя ноги сгибать и закидывать одна на другую. Периодически следует делать зарядку, вставая и разминаясь. Также важен здоровый образ жизни и щадящие занятия спортом. Желательно отказаться от вредных привычек, ведь они становятся причиной множества заболеваний.
Боли в костях ног могут говорить о различных патологиях. Чтобы выявить точную причину, необходимо посетить медицинское учреждение. Только специалист сможет поставить правильный диагноз и назначить соответствующую терапию. Самолечение без консультации врача недопустимо.
Читайте также:



