Чем лечить подагру стопы при сахарном диабете
Считается, что подагра и сахарный диабет (СД) тесно связаны друг с другом. Обе патологии являются хроническими и имеют схожие факторы риска. Раньше подагра считалась болезнью королей, ведь ее провоцировал неправильный образ жизни. Теперь, как и диабет, она свойственна людям, ведущим малоподвижный образ жизни и злоупотребляющим жирной пищей с алкогольными напитками.

Что такое подагра?
Подагра возникает при сбое в процессе переработки организмом пурина.
Вследствие специфического образа жизни в организме накапливается большое количество пуринового вещества. При нарушении функций почек мочевая кислота, образующаяся в результате распада пуринов, не может быть должным образом выведена из организма. Поэтому кристаллы мочевой кислоты откладываются в суставах. Наличие патологий почек для развития подагры необязательно. Заболевание развивается при здоровых почках, если пуринового вещества поступает в организм особенно много. Поражение суставов вследствие накопления в них мочевой кислоты сопровождается рядом симптомов и называется подагрой.
Причины патологии
- ожирение;
- злоупотребление жирной пищей;
- частое переедание;
- пассивный образ жизни;
- употребление алкоголя;
- возраст 40―60 лет (в основном болезнь поражает мужчин).

Малоактивный образ жизни и неправильное питание приводит к развитию заболевания.
Ожирение, неправильное питание и пренебрежение физической активностью нередко становится причиной развития сахарного диабета 2-го типа. Это объединяет обе болезни. Более того, также как при СД, при отложении мочевой кислоты пациенту необходима специальная диета. Течение и осложнения этих заболеваний напрямую зависят от рациона пациента и его отношения к физкультуре.
Симптоматика
Подагру относят к хроническим заболеваниям. Отложения мочевой кислоты поражают зачастую большие пальцы на ногах, но могут затрагивать лодыжки, колени, запястья. Периодически возникают обострения, которые длятся около недели. В это время наблюдаются следующие симптомы:
- сильная боль, внезапно появляющаяся в области пораженного сустава;
- отеки;
- покраснение кожи над больным суставом и повышение ее температуры;
- затрудненное мочевыделение ночью перед приступом и обильное мочевыделение после него;
- деформация больных суставов на последних этапах развития патологии.
Приступ боли при подагре возникает ночью, и длится до утра.
Лечение подагры на фоне сахарного диабета
Лечение подагры при сахарном диабете проводится врачом-ревматологом. Методы терапии подбираются индивидуально, но коррекция рациона обязательна для каждого. Чтобы сократить число приступов и снизить их болезненность, применяют:
- гирудотерапию;
- лекарственные препараты;
- физиотерапию.
Лекарства при отложении мочевой кислоты на фоне сахарного диабета подбирают с осторожностью, учитывая степень поражения суставов и тип диабета. Если высокая концентрация мочевой кислоты в межсуставном пространстве привела к формированию свищей, узлов, многочисленных язв, назначается оперативное вмешательство. При отсутствии подобных осложнений лечение проводится следующим образом:
Диета при подагре и сахарном диабете является пожизненной. От этого зависит течение обеих болезней и риск возникновения осложнений. Целью коррекции рациона является предупреждение повышения уровня глюкозы в организме, и снижение объема мочевой кислоты. Диета предусматривает минимальное потребление сахара, соли и белковой пищи, в частности, мяса. Соль задерживает воду в организме, из-за чего мочевая кислота не выводится.
Так как оба заболевания связаны с нарушением обмена веществ, диета является основным способом восстановления обменных процессов. Рекомендуется питаться дробно, 5―6 раз в день. Кушать следует в одно и то же время. Благодаря этому активация пищеварения будет происходить в одно время, что благотворно отразится на течении СД. Пациенту следует много пить. Чаи рекомендуется заменить настоями трав.
При подагре мясные продукты следует заменять молочными.
Пациент должен полностью отказаться от алкогольных и слабоалкогольных напитков. Запрещены сладкие газированные напитки. Пища должна готовиться на пару, вариться или тушиться. От жареных блюд следует отказаться. В мясе содержится масса пуринов, потому его есть нельзя. Но т. к. это источник энергии, разрешается включить в рацион небольшое количество нежирной говядины. Телятина и мясо молодых животных запрещено. Лечебная диета исключает из рациона следующие продукты:
- соленая и консервированная рыба;
- рыбная икра в любом виде;
- колбасные изделия, копчености;
- субпродукты;
- бобовые;
- соленый сыр;
- сладкие ягоды и фрукты.
Чтобы восполнить нехватку мяса, следует заменять мясные супы и бульоны молочными супами, а мясо ― творогом. В рационе могут присутствовать практически все овощи. Особенно полезны огурцы. Если в дневном рационе присутствует как минимум один огурец, состояние пациента значительно улучшится. Разрешается кушать макаронные изделия, яйца, кукурузу. Сладости следует заменить сухофруктами и кондитерскими изделиями для диабетиков.
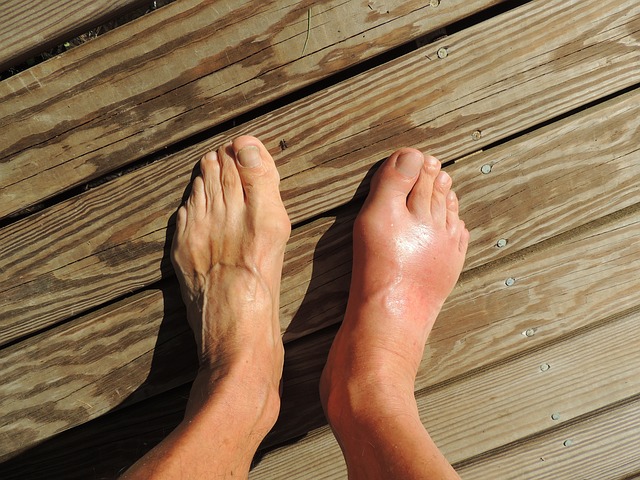
Подагра - это форма артрита, вызывающая воспалительный процесс в суставе, сопровождающийся болезненными ощущениями. Приступы подагры связаны с высоким уровнем мочевой кислоты в крови, которая в дальнейшем превращается в небольшие кристаллы моноурата натрия и откладывается в синовиальной жидкости суставов или в других тканях, вызывая раздражение, воспаление и боль. Если подагра развивается у людей с диабетом, она может спровоцировать развитие диабетических осложнений, таких как изъязвление с возможной ампутацией.
Ситуационный анализ
Подагра является распространенным заболеванием как на уровне первичного звена (в поликлинике), так и больничной практике. Распространенность подагры растет во многих популяциях, главным образом это связано с изменением образа жизни, наличием сопутствующих заболеваний и увеличения продолжительности жизни. Подагра чаще встречается у мужчин от 30 до 60 лет и у пожилых. Лишь у 3-6% людей подагра появляется до 25 лет.
Подагра хоть и не простая болезнь, зато она достаточно понятна, контролируема и поддается лечению. Если данное заболевание не лечить, оно будет прогрессировать, станет для больного изнурительным, приведет к появлению тофусов, хронической артропатии и рецидивирующему образованию камней в почках.
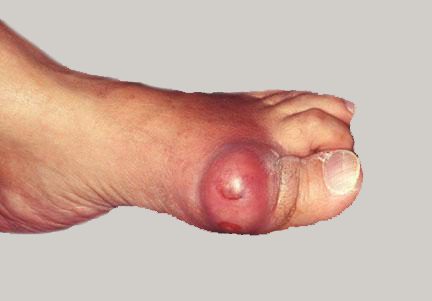
Подагрический артрит с поражением 1 плюсне-фалангового сустава
Пациенты помимо подагры имеют множество сопутствующих заболеваний. На данный момент имеются доказательства, что гиперурикемия связана с гипертонией, диабетом, хроническими заболеваниями почек и сердечной недостаточностью.
Повышение уровня мочевой кислоты и образование кристаллов уратов связано с нарушением экскреции мочевой кислоты почками. При гиперурекемии и подагре повышается уровень мочевой кислоты из-за наличия генетической предрасположенности, а так же этому способствует употребление красного мяса, морепродуктов, спиртов, фруктозосодержащих безалкогольных продуктов, тиазидных и петлевых диуретиков, низкой дозы аспирина( менее 1 гр) и циклоспорина. Помимо вышеперечисленного, развитию подагры способствуют такие состояния как резистентность к инсулину, ожирение, застойная сердечная недостаточность, гипертриглицеридемия, гиперхолестеринемия, тяжелый псориаз, токсическое действие свинца, ранняя менопауза, трансплантация органов. У людей с подагрой зачастую имеется метаболический синдром и диабет 2 типа.
Проводимое исследование в Новой Зеландии показало, что из 292 амбулаторных пациентов у 22% имелся диабет 2 типа. Показатели варьировали от возраста и пола. Самые высокие- 41% были у мужчин старше 65 лет с диабетом 2 типа. Плохо контролируемая подагра со временем может перейти в хроническую форму с наличием полиартикулярных атак, болезненных симптомов между острыми вспышками и осаждением кристаллов моноурата натрия в мягкие ткани или суставы. Образовавшиеся тофусы вызывают боль или дисфункцию, а иногда и изъязвление. В медицинской литературе мало говорится о поражение диабетической стопы при подагре, но клиницисты специализирующиеся по данным заболеваниям, знают о возможном образовании тофусов в диабетической язве стопы, что в свою очередь усложняет течение заболевания таких пациентов.
В 2007г британское общество ревматологии и британские специалисты в области ревматологии опубликовали руководство для лечения подагры, в котором разработаны краткие рекомендации для управления подагрой. В руководстве собраны рекомендации необходимые в период острого приступа, сформулирована диета, изменение образа жизни, нефармакологические методы терапии, лечение рецидивирующей и хронической подагры. Так же включены современные данные о подагре, цели и результаты, имеется справочная информация, диагностика. Имеются рекомендации, касающиеся лечения хронической подагры на диабетической стопе.
Ниже представлена ссылка на отечественные клинические рекомендации по лечению подагры .
Диагноз хронической подагры должен выставляться с учетом истории болезни и результатов обследования. Необходимо провести дифференциальную диагностику с септическим артритом и другими заболеваниями. Наличие тофусов говорит о том, что подагра является хронической, так как для их образования требуется около 10 лет. Тофусы обычно поражают пальцы на руках и ногах. Наличие мочевой кислоты в сыворотке крови или уратов в плазме крови может подтвердить гиперурикемию, но выставить диагноз подагры только по наличию гиперурикемии нельзя. Следует отметить, что уровень уратов в плазме снижается во время остой атаки. По возможности необходимо удалить тофусы из раны и отправить материал в лабораторию для микроскопического исследования. Материал отправляется без добавления формалина, чтобы можно было различить и другие кальцификаты, образовавшиеся не из мочевой кислоты. С помощью рентгенологического исследования можно увидеть хондрокальциноз ( кальцификацию хряща в суставах) и подкорковые кисты, которые могут быть связаны с подагрой.
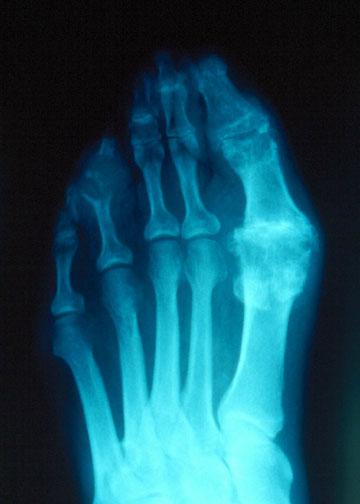
Рентгенограмма изменений 1 плюсне-фалангового сустава при подагре
Подход к лечению должен быть комплексным. Для лечения хронической подагры используют ингибиторы ксантиноксидазы для того, чтобы нормализовать уровень мочевой кислоты в сыворотке крови, предотвратить развитие острого приступа подагры, защитить почки и снизить образование тофусов в тканях и суставах.
Препаратом выбора для лечения подагры является Аллопуринол. В тех случаях, когда у пациента имеется непереносимость или противопоказания к Аллопуринолу, применяется Фебуксостат. Аллопуринол является эффективным препаратом, но медленным, могут потребоваться месяцы, а иногда и годы, чтобы излечиться от тофусов. Тофусы являются очагом для возникения инфекции, поэтому очень важно искоренить их из язв на диабетической стопе.
Как правило лечение Аллопуринолом начинают с низкой дозы 100 мг 1 раз в день и повышают еженедельно на 100мг, пока уровень урата в крови не снизится ниже 300 мкмоль/л. Дозу можно титровать и довести до максимальной 900 мг в день(по 300 мг несколько раз в день).
Фебуксостат 80 мг следует принимать 1 раз в день, в тяжелых случаях дозу увеличивают до 120 мг 1 раз в день. Необходимо при приеме Фебуксостата следить за скоростью клубочковой фильтрации, чтобы она была не менее 30 мл/мин. Вначале лечения может наблюдаться парадоксальная острая вспышка самого заболевания, поэтому этот препарат необходимо принимать параллельно с НПВС или колхицином. При низкой клубочковой фильтрации НПВС относительно противопоказаны.
- Важно добиться снижения урата, для этого начинаем Аллопуринол с дозы 100мг/сут медленно увеличивая дозу до достижения целевого уровня уратов ( 300мкмоль/л) и в последствии регулярно контролируя его.
- Обучить пациентов по оптимизации питания и образа жизни, а так же рассказать цель лечения подагры.
- Острые приступа подагры лечить быстро и эффективно.
- Бороться с сопутствующей патологией и уменьшить риск сердечно-сосудистых заболеваний.
- По возможности уменьшить препараты, повышающие уровень уратов, такие как тиазидные и петлевые диуретики.
По возможности необходимо избегать хирургического вмешательства на тофусах, за исключением:
- Хронического течения свищевой формы, расположенных в зонах риска.
- При осложненных формах (инфицирование, деформации и разрушения сустава, образование язв в области тофуса, хронический болевой синдром)
Длительное заживление при этом отмечается у 50% больных.
Подагра является распространенным заболеванием и в сочетание с диабетом создает высокий риск для изъязвления и последующей ампутации. Управление подагрой необходимо считать первостепенной задачей у пациентов с диабетом, особенно при наличие тофусов. Если больные не реагируют на лечение Аллопуринолом, их необходимо направлять в специализированную ревматологическую клинику. При непереносимости Аллопуринола или наличия противопоказаний для его лечения можно применять Фебуксостат. Лечение проводится на протяжение всей жизни, особенно людям с повышенным риском (например с почечной недостаточностью, подагрическими тофусами, камнями из мочевой кислоты, больным, принимающим длительное время диуретики, пациентам с повторяющимися приступами подагры при попытке прекращения лечения, уменьшением диуреза).
Смотреть также:
По теме:
![]()
Разгрузка диабетической стопы.![]()
Хирургическая разгрузка диабетической стопы.
Информация размещенная на данном ресурсе носит образовательный характер, ни в коем случая не стремясь заменить собой прием врача. Для лиц достигших 18 лет.
Допускается перепечатка фрагментов статей с обязательной активной гиперссылкой на сайт.

Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!
В результате проведенных исследований медиками была установлена тесная связь подагры и сахарного диабета. Оба эти заболевания сопровождаются метаболическими нарушениями и поражают различные органы и системы.
Что общего у подагры и сахарного диабета
Подагра и сахарный диабет – хронические системные заболевания, имеющие много общего в причинах и механизмах развития. В основе обеих патологий лежит нездоровый образ жизни, который приводит к нарушению обмена веществ.
При подагре в организме накапливается избыток уратов (солей мочевой кислоты). Причиной этого может стать злоупотребление алкоголем, жирной и сладкой пищей, а также продуктами с высоким содержанием пуринов. Одним из провоцирующих факторов служит малоподвижный образ жизни.
Для сахарного диабета гиподинамия и переедание также являются предрасполагающими факторами. В основе механизма развития лежат нарушения углеводного обмена. Оба эти заболевания зачастую сопровождаются ожирением, патологией почек и артериальной гипертензией.
Влияние подагры на течение диабета
Очень часто подагра развивается на фоне уже имеющегося диабета и осложняет его течение. В результате нарушений обмена глюкозы поражаются сосуды почек, развивается диабетическая нефропатия. Такое состояние сопровождается снижением фильтрационной способности и нарушением выведения из организма мочевой кислоты. Ее соли откладываются в суставах, вызывая приступы острого артрита. Со временем кристаллы уратов накапливаются в почках, еще больше утяжеляя состояние пациента и приводя к развитию мочекаменной болезни.
Подагра
Причиной развития подагры является нарушение обмена пуринов в организме. Эти биологически активные вещества человек получает вместе с продуктами питания. В результате распада образуется мочевая кислота, которая откладывается в суставах и почках. Фоновыми состояниями для развития болезни может быть генетическая предрасположенность, малоподвижный образ жизни, злоупотребление жирной пищей и алкогольными напитками.
Больше всего подагре подвержены мужчины старше 40 лет. Болезнь сопровождается сменой обострений и ремиссий. Для приступа характерны:
- Сильная внезапная боль в одном суставе, чаще всего в большом пальце ноги.
- Отек и покраснение кожи в месте воспаления.
- Повышение температуры – местное и общее.
- Выраженное недомогание.
По мере того как болезнь прогрессирует, суставы конечностей деформируются. В мягких тканях образуются скопления кристаллов уратов – тофусы. Отложение солей в почках нарушает функции канальцев и приводит к развитию мочекаменной болезни. В анализе крови повышается уровень мочевой кислоты.
Сахарный диабет

В основе развития сахарного диабета лежит нарушение обмена углеводов. Различают 2 разновидности этого заболевания. При 1 типе поражаются бета-клетки островков поджелудочной железы, которые вырабатывают инсулин, ответственный за усвоение сахара в организме. Нехватка гормона приводит к тому, что глюкоза накапливается в крови в больших количествах и не может нормально утилизироваться. Обычно такая форма недуга развивается в молодом возрасте и быстро прогрессирует. Для пациентов характерна болезненная худоба.
При втором типе сахарного диабета инсулин может вырабатываться в достаточном количестве, однако клетки организма становятся невосприимчивы к действию гормона. Болезнь развивается чаще после 40 лет и сопровождается ожирением, гипертонической болезнью и другими обменными нарушениями.
Распознать диабет на ранних стадиях по клиническим симптомам удается не всегда.
Заподозрить развитие сахарного диабета позволяют следующие признаки:
- сильная жажда и употребление большого количества воды;
- частое обильное мочеиспускание с признаками обезвоживания;
- повышенный аппетит при уменьшении массы тела;
- слабость и быстрая утомляемость;
- бессонница в ночные часы и одновременная сонливость днем;
- ощущение покалывания в пальцах, мышечные судороги и онемение;
- ухудшение зрения;
- головокружение;
- медленное заживление ран, язв и ссадин;
- снижение либидо.
С течением времени поражаются сосуды сетчатки, почек, нижних конечностей. На фоне нарушения кровообращения могут развиваться язвенно-некротические процессы.
В клинических анализах крови и мочи наблюдается повышенное содержание глюкозы, появляется ацетон.
Роль диеты в лечении
Правильное питание является обязательным условием успешной борьбы с обоими недугами. Из рациона больных необходимо исключить:
- все блюда с высоким содержанием пуринов – красное мясо и рыбу, субпродукты, крепкие бульоны, грибы и бобовые, некоторые виды овощей и фруктов;
- все жирные и соленые блюда, копчености и консервы;
- спиртные напитки;
- крепкий чай и кофе;
- высококалорийная пища;
- все кондитерские изделия;
- сладкие и газированные напитки.
- крупы – рис, гречка, макароны из твердых сортов пшеницы;
- сухофрукты (за исключением фиников и инжира);
- нежирные кисломолочные продукты – творог, сметана, кефир, несладкий йогурт;
- овощи в свежем и отварном виде за исключением шпината, щавеля, цветной капусты;
- орехи;
- фрукты и ягоды за исключением малины, винограда, инжира;
- нежирные сорта мяса и рыбы (вне обострения подагры).
Важное требование при диабете и подагре – обильное питье. В сутки организму требуется около 2 – 3 литров жидкости, при условии, что у пациента нет противопоказаний.
Полезно употреблять щелочную минеральную воду, отвар шиповника, несладкие соки и морсы. Чай можно заменить отварами и настоями из лекарственных растений.
Людям с избыточной массой тела важно контролировать калорийность рациона. Один раз в неделю разрешается проводить разгрузочные дни – творожные, овощные или фруктовые. Однако голодание больным категорически противопоказано, так как может резко ухудшить состояние.
Питание при подагре и диабете должно быть дробным. Есть нужно в одни и те же часы, чтобы в организме вовремя запускались процессы пищеварения. Узнать больше о продуктах, снижающих сахар, можно, посмотрев видео.
Медикаментозное лечение подагры и диабета
Для коррекции патологических процессов используется несколько групп лекарственных препаратов:
- С целью купирования острого приступа подагры принимают противовоспалительные средства – нестероидные (Диклофенак, Нимесил, Ортофен), растительный алкалоид Колхицин. В особо тяжелых случаях врач может назначить гормональные кортикостероидные средства – Преднизолон, Гидрокортизон.
- В межприступном периоде используют лекарственные средства, способствующие выведению мочевой кислоты (урикозурические) – Сульфинпиразон, Пробенецид. Эти препараты снижают обратное всасывание уратов в канальцах почек.
- В течение болезни назначаются урикодепрессивные лекарства, снижающие синтез мочевой кислоты в организме. К этой группе относятся Аллопуринол, Тиопуринол.
- При сопутствующей артериальной гипертензии применяют таблетки Лозартран, снижающие давление и способствующие выведению мочевой кислоты.
- Для стимуляции выработки инсулина при диабете 1 типа назначают производные сульфанилмочевины – Гликлазид, Глипизид;
- Для повышения чувствительности клеток организма к гормону принимают бигуаниды – Глюкофаж, Метформин, Сиофор. Эти лекарства противопоказаны при почечной и сердечной недостаточности.
Народные средства в борьбе с недугами
Параллельно с лекарствами можно пользоваться рецептами народной медицины. Хорошим эффектом обладают компрессы и мази, местные ванночки, составы для приема внутрь и гомеопатия. Облегчить состояние при подагре можно с помощью домашних средств:
- Компрессов из чеснока с уксусом, филе свежей рыбы, настойки прополиса, смеси активированного угля и льняного семени.
- Ножных ванночек с добавлением соды и йода, отваров лекарственных трав (календулы, чистотела, шалфея).
- Растирок с йодом и аспирином.
- Настоев и отваров для питья – аптечной ромашки, сельдерея, березовых почек и пр.
- Лукового отвара – для его приготовления варят вместе с шелухой 2-3 луковицы, затем охлаждают и процеживают.
Для нормализации уровня сахара в крови применяют следующие народные средства:
- Настой из лаврового листа.
- Горчичное масло или семя.
- Отвар из перепонок грецкого ореха.
- Луковый настой.
Для снижения уровня сахара и мочевой кислоты полезно употреблять чеснок. В течение 2 месяцев нужно ежедневно съедать по два зубчика.
Как снизить риск развития заболеваний
Поскольку эти патологии имеют большое сходство в механизме развития, профилактические меры тоже будут во многом совпадать. Для предупреждения недугов врачи рекомендуют:
- Контролировать массу тела.
- Регулярно заниматься спортом или другой физической деятельностью.
- Отказаться от алкоголя.
- Ограничить употребление сладких, соленых, жирных продуктов, а также пищи, богатой пуринами.
- Есть больше растительных и молочных блюд.
Для улучшения функций почек и суставов полезной считается процедура фонирования (воздействие звуковыми микроволнами с помощью специальной аппаратуры). Такая манипуляция помогает восстановить суставы, нормализовать давление и уровень сахара в крови.
Исследователями установлено, что связь подагры и сахарного диабета заключается в общих причинах, провоцирующих факторах и механизмах развития. Нарушение углеводного обмена постепенно приводит к поражению почек и накоплению в организме мочевой кислоты. Основное условие успешного лечения обеих болезней – правильное питание.
Читайте также:




