Что лучше узи или рентген при артрозе коленного сустава
Инструментальные методы исследования — обязательный компонент диагностики заболеваний опорно-двигательного аппарата. Особое значение имеет Rg-графия мелких суставов из-за сложности клинического обследования. В практику внедрены компьютерная и магнитно-резонансная томографии, ультразвуковое исследование. Точный диагноз обеспечивает эффективное лечение суставов.

Как проводятся процедуры, что показывают?
Для правильного выбора диагностических мероприятий врач проводит обследование больного. Выясняет жалобы, историю болезни, наследственность, условия труда и быта, осматривает, пальпирует больной сустав. Полученные данные позволяют составить предварительное заключение, назначить инструментальные методы.
Диагностика начинается с клинического обследования.
Рентген суставов проводится в специально оборудованном помещении. На пациента надевают фартук и шапочку с вмонтированными свинцовыми пластинами для защиты от излучения. Радиационная безопасность обеспечивается в соответствии с нормативными документами. Контроль осуществляет санитарно-эпидемиологическая служба. Обследование продолжается 5—10 минут.
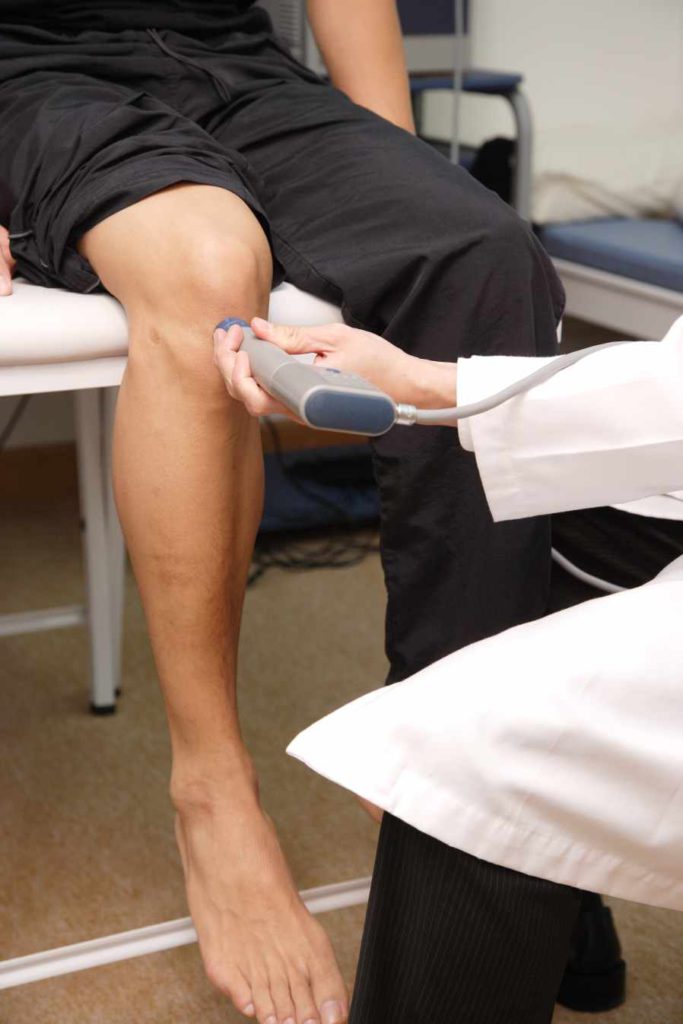
Не требует специальной подготовки. Наносят на кожу звукопроводящий гель, проводят датчиком по поверхности сустава. Звук высокой частоты по-разному отражается от мягких тканей. Эхо-сигнал преобразуется в оптический образ. На экране монитора черно-белое изображение срезов тела человека. УЗИ суставов — исследование оптимальное для изучения связок, мягких тканей.
Преимущества и недостатки каждого метода
Рентгенологическое обследование впервые дало возможность увидеть внутренние органы человека без хирургического вмешательства. Преимущества метода:
- Рентген аппараты есть в каждой больнице, доступны в любом населенном пункте.
- Исследование не требует специальной подготовки пациента.
- Рентгеновскую пленку можно передавать другим специалистам, хранить годами.

Рентгенологическое исследование нельзя делать беременным.
- Противопоказано беременным женщинам, детям из-за облучения.
- На пленке плоское изображение объемных тканей. Происходят проекционные наложения, врач видит суммарный образ органов, расположенных один за другим.
- Мягкие ткани, внутренние органы плохо видны.
- Рентген колена, крупного сустава не позволяет видеть движения, изображение статично.
Ультразвуковое исследование не имеет противопоказаний, безопасно. Позволяет изучать суставы в движении. Недостаток — анализ данных УЗИ субъективен, зависит от опыта и квалификации врача. Мнение другого специалиста отличается от диагноза лечащего врача. МРТ более информативна, чем другие инструментальные методы. Позволяет получить контрастное изображение всех структур суставов, в разных проекциях. Недостатки:
- Помещение для МРТ требует защиты от внешних помех.
- Создает неудобства для пациента, необходимо лежать неподвижно 15—30 минут.
- Исследование нельзя проводить, если в теле обследуемого присутствуют металлические предметы, в том числе кардиостимуляторы, водители ритма, протезы.
- Дороговизна.
Что лучше: УЗИ или рентген суставов?
Выбор зависит от характера патологии суставов. Для обследования костных образований лучше подходит рентген. При изучении связок, мягких тканей используют ультразвуковое исследование. Магнитно-резонансную томографию применяют в тяжелых случаях, наличии диагностических проблем. Начинать обследование надо с рентгена, более доступного и традиционного метода.
Заболевания, травмы суставов вызывают боль, обездвиживание, семейные, социальные проблемы, утрату трудоспособности, инвалидность. Правильный выбор инструментального обследования обеспечивает точную диагностику, эффективное лечение. Возвращает здоровье, трудоспособность, избавляет от проблем, позволяет вести активный образ жизни.
При обращении пациента к врачу с жалобами на проблемы функционирования или на боли в коленях его обычно направляют на УЗИ коленного сустава. Что показывает это исследование, больной представляет себе слабо, вынужденный полностью доверять медперсоналу. Поэтому доктора преодолевают некоторое сопротивление со стороны пациента, уверенного, что подобное изучение является лишним, а то и вредным для организма.
Немного теории
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
УЗИ коленного сустава – метод визуализации неинвазивного характера. Это означает, что проникновения внутрь плоти обследуемого не требуется ни в малейшей степени, и нарушения целостности телесных покровов организма не понадобится.
Для изучения причин возникшего у больного дискомфорта особенно ценно то, что показывает УЗИ коленного сустава практически все его составляющие. А это дает врачу возможность составить исчерпывающую клиническую картину, оценить качество функционирования разных структур, входящих в коленный сустав, и обнаружить ряд патологических изменений. УЗИ коленных суставов дает возможность исследовать:
- целостность сухожилий, наличие/отсутствие в них воспалений;
- качественное состояние связок;
- присутствие в суставных хрящах дегенеративных изменений;
- мышечные патологии;
- мягкие ткани, находящиеся в непосредственной близости от сустава.
Достоинства УЗИ
Методик изучения коленного сустава на текущий момент известно много. Однако чаще предпочтение отдается УЗИ суставов, что показывает его универсальность и надежность выдаваемых исследованиями результатов. УЗИ, с точки зрения врачей и пациентов, имеет несколько преимуществ перед другими аппаратными методами:
- абсолютная безболезненность, что во время острого периода заболевания особенно актуально: пациент и так испытывает интенсивные неприятные ощущения и старается избегать дополнительных болей;
- безопасность: у методики нет никаких противопоказаний. УЗИ можно делать при наличии серьезных хронических заболеваний, включая и онкологические. Оно не повредит вынашиваемому плоду, так что используется для обследования беременных; не имеет возрастных ограничений и может применяться как в отношении новорожденных, так и в отношении пожилых пациентов;
- на проведение обследования требуется минимум времени, а результат получается (и изучается) сразу же. При развитии ряда заболеваний такая мобильность становится бесценной;
- для проведения УЗИ не нужна никакая подготовка, так что его можно провести в любой момент;
- в сравнении со многими другими методиками УЗИ стоит относительно недорого – от 600 до 2000 рублей, в зависимости от зоны проведения обследования.
Как проводится обследование
Чтобы УЗИ коленного сустава было наиболее информативно, обследование проводится в нескольких проекциях. Обычно – в двух; какие из четырех имеющихся позиций потребуются, решает специалист:
- позиция спереди. Пациент лежит на кушетке, вытянув пострадавшую конечность. Такой доступ дает возможность оценить состояние всех элементов четырехглавой мышцы, надколенных связок, суставных сумок, переднего заворота, жировой клетчатки;
- медиальный, то есть боковой доступ. В такой позиции исследуют мениск и суставную капсулу, внутренние боковые связки, что важно при развитии многих патологий коленного сустава. Данные снимаются в положении лежа на спине, ноги тоже должны быть выпрямлены, но датчик проходит по внутренним поверхностям в продольном направлении. Эта проекция снимается, когда требуется исследовать гиалиновый хрящ и крупные кости; она позволяет оценить уровень жидкости в суставах;
- следующая позиция обеспечивает латеральный доступ. Для этого исследования пациент должен согнуть ногу в колене под острым углом. В таком положении изучаются связка, проходящая снаружи, бедренная фасция снизу, мениск с наружной стороны, сухожилия и капсула сустава, на этот раз сбоку. Как раз с таким доступом возникают проблемы, если пациенту вследствие острых болей или ограниченной подвижности трудно сгибать колено. Иногда для получения информации врачу приходится назначать повторное обследование, когда острые проявления заболевания будут сняты;
- последняя позиция направлена на изучение сосудисто-нервного пучка. Он располагается в подколенной ямке, так что пациент укладывается на кушетку на живот. Доступ сзади обеспечивает также возможность обследовать обе головки икроножных мышц, мениски с заднего ракурса, прилегающую мускулатуру и крестообразные связки.
При отсутствии патологий УЗИ коленных суставов показывает ровные поверхности всех компонентов сочленения, с четкими границами, без выступов, разрывов и новообразований, к которым относятся и отечные области. Хрящ имеет однородную структуру, а синовиальная оболочка – завороты в виде гармоничных структур складчатого характера.
При патологиях визуализируются изменения, что показывает УЗИ коленного сустава со 100-процентной гарантией:
- наличие жидкости в суставных карманах и полости сочленения свидетельствует о развитии бурсита, артрита, гемартроза либо синовита. В этом случае потребуется забор жидкости на предмет обнаружения гнойных образований;
- инородные тела в суставе позволяют предположить наличие костного нароста, чьими обломками они могут быть, либо внутрисуставный перелом;
- поражение связок проявляется изменением их структуры, размера, толщины, нарушением целостности.
О многом специалисту скажут гипертрофия жировых тканей, патология их структуры, нестандартные контуры хряща, аномальное состояние всех прочих составляющих сустава. Любые новообразования на экране также прекрасно просматриваются.
В список преимуществ УЗИ можно внести и выдаваемый сразу после обследования подробный вывод. Конечно, сам пациент многое в нем может не понять: медицинская терминология трудна для восприятия не специалистом. Зато лечащий врач сразу же разберется в особенностях заболевания и сможет назначить наиболее эффективный курс терапии. Возможно – после консультации с другими узкими специалистами, если у пациента имеются системные хронические патологии.
Сравнительный анализ
Очень часто пациенты сомневаются в показательности и достоверности ультразвукового исследования, спорят с врачом, настаивая на других методиках аппаратных обследований. Чаще всего дискуссия касается вопроса, что лучше: УЗИ или рентген коленного сустава. Рассмотрим достоинства и недостатки обоих способов исследования.
Рентгенография
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Магнитно-резонансная томография
Еще один камень преткновения – что лучше, МРТ или УЗИ коленного сустава. Разберемся с МРТ на понятийном уровне.
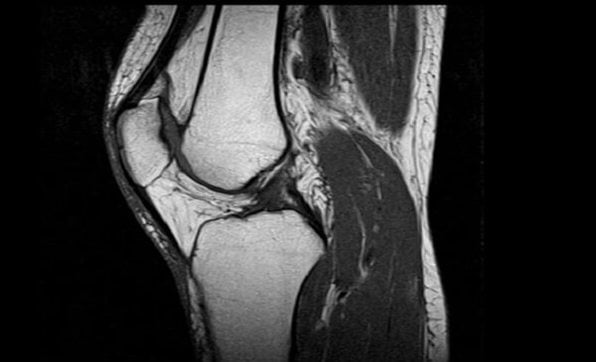
Само изучение считается безвредным. Однако безопасность, если говорить беспристрастно, относительна. Что лучше, УЗИ или МРТ коленного сустава, должно озаботить тех, у кого в теле имеются имплантаты из металла: они сбивают сигнал и делают картину недостоверной. Если проводится МРТ-исследование мозга, например, могут помешать даже металлические зубные коронки.
Второй нюанс: капсула, куда помещается исследуемый пациент, довольна тесна. Те, кто страдает клаустрофобией, не в состоянии выдержать время, требующееся для снятия информации. А тут на подходе и третий пункт: в отличие от УЗИ на МРТ-исследование требуется около получаса, а в некоторых случаях времени уходит больше.
Отнюдь не всем пациентам показана МРТ. От нее нужно воздерживаться беременным на всех сроках вынашивания, людям с психическими расстройствами, причем даже с такими, которые не относятся к серьезным (достаточно вспомнить клаустрофобов, диагноз которых – скорее личная особенность, чем отклонение, на которое стоит обращать внимание).
А самое главное – целесообразность. Перед направлением на УЗИ или МРТ коленного сустава решать, что лучше, должен врач. Однако не все медики достаточно совестливы для того, чтобы не попытаться послать на дорогое обследование. А МРТ стоит в разы больше, чем УЗИ. Но послойная визуализация тканей при диагностировании артроза, бурсита, всех артритов и прочего абсолютно излишня. Ту же информацию предоставит УЗИ, только за гораздо более скромные деньги.
С другой стороны, на проведении МРТ нередко настаивают сами пациенты, уверенные в том, что более точной методики диагностики не существует. Сами врачи точно знают, что магнитно-резонансная томография нужна лишь в предоперационном периоде, когда требуется уточнение локализации ранее установленной патологии. Обычно в ней есть нужда после травм или при обнаружении новообразований.
Если ориентироваться на европейскую практику, можно с удивлением констатировать: так просто на МРТ не попадешь. Для такого обследования нужно врачебное заключение. И его дают только в действительно требующих такого исследования случаях. Да и тратить 600 евро просто так французы или немцы особо не торопятся: их вполне устраивает УЗИ.
Выводы
По отзывам медиков, новейшие (и набравшие неожиданную популярность) диагностические методики преимущественно призваны облегчить работу хирургов. То же послойное сканирование (магнитно-резонансная либо компьютерная томографии) дает возможность максимально точно оценить операбельность пациента и спрогнозировать результаты хирургического вмешательства при артроскопии или эндопротезировании.
Однако и сильно полагаться на подобный критерий не стоит. Назначение и МРТ, и рентгена могут быть вполне обоснованы. Возможно, травматолог подозревает трещину в коленной чашечке и должен удостовериться в предположениях. А может быть, ваши суставные проблемы дошли до момента, когда без оперативного вмешательства не обойтись – и врач пытается определить подготовленность пациента к встрече с хирургом.
Задача любого, у кого начало хрустеть, болеть или опухать колено – найти клинику, которой можно полностью доверять. И тогда не придется самому мучительно решать, что лучше, УЗИ или МРТ коленного сустава – врач даст грамотные и нужные рекомендации.
При возникновении проблем в коленном суставе требуется провести инструментальное обследование. Невольно люди задаются вопросом, что сделать, УЗИ коленного сустава, или лучше рентген. При болезнях опорно-двигательного аппарата обычно прибегают к УЗИ, КТ, МРТ или рентгену. Выбор метода определяет врач в зависимости от результатов физикального обследования. По частоте назначения лидирует рентген колена. При необходимости делают УЗИ.
Всегда ли однозначны эти два метода диагностики? Какие преимущества у каждого из них? Чем отличаются результаты УЗИ от рентгена? Разберём эти вопросы.
Что такое УЗИ?
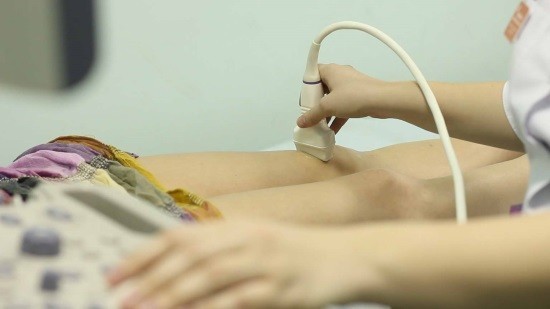
Аппараты УЗИ регистрируют отражённые от органа ультразвуковые волны. Современная аппаратура нового поколения с трёхмерной визуализацией расширила возможности УЗИ при выявлении патологии связок, суставной сумки, сухожилий и окружающих периартикулярных тканей. К этому методу исследования прибегают при таких симптомах, как боль, отёчность, хруст и утомление в колене. Ультразвуковое исследование безболезненно и не требует специальной подготовки пациента к сеансу. Методика проведения процедуры:
- пациента располагают на кушетке;
- область колена смазывают гелем, который проводит ультразвуковые волны;
- датчиком проводят исследование в различных ракурсах области обоих колен.
Используя датчики высокого разрешения, получают информативное изображение мягких тканей, суставной сумки и поверхностей. Изображение переносят на монитор компьютера. При необходимости снимок сохраняют на компакт-дисках или флеш-картах. Расшифровку снимка делает врач функциональной диагностики.
Когда делают рентген колена?
Рентгеновские лучи обнаруживают патологию костей и внутрисуставного хряща. Для достоверности исследования делают снимок в 4 проекциях: боковой, прямой, тангенциальной и чрезмыщелковой.
На снимке здорового колена видны суставные поверхности бедренной и большеберцовой кости, а также мениск на боковом снимке. Если на прямой рентгенограмме суставная щель смотрится так, как будто между поверхностями ничего нет, то это нормальное состояние, потому что хрящи плохо задерживают рентгеновские лучи.
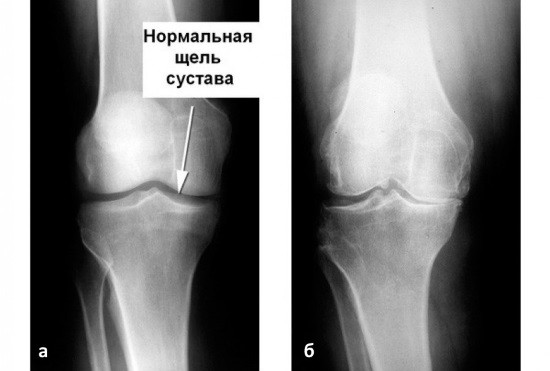
При патологии рентген выявляет:
- остеопороз;
- поражение суставного хряща диагностируетсяпо истончению или утолщению суставных замыкательных пластинок;
- остеоартроз;
- бурсит;
- артрит;
- смещение костей после травмы;
- вывих;
- опухоль.
Рентген колена делают при таких симптомах:
- покраснение сустава;
- боль в колене с повышением температуры;
- отёчность;
- деформация.
Рентген нельзя проводить часто. При значительном ожирении рентгеновские лучи иногда не в силах выявить костную и хрящевую патологию. Наличие внутрисуставных болтов и стержней является противопоказанием для рентгена.
Что лучше УЗИ или рентген?
При выборе метода инструментальной диагностики врач ориентируется на характер подозреваемой патологии после физикального обследования и анамнеза. В недавнем прошлом рентген являлся стандартом диагностики для артроза и перелома костей, формирующих коленный сустав. Несмотря на новейшие технологии, рентгенография не теряет своих позиций в области исследования костной патологии опорно-двигательного аппарата.
Применение цифровой диагностики уменьшает лучевую нагрузку и улучшает качество рентгенограммы, что положительно сказывается на диагностике заболеваний. Однако часто проводить такое исследование нельзя.
На рентгенограмме можно увидеть только кости и суставные поверхности.
Но визуализировать мышцы, суставную сумку, хрящи и сухожилия нельзя. Применение ультразвукового исследования более информативно.
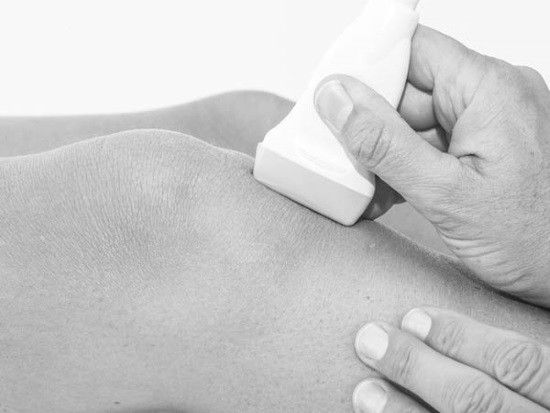
УЗИ показывает следующие заболевания и изменения структуры сустава:
- повреждение связок;
- истончение хрящевой ткани;
- артрит;
- отёки мягких тканей;
- ушибы сустава;
- деформацию полости сумки;
- повреждение коллатеральных связок коленного сустава;
- артроз;
- деформации и травмы мениска;
- жидкость в полости сустава;
- инородное тело в суставе.
В отличие от рентгеновского исследования, ультразвуковое исследование позволяет измерить суставную щель и толщину хряща. При исследовании колена оценивается количество синовиальной жидкости и локализация наибольшего скопления в заворотах сумки. Эта информация важна для оперирующего хирурга. Методом УЗИ можно обнаружить патологические очаги малых размеров, что позволяет выявить заболевание в раннем периоде. Преимуществом УЗИ перед рентгеном является то, что проводить его можно часто, что позволяет контролировать результаты лечения.
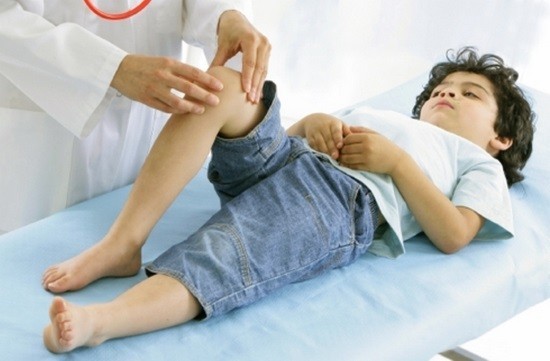
Простота, доступность и безвредность УЗИ – преимущества для широкого применения метода в диагностике заболеваний суставов. Поэтому ультразвуковое исследование применяется в детской практике. Кроме того, этот метод вполне доступен по цене. Ультразвуковое оборудование имеется во всех медицинских учреждениях.
Поражение костной и хрящевой ткани требует рентгенологического обследования, потому что даёт более точный результат. Если в процесс вовлечены связки, суставная сумка, сухожилия и мышцы, врач предпочитает назначать УЗИ.
В итоге мы пришли к выводу, что в диагностике заболеваний коленного сустава применяются оба метода. Каждый из них имеет свои преимущества в зависимости от характера патологии. Для выявления костных изменений применяют рентген. В случае поражения мягких тканей и полости суставной сумки предпочтительнее делать УЗИ.
Что такое УЗИ?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Аппараты УЗИ регистрируют отражённые от органа ультразвуковые волны. Современная аппаратура нового поколения с трёхмерной визуализацией расширила возможности УЗИ при выявлении патологии связок, суставной сумки, сухожилий и окружающих периартикулярных тканей. К этому методу исследования прибегают при таких симптомах, как боль, отёчность, хруст и утомление в колене. Ультразвуковое исследование безболезненно и не требует специальной подготовки пациента к сеансу. Методика проведения процедуры:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- пациента располагают на кушетке;
- область колена смазывают гелем, который проводит ультразвуковые волны;
- датчиком проводят исследование в различных ракурсах области обоих колен.
Используя датчики высокого разрешения, получают информативное изображение мягких тканей, суставной сумки и поверхностей. Изображение переносят на монитор компьютера. При необходимости снимок сохраняют на компакт-дисках или флеш-картах. Расшифровку снимка делает врач функциональной диагностики.
Стоит ли сбрасывать со счетов рентгенографию?
Стандартом диагностики артроза коленного сустава всегда было рентген – исследование. Метод основан на регистрации остаточной энергии рентген-лучей, поглощенных исследуемым объектом. Максимальным коэффициентом поглощения обладает костная ткань. Поэтому, не трудно сориентироваться в том, что покажет рентген коленного сустава. Будут отчетливо видны все костные изменения.
Кроме патологии костей с помощью данного метода будет отслеживаться и патология внутрисуставного хряща.
Рентген коленного сустава прост в исполнении и для объективной оценки состояния колена выполняется в 4 проекциях:
- Прямой;
- Боковой;
- Чрезмыщелковой;
- Тангенциальной.
Несмотря на рост достижений медицинских технологий и широкое внедрение их в массы, рентгенография коленного сустава не теряет своего значения и сегодня.
Имеющаяся на сегодня цифровая обработка рентген-снимков минимизирует получаемую дозу облучения во время исследования и повышает качество снимков, что положительно сказывается на точности диагностики.
8,0,0,0,0–>
Что представляет из себя УЗИ коленного сустава
Метод работы аппарата УЗИ основывается на разном отражении звуковых волн, посылаемых датчиком в исследуемую зону:
- твердые плотные структуры отражают сигналы более интенсивно, мягкие — менее, из-за чего на мониторе видны гипоэхогенные, темные, участки;
- различная степень отражения при деструктивных изменениях в тканях объекта дает изображение неоднородной (негомогенной) структуры;
- здоровые не измененные ткани выглядят на снимке УЗИ как однородная (гомогенная структура).
Стандартной формой обследования колена до сих пор является рентгенография, так как она может дать наглядную общую информацию о костных структурах коленного сустава (КС). Поэтому если пациент придет к врачу с жалобой на колено, тот первоначально отправит его сделать рентген.
Обычно рентген назначают:
- при травмах (переломах надколенника, внутрисуставных переломах и вывихах колена);
- артрозе (с целью характеристики межсуставной щели, наличия остеофитов и деформирующих изменений субхондральной кости и определения на этом основании степени патологии);
- подагре;
- врожденных патологиях;
- опухолях костей, (например, остеоме, остеосаркоме),
- других заболеваний костных твердых структур колена.
Но зафиксировать все повреждения мягких тканей, воспалительные процессы, состояние хрящей рентген в полной мере не может, поэтому доктор может предложить больному дополнительно пройти еще и УЗИ.
В отличие от рентгена, УЗИ имеет больше возможностей:
- Оно не только устанавливает дегенеративное заболевание (гонартроз), но и оценивает степень дистрофии хряща, равномерность костных слоев, позволяя произвести диагностику артроза на самой ранней стадии, что не по силам рентгенографии, которая не видит хрящи — на снимке они просто прозрачны.
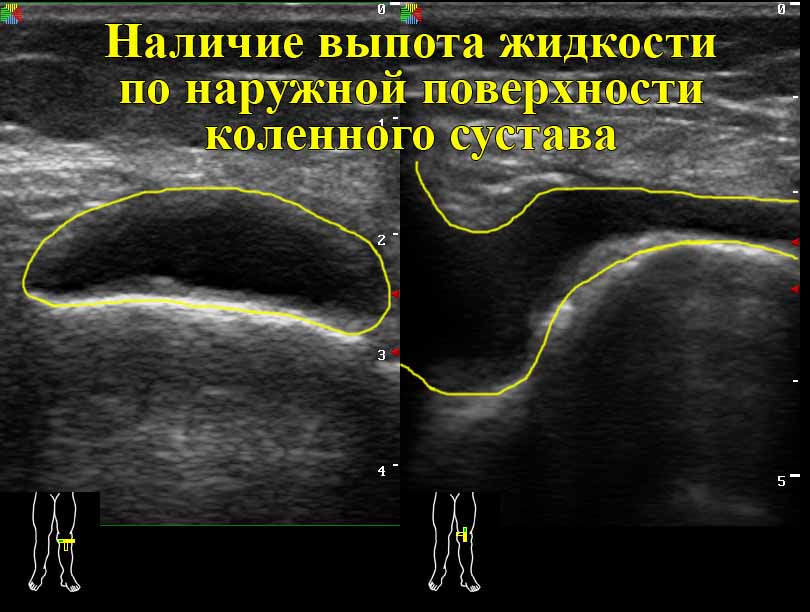
- УЗИ может заметить скопление жидкости в колене:
- оно покажет избыток синовии и крови в капсуле;
- наличие жидкости в многочисленных карманах и заворотах суставной сумки;
- бурсит коленных сумок;
- кисту Бейкера в задней подколенной области.
- Ультразвуковое исследование даст возможность:
- проанализировать состав жидкости (наличие инородных тел в ней, волокон и сгустков);
- определить по структуре синовиальной оболочки, далеко ли зашел процесс (при хроническом синовите с.о. капсулы утолщается и разрастается, сама капсула выглядит увеличенной, растянутой из-за постоянного гидрартроза).
- При артрите колена (гоните) часто наблюдаются контрактуры мышечных волокон, оссификация связок и сухожилий — и это также можно выявить при помощи УЗИ.
- Используя УЗИ в разных проекциях можно детально показать масштаб травмы колена, увидев, какие мениски или связки и в каких местах повреждены.
- Дополнительные возможности:
- допплерографию сосудов колена;
- контроль за проведением пункции;
- диагностика хондромаляции надколенника;
- исследование опухолей, например, хондром.
На снимке: УЗИ показало хрящевые разрастания на колене:
Исследование при помощи ультразвука удобно тем, что проводится быстро и легко, не требуя никакой особой подготовки.
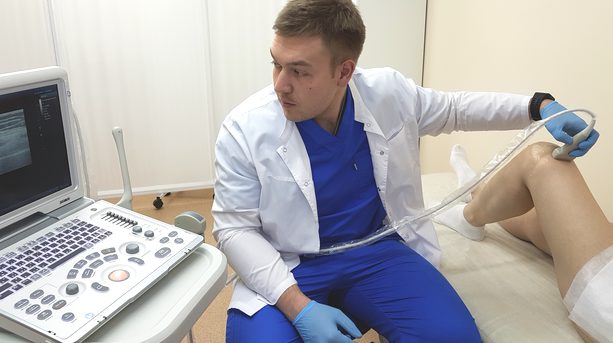
- Больной ложится на кушетку и обнажает область колена.
- Далее врач, проводящий исследование, смазывает гелем поверхность колена для лучшего контакта между датчиком и телом.
- Сеанс УЗИ проводится с частотой волн от 5 до 7−8 МГц.
- Выбираются различные позиции колена и проекции, в зависимости от того, какие мышцы, мениски и сумки обследуются:
- так, при обследовании медиального мениска и большеберцовой связки датчик ведут по внутренней стороне колена;
- при обследовании латерального мениска и малоберцовой связки — по внешней,
- для диагностики передних мышц, надколенной и подколенной сумок — по передней;
- для выявления кисты Бейкера исследуется задняя коленная ямка и область лодыжки.
Конечно, обследование нельзя ограничивать одним лишь УЗИ. Может понадобиться и другая диагностика, в том числе и лабораторная, если будет, например, установлен гонит. Аппарат может лишь констатировать сам факт воспалительного процесса коленного сустава, но определить его природу (инфекционную, ревматическую, аллергическую или реактивную) не в силах.
Также возникает порой необходимость проведения более детальной, точной диагностики, в особенности при сложных сочетанных травмах (например, повреждениях медиального мениска и коллатеральной большеберцовой связки).
Для спортсменов же крайне важна упреждающая диагностика, которая на микроуровне может заметить начинающийся износ мышц, менисков, чтобы предотвратить более серьезную травму, которая может отразиться на их спортивной карьере.
И тогда, возможно, перед этими людьми может встать вопрос о другом альтернативном способе обследования.
О рентгене и ультразвуке мы уже поговорили, сравнив их преимущества и недостатки.
В отношении магнитно-резонансной томографии мнение врачей однозначно:
- МРТ — это вторичное обследование, которое порой необходимо для детализации. До него уже должны быть проведены рентген или УЗИ и установлена локализация и общий характер патологии.
- Учитывая суть метода, основывающегося на колебаниях ядер водорода, МРТ лучше применять для диагностики мягких тканей, в которых больше воды, в частности менисков или связок.
- УЗИ коленного сустава — сравнительно доступное и дешевое исследование (его стоимость от 600 до 1500 р.)
- Дешевле ультразвукового обследования только рентген, но рентгеновские лучи вредны для человека, и поэтому проводить рентгенографию часто нельзя.
- УЗИ совершенно безопасно, проводить его можно сколь угодно часто, и при этом это очень информативное исследование, обладающее рядом преимуществ.
- МРТ — безопасное и самое точное обследование, но его минус — дороговизна (стоимость превышает 3000 р.)
Какую именно диагностику лучше проводить, должен подсказать больному сам лечащий врач.
(Пока оценок нет) Загрузка…
Ультразвуковая диагностика
Ультразвуковое исследование является высокоэффективным методом диагностики. Это способ обследования организма при помощи ультразвуковых волн.
Метод диагностики обладает преимуществами:
- Возможностью проведения исследования без нарушения кожных покровов.
- Отсутствием патологического влияния на организм.
- Легкостью в исполнении и интерпретации полученных данных.
Ультразвуковое исследование коленных суставов проводится в горизонтальном положении, на животе со слегка согнутыми ногами. Для более точной диагностики рекомендуется смена положений тела во время проведения УЗИ. Например, поворот набок и осмотр со стороны поражённого сустава, либо оценка сустава в положении на спине со слегка согнутыми в коленях ногами (40-60 градусов).
УЗИ проводится до лечения, затем, при необходимости, через 5-7 дней от начала и после завершения терапии, для контроля динамики заболевания и анализа результативности терапии.
Во время ультразвукового исследования возможно выяснение:
- Присутствия, а также объёма секрета в полости сустава,
- Истончения хряща,
- Невредимости связок (коллатеральных, внутрисуставных),
- Размещения и строения менисков,
- Состояния околосуставных тканей (наличие или отсутствие дефектов).
УЗИ позволяет выявить распространенность, качество и количество нарушений в суставном хряще, кости и околосуставных тканях. Это способствует адекватному определению объёма терапии и последующей оценки динамики процесса после курса терапии.
Особенности МРТ коленного сустава у детей
Ребенок ведет активный образ жизни. Повышенная подвижность повышает вероятность микротравматизации. Надрывы связок, трещины мениска остаются незамеченными в детском возрасте, обуславливая серьезные будущие проблемы. МР-сканирование выявляет ранние проблемы. Назначается после консультации травматолога, ортопеда, терапевта.
Частые травмы колена у детей:
- Растяжение связочно-сухожильных структур;
- Разрывы;
- Повреждение хрящевых пластинок.
Учитывая высокую специфичность и достоверность МРТ коленного сустава (КС), процедура стала широко распространяться в медицине.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гипервыносливость ребенка приводит к тому, что многие ушибы, вывихи остаются незамеченными. Малыши с синяками длительное время бегают по улице. Только отечность, сильный болевой синдром вызывает дискомфорт. После посещения государственной поликлиники традиционно назначается рентгенография коленного сустава. Обследование исключает перелом, чего достаточно родителям, чтобы считать ребенка здоровым. Если сделать томографию колена могут выявляться:
- Воспалительные изменения;
- Микротрещины;
- Скопление инфильтрата.
Остаточные изменения являются причиной негативных последствий. Своевременное выявление небольших изменений исключает опасные осложнения, болезнь Гоффа. Своевременное выявление предотвращает развитие дегенеративно-дистрофических процессов (гонартроз), органических, воспалительных последствий.
Важное достоинство магнитно-резонансной томографии – создание трехмерной модели исследуемой области. Пространственная модель (3D-проекция) позволяет выявить самые мельчайшие изменения. Режим используется также перед планированием оперативного вмешательства на колене (протезирование, исправление повреждения связок, мениска).
Малому ребенку операция выполняется под наркозом, поэтому требуется предварительная диагностика.
Рекомендуем делать МРТ коленного сустава после травмы, чтобы предотвратить осложнения. Исследование дорогостоящее, но информативность свыше 95%.
Что может выявить рентгенография
Принято считать, что рентгеновское исследование оказывает более вредное воздействие на организм, чем ультразвуковая диагностика. Это действительно так. В ряде случаев врачи назначают УЗИ с профилактической целью — для оценки размеров, формы и функционирования определенных органов, для выявления ранних стадий некоторых заболеваний, а также для получения картины состояния здоровья беременной женщины и растущего в ее утробе малыша.
Рентгенография не может часто применяться даже для того, чтобы наблюдать за развитием тяжелых патологий. Беременным женщинам она и вовсе противопоказана, так как может нанести непоправимый вред плоду. Медицинские специалисты не рекомендуют пациентам выполнять в профилактических целях рентгеновский снимок колена, направление на такое исследование вправе дать только врач. Связано это с тем, что суставная ткань во время анализа получает суточную дозу излучения. Она и может негативно отразиться на нормальном функционировании конечностей.
Необходимо безотлагательно пройти диагностику при помощи рентгеновских лучей, если в области коленного сустава появились:
- боли;
- припухлость:
- отечность:
- покраснение;
- повышенная температура,
- суставные деформации;
- признаки смещения костей.
Рентгенография коленного сустава способна выявить наличие жидкости в суставных тканях, она также качественно диагностирует состояние хрящей. Необходимо знать: если на снимке между костями (там, где должны находиться суставы) не видно ничего, это означает, что суставные ткани находятся в норме и в них нет никаких патологических изменений и опасных для здоровья деструктивных процессов; когда же в области коленного сустава есть отеки или жидкость, они станут видны на снимке, сделанном посредством рентгенографии коленного сустава. Но точно определить плотность кости с применением такой диагностики не удастся, однако рентген покажет форму, строение костей и поможет определить прогрессирующие в них патологии. Рентгенография коленного участка способна найти и нарушения костной ткани.
Если костная ткань на том или ином участке организма начала разрушаться и утончаться, рентген обнаружит это отклонение, поэтому данный метод исследования применяют как один из эффективных способов выявления остеопороза.
Чем отличается УЗИ от рентгена суставов
Ультразвуковое обследование и рентгенография относятся к группе лучевых методов диагностики, но в их основе лежат совершенно разные физические принципы.
- Ультразвуковая диагностика. Основана на отражении ультразвуковых волн от тканей и органов организма. Сигналы, образующиеся после взаимодействия ультразвука со структурами коленного сустава, регистрируются датчиком и представляются на мониторе аппарата в виде черно-белого изображения в реальном времени. В белом цвете отображаются эхопозитивные структуры, интенсивно отражающие ультразвуковые волны. Оттенки черного цвета характерны для эхонегативных образований, поглощающих ультразвук. Результаты исследования могут быть записаны на электронный носитель.
- Рентгенологическое обследование. Во время диагностики исследуемый участок облучают рентгеновскими лучами, обладающими высокой проникающей способностью. После прохождения через ткани организма интенсивность лучей меняется. С помощью специальных регистрирующих устройств формируется изображение обследуемой области тела. Полученные снимки могут быть представлены как на пленке, так и в цифровом формате.
Рентгенография
Рентген является не инвазивным диагностическим методом, основанным на регистрации рентгенологических лучей, поглощаемых костной тканью. На готовом снимке контрастно отображаются изменения в коленном суставе.
Сделать рентгенографию можно 2 методами:
- Цифровой;
- Контрастный рентген.
Контрастный рентген коленного сустава – это процедура введения в сочленение специального вещества, создающего контраст. Это позволяет определить на снимке связки, хрящи, патологические изменения сустава. Эффективен рентген при подозрении на наличие опухолевидного образования и инородного тела. При помощи контраста возможно определение старых повреждений.
Цифровой рентген – усовершенствованный рентгенологический метод, передающий полученное изображение во время обследования на компьютер, а не пленку. Это позволяет быстрее изучить снимок и получить описание врачом для подтверждения диагноза. К преимуществам метода относится возможность хранения и передачи готовых снимков.
Рентгенограмма коленного или тазобедренного сустава выполняется в различных проекциях:
- Прямая – при подозрении на переломы;
- Чрезмыщелковая – для выявления остеоартроза и повреждения связочного аппарата;
- Тангенциальная – подтверждение хронических воспалительных процессов в коленном составе;
- Боковая – дифференциальная диагностика разрыва связок.
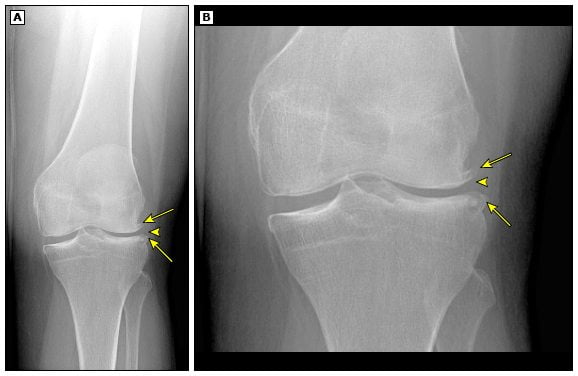
При первичном обследовании рентген проводится в прямой проекции. На снимке отображаются суставные концы костей. В норме на суставной головке отсутствуют сколы, трещины или признаки деформации, а костные структуры одинаковой плотности. Суставная щель не расширена, наросты не визуализируются.
При остеоартрозе колена на изображении отмечается сужение суставной щели и наличие остеофитов, деформированной хрящевой ткани. При переломах на рентгенологическом фото визуализируются признаки нарушения целостности кости.
Асимметрическое строение и смещение поверхностей костей на рентгене подтверждает наличие врожденной патологии нижних конечностей.
К преимуществам рентгена относится низкая стоимость процедуры и отсутствие специальной подготовки. К недостаткам рентгенографии относится низкая информативность и риск облучения ионами с последующим развитием заболеваний.
Для рентгенологического исследования коленного сустава доза излучения минимальна, поэтому не несет серьезного вреда организма.
Читайте также:


