Энтезопатия боковых связок коленного сустава
Незначительная боль в коленном суставе не всегда вызывает тревогу. На нее часто не обращают внимания, а болезнь развивается, начинает требовать все более серьезного лечения. Именно с небольшой боли начинается заболевание, которое врачи называют энтезопатия коленного сустава.
Причины заболевания
Энтезопатия (второе название – периартрит) характеризуется воспалительными процессами в месте крепления к костям связок, сухожилий. В случае с коленным суставом воспаление возникает в месте крепления суставной сумки, чаще всего там, где крепится сухожилие четырехглавой мышцы бедра.
Причинами заболевания в разных случаях являются:
- травмы, падения, удары;
- постоянные значительные физические нагрузки, в том числе статические;
- большая амплитуда движений;
- инфекции;
- врожденные болезни и патологии;
- переохлаждения ног;
- нарушения кровообращения из-за сосудистых заболеваний;
- нарушения в обмене веществ.
Отдельно следует отметить малоподвижный образ жизни, который также может привести к энтезопатии. Недостаток движения приводит к тому, что внутрисуставная жидкость в колене вырабатывается в меньшем количестве, чем это необходимо. Суставная сумка герметична, жидкость в ней появляется только при движении. Поэтому можно сказать, что активный образ жизни с небольшими физическими нагрузками служит своеобразной профилактикой энтезопатии.
При длительном воспалении ткани начинают постепенно разрушаться. Это может привести к нарушениям двигательной функции и впоследствии даже к инвалидности. Энтезопатию следует обязательно лечить. Чем раньше начнется лечение, тем меньше возможность появления осложнений.
Симптомы заболевания

Начало болезни может протекать без особых симптомов. Затем появляются небольшие болезненные ощущения при физических усилиях (например, подъем по лестнице, приседания). Обычно на них не обращают внимания, списывая на общее утомление.
Когда очаг воспаления увеличивается, симптомы становятся более явными. Признаки энтезопатии коленного сустава:
- устойчивая боль в колене, при движении она усиливается;
- отечность и уплотнение над местом воспаления;
- повышение температуры тела над воспаленным участком;
- ограничение подвижности сустава;
- болезненность при ощупывании и надавливании в области колена.
Энтезопатия развивается постепенно. Но известны случаи, когда развитие болезни происходит стремительно. В этом случае сустав перестает выполнять свою функцию, сухожильно-связочный аппарат разрушается.
Виды энтезопатии коленного сустава
- бурситы – воспаление складок и карманов (бурс) коленного сустава, накопление в них жидкости;
- тендиниты – воспаление связок колена;
- артриты – группа болезней, при которых происходит воспаление коленей и коленных суставов.
Общее в этих болезнях – воспалительные процессы, приводящие к болезненности, к повышению температуры тела, иногда к отекам и припухлостям коленей.
Диагностика энтезопатии
При подозрении на энтезопатию коленного сустава проводятся следующие исследования:
- рентгенологическое обследование коленей (на начальной стадии болезни может быть неэффективным);
- УЗ-томография или МРТ-обследование;
- остеосцинтиграфия – лучевая диагностика костей с введением в организм технеция.
Два последних метода являются более надежными и позволяют определить даже стертые формы энтезопатии.
Энтезопатия коленного сустава – болезнь, которая может возникнуть у любого человека. В большей опасности люди, занимающиеся физическим трудом или подвергающиеся воздействию длительных статических нагрузок на мышцы, например, штукатуры, парикмахеры. В группе риска и те, кто ведет малоподвижный образ жизни. Болезнь может привести к утрате подвижности и к инвалидности. Ее нужно обязательно лечить, причем лечение должно начаться как можно раньше. Современные лекарственные средства и новые методы лечения, в том числе ударно-волновая терапия, позволяют вылечить энтезопатию коленного сустава без оперативного вмешательства.
Лечение энтезопатии

Лечение включает в себя общую противовоспалительную терапию. Нужно ограничить нагрузки на пораженную ногу. Для прекращения воспаления применяются антибиотики, иногда с введением внутрь сустава.
Для облегчения боли применяются мази и гели. Можно воспользоваться народными средствами: компрессами из свежих листьев капусты, лопуха, из сока каланхоэ.
Комплексное лечение включает в себя:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- лечебную физкультуру;
- сеансы массажа.
Болезнь, перешедшая в хроническую стадию, может потребовать хирургического вмешательства. Современная хирургия для лечения энтезопатии применяет операции с минимальным вмешательством, позволяющие не затрагивать соседние здоровые ткани. При артроскопии суставная сумка не вскрывается, что позволяет сделать операцию без риска инфекционных заражений.
Еще один малотравматичный способ лечения энтезопатии – ударно-волновая терапия (УВТ). Она проводится в комплексе физиотерапевтических процедур. В ряде случаев применение УВТ позволяет избежать операционного вмешательства.
Метод ударно-волнового воздействия основан на влиянии на человеческое тело акустических волн. Идея их применения появилась еще в начале 20 века, но на практике была использована только в восьмидесятых годах этого столетия. УВТ начали применять для лечения мочекаменной болезни: волны разрушали камни, позволяя обойтись без операции.
Далее возникла идея воздействовать при помощи импульсов на кости. Акустические волны не причиняют вреда костной ткани, а оказывают явное положительное действие:
- улучшают кровообращение;
- улучшают обмен веществ;
- разрушают и вымывают минеральные соединения;
- активизируют синтез волокон связок и хрящей.
Это позволяет быстрее и эффективнее лечить переломы, поражения суставов и хрящей. Восстановительные процессы при применении УВТ проходят быстрее, сокращается время лечения и реабилитации.
Противопоказана УВТ в следующих случаях:
- при наличии новообразований вблизи зоны воздействия аппарата;
- при болезнях, вызывающих нарушения в свертываемости крови;
- при беременности и в подростковом возрасте;
- при установленном кардиостимуляторе;
- при наличии тромбов в полости сердца.
Ударно-волновая терапия не требует пребывания в стационаре. Больные приходят на прием к врачу – физиотерапевту в назначенное время. В зависимости от диагноза врач назначает длительность и количество процедур.
Перед сеансом УВТ врач смазывает кожу специальным гелем, затем включает аппарат. В нем генерируются акустические волны. Аппликатор аппарата прикладывают к пораженному месту. Во время воздействия акустических волн могут возникнуть дискомфорт или боль. Однако с продолжением лечения неприятные ощущения уменьшаются, а эффект от процедур увеличивается.
Сеансы продолжаются 15-20 минут, между ними проходит от 3 до 7 дней. Назначается до 5 процедур, между курсами УВТ должно пройти от полугода до года. Курсы повторяются до тех пор, пока не будет достигнут желаемый результат. УВТ позволяет быстрее оправиться после травм, избежать осложнений после них. В ряде случаев лечение энтезопатии, даже в хронической форме, при применении УВТ обходится без оперативного вмешательства.
Эксперт статьи:
Медицинский опыт более 40 лет
- Клиника на Краснопресненской +7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской +7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Движение скелетной мускулатуры обеспечивает физическую активность всего нашего организма. От тонуса мышечной системы зависит общее самочувствие и активность обмена веществ. В настоящее время активная спортивная жизнь становится популярным брендом и большинство молодежи, не зная особенностей собственного организма, начинают заниматься физической нагрузкой, что провоцирует массу приобретённых патологий связок, надкостниц и мышц. Самой распространённой патологией в этой сфере является энтезопатия собственной связки надколенника, имеющая большое количество клинических симптомов и проявлений.
Энтезопатия коленных суставов
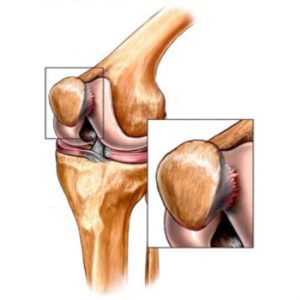
Энтезопатия – это патологическое состояние, которое характеризуется недостаточностью сцепления костной ткани и сухожилия мышечного волокна. Клинически заболевание характеризуется воспалительными процессами самого связочного аппарата, капсулы сустава и небольшим нарушением функции конечности.
Истинной причиной развития энтезопатии считается недостаточная шероховатость костной ткани в месте прикрепления связки, к чему зачастую приводит сумма нескольких факторов.
Причины развития энтезопатии:
- Недостаточность кальция в организме человека. Зачастую сопутствующими заболеваниями можно считать частые случаи кариеса, боли в суставах, спине. Недостаточность кальция диагностировать можно с помощью лабораторного исследования, но в практике обычно его назначают только при неэффективности употребления витаминов и пищи, богатой кальцием, фосфором и белком.
- Неподготовленность мышечной и костной системы к нагрузкам. Обычно такая ситуация складывается у начинающих спортсменов, которые начинают сразу работать с тяжелым весом, подвергая свой организм высокой нагрузке. Для того чтобы избежать этой участи нужно тренироваться соответственно программе, которая будет постепенно готовить ваше тело к физической нагрузке.
- Недостаточная разминка перед физической нагрузкой. Перед выполнением любой физической нагрузки необходимо разогреть тело, размять суставы, растереть мышцы. Это усилит кровоснабжение всех участков мышц и профилактирует получение травмы.
- Хроническое воспаление сухожилия. Обычно это патологическое состояние сформировывается только при многократном микроповреждении или при невылеченном остром воспалительном процессе. Причиной состояния чаще всего становится растяжение связки или прямой удар по ней, резкое сокращение мышцы.
- Остеопороз. Это заболевание характеризуется ломкостью костей и недостаточным выполнением функции суставов из-за нарушения гистологической структуры твёрдых и мягких тканей.
В любом случае причиной энтезопатии следует считать совокупность факторов, которые привели в недостаточности мышечно-связочного и костно-суставного аппарата у человека.
Клиническая картина энтезопатии

Симптомы воспалительного процесса в связках и суставной сумке коленного сустава довольно разнообразны, но имеют общие признаки:
- Ноющая боль при повышенной нагрузке.
- Хруст в коленях при длительном сохранении одного положения (если долго сидеть в неудобной позе).
- Периодические признаки обострения воспалительного процесса в больной связке, которая проявляется отёчностью, покраснением, постоянной неинтенсивной болью при движении и статической нагрузке.
Энзериновый бурсит или энтезопатия гусиной лапки
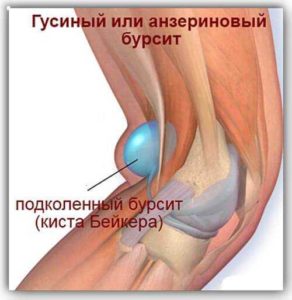
Зачастую клиническая картина энтезопатии гусиной лапки коленного сустава проявляется несколькими пунктами:
- Хроническое воспаление. Боль может локализоваться возле коленного сустава, так как сам воспалительного процесса находится ниже суставной сумки сустава. При затяжном воспалении возникает нарушение гистологической структуры кости. Она становится рыхлой и хрупкой. Нарушается процесс питания в кости и самой связки. Мягкие ткани истончаются, воспаляются и становятся более чувствительными к любой нагрузке. Часто появляются растяжения, надрывы.
- Перемежающаяся хромота. Периодическим симптомом воспаления сухожилия является ноющая боль в месте анатомического и топографического расположения связки. Сначала боль проявляется в начале ходьбы. Потом проходит и спустя некоторое время после продолжительной ходьбы, возвращается снова.
- Общее противовоспалительное лечение: Ибупрофен по 200 мг 3 р/д – 5–10 дней.
- Местное противовоспалительное лечение: Диклофенак местно 4-5 раз в день, примочка: водный раствор Димексида (1:2) + Дексометазон + Новокаин или Лидокаин. Смесь препаратов нанести на марлю и приложить к месту воспаления. Подождать до высыхания. Повторять процедуру 5-6 дней подряд. Перед использованием проверить лекарственную смесь на небольшом участке кожи на предмет аллергической реакции.
- Народные методы лечения: спиртовой раствор коры дуба или ромашки, золотого уса. Втирать раствор в колено 5-6 раз в день. Необходимо убедиться в отсутствии аллергической реакции на компоненты раствора, иначе состояние резко усугубиться.
- Общеукрепляющие методы: витаминные комплексы, в состав которых входит кальций, фосфор, аскорбиновая кислота, железо.
Энтезопатия внутренней боковой связки
Энтезопатия внутренней боковой связки коленного сустава всегда сопровождается несколькими клиническими признаками:
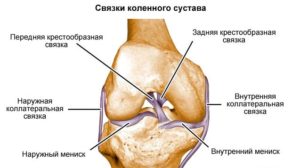
- Боль в суставе при движении и покое.
- Отечность сустава после двигательной активности.
- Скрип и крепитация в колене при сгибании и разгибании сустава.
Лечение данной патологии сходно с методикой при энтезопатии гусиной лапки коленного сустава. Исключение составляет приём общего противовоспалительного лечения. Оно должно быть более интенсивным.
Можно применять порошок Нимессил или инъекции Диклофенака. Стоит отметить, что частый приём вышеперечисленных лекарственных средств может сказаться на функциональности системы желудочно-кишечного тракта, поэтому нужно ограничить их употребление до 2–3 курсов в течение года.
Энтезит собственной связки надколенника
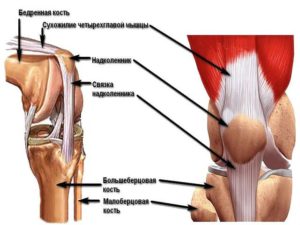
Энтезит собственной связки надколенника возникает обычно после травмы надколенника или его связки.
Состояние характеризуется различной интенсивностью болевых ощущений при движении и хрустом сухожилий при движении ногой. Боль возникает при напряжении четырёхглавой мышцы бедра, так как именно она является непосредственным анатомическим продолжением сухожилия или, точнее сказать, наоборот.
Лечение данной патологии не отличается от вышеизложенного, нужно только отметить необходимость мягкой иммобилизации конечности для создания условия полноценной регенерации ткани.
Иммобилизация при энтезопатии коленного сустава
Одним из главных пунктов в лечении болезней любых связок коленного сустава является правильная иммобилизация. Лучше использовать тейпирование, так как его технология позволяет правильно распределить крово- лимфаток в суставе, что положительно влияет на общее состояние в суставе.
Нужно точно понимать, что энтезопатии это болезни накопления, которые просто так не появляются! Таким болезням всегда способствуют неправильное лечение воспалений любой этиологии.
Энтезопатия внутренней боковой связки коленного сустава – Лечение Суставов

Растяжение связок коленного сустава – один из наиболее распространенных видов повреждений нижних конечностей. Характеризуется различной степенью нарушения целостности связок колена. Довольно часто растяжение связок отмечается у спортсменов, хотя нередки случаи в быту.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наш коленный сустав сам по себе довольно массивен, так как на него приходится большая часть нагрузки при ходьбе, поднятии и переноске тяжестей, занятиях спортом.
Само собой, что кости, его образующие (бедренная, берцовые, надколенник) нуждаются в дополнительной фиксации связочным аппаратом.
Причем эта фиксация должна быть достаточно жесткой, дабы обеспечить стабильность колена при выполнении сложных двигательных функций.
С этой задачей отлично справляются крестообразные и боковые связки колена. Крестообразные связки (передняя и задняя) расположены непосредственно в полости коленного сустава. Как следует из их названия, они крестообразно, т.е.
под углом друг к другу, идут в передне-заднем направлении, и соединяют мыщелки бедренной кости с большой и малой берцовыми костями. Это довольно широкие, мощные связки. Помимо них коленный сустав дополнительно укреплен боковыми, или коллатеральными связками.
Наружная боковая (латеральная) связка соединяет бедренную и малую берцовую кости, а внутренняя боковая (медиальная) – бедренную и большую берцовую.
Растяжение связок – это результат сильных механических воздействий или запредельных движений, когда амплитуда этих движений превышает некоторый физиологический уровень. Например, голень в норме практически не смещается в боковом направлении.
При сильных боковых смещениях голени (падение, подворачивание ноги на неровной поверхности) в коленном суставе формируется подвывих, и, как следствие, — растяжение боковых связок. Как правило, голень подворачивается кнаружи.
Следовательно, медиальная боковая связка растягивается намного чаще.
Кроме того, растяжение и разрыв связок может быть результатом прямого физического воздействия, удара в колено. Так повреждается передняя крестообразная связка – самая массивная в колене.
Следует отметить, что изолированное повреждение какой-либо одной связки коленного сустава отмечается нечасто. В большинстве случаев имеются сочетанные повреждения.
Например, повреждение передней крестообразной связки сочетается с разрывом медиальной боковой связки и отрывом внутреннего мениска. Эти 3 симптома настолько часто сочетаются между собой, что их объединили в т.н. несчастную триаду.
Нередко сильные растяжения связок приводят к повреждению суставной капсулы и к отрывам костных выступов (мыщелков бедра, головки малой берцовой кости), к которым крепятся связки. Эти сочетанные травмы сопровождаются кровоизлиянием (гемартрозом) в полость коленного сустава.
Собственно говоря, четкой разницы между растяжениями и разрывами связок нет. Дело в том, что длина коленных связок, как и всех остальных, остается неизменной даже при сильных воздействиях. Иначе наша голень просто болталась бы из стороны в сторону. То, что многие считают растяжением, на самом деле микроразрыв. В этой связи выделяют 3 степени тяжести повреждения связочного аппарата:
- Разрыв отдельных волокон
- Неполный разрыв (надрыв) связки
- Полный поперечный разрыв.
Соответственно, симптомы растяжения тем сильнее выражены, чем сильнее разрыв. Но у этого правила есть исключения – иногда разрывы связочного аппарата сопровождаются минимальными болезненными ощущениями и двигательными нарушениями. Все зависит от вида, механизма растяжения, и индивидуальных особенностей пациента.
Основными симптомами растяжения связок колена являются:
- Боль. Как правило, боль резкая, интенсивная. Она усиливается при движении в колене, при осевой нагрузке на голень или бедро, при пальпации (ощупывании) колена.
- Нарушения движений. Также имеют различную степень выраженности. При микроразрывах отмечается хромота, нарушение сгибания-разгибания. При полных поперечных разрывах, сопровождающихся внутрисуставными переломами и гемартрозом, ходьба вообще невозможна.
- Хруст при пальпации и при движениях в суставе. Причины его могут быть обусловлены трением смещенных суставных поверхностей или сопутствующим внутрисуставным переломом.
- Увеличение колена в объеме. Это происходит в результате травматического отека мягких тканей или при наличии гемартроза из-за полного разрыва связок.
- Баллотирование надколенника. Выражается в патологическом погружении надколенника внутрь при надавливании. Еще один признак скопления жидкости или крови в полости колена.
- Патологическое напряжение мышц. Носит рефлекторный характер. В отдаленном периоде нелеченых разрывов связок может отмечаться атрофия бедренных мышц вследствие боли и двигательных нарушений.
- Нестабильность коленного сустава. Главным образом, проявляется патологической подвижностью голени, которая напоминает вывих. Проявляется т.н. симптомом выдвижного ящика. Суть в том, что в норме голень не смещается в колене в передне-заднем направлении. При разрыве передней крестообразной связки голень можно сместить в колене кпереди – т.н. передний выдвижной ящик. А при разрыве задней связки аналогично формируется симптом заднего ящика.
Лечение данного вида травм направлено на:
- Устранение боли
- Восстановление целостности поврежденных связок
- Обеспечение адекватных физиологичных движений в колене.
С этой целью используют различные лекарства, физпроцедуры, лечебную гимнастику, а в случае необходимости – хирургическое вмешательство.
При этом стоит отметить, что восстановление колена при разрыве связок в немалой степени зависит от того, насколько качественно оказана первая медицинская помощь.
Многое решают первые часы, а большинство травм, как известно, происходят вдали от больничных стен.
Сначала сустав необходимо иммобилизировать, т.е. обездвижить. Для этого накладывают давящую повязку на колено, а затем прибинтовывают лонгету на всю нижнюю конечность.
В качестве импровизированной лонгеты может служить обычная деревянная дощечка нужной длины. Обязательно на сустав следует наложить холод, чтобы максимально предупредить отек тканей и гемартроз.
При любых растяжениях следует обязательно обратиться в лечебное учреждение.
В больнице травму обезболят (Анальгин, Ренальган, Дексалгин). При этом врач в ходе внешнего осмотра и рентгенографии определит степень тяжести разрыва. Для иммобилизации колена при микроразрывах вполне достаточно обычной давящей повязки.
При полных разрывах в сочетании с внутрисуставными переломами накладывают гипсовую лонгету на колено с полным захватом бедра и голени. Вместо гипса могут быть использованы специальные саморегулирующиеся приспособления из полимерных материалов – ортезы.
Срок иммобилизации составляет от 3нед. при частичных разрывах до 2 мес. при полных.
С целью устранения отека и воспаления на колено накладывают противовоспалительные и противоотечные мази – Долобене, Аэсцин гель, Фастум гель, Кетопрофен. При наличии гемартроза производят пункцию коленного сустава.
Удаляют кровь, а затем в суставную полость вводят стероидные гормоны (Дипроспан, Кеналог), оказывающие противовоспалительное действие.
После того, как острая стадия прошла, и боль утихла, можно приступать к восстановительному лечению, которое предполагает использование физпроцедур, лечебной физкультуры.
Цель всех этих мероприятий – окончательно устранить имеющийся отек, ускорить заживление поврежденных связок и восстановить нормальный тонус мышц нижних конечностей. С этой целью используют магнит, УВЧ, электростимуляцию, различные виды физических нагрузок на бедро и на голень.
Полностью разорвавшиеся крестообразные связки, в отличие от многих других, самостоятельно не срастаются. В этих случаях возникает необходимость хирургического вмешательства. Простейший способ восстановить целостность связок – сшить их лавсановыми нитями. Но это не всегда осуществимо.
Дело в том, что оперативное вмешательство в подавляющем большинстве случаев осуществляется не сразу, а спустя 5-6 нед. после травмы. За это время разорванные связки претерпели патологические изменения, в результате чего их невозможно сшить. В этих случаях осуществляют трансплантацию связок.
В качестве трансплантата могут быть использованы собственные связки надколенника или сухожилия мышц-сгибателей бедра. В последнее время в ходе пластики связок все чаще используют синтетические саморассасывающиеся биополимеры, а саму пластику осуществляют эндоскопическим доступом.
В послеоперационном периоде проводят лечение с использованием противовоспалительных средств, физпроцедур и лечебной физкультуры.
Энтезопатия коленного сустава, лечение и реабилитация

Суставной аппарат человека призван выполнять одну из важнейших функций – двигательную, без которой сложно представить полноценную жизнь.
Кости соединяются между собой с помощью связок и сухожилий, что поддерживает стабильность и устойчивость сочленений.
Такая структура, по строению схожая с рычажным механизмом, обеспечивает саму возможность движения и активного взаимодействия человека с окружающим миром.
Многие травмы опорно-двигательного аппарата сопровождаются повреждением мягких тканей в месте прикрепления к костям. При постоянных и длительных нагрузках, а также в результате острого воздействия механического фактора возможно развитие воспалительного процесса в соединительнотканных волокнах.
Так формируются энтезопатии – распространенные патологии околосуставных мягких тканей, сочетающие в себе развитие как воспалительных, так и дегенеративных процессов. При этом патологически измененными могут быть сухожилия, связки, синовиальные сумки и фасции.
В суставах накапливается клеточный инфильтрат, замещаемый по мере развития патологии фиброзной тканью (энтезофитами).
В зависимости от анатомических зон, в которых находятся пораженные структуры, различают энтезопатии:
- плечевую;
- локтевую;
- тазобедренную;
- коленную;
- стопы.
Очень часто врачами диагностируется именно энтезопатия коленного сустава. Это объясняется наличием в данной области большого количества связок, суставных сумок и сухожилий.
Энтезопатия коленного сустава является обобщенным понятием, включающим в себя тендиниты (тендовагиниты), бурситы, фасцииты. Это обусловлено схожестью причин и механизма развития, симптомов, диагностических и лечебных мероприятий при такой патологии. Кроме того, поражая одну структуру, воспалительный процесс часто распространяется на другие ткани, приобретая сочетанный характер.
Нередко энтезопатиям не придают должного внимания – они могут оставаться нераспознанными и приводить к существенному ограничению двигательной активности. Энтезопатия коленного сустава – постоянный спутник ревматических болезней, остеоартрита, серонегативного спондилоартрита, ревматоидного артрита и т.д.
Чаще всего проблемы с энтезофитами выявляются у людей, профессионально занимающихся спортом, и лиц, чья трудовая деятельность связана с регулярным напряжением коленного сустава. Согласно статистике, примерно 3/4 активных спортсменов подвержены этому заболеванию. Энтезопатия поражает:
- ахиллово сухожилие (легкоатлеты страдают больше всех);
- сухожилия в области крепления к ягодичной кости или седалищному бугру (АРС-синдром и хамстринг-синдром соответственно).
Энтезопатия тазобедренного сустава — привычная патология бегунов и футболистов.
Основная предпосылка начала развития заболевания — это различные травмы конечностей: падения, ушибы, переломы, разрыв связок и сухожилий. Воспаление может быть:
- первичным (вызвано системными аутоиммунными поражениями);
- вторичным (связано с дистрофическими и дегенеративными изменениями).
Вторичная форма возникает при длительных чрезмерных нагрузках на суставы и хронической травматизации. По мере развития энтезопатия проявляет себя все более яркой симптоматикой:
- Пациент ощущает периодическую ноющую боль, плавно переходящую в постоянную. Болевой синдром проявляется при нагрузке на мышцы.
- Может возникать ограниченная подвижность сустава, отечность.
- При пальпации сухожилия ощущается резкая болезненность.
- Кожный покров над очагом воспаления краснеет и становится горячим.
Если заболевание суставов не удалось выявить на начальных этапах, то оно со временем начнет еще больше прогрессировать.
Патологические изменения становятся необратимыми, провоцируют окостенение или разрыв сухожилий, приводят к полной утрате трудоспособности. Воспаление суставов может происходить на фоне ожирения и отсутствия минимальной физической активности.
Болевой синдром обычно усиливается во время активных движений и нагрузок. Такие боли ограничивают передвижение пациента и мешают жить привычной жизнью.
Если у доктора возникло подозрение на такое заболевание суставов, как энтезопатия, то для начала он рекомендует пациенту пройти рентген-исследование коленного сустава. Уже на основании снимка он сможет определить область воспаления, травмированное сухожилие или мышцу. Кроме этого, для выявления поврежденной зоны и степени болезни могут потребоваться другие методы исследования.
Каждый больной должен настроиться на длительное лечение. При стандартном подходе оно начинается со снижения привычных нагрузок с поврежденного коленного сустава.
Для снятия воспалительного процесса доктор может порекомендовать нестероидные противовоспалительные препараты или инъекции кортикостероидов в область пораженных суставов.
После проведения курса терапии пациент должен как можно дольше избегать бега, прыжков, неосторожных движений, падений и максимально беречь ноги.
Для купирования болевого синдрома и других проявлений заболевания необходимо пройти восстановительные процедуры. Основной из них может стать ударно-волновая терапия.
Высокая эффективность лечения может быть достигнута благодаря направленным действиям акустических волн и инфразвуковых частот, работающих на границе мягких и плотных тканей (в месте соединения сухожилия и кости). Этот метод лечения создает эффект импульсного массажа, активизируя кровоснабжение и насыщение тканей кровью.
Обычно ударно-волновую терапию органично сочетают с лазерным лечением и массажем. При условии комплексного применения процедур происходит быстрое излечение сустава, а результат такой терапии сохраняется надолго.
После физиотерапии улучшается работоспособность пациента, предупреждается развитие неприятных осложнений заболевания.
Читайте также:


