Инфрапателлярная связка коленного сустава
При травмах колена может повреждаться инфрапателлярная складка (вплоть до полного разрыва), кроме того могут наблюдаться ее выраженные рубцовые изменения.
При травмах колена может повреждаться инфрапателлярная складка (вплоть до полного разрыва), кроме того могут наблюдаться ее выраженные рубцовые изменения.
Специфических жалоб, характерных для повреждения инфрапателлярной складки, нет. При ее рубцовых изменениях могут возникать тянущие боли в переднем отделе сустава и болезненность при разгибании.
Специфических тестов не описано.
Специфических признаков на рентгенографии и МРТ при этих исследованиях не определяется, однако можно выявить сопутствующие изменения.
Артроскопические данные
Инфрапателлярная складка проходит кпереди от передней крестообразной связки (ПКС), ее анатомия крайне вариабельна. Однако все анатомические варианты, от отсутствия складки до полного разделения медиального и латерального компартментов. В норме складка распространяется от верхних отделов межмыщелкового пространства до жирового тела.
Предложено большое количество классификационных описаний инфрапателлярной складки. Wachtler (1979) выделяет 5 типов, и в некоторых из них – несколько подтипов. Эта классификация интересна с научной точки зрения, но имеет небольшое клиническое значение.
Особенно важны следующие анатомические варианты:
- Изолированный тяж.
Складка представляет собой изолированный тяж, расположенный кпереди от ПКС. Описаны два и даже три свободных тяжа инфрапателлярной складки.
- Сетевидная складка.
Передний край складки имеет сетевидный вид и широко вплетается в ПКС. Такая складка в большинстве случаев плохо отделяется от ПКС.
- Отсутствие складки.
При отсутствии инфрапателлярной складки открывается прямой вид на ПКС.
Рубцовые изменения складки (которую можно принять за ПКС) вызывают натяжения жирового тела. Артроскопические манипуляции в остром периоде травмы могут привести к кровотечению из ткани складки, а также к ее частичному или полному разрыву.
Лечение
Так как инфрапателлярная складка обычно не имеет патологического значения, воздействия на нее практически никогда не требуется.
Вопрос о рассечении складки решается в зависимости от следующих факторов:
- Размер складки,
- Предполагаемые артроскопические манипуляции,
- Патологическое значение складки (неоднозначно).
Небольшую, изолированную складку при необходимости достаточно рассечь, тогда как большую, сетевидную или рубцово-измененную складку следует удалить.
Рассечение или удаление сетевидной складки может потребоваться, если она блокирует перемещение артроскопа в латеральный отдел, а также в тех случаях, когда точно оценить состояние ПКС не удается.
Эта складка может значительно затруднять выполнение различных артроскопических манипуляций, ее необходимо удалить при следующих вмешательствах:
Рассечение инфрапателлярной складки
- Осмотр и пальпация.
Инфрапателлярную складку осматривают и пальпируют, выясняя, является ли она изолированной или сетевидной, также оценивают степень ее натяжения. Исследование облегчается попеременным сгибанием и разгибанием в коленном суставе. Следует учитывать, что при растяжении сустава жидкостью, складка натягивается больше, чем в нормальных условиях.
- Рассечение складки.
Связку рассекают в проксимальной бессосудистой зоне тонкими кусачками. Рассечение выполняется поэтапно.
- Продолжение операции.
В большинстве случаев после рассечения инфрапателлярной складки выполняются другие вмешательства (реконструкция ЗКС, ПКС).
Вначале частично рассекают переднее прикрепление складки, затем ее заднее прикрепление. После этого завершают рассечение переднего прикрепления, позволяя складке смещаться к ПКС, где ее можно захватить артроскопическим зажимом.
- Осмотр и пальпация.
- Частичное рассечение переднего прикрепления.
Переднее прикрепление складки частично рассекают при помощи электрокаутера. При этом требуется тщательный местный гемостаз, так как складку отделяют от хорошо кровоснабжаемой жировой подушки. Следует избежать кровотечения из отделов жирового тела, расположенных в области резекции.
- Частичное рассечение проксимального прикрепления.
Область проксимального прикрепления складки рассекают электрокаутером, а лучше – кусачками, оставляя узкий мостик ткани. Сетевидную складку следует аккуратно разрезать кусачками перед ПКС. Часто это рассечение продолжают в направлении дистального прикрепления складки.
Складка, пересеченная случайно полностью, вдавится в жировое тело, от которого ее трудно будет отличить, что усложнит выполнение резекции.
- Полное рассечение переднего прикрепления.
Разрез в области переднего прикрепления завершают при помощи электрокаутера. Складка смещается в межмыщелковое пространство, к ПКС, где она хорошо визуализируется.
- Удаление складки.
- Гемостаз.
Послеоперационное ведение аналогично протоколу, описанному для медиопателлярной складки.
Синдром медиопателлярной складки
Синдром медиопателлярной складки или плики — это проблема, при которой боль возникает во вроде бы здоровом коленном суставе. Сама по себе медиопателлярная складка не является проявлением какой-либо патологии. Медиопателлярная складка становится источником боли в коленном суставе лишь после травмы или в результате чрезмерных нагрузок.
Диагноз синдром медиапаттелярной складки зачастую поставить затруднительно, но если источником боли является она, Вас можно достаточно легко вылечить. Данная статья поможет Вам лучше понять, что такое медиопателлярная складка, когда она может стать источником боли, и как врачи на современно уровне лечат это заболевание.
Медиопателлярная складка является рудиментом перегородки, которая в эмбриональном периоде разделяет сустав. В том случае, если по каким-либо причинам складка не исчезал в эмбриональном периоде, она может выявляться и у взрослого человека. Медиопателлярная складка обнаруживается у 50 процентов взрослых, но большинству из них не доставляет какого-либо дискомфорта.
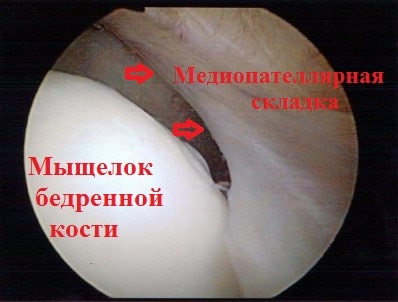
Коленный сустав находится как-бы в водонепроницаемом мешке, который называется капсула сустава. Внутреннюю поверхность капсулы коленного сустава выстилает специальная оболочка, которая называется синовиальной. Синовиальная оболочка — это тонкая мембрана, которая продуцирует синовиальную жидкость (смазку сустава) и богато снабжена кровеносными сосудами и нервами.
Медиопателлярная складка выглядит как тяж или утолщение синовиальной оболочки соединяющий надколенник и бедренную кость.
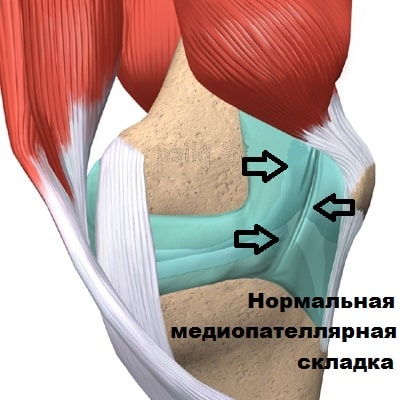
Медиопателлярная складка доставляет проблемы пациенту, когда она воспалена и утолщена. Воспаление может формироваться, в тех случаях, когда складка длительно раздражается при определенных многократно повторяющихся движениях в коленном суставе. При беге, езде на велосипеде, занятиях фитнессом, коленный сустав неоднократно сгибается и разгибается. При подобной деятельности медиопателлярная складка воспаляется и соответственно увеличивается в размерах. Утолщенная набухшая складка начинает напоминать натянутую струну, которая воздействует при движениях на суставной хрящ мыщелка бедра и разрушает его.
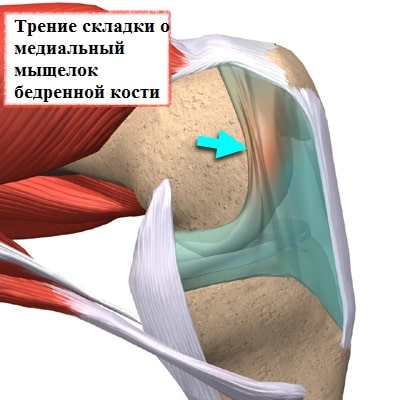
Также гипертрофированная складка раздражает окружающую ее синовиальную оболочку, которая тоже воспаляется и рубцово видоизменяется.
Иногда медиопателлярная складка воспаляется после прямого удара по внутренней поверхности коленного сустава, например, при игре в футбол или при дорожно-транспортном происшествии.
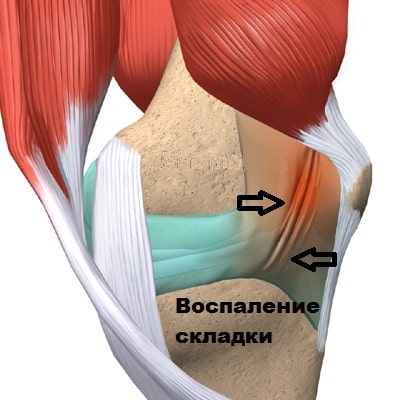
В некоторых случаях застарелые повреждения менисков и передней крестообразно связки вызывают воспаление синовиальной оболочки, приводящее к отеку и образованию грубых плотных рубцов в области медиопателлярной складки.
Основным проявлением синдрома медиопателлярной складки является боль и щелчки по внутренней поверхности коленного сустава. Синдром чаще всего распространен среди молодых пациентов. У худощавых пациентов иногда представляется возможным пропальпировать складку под кожей.
Симптомы могут усиливаться при физической нагрузке и ходьбе по лестницам.

Врач травматолог-ортопед подробно выясняет анамнез заболевания. Чаще всего пациент отмечает ранее перенесенные травмы коленного сустава или значительные перенесенные нагрузки накануне. Далее врач осматривает пациента и проводит клинические тесты на коленном суставе.
На рентгенограммах медиопателлярная складка не видна, поэтому при подозрении на ее увеличение проводится МРТ коленного сустава. МРТ безболезненный и очень информативный метод обследования коленного сустава.
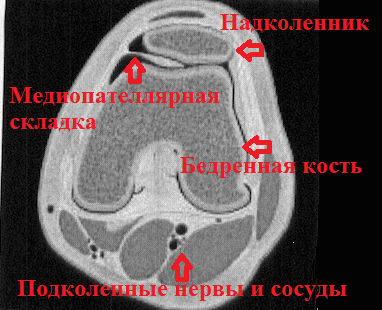
Если данные клинического осмотра и МРТ убедительно свидетельствуют о синдроме медиопателлярной складки, пациенту может быть предложена артроскопия коленного сустава. Во время артроскопии, через проколы кожи в полость сустава вводится минивидеокамера и специальные инструменты. С помощью камеры сустав можно осмотреть изнутри. При этой операции можно не только подтвердить диагноз, но и устранить саму проблему. Также во время артроскопии можно обследовать другие отделы сустава и устранить сопутствующие повреждения менисков и хрящей.
На ранних стадиях у пациентов с синдромом медиопателлярной плики или складки можно попробовать обойтись без хирургического вмешательства. Основной целью лечения является уменьшение воспаления в области складки. Этого можно добиться путем уменьшения физических нагрузок и применения противовоспалительных препаратов.
Если консервативное лечение не увенчалось успехом, пациенту может быть предложена операция. Обычно используется артроскопия для иссечения складки. Артроскопия — это малоинвазивная операция.
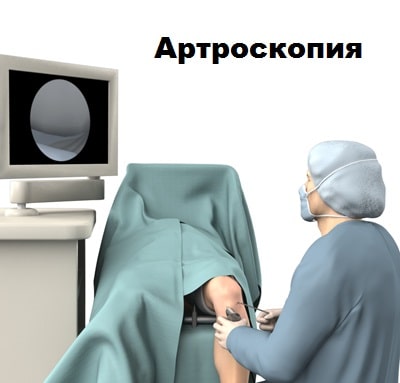
Во время операции через проколы кожи в полость сустава вводится артроскоп, соединенный с видеокамерой.
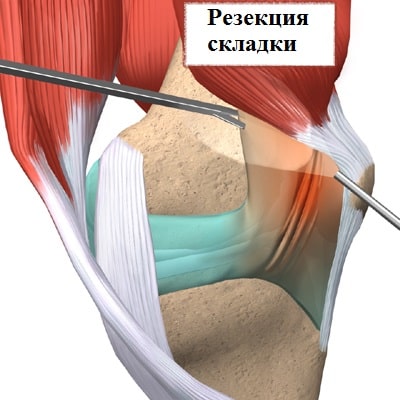
При помощи видеокамеры на экран в операционной выводится изображение внутреннего пространства сустава. Под контролем артроскопа иссекается медиопателлярная складка.
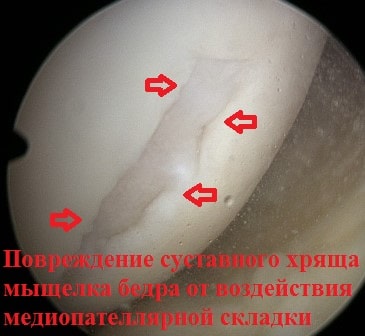
Также нередко приходится видеть повреждение суставного хряща мыщелка бедренной кости, который во время операции также можно обработать холодной плазмой.
Если мениски повреждены, их также можно восстановить в ходе операции. Артросокпия достаточно безопасный метод. Риск осложнений во время и после артроскопии крайне низкий.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения травм и заболеваний коленного сустава. Операции проводятся на современном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных зарубежных производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения патологии коленного сустава в течение многих лет.
A post shared by Максим Сергеевич Бессараб (@dr.bessarab) on Aug 16, 2017 at 10:04am PDT
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограмм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое рассечение внутрисуставных складок — 37000 рублей
- Пребывание в клинике (стационар)
- Эпидуральная анестезия
- Артроскопическая операция на складке с резекцией мениска и лечением хряща при
- необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
PRP-терапия, плазмолифтинг при заболевании и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Синдром медиопателлярной складки коленного сустава трудно поддается диагностике из-за широкого спектра симптомов, связанных с коленным суставом. Заболевание сопровождается нестабильностью надколенника, тендинитами и повреждением мениска. Болезненность связана с воспалением складки, образованной синовиальной оболочкой.
Что такое медиопателлярная складка
Медиопателлярная складка в коленном суставе – это утолщение синовиальной оболочки, которое находится в переднемедиальной части колена. Образование обнаруживается примерно у 50% населения и считается остатком эмбриональной соединительной ткани, которая полностью не рассосалась в процессе внутриутробного развития. В большинстве случаев болезненные симптомы не развиваются.
В процессе закладки колено разделяется на три отделения. Складка обычно уменьшается во время второго триместра беременности, когда формируется синовиальная капсула. В норме ткань не причиняет вреда, а травмируется при раздражении капсулы. Тогда складка воспаляется, становится жесткой и нарушает движения бедренной кости.

В колене находится четыре складки, но именно медиальная чаще связана с жалобами. Воспаление обычно провоцируется прилипанием ткани к бедренной кости или ее защемлением между бедренной костью и надколенником. Медиопателлярная складка находится вдоль медиальной стороны колена. Она может соединять надколенник и бедренную кость, располагаться между ними или вдоль мыщелка. В первом случае симптомы напоминают пателло-бедренный синдром.
Когда может вызывать боль и дискомфорт
Одной из причин воспаления медиопателлярной складки являются чрезмерные нагрузки. Патология может развиваться при:
- повторяющемся сгибании и разгибании сустава;
- травмах и скручивании колена;
- раздражения жировой подушки;
- изменения биомеханики сустава;
- внутренних травм, таких как разрыв мениска.
Предрасположенность к шелф-синдрому возникает при гипотонии четырехглавой мышцы из-за нарушенного кровоснабжения или иннервации. Потому к патологии склонны футболисты, у которых происходит пережатие бедренного нерва подвздошно-поясничной мышцей на уровне паховой складки. Заболеванию предшествуют хронические боли в колене, а у спортсменов предпосылкой является травма и болезнь Осгуда-Шлаттера.
Симптомы шелф-синдрома
Признаки патологии схожи и пересекаются с клинической картиной других синдромов:
Обострение симптомов происходит во время движения: при подъеме по лестнице, при длительном стоянии, сидении на корточках, приседаниях.
Заподозрить развитие синдрома медиопателлярной складки можно по следующим диагностическим признакам:
- боли в медиальном мыщелке бедра;
- видимые и осязаемо болезненные складка;
- слышимый щелчок при движении колена – болезненная дуга – 30-60 градусов;
- положительный тест пододеяльника: боль снижается, если зажать одеяло между коленями во время сна.
Для диагностики важно отметить, что симптомы усиливаются при подъеме со стула после длительного сидения. При хронических воспалениях наблюдается атрофия четырехглавой мышцы бедра.
Диагностические методы
При физическом осмотре у пациента прощупываются болезненные точки вдоль медиальной и нижней частей надколенника. В некоторых случаях врач ощущает болезненную, гипертрофированную мембрану.

Квадрант инферомедиальный (нижнемедиальный) квадрат под надколенником является наиболее болезненным. Смещение коленной чашки внутрь приводит к усилению боли, что связано с болезненностью тканей при пальпации, но не всегда сопутствует пателлярной нестабильности.
Диагностическим критерием является боль при прощупывании медиопателлярной сладки при отсутствии внутрисуставного выпота, свидетельствующего о травмах связок. Следует отличать патологию от воспаления и сжатости связок, болезненности мест прикрепления мышц. Чаще всего воспаление медиопателлярной складки дифференцируют с травмами менисков у спортсменов.
Пациент сидит на краю кровати с коленом, согнутым на 90 градусов. Врач стоит напротив, помещая указательный и средний пальцы по центру надколенника, и просит пациента медленно разогнуть колено. Удерживая пальцы на месте, врач следит за движением. Положительный тест на синдром медиопателлярной складки: надколенник заскакивает или подпрыгивает во время движения. Обычно блокировка происходит в диапазоне от 45 до 70 градусов в сторону разгибания. Ощущается крепитация надколенника.
Рентгеновский снимок поможет исключить сопутствующие патологии, но не визуализирует складку. Только на МРТ можно различить воспалительный процесс, однако его используют для диагностики других заболеваний, которые связаны с раздражением складки.
Лечение синдрома
Примерно 60% пациентов с синдромом медиопателлярной связки успешно пролечиваются с помощью консервативного физиотерапевтического лечения на протяжении 6-8 недель.

Задачи лечения состоят в снижении боли и воспаления на начальном этапе. Поскольку травма связана с частыми повторяющимися действиями, то необходимо восстановить нормальную функцию сустава:
- стабилизировать надколенник с помощью тейпирования, ортезов, упражнений;
- нормализовать длину мышц растяжкой или фоам роллером (прокатка мышц валиком);
- укрепить четырёхглавую мышцу бедра, начиная с изоляции и заканчивая приседаниями;
- работать над другими мышцами таза и нижней конечности;
- разобраться с вопросами биомеханики стопы, исключить плоскостопие;
- тренировать проприоцепцию, ловкость и баланс.
Физиотерапевт помогает улучшить биомеханику ходьбы, бега, отработать спортсменам технику приседаний, прыжков. Если в истории болезни имеется травма колена, об этом лучше сообщить хирургу или физиотерапевту.

Пациентам необходимо изменить активность: отказаться от действий, которые ухудшают состояние колена – бега, прыжков, приседаний, выпадов. Прием нестероидных противовоспалительных средств или парацетамола поможет снять болевой синдром и воспаление.
Прикладывание льда снизит отечность. Если симптомы позволяют, можно выполнять упражнения, которые направлены на укрепление широкой медиальной и прямой мышцы бедра, а также снизить антагонистическое действие двуглавой мышцы.
Обращаться лучше к физиотерапевту или инструктору ЛФК с глубоким пониманием биомеханической структуры колена и факторов, которые влияют на его функцию.
Укрепление мышц: пациент сидит на стуле, мяч диаметром 40 см зажат между коленями. Выполнять сжатие мяча с одновременным разгибанием и сгибанием колена на протяжении 5 секунд. Сосредоточиться на работе медиальной головки четырехглавой мышцы.
Внутрисуставные инъекции кортикостероидов полезны на ранних стадиях до того, как развились патологические изменения. Они снижают боль, позволяя заниматься лечебной физкультурой. Однако препараты не устраняют главную причину раздражения медиопателлярной складки.
Внутрисуставные инъекции анестетика с 1% лидокаина помогают диагностировать внутрисуставную патологию. Делать укол в складку не рекомендовано.

Тейпирование колена для стабилизации надколенника рассматривается в качестве краткосрочного метода снятия боли. Применение ортезов или тугих эластичных бандажей наоборот может усугубить воспаление.
Поскольку медиопателлярная складка коленного сустава страдает вследствие других травм или биомиханических нарушений, то важно воздействовать не только на воспаление. Развивать достаточную силу и гибкость мышц-стабилизаторов, обеспечить правильное выравнивание сустава, прочность и гибкость мышц вокруг коленного сустава.
Если симптомы сохраняются на протяжении 3-6 месяцев, применяется артроскопическая хирургия. Наиболее распространенной операцией является освобождение латеральных удерживателей надколенника, что позволит ему переместиться медиальнее и снизить нагрузку на складку, которая скользит над медиальным мыщелком бедра. Операция успешна в 85% случаев.
Заключение
Причина синдрома медиопателлярной складки – нарушение биомеханики колена. Проблема возникает в результате прямых травм, разрывов мениска, гипотонии мышц таза и передней поверхности бедра. Работа по устранению боли должна быть комплексной: работа ортопеда для диагностики и снятия воспаления, помощь остеопата для устранения нарушений функции колена, укрепление мышц по схеме физиотерапевта.

Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Сколько в коленном суставе заживает разрыв связок

Разрыв связок – это очень распространенное повреждение системы опорно-двигательного аппарата. Связка является соединительнотканным образованием, которая удерживает кости, объединяющиеся в сустав. Ее главная задача – организация стабильности работы сустава, а также его плавность движений при приседаниях, сгибаниях, поворотах.
- Причины разрыва связок коленного сустава
- Какие находятся связки в коленном суставе и разновидности разрывов?
- Признаки растяжек коленного сустава
- Последствия разрыва сустава для человека
- Диагностика разрыва
- Как лечить разрыв связок коленного сустава?
- Хирургическое лечение
- Сколько заживает коленный сустав и реабилитация после травмы
- Как лечить народными способами?
- Чем угрожает разрыв сустава?
Самая главная причина разрыва связки – это ее перерастяжение. Если движение сустава колена отличается от его естественной амплитуды, то она сильно растягивается, в итоге некоторые волокна обрываются. При сильном превышении пределов отклонения конечности в месте наивысшего натяжения случается полный разрыв.
Часто связка отрывается, причем оставаясь прикрепленной с частью ткани кости (отрывной перелом). Также разрыв может случиться в месте крепления связки к кости (отрыв). Факторами, которые способны вызвать сильную растяжку, являются:
- неправильный изгиб коленного сустава во время занятий спортом (к примеру, в единоборствах, хоккее, горнолыжном спорте, баскетболе);
- падение или прыжок с большой высоты;
- автомобильные травмы.
Также причиной разрыва является ушиб или удар. Причем сила удара должна быть очень сильной, что часто наблюдается во время нарушения правил игры (к примеру, во время удара по ноге клюшкой), ударе о твердую поверхность (о бетон, железо, мостовую и т.п.), падения на колено из-за сильного толчка. В данном случае высокий риск появления открытой травмы, когда разрыв сопровождается образованием глубокой ссадины или раны.
Иногда дегенеративные процессы, которые проходят в суставе колена в результате механического износа поверхностей, являются причиной отхода связки от капсулы сустава.
Сустав колена образован такими разновидностями связок:
![]()
задней и передней менискобедренными (крепит мениск к кости бедра);- поперечной (соединяет с внешней стороны мениски);
- крестообразной задней (проходит от задней межмыщелковой площадки до медиального мыщелка бедра);
- передней крестовидной или крестообразной (соединяет переднюю межмыщелковую площадку и латеральный мыщелок бедра);
- коллатеральными боковыми связками сустава (малоберцовая и большеберцовая);
- боковыми надколенными связками (медиальной и латеральной).
С учетом вида травмы или иного физического воздействия может случиться разрыв любой вышеописанной связки.
Чаще всего происходит разрыв таких коленных связок:
- Повреждение связок, которые удерживают мениск. Как правило, данный вид разрыва связок сопровождает травмы непосредственно мениска и очень распространен у спортсменов.
- Повреждение наружных связок. Коллатеральная боковая связка может разорваться при подвывихе ноги.
- Повреждение крестообразных связок. Причиной является удар по внешней части колена, которое находится в согнутом положении.
Повреждения колена, которые сопровождаются разрывом сустава, бывают:
- открытыми (находятся ссадины или раны);
- закрытыми (не нарушается целостность покрова кожи).

Симптомы разрыва бывают ярко выражены как тут же после поражения, так и нарастать на протяжении нескольких дней. При частичном повреждении клиническая картина часто представляется слабовыраженными симптомами, главный из них – незначительные боли в колене.
Общий симптом разрыва любой коленной связки – припухлость в районе колена, отечность, нередко сильное увеличение его в размере. Обычно отек увеличивается и становится больше в объеме спустя 3-4 часа после повреждения.
Другие признаки разрыва:
- усиление боли во время попытки наступания на поврежденную конечность;
- резкая боль;
- иногда во время разрыва связки можно услышать громкий треск или хлопок;
- неустойчивое положение ноги, подворачивание;
- кровоизлияния, зрительно видные под кожей в районе колена.
В результате нарушения фиксирующей функции связок происходит отклонение суставного косного сочленения от нормального положения. Полный разрыв постоянно сопровождается гипермобильностью сустава: к примеру, если случился отрыв внутренней боковой связки, то голень может отклоняться аномально во внешнюю сторону. Во время отрыва крестообразных связок либо при сочетании разрывов нескольких связок колено может отклоняться в любую сторону, тем более, вперед.
После случившегося повреждения нужно исключить опору на больную конечность, так как частичное растяжение связок при длительной нагрузке часто приводит к их полному обрыву.

Главная опасность разрыва коленных связок – это нарушение нормальной работы сустава. При затягивании с походом к врачу разрыв может поставить под угрозу, как преждевременное завершение спортивной карьеры, так и нормального передвижения человека.
Раздражение близ находящихся тканей с оторванной связкой, нестабильность сустава, неправильное срастание – основная причина появления гонартроза, а также развития воспалительных процессов в суставе (бурситов, артритов). Прошедшее кровоизлияние может затронуть и крупные сосуды, в итоге будут нарушены процессы кровоснабжения мышц и сустава.
Травма коленного сустава часто приводит к защемлению нервных корешков, что в результате за собой влечет снижение чувствительность ноги.
В процессе сбора анамнеза со слов больного, а также во время физикального обследования поврежденного сустава специалист устанавливает предварительный диагноз – разрыв коленной связки. Также из суставной полости может проводиться пункционный сбор жидкости. В случае, когда в ней находятся примеси крови, шанс разрыва связки довольно высок. Дополнительно происходит определение, случилось ли инфицирование сустава различными возбудителями, что довольно часто бывает при открытой ране.
Вспомогательными критериями диагностирования являются выполненные двигательные тесты, патологическое выдвигание колена и наличие гиперподвижности. Для исключения вывиха коленного сустава и переломов костей производится рентгенографическое обследование. КТ или МРТ дают возможность непосредственно рассмотреть повреждения тканей сустава, потому этот способ диагностики во время разрыва связок довольно актуален.
При обрыве связки с куском кости производится артроскопия, которая дает возможность тщательно рассмотреть состояние сустава и, если требуется, удалить обломки тканей кости.
Лечение частичного обрыва коленных суставов сводится к таким мероприятиям:
При массивном кровоизлиянии в ткани сустава, а также полном отрыве связки от него показана хирургическая операция. Перед ее выполнением больному накладывают шину, затем размещают в стационарном отделении. При поражении колена проводятся такие виды хирургических вмешательств:
- Во время травмирования нескольких связок производится вшивание аллотрансплантатов – сухожилий или связок, взятых из банка донорских тканей. Основным достоинством этой операции считается низкая травматичность для больного, к минусам относится риск нагноения тканей или их отторжения.
- При разволокнении связки используют аутотрансплантаты, которые получают из иных связок больного, находящихся в суставе колена (реконструкция). Обычно материал используется из подколенных сухожилий.
- Артроскопическая реконструкция. С помощью специальных инструментов и введенной микрокамеры хирург может производить сложные манипуляции сквозь небольшой прокол в районе колена. Производится сшивание связки, дополняемое, если необходимо, удалением кости, части хряща, мениска.
После хирургического вмешательства или консервативного лечения необходимо выполнение всех рекомендаций врача во время реабилитации, самая важная из которых – выполнение специальной гимнастики для разработки колена.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Физические упражнения требуются как после лечения частичного повреждения связки, так и после хирургического вмешательства. Время реабилитации после частичного повреждения может составлять 7-9 недель.
В данном случае комплекс упражнений направлен на укрепление мышц конечности и восстановление подвижности колена. На протяжении всего времени реабилитации проводится массаж, физиотерапевтическое лечение, а также используется ношение бандажей и наколенников.
После хирургического вмешательства восстановление сустава проходит приблизительно полгода. Начальная задача – возможность передвижения без средств опоры, предотвращение атрофии мышц. Затем проводятся занятия лечебной физкультурой, она помогает контролировать полностью перемещения колена, и при этом вернуть функциональные возможности и упругость мышцам конечности.
Народные способы лечения могут снизить болевые ощущения и уменьшить размеры отека, однако нужно не забывать о том, что используются они лишь комплексно с курсом основной терапии:
- Отеки отлично убирает раствор бодяги с белой глиной. Помолоть сухую траву бодяги, использовать одну ложку глины и ложку сырья, развести кипяченой водой до образования кашицы. Смесь нанести на колено и укутать пленкой на 30 мин.
- Аппликации из картошки: натереть одну сырую картошку на терке сырой картофель, приложить к больному месту и укутать тонкой тряпкой. Убрать через 15 мин.
- Потереть один корень хрена, добавить 4,5 л. воды, варить 3 мин. В остывшую смесь добавить 0,5 кг меда, оставить в холодном месте на ночь. Затем смесь процедить и употреблять внутрь по 1 ложке трижды в день. Этот рецепт сможет помочь быстрей восстановить поврежденные ткани связки.

Люди все делают благодаря ногам, а колено является их главной основой. Во время разрыва связок деформируется сустав, что создает не только болезненные ощущения, но и сильный дискомфорт. Своевременно проведенное лечение сможет помочь избежать нежелательного и плачевного последствия, но если хотя бы раз в жизни происходило изменение волокнистой структуры коленного сустава, то оно будет целую жизнь про себя напоминать.
Крестец – это массивный отдел позвоночного столба, участвующий в формировании малого таза, являющийся местом прикрепления большого количества связок (в том числе отходящих и к внутренним органам) и мышц. Крестец состоит из пяти самых больших позвонков, сросшихся между собой, по форме напоминает пирамиду с основанием, направленным кверху. Патология крестцового отдела чаще всего связана не с заболеваниями его костной структуры, а с патологией связочного аппарата, мышц и нервных волокон. Далее следует рассмотреть основные связки крестцового отдела позвоночника и их роль в развитии болевого синдрома данной локализации.
Крестцово-подвздошный сустав – сочленение между крестцом и подвздошными костями, играющее большую роль в соединении позвоночного столба с тазовым кольцом. Любой сбой в его функции может принести серьезный вред человеку и пагубно сказаться на его здоровье. Сустав малоподвижен, как раз по той причине, что позволяет поддерживать вертикальное положение тела, общий объем движений в нем около 10 градусов. Обеспечивается эта относительная малоподвижность как раз связочным аппаратом и мышцами, поэтому нагрузка на них ложится большая.
Связки между суставными поверхностями подвздошных костей и крестца называются крестцово-подвздошными.
Из них выделяют:
- Межкостные крестцово-подвздошные связки (далее КПС). Короткие, крепкие, расположены между бугристостью подвздошной кости и крестцом. Их функция заключается в удержании нужного положения костей и создании оси вращения.
- Дорсальные (задние длинные и короткие) и вентральные (передние) КПС. Являются дополнительными связками, укрепляющими данный сустав, позволяют совершать небольшие вращения.
Тазовые кости также соединяются с крестцом при помощи крестцово-остистой связки и крестцово-бугорной связки (см. рисунок ниже). Крестцово-остистая связка проходит от крестца к spina ischiadica, крестцово-бугорная – от крестца к tuber ischii. Данные связки ограничивают два отверстия (большое и малое седалищное), через которые из полости малого таза выходят сосудисто-нервные пучки.
Помимо вышеперечисленных, существуют также крестцово-копчиковые связки, соединяющие крестец и копчиковые сегменты.
Кровоснабжение связок крестца осуществляется из поясничной, подвздошно-поясничной и наружной крестцовой артерий. Отхождение венозной крови идет в одноименные вены. В подвздошные и поясничные узлы лимфа поступает благодаря лимфатическим сосудам, суставная капсула иннервируется в пояснице и крестце ветвями сплетений.
Главная функция связок крестца – это обеспечение надежного крепления между собой крестцового отдела позвоночника и тазовых костей. Связки позвоночника вместе с сухожилиями и мышцами отвечают за надежную гибкость всей системы позвоночника, обеспечивают надежную защиту от разного рода травм, в том числе чрезмерного растяжения и изгиба.

Боль в области крестца врачи называют сакродинией. Дискомфорт в этой области позвоночника – это не отдельная болезнь, а только симптом, который возникает по разным причинам:
- дегенеративные заболевания позвоночника с неврологической симптоматикой: остеохондроз, грыжи межпозвоночных дисков, спондилолистез, остеоартроз фасеточных суставов позвоночника;
- травмы, растяжение или разрыв связочного аппарата;
- невралгии пояснично-крестцового сплетения и нервных структур, отходящих от него;
- заболевания органов малого таза, получающих иннервацию из пояснично-крестцового сплетения, и их осложнения — гинекологические, урологические, а также геморрой, проктит, проктосигмоидит и другие болезни прямой кишки;
- инфекции и токсическое поражение нервных волокон;
- патология крестцово-подвздошного сустава (артроз, сакроилеит, дисфункция КПС);
- лигаментоз, обызвествление связок вследствие дегенеративных процессов;
- метаболические нарушения – алкоголизм, сахарный диабет и др.
При возникновении болевого синдрома в пояснично-крестцовой или крестцово-копчиковой областях пациент должен ответить на следующие вопросы, имеющие диагностическое значение:
- Когда возникает болевой синдром: в покое, ночью во время сна, либо при нагрузке, движениях. При заболеваниях органов малого таза боль не связана с движениями, зато возможна взаимосвязь с физиологическими отправлениями, сексом, менструацией (у женщин).
- Сколько длится боль: постоянно или периодически, что помогает ее уменьшить (таблетки, определенная поза).
- Какова интенсивность болевого синдрома, а также его характер. Боль может быть острой, тупой, ноющей, кинжальной, сила боли оценивается по шкале от 0 до 10.
- Какова динамика болевого синдрома: нарастает, уменьшается, стабильна.
- Помимо болей, можно ли обнаружить нарушение подвижности в крестцово-копчиковых, крестцово-подвздошных сочленениях, в пояснично-крестцовом отделе? Выполняются ли типичные движения? Затруднена ли ходьба, скованные ли движения в тазобедренном суставе?
Существуют дополнительные тесты для оценки функций крестцового отдела и нервных структур.
Причин болей в крестцовом отделе большое количество, и установить истинную сможет только доктор. Поэтому при первых симптомах стоит незамедлительно обратиться за консультацией к специалисту, чтобы избежать более серьезных и непоправимых последствий.
- Анатомия человека. Привес М.Г. Москва, Медицина, 1985;
- Атлас анатомии человека. Марысаев В.Б. РИПОЛ Классик, 2006;
- Анатомия человека. Сапин М.Р. 2001.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Читайте также:



