Как отличить пяточную шпору от подошвенной бородавки
Что такое подошвенная бородавка?
Бородавки на теле, в том числе и на стопах, появляются из-за наличия вируса папилломы человека в крови пациента. Заразиться таким вирусом легко, он может передаваться через общие предметы быта и гигиены, в общественных местах (бассейнах, банях, саунах, массажных кабинетах и т.д.), в некоторых случаях простое рукопожатие может стать причиной заражения.
Однако ВПЧ проявляется не сразу, необходим мощный толчок для того чтобы он активизировался. Пробуждению чаще всего способствуют:
- гормональный сбой;
- тяжелая болезнь;
- длительный курс приема антибиотиков;
- пониженный иммунитет.
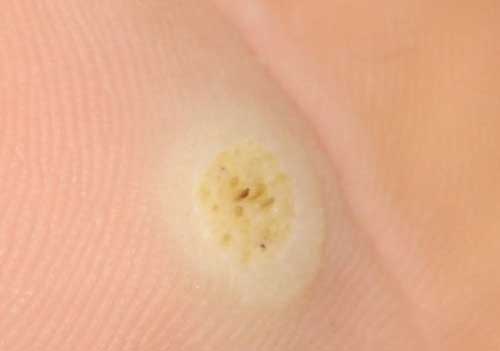
Бородавки могут появиться на любом участке тела. Подошвенные бородавки выглядят как плотные твердые бугорки, белого или телесного цвета. Их можно обнаружить на тех участках стопы, которые больше всего подвержены трению. Именно поэтому их легко спутать с мозолью. При пальпации, они также болят, как мозоли, и могут кровоточить. При ходьбе доставляют дискомфорт. Сверху нарост покрыт толстым слоем огрубевшей кожи, из-за этого невозможно рассмотреть структуру и точно определить, что же это такое.
Опытный специалист знает, что нужно сделать в таком случае. Необходимо снять верхний слой кожи, для того чтобы увидеть есть ли там небольшие розовые папулы, плотно расположенные друг к другу. А также черные точки, которые сразу выдают бородавку. Новообразование имеет корень, который уходит вглубь кожи. После того, как точно поставлен диагноз, необходимо удалить бородавку.
Как выглядят подошвенные бородавки смотрите на фотоподборке ниже.



Кожная мозоль появляется в результате длительного трения и внешнего давления, к примеру, тесной обувью или твердым предметом. Различают мокрую и сухую мозоль. Каждому знаком водянистый пузырь, наполненный лимфой, который появляется при натирании – это и есть мокрая мозоль.
Сухая или стержневая мозоль появляется из-за сильного повреждения или трения кожи. Чаще всего причиной становится неправильно подобранная обувь. Внешне нарост выглядит как ороговевший участок кожи, белого или желтоватого цвета. В середине небольшое углубление с черной точкой – это и есть стержень. При надавливании и ходьбе вызывает боль. Именно поэтому ее сложно отличить от бородавки.
Что из себя представляет стержневая мозоль на ноге смотрите на фотоподборке ниже.



Очевидно, что мозоли и бородавки имеют схожую симптоматику, внешний вид и локализацию.
1. Узнать что это за образование можно при помощи простого распаривания кожи стоп, эту процедуру проводят большинство врачей. Аккуратно очистив верхний слой кожи, покрывающий нарост, можно увидеть гладкую или немного бугристую поверхность, без кровотечений, с одной черной точкой посередине – это мозоль. В том случае если под кожей оказались маленькие розовые сосочки, обильное покраснение и небольшие кровоизлияния – это бородавка.
2. Еще один способ узнать, что перед нами, это сильно нажать пальцем около образования и проанализировать свои ощущения. Если вы ничего не почувствовали, то это скорее всего мозоль. Если же вас поразила сильная боль, то это подошвенная бородавка.
3. Несмотря на, всю схожесть, есть небольшие внешние различия между двумя наростами. Так бородавку можно определить по дочерним отросткам, внимательно посмотрите на стопу, возможно рядом с основной бородавкой вы можете заметить и другие маленькие точки. В свою очередь мозоль можно выявить по небольшому углублению в середине и одной черной точке.
Однако все эти методы не могут дать 100% гарантии на определение вида новообразования. Самый надежный метод – это обратиться к специалисту дерматологу. С помощью специального соскоба и УЗИ можно поставить точный диагноз и начать правильное лечение.
При определении вида нароста на стопе, его категории сложности и разрастанию врач выбирает методы лечения. Справиться с сухой мозолью, если она небольшая и появилась недавно, помогут консервативные методы, например, мази, скрабы, пластыри, специальные процедуры, ванночки с лекарственными препаратами.
Если мозоль достаточно большая и доставляет сильный дискомфорт пациенту, назначают удаление. Сегодня, специалисты в основном рекомендуют удалять сухие мозоли и подошвенные бородавки с помощью лазера. Это наиболее эффективный и надежный метод лечения.

Лазер выжигает патологические клетки образования полностью, насколько бы глубоко под кожу не уходил корень или стержень. Но при этом здоровая кожа не травмируется, именно поэтому и заживление происходит достаточно быстро.
К основным преимуществам лазерного удаления относят:
- Быстрота процедуры - удаление проходит за 10-15 минут;
- Безболезненность – врач обязательно ставит местную анестезию;
- Нет риска занести инфекцию;
- Новообразование удаляется на 100%, поэтому нет риска его появления вновь;
- Реабилитационный период занимает до 10 дней.
После удаления врач накладывает повязку на рану. Снять ее можно будет уже через несколько часов. Для того чтобы ранка быстрее зажила и при этом не возникло никаких осложнений, необходимо соблюдать несколько простых рекомендаций:
- Не сдирать корочку с ранки, она должна отпасть самостоятельно;
- Ограничить контакты с водой, не мочить и не распаривать ноги;
- Носить удобную обувь из натуральных материалов;
- Укреплять иммунитет, добавить в рацион больше полезной пищи.
Подошвенные бородавки, или шипицы – это вид бородавок, возникающий на подошвах стоп и на ладонях. Причина - вирус ВПЧ. Из всех кожных бородавок встречается в 30%. Именно их чаще всего удаляют. Удаление у врача-дерматолога - это самый быстрый способ лечения. Самоизлечение наблюдается в 30% случаев в первые 3 месяца. Информация для медиков - код по МКБ-10: В07.
Содержание:
Причины или причинА?
Единственная причина – это вирус папилломы человека, сокращенно (ВПЧ - читать все об этом вирусе). ВНИМАНИЕ: паразиты в кишечнике НЕ являются причиной бородавок! (см. разоблачение от Елены Малышевой).
Схема заражения: человек поцарапал кожу. Вирус проникает в кожу. Встраивается в гены клеток кожи. И клетка приобретает уродливые формы, становясь похожей на клетки опухоли. Множество таких клеток внешне выглядят как бородавка.
Внимание: некоторые типы вируса папилломы человека могут вызывать дисплазию и рак шейки матки (читать подробную статью про дисплазию шейки матки).
Заразился! Когда же это произошло?
Инфицирование типом ВПЧ, вызывающим бородавки, происходит в детстве. Почти все дети инфицируются этим вирусом - в детских садах, в школах, в общественных местах. Но заболевают не все - все зависит от иммунитета.
В детском возрасте бородавки появляются первый раз. Потом иммунная система взрослого справляется с этим вирусом. Поэтому у взрослых бородавки на коже появляются редко. И если у взрослого появились шипицы, это говорит о снижении активности иммунной системы. Читать более подробно о функционировании иммунной системы.
Входными воротами для вируса являются травмы подошв стоп и ладоней: царапины, порезы, потертости и мозоли.
Провоцирующие факторы - избыточная потливость стоп и ношение тесной обуви, стрессы.
Симптомы и проявления
Главное проявление: плотное округлое образование на ладони или подошве стопы.
Главный симптом: боль при ходьбе и зуд в области бородавки.
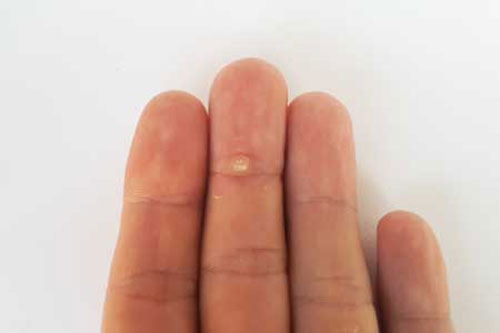
- на коже появляется небольшая "мозоль",
- она немного чешется,
- при ходьбе незначительная боль.
Через 2-4 недели
- в центре появляется шершавая поверхность,
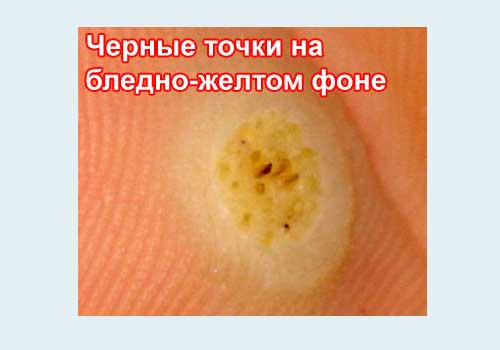
- часто - черные точки в центре,
- по краям - небольшой валик ороговевшей кожи.
- Почему шипицы возникают именно на ладони и подошве? Потому что кожа здесь особенно плотная (в отличие от других частей тела). И данный тип вируса ВПЧ поражает именно такую кожу.
- Почему болит при ходьбе? Потому что подошвенная бородавка растет вовнутрь. При ходьбе вес тела надавливает на бородавку и она сдавливает болевые рецепторы.
- Почему кожный зуд? Потому что уродливые клетки разрастаются и давят на соседние кожные рецепторы, что приводит к зуду.
- Почему черные точки? Это результат закупорки кровеносных сосудов в толще бородавки на стопе или на ладони.
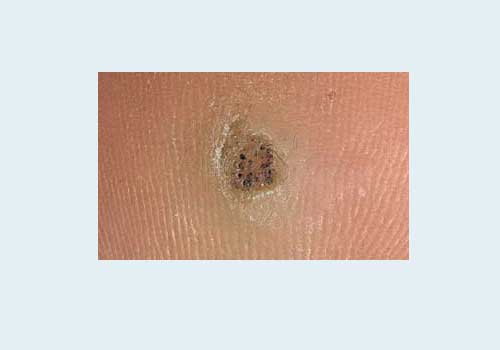
Размеры - 3 -10 мм. При этом патологическое образование возвышается над поверхностью кожи всего на 1-2 мм, потому что оно растет вовнутрь и вширь.
Рядом могут появиться дочерние бородавки. Они сливаются с материнской и формируют болезненный конгломерат. Это явный показатель снижения иммунитета. И это часто требует медикаментозного лечения.
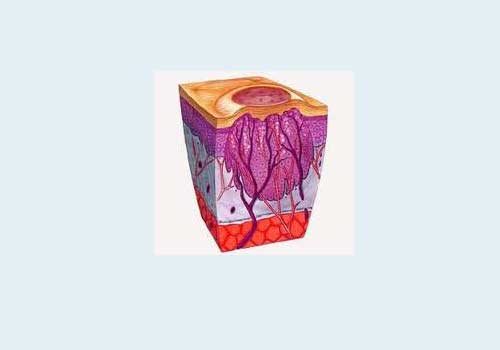
Желтый цвет — поверхность кожи.
Фиолетовый цвет — пораженные вирусом клетки разрастаются, формируя тело шипицы.
Лечение
У 90% людей бородавка на ступне или ладони проходит без лечения на ранней стадии, при этом в 30% случаев - в первые 3 месяца. Иммунная система подавляет вирус и заживляет кожный покров. Время самоизлечения зависит от стадии процесса: от 2 недель - до 1,5 лет.
Когда организм сам не справляется с болезнью, и ему надо помочь:
- если сильно болит,
- если мешает при ходьбе,
- если разрослась до больших размеров,
- если рядом появляются дочерние.
Удаление - способ лечения, успешный у 98% пациентов.
Для этих целей используются местнонекротизирующие средства.
- солкодерм (подробная статья про этот препарат - ссылка),
- вартокс (прочитать более подробно - ссылка),
- дуофилм (инструкция),
- колломак (инструкция),
- суперчистотел,
- веррукацид, или ферезол (читать инструкцию) - действует мягче, эффективность хорошая,
- ляпис (читать про ляписный карандаш) - эффективен при длительном применении.
В состав большинства указанных средств входят кислоты или щелочи. Удаление подошвенных бородавок (шипиц) происходит через химический ожог кожи. Бородавка отмирает. А на этом месте остается малозаметный рубчик.
Время лечения в большинстве случаев у препаратов составляет: 1 - 5 недель (в среднем 14-20 дней).
Также, для подготовки к процедурам удаления, на бородавку можно клеить мозольный пластырь Салипод (2 дня), либо срезать шипицу маникюрными ножницами.
а) Мягкий лазер. (читать подробнее)
Ваша бородавка испарится под действием лазера. На этом месте у вас останется углубленная рана. Рана заживет за 10-14 дней.
Вот видео удаления лазером бородавки:
А вот отзывы читателей: ссылка
б) Жидкий азот. (подробно об этом методе)
Происходит глубокая заморозка тканей. Образуется пузырь. Будет боооольно и потом еще больно!! Заживает 14 дней.
Вот видео криодеструкции бородавки на стопе жидким азотом:
А вот отзывы читателей: отзыв 1 и отзыв 2
в) Радиоволновое излучение (аппарат "Сургитрон" и другие). (читать подробнее)
Такой же эффект как от лазера - испарение тканей. И останется от бородавки только углубление-ранка.
Вот на видео удаление подошвенной бородавки радиоволной с петлевым наконечником (смотреть с 40 секунды):
А вот отзыв читателя: ссылка
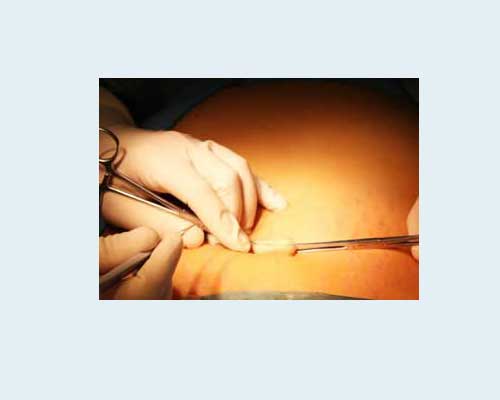
г) Хирургическое удаление бородавки скальпелем.
Производится под местной анестезией. Накладываются швы. Применяется очень редко, так как лазером или радиоволной намного удобнее, проще и менее травматично.
д) Электрокоагуляция.
Производится выжигание бородавки электрокоагулятором. Это тот же скальпель, только электрический. В крупных клиниках сейчас используется редко.
Вот видео удаления шипицы электрокоагуляцией:
А вот отзыв нашего читателя: ссылка
В некоторых случаях удаление не приводит к излечению от бородавок – они появляются вновь и вновь. Как поступать в таких случаях?
- Надо выявить причину снижения кожного иммунитета в данном месте. Вполне возможно, что этой причиной может быть избыточная потливость ног, ношение резиновой или тесной обуви, нарушение кровотока в конечностях, общие заболевания – диабет, ВИЧ и другие.
- Очаговая иммунная терапия. Врач проводит инъекции иммунных препаратов под кожу. Например, инъекции интерферона подкожно курсом 7 дней. Такие инъекции способствуют усилению иммунного ответа в коже и обратному развитию шипиц.
Еще один метод очаговой иммунотерапии – обработка кремами на основе Имиквимода (торговые названия – крем Алдара, Кераворт), обработка гелем Панавир или Эпиген-спреем. - Общая иммунная терапия. Назначается редко, при упорном течении болезни, при множественных шипицах на обеих конечностях. Можно использовать иммунные препараты: Аллокин-альфа, Изопринозин.
Внимание: нетрадиционные методы лечения неэффективны или малоэффективны. Для быстрого излечения дерматологи рекомендуют удаление.
Профилактика - основа основ
- Ношение свободной обуви.
- Лечение чрезмерной потливости ступней.
- Обработка травм, царапин и порезов стоп.
- Здоровый образ жизни и укрепление иммунитета - это предупреждение вирусных болезней, в том числе и вируса ВПЧ. Подробный материал про то, как укрепить иммунитет - здесь
- какие бывают виды бородавок
- как безболезненно удалить шипицу на стопе, особенно ребенку?
- современный способ радикального удаления бородавок
Пяточная шпора - патологический процесс в мягких тканях (фасциях) пятки, вызванный различными причинами.
Как правило, болезнь характеризуется стойкими симптомами: острой болью и наличием костного шипа в районе пятки.
Как определить пяточную шпору самостоятельно и отличить ее от мозоли, а также об основных способах диагностики и лечения расскажем в статье.
Как выглядит пяточная шпора: фото?

Глядя на фото пяточной шпоры на ногах, становится понятно, что внешний вид пораженной пятки зависит от запущенности заболевания.
На фото пяточной шпоры на пятке в начальной стадии, изображена нормальная стопа с маленьким белым пятнышком в центре. Это и есть пяточная шпора или шип.
По мере развития болезни шип разрастается, увеличивается в размерах и может достигать в диаметре 0,5-2 см. Длина нароста на поздних стадиях может быть более 2-х см.
Обычно при большой шпоре вокруг нее можно различить ороговевшие участки кожи и признаки воспаления: покраснение или синюшность пятки.
Где находится пяточная шпора? В большинстве случаев (90%) шип располагается в центре пятки, и только в некоторых случаях сбоку. Нарост имеет форму шипа или клина, реже - крючкообразную форму.
Стоит отметить, что пяточный шип на поверхности пятки составляет примерно 30-50% от всего костно-солевого нароста, значительная часть шпоры находится в соединительных тканях пятки.
Пяточная шпора: анатомия стоп и развитие болезни

Рассматривая анатомическое строение стопы можно увидеть, что пяточная фасция выполняет очень важную функцию - удержание и формирование свода ступни. В процессе ходьбы фасции пятки и сухожилия подвергаются огромным нагрузкам, особенно у полных людей.
Вследствие неправильного обмена веществ, вызванного самыми разнообразными причинами, внутри фасции образуются кристаллики солей, которые повреждают фасции. В большинстве случаев такие микротравмы заживают быстро без специального лечения.
Учитывая высокие регенеративные способности соединительных тканей пятки, закономерно возникает вопрос: от чего появляется пяточная шпора?
Дело в том, что когда микротравм становится очень много, начинается неинфекционное воспаление. Соединительные ткани уплотняются, усиливается отложение солей. Костная ткань разрастается, формируя костно-солевые наросты (остеофиты).
Если пяточная шпора, симптомы которой проявляются сразу, не лечится, то воспаленный участок фасции пропитывается солями и нарост быстро растет в длину и ширину.
На данном этапе возможно присоединение инфекции и воспаление костной ткани, а учитывая постоянные микротравмы фасции при нагрузках можно говорить о том, что плантарный фасциит является быстро прогрессирующей болезнью.
Именно поэтому необходимо внимательно осматривать ступни на предмет возникновения шипов, а также своевременно удалять мозоли и ходить в разгружающих ортопедическим подпяточниках.

Причины и признаки пяточной шпоры

Чтобы знать, как распознать пяточную шпору на начальной стадии, необходимо ознакомится с причинами ее появления.
Медицина выделяет следующие причины воспаления пяточной фасции:
- Плоскостопие и другие деформации стопы. Нарост образуется вследствие чрезмерной нагрузки на пятку. В этом случае необходимо обязательно носить супинаторы Strutz и/или ортопедические стельки, разгружающие ступни ног и оберегающие пятку от ударного воздействия.
- Травмы пяточной кости. Обычно травмы возникают при прыжке с большой высоты, механических ударах.
- Заболевания суставов: артрит, артроз, ревматизм, растяжение связок и пр.
- Длительное воздействие повышенной нагрузки на ступни. Данная причина касается людей, чья работа связана со стоянием на ногах или ходьбой, женщин, носящих туфли на каблуках, спортсменов, занимающихся тяжелыми видами спорта.
- Эндокринные болезни и нарушение обменных процессов.
- Плохое кровообращение в нижних конечностях.
- Инфекционные заболевания, влияющие на водно-солевой баланс.
- Избыточный вес, в т.ч. в период беременности.
У людей старше 40 лет риск развития плантарного фасциита связан с ухудшением циркуляции крови в конечностях и замедлением регенеративных процессов в тканях. Именно поэтому людям среднего и пожилого возраста необходимо уделять максимум внимания восстановлению фасции пятки.

Во время сна это поможет сделать вот такой страсбургский носок, фиксирующий ткани стопы в растянутом положении, что способствует заживлению микротравм.
Болевая симптоматика пяточной шпоры

После появления белого пятнышка-шипа, пяточная шпора (фото как выглядит можно посмотреть выше) вызывает сильную боль.
Пациенты с воспаленной фасцией характеризуют боль следующим образом:
- Болевые симптомы локализуются в центре пятки. На соседние ткани боль распространяется только в случае инфицирования костного шипа.
- Описывая характер боли, пациенты используют такие выражения "гвоздь в ноге", "острая дергающая боль", "булавка в пятке". Также люди отмечают появление покалывания, сверления, онемения или жжения в области пятки.
Наиболее часто больные говорят о появлении боли:
- утром сразу после первых шагов;
- в вечернее и ночное время;
- после физических нагрузок на стопы;
- постоянно в течение суток.
По тому, в какое время и как долго болит пяточная шпора можно судить о развитии заболевания. Как правило, утренняя боль появляется по причине микроразрывов фасции, которая сократилась за ночь.
Для уменьшения утренних болей нужно использовать страсбургский носок. Это приспособление фиксирует фасции в растянутом положении во время сна.
Боли в течение дня и вечером, а также возникающие после физической нагрузки свидетельствуют о повреждении соединительных тканей пятки во время движения.
Облегчить боли и снизить статическое и ударное воздействие можно используя подпяточники для пяточных шпор или ортопедические стельки.

Другие симптомы пяточной шпоры

Какие симптомы пяточной шпоры кроме боли могут проявляться?
Кроме болевых ощущений фасциит имеет следующие симптомы:
- изменение походки, у больного появляется хромата по причине невозможности наступать на пятку;
- появление ороговения тканей стопы;
- сухие мозоли, натоптыши;
- краснота, посинение или почернение фасции;
- пятка становится горячей.
Как только у вас появилась пяточная шпора, первые симптомы которой - боль и белые пятна, необходимо использовать специальный крем для рассасывания костно-солевого нароста.
В этом случае отлично помогут крема "Пяткашпор", в составе которых содержится медицинская желчь. Данное вещество способствует декальцинации и удалению нароста.

На начальной стадии заболевания крем "Пяткошпор Усиленный" поможет избавиться от пяточной шпоры без приема медикаментов. В дальнейшем рекомендуется применять для ухода за ступнями "Пяткошпор Обычный" или "Пяткошпор Профилактический".
Как отличить пяточную шпору от мозоли?

Очень часто люди не начинают своевременное лечение фасциита, думая, что это обычная мозоль. Как самому определить пяточную шпору и отличить ее от мозоли?
Костный шип отличается от мозоли следующими признаками:
- Сухая мозоль легко удаляется путем распаривания и обработкой пемзой или специальной пилочкой. Шип удалить таким образом невозможно.
- Мозоль не доставляет дискомфорта и боли, позволяя вести обычный образ жизни. Шпора болит и не позволяет наступить на пятку.
- Мозоль или натоптыш имеет большую площадь и характеризуется ороговением кожи. Костный нарост имеет более четкую локализацию.
- При пальпации мозоль ощущается только снаружи, тогда как пяточный шип можно нащупать внутри фасции.
Самостоятельная и профессиональная диагностика пяточной шпоры

Что делать, если осмотрев ступни ног, вы пришли к выводу, что у вас не обычная сухая мозоль, а пяточная шпора? В первую очередь необходимо обратиться к врачу для подтверждения диагноза и оценки запущенности болезни.
Обязательно узнайте, какой специалист лечит пяточную шпору в вашей поликлинике, и запишитесь на прием. Обычно лечением шпоры занимается врач-ортопед или хирург. При отсутствии этих специалистов можно обратиться к терапевту.
Врач ставит диагноз на основании следующих данных:
- Опрос пациента и сбор анамнеза. Ортопед уточняет периодичность, локализацию и характер болей, а также факторы, которые ее провоцируют.
- Визуальный осмотр и пальпация. Врач осматривает стопу, пальпирует пятку и определяет самый болезненный участок.
Данные анализов и исследований:
- общий анализ и биохимия крови;
- УЗИ плантарной фасции;
- рентгенография стопы.
По тому, как выглядит пяточная шпора на рентгеновском снимке, врач судит о развитии болезни и назначает лечение. Иногда для более точной оценки степени воспаления фасции назначается МРТ.
Признаки пяточной шпоры и лечение

После всесторонней диагностики пяточной шпоры ортопед назначает лечение. В 90% случаев фасциит удается победить без операции.
Стандартный курс лечения включает:
- использование противовоспалительных мазей;
- прием противовоспалительных таблеток;
- физиотерапевтические процедуры;
- ортопедические средства для разгрузки стопы.
Последний пункт особенно важен для безоперационного лечения пяточного шипа. Воздействие ударной нагрузки на пятку и травмирование фасции может снизить эффективность лечения.
И наоборот специальные стельки при шпорах помогут быстро избавиться от болезни и предотвратить повторное возникновение нароста.
Бородавку на теле не спутать с мозолью. Если на мягком кожном покрове появился узелок, его сложно принять за результат длительного трения. Другое дело — определение вида образования на стопе, поскольку кожа здесь более плотная, особенно на подошве. Мозоли и бородавки в этих местах — распространенное явление. И те и другие бывают очень похожи внешне. Прежде чем их выводить, нужно знать, как отличить бородавку от мозоли, иначе можно только навредить своему здоровью. 
Что такое бородавка
Виновник образования подошвенных плоских бородавок — вирус папилломы человека (ВПЧ). Он заразен, легко внедряется в микротрещинки, царапины, потертости:
- если ходить босиком в общественном бассейне, сауне,
- если надеть обувь или воспользоваться полотенцем больного человека,
- если ноги сильно потеют, перемерзают.
Одна или несколько из 170 форм ВПЧ есть почти у всех, но здоровый иммунитет сдерживает их развитие. При ослаблении защитных функций кожного покрова или всего организма патоген начинает активно действовать, усеивая сухие и влажные поверхности многоформными наростами.
Что такое мозоль
Наслоения ороговевших клеток эпителия на ступнях бывают в виде стержневых мозолей и натоптышей. Их различие состоит в том, что первые — скорее подкожные образования, поскольку большая их часть уходит в глубину. Вторые представляют собой поверхностное утолщение. Чаще мозоли образуются в результате механического повреждения стоп — длительного надавливания, трения.
Тесная, плохо вентилируемая, жесткая обувь вызывает обильное потоотделение, в результате чего натирается размягченная кожа на пальце ноги, между пальцами, на пятке, боковых ребрах. Высокий каблук переносит вес тела только на передний отдел стопы, обувь на ровной подошве провоцирует опускание свода, что приводит к утолщению кожи в этих местах.
Наколы, занозы способствуют глубокому проникновению инфекции. Организм пытается зарастить возникшие полости, выдавить наружу инородное тело и бактерии, окутывая их роговыми слоями. Такой же процесс происходит в случае внедрения герпесвируса, грибка в глубокие слои кожи. 
Предрасполагающими факторами выступают:
- сахарный диабет и другие нарушения обмена веществ,
- нехватка витаминов, вызывающая растрескивание подошв,
- излишний вес, усиливающий давление на стопы и выделение пота,
- плоскостопие, артритно-артрозная деформация ступней, изменяющая постановку ног и распределение нагрузки,
- занятия активными видами спорта, при которых стопы испытывают максимальную нагрузку.
Сравнительная характеристика новообразований
Распознают мозоли (натоптыши) и бородавки по характерному строению и симптомам.
Натоптыш — поверхностный, более мягкий и однородный, болезненный при надавливании. Он находится близко к капиллярам. Стержневая мозоль — сухая, ороговевшая, не нуждается в кровоснабжении, надавливание пальцем не вызывает боли. Ее форма напоминает плоский гриб на ножке, уходящей вглубь кожи. Бородавка-папиллома — это живая ткань, подпитываемая капиллярами и реагирующая болью на раздражение.
Еще одно отличие — мозоль формируется только в месте прикладывания усилия. Шипицы разрастаются на здоровые участки кожи. Попадание их чешуек с вирусом на чистые ткани вызывает рост таких же бородавок.

Способы дифференциации
В домашних условиях можно визуально распознать уплотнения на стопах. Для этого нужно размягчить подошву в теплой ванночке с пищевой содой (1 чайная ложка на каждый стакан воды). Через 20 минут обтереть разовой салфеткой, чтобы подстраховаться от распространения ВПЧ.
Визуальный осмотр проводят в хорошо освещенном месте. Если наблюдается образование в виде приподнятых лохматящихся краев и вогнутой середины с группой темных точек — это бородавка, в центре которой проступают окончания кровяных капилляров.
Отличить обычный натоптыш легко по плоскому участку толстой кожи желтоватого цвета. Присутствие на нем одиночной темной точки свидетельствует о том, что в глубину уходит длинный корень, и это стержневая мозоль.
" alt="">
Нужно учитывать, что неопытным взглядом тяжело точно определить бородавка или мозоль выросла на ступне. Сложно предвидеть результат самостоятельного лечения. Особенно капризны шипицы. Неполное удаление корня порой вызывает воспаление, и с большой вероятностью образование отрастет до прежнего размера. Для идентификации и удаления стержневой мозоли и бородавки лучше обратиться к дерматологу.
Читайте также:


