Как удаляют шпоры на ногах азотом
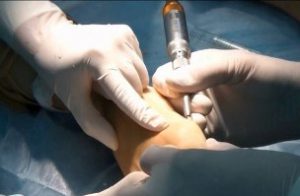
Плантарный фасциит начинают лечить консервативными методами — медикаментозным, ортопедическим и физиотерапевтическим. Но если испробованные способы не приносят желаемого результата, бывает, что прибегают к хирургической операции по удалению пяточной шпоры.
Можно ли удалить пяточную шпору хирургическим путём и какие виды операций применяются в настоящее время? В каких случаях показано оперативное вмешательство? Насколько эффективна операция по удалению пяточной шпоры? В статье постараемся ответить на эти вопросы.
Показания к операции
Лечение пяточной шпоры консервативными способами эффективно в большинстве случаев. Обычно у больных симптомы плантарного фасциита проходят через полгода, максимум год. Но у некоторых пациентов терапия не даёт положительного результата. И вот в таких случаях человек решается лечь на операционный стол.
Показания к операции по удалению пяточной шпоры, следующие:
- симптомы пяточной шпоры не проходят на протяжении 12 месяцев;
- больной продолжает испытывать боль и физический дискомфорт;
- пяточная шпора значительно снижает физическую активность;
- человек лишён нормального образа жизни;
- заболевание препятствует профессиональной деятельности.
Перед оперативным вмешательством учитывается возраст человека, сопутствующие заболевания, влияние наркоза. С осторожностью прибегают к операции пациентов с сахарным диабетом. Пожилым людям операция не рекомендована из-за риска последствий наркоза. Вдобавок в преклонном возрасте восстановительные способности организма могут быть неадекватными.
Виды операций при пяточной шпоре и методы их проведения
Осуществляют хирургическое удаление пяточной шпоры тремя способами:
- традиционная открытая операция по удалению пяточной шпоры;
- эндоскопическая хирургическая операция;
- рассечение подошвенной фасции под контролем рентгена.
Выбор метода определяет врач после тщательного обследования. В настоящее время популярны две миниинвазивные методики операции — эндоскопическая и под контролем рентгена. Их основное достоинство — быстрое восстановление в послеоперационном периоде. Большая часть прооперированных людей выписывается из больницы через 2–3 дня после удаления шпоры.
Это устаревший метод, который врачи могут применить в любом технически неоснащенном хирургическом отделении. Цель оперативного вмешательства — высвободить фасцию. Такая операция по удалению пяточной шпоры связана с риском. Её делают под наркозом.
Этапы традиционного оперативного вмешательства:
- сначала хирург обрабатывает операционное поле;
- затем рассекает скальпелем ткани большим надрезом на подошве;
- обнажив плантарную фасцию, врач удаляет с неё кальцификаты;
- для исключения сдавливания нерва доктор его высвобождает рассечением приводящей мышцы пятого пальца стопы;
- вставляет дренаж;
- зашивает рану.
Несколько дней пациенту делают перевязку с обработкой раны антисептиками и антибиотиками. После рассасывания инфильтрата дренаж убирают.
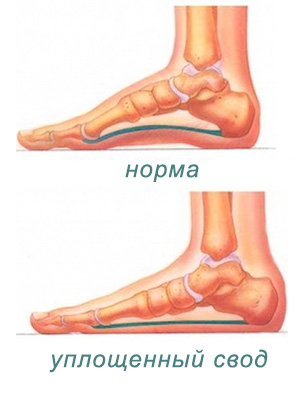
На следующем этапе на стопу накладывают гипс на 2 недели. Под контролем врача реабилитолога пациент начинает ходить через 3 недели. Для окончательного восстановления стопы требуется 1,5–2 месяца — в этом большой недостаток метода. Эффективность операции 90%, но существует риск появления осложнений, таких как опущение свода стопы из-за изменения её структурной поддержки, повреждение нервной системы, занесение инфекций. В настоящее время открытая операция редко применяется.
Впервые этот метод лечения плантарного фасциита был применён относительно недавно. Удаление пяточной шпоры эндоскопическим хирургическим путём проводится под проводниковой анестезией. Суть операции — фасциотомия с последующим удалением костного нароста. Такая методика устраняет напряжение подошвенного апоневроза, снимает боль.
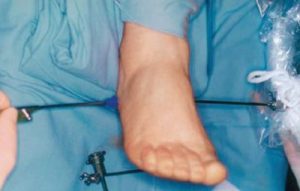
Оперативное лечение проводится через два небольших разреза. Сначала на медиальной поверхности пяточной области делают разрез около 5 мм. Через него вводят эндоскопический троакар и канюлю до противоположного латерального края пятки, где делают такое же небольшое выходное отверстие. Сразу после удаления канюли в медиальный разрез вводят эндоскопическую камеру. В противоположный латеральный край пятки вводят скальпель, которым рассекают фасцию. Изображение операционного поля передаётся на экран монитора, с помощью которого хирург может проследить за ходом операции.
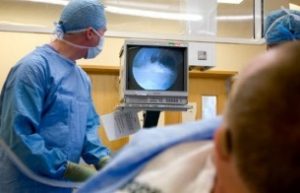
Эндоскопический метод облегчает хирургу проведение операции при пяточной шпоре, а пациенту он даёт следующие преимущества.
- Быстрое снятие симптомов пяточной шпоры.
- Щадящий метод оперативного вмешательства.
- Быстрое заживление рубцов.
- Короткий реабилитационный период.
- Быстрая мобилизация прооперированного больного.
После оперативного вмешательства в области стопы на месте раны некоторое время сохраняются боли. Для полного восстановления физической активности пациент должен соблюдать рекомендации врача.
Ещё один метод хирургического лечения пяточной шпоры — миниинвазивное рассечение плантарной фасции под контролем рентгена.
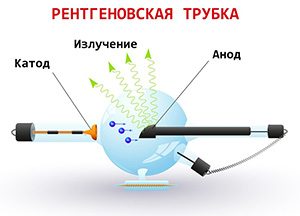
Операция проводится следующим образом.
- Пациент находится на операционном столе лёжа на животе с опущенной стопой. Перед оперативным вмешательством врач под контролем рентгена определяет локализацию пяточной шпоры. Подвижная рентгеновская трубка находит точное расположение пяточной шпоры на пятке. Врач с помощью канюли отмечает расположение шпоры.
- Операцию выполняют под местной анестезией. Для этого в место прикрепления подошвенной фасции к пяточной кости вводится анестетик, который вдобавок препятствует кровотечению.
- В отличие от эндоскопического метода, при этой операции делают только один разрез длиной 3 мм. Под рентген контролем специальным скальпелем с трёхгранной заточкой производят разрез фасции у места прикрепления к пяточной кости. Рассечение проводят в момент разгибания стопы и большого пальца, когда плантарная фасция максимально натягивается. Операцию делают без жгута. Рентгеновский аппарат во время операции периодически делает снимки.
![]()
На следующем этапе через этот же разрез вводят специальную фрезу с боковой заточкой. С её помощью спиливают костный вырост с пяточной кости. Эта манипуляция также проводится под рентгенологическим контролем.- После того как врач с помощью рентгена убедился в том, что пяточная шпора удалена, рану промывают раствором антисептика и накладывают один шов.
Таким образом, операция избавляет человека от самой пяточной шпоры. Преимущество эндоскопической методики — минимальная травматизация мягких тканей. Это значительно сокращает сроки восстановления пациента.
Реабилитационный период
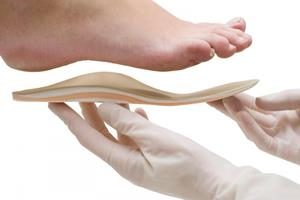
Продолжительность восстановительного периода после оперативного вмешательства у разных пациентов отличается из-за индивидуального порога болевой чувствительности. Поэтому реабилитация продолжается от 2 дней до 2 недель. Послеоперационные швы удаляют через 1 неделю. Врач устанавливает щадящий режим физической нагрузки вплоть до заживления раны.
После операции пациент должен заказать и применять индивидуальные ортопедические стельки. Это уменьшит боли в раннем восстановительном периоде. В последующем стельки используются всю жизнь для коррекции ступни. Ортопедические средства правильно распределяют нагрузку на стопу, снижают риск развития плоскостопия и осложнений после операции.
Осложнения и последствия
Положительные краткосрочные результаты после оперативного лечения пяточной шпоры отмечаются у 70–90% пациентов. У остальных людей в отдалённой перспективе наблюдаются послеоперационные осложнения.
Наиболее частые осложнения:
- рецидив болевого синдрома стопы;
- инфицирование послеоперационной раны чаще наблюдается у больных сахарным диабетом;
- высокий риск повреждения нервных волокон, что приводит к нарушению чувствительности и движения ступни;
- образование послеоперационной невриномы;
- опущение продольного свода стопы, что ведёт к прогрессированию плоскостопия;
- усталостный перелом стопы в результате синдрома бокового столба;
- последствия наркоза.
Фасциотомия уплощает продольный свод стопы. А это приводит к прогрессированию заболевания и развитию вторичных проблем. Для предупреждения осложнений рекомендуется ношение ортопедических стелек.
Операция в ближайшем периоде быстро купирует болевой синдром, но в отдалённом периоде около половины пациентов недовольны её результатами. Дело в том, что операция лишь устраняет последствие плантарного фасциита, а причина заболевания остаётся.
Исходя из вышесказанного, расставим акценты на главные мысли. К оперативному вмешательству при пяточной шпоре прибегают, когда все консервативные способы лечения не дали положительного результата. Имеется 3 вида операций удаления пяточной шпоры, но популярны миниинвазивные методы под эндоскопическим и рентгеновским контролем. Хотя операция быстро купирует болевой синдром, причины заболевания она не устраняет. В отдалённом будущем может развиться рецидив болезни и послеоперационные осложнения. Для предупреждения последствий операции рекомендуется постоянно носить ортопедические стельки.
В районе пяточной кости жёсткая соединительная ткань начинает увеличиваться в объёме за счёт формирования новообразования в форме клина или шипа.
Изначально оно причиняет неудобства только при ходьбе или во время интенсивных физических нагрузок, однако со временем начинает беспокоить поражённого даже если нога находится в состоянии покоя. Пяточная шпора – патология, которая требует лечения, так как с течением времени она прогрессирует всё сильнее.
Что представляет собой пяточная шпора, почему она появляется
Новообразование, которое называется шпорой пятки – это разросшаяся и воспалённая соединительная ткань в области крепления ахиллесова сухожилия, или в зоне бугра со стороны подошвы стопы. Ещё одно название патологии – пяточный фасциит.
- Что представляет собой пяточная шпора, почему она появляется
- Как проявляется шпора пятки, почему она опасна
- Диагностика и лечение: как бороться с недугом
- Техники лечения и удаления пяточной шпоры
- Удаление шпоры в пятке: виды операций
- Как производится классическая операция
- Удаление шпоры с помощью эндоскопа
- Миниинвазивная методика с рентген-контролем
- Как проходит восстановление после операции
Если рассматривать его общую распространённость, среди всех болезней костно-мышечной системы пяточные шпоры диагностируются примерно в 10% случаев. Возрастная категория поражённых – люди старше 40 лет, большей частью женщины. Хотя, при наличии провоцирующих факторов, фасциит поражает и более молодых людей.
Появление пяточной шпоры непосредственно связано с функционированием фасции в пятке – фиброзной ткани высокой плотности, которая простирается слоем вдоль подошвы ступни. Фасция является связкой, соединяющей пяточную кость и плюсневые кости. На ней лежит нагрузка продольного свода стопы.
Наиболее распространённой причиной формирования шпоры является наличие постоянных, длительных и интенсивных нагрузок на пяточную фасцию. Во время ходьбы на эту область ступни приходится нагрузка веса всего тела. Таким образом, воспалительный процесс фасции образуется практически у каждого четвёртого человека в старости.
Факторами, провоцирующими появление патологии, медики считают травмы пятки и стопы, например, переломы и ушибы.
Более общими причинами формирования пяточной шпоры, называют болезни кровообращения, нарушения в обмене веществ, наличие сахарного диабета и избыточного веса, заболевания соединительной ткани, подагру.
Образ жизни человека накладывает отпечаток на его походку, непосредственным образом влияя на распределение нагрузки на стопу. Так, например, ношение высоких каблуков, изнурительные физические тренировки, а также наличие продольного плоскостопия могут привести к развитию заболевания.
Как проявляется шпора пятки, почему она опасна
- боль в пятке после пробуждения: по мере того, как человек расходится, неприятные чувства уменьшаются, однако к вечеру возникают с прежней силой;
- формирование кальциевых соединений вокруг шпоры;
- изменение походки, появление хромоты.
Изначально боль в пятке беспокоит человека во время бега или ходьбы. Чем дальше прогрессирует болезнь, тем сильнее проявляется боль и дискомфорт. Со временем даже незначительная нагрузка на пятку отзывается выраженными болевыми ощущениями в ней. Боль имеет жгучий резкий характер и напоминает ощущение, как будто в пятку впился гвоздь. При этом сила болевого синдрома не зависит от размеров шпоры, а только от её расположения – чем ближе шпора к нервным окончаниям, тем хуже ощущения пациента.
Следует отметить, что внешне болезнь практически никак себя не проявляет. Она не представляет весомой угрозы для жизни поражённого, но доставляет ему немало дискомфорта, так как из-за её существования процесс ходьбы постоянно сопровождается сильной болью.
Диагностика и лечение: как бороться с недугом
Уже по наличию характерных жалоб у пациента, доктор во время предварительного опроса может заподозрить у него формирование шпоры. Проведя осмотр, врач оценивает наличие и степень плоскостопия, а также то, насколько стопа ограничена в движении.
Чтобы убедиться в правильности предварительного диагноза, пациенту необходимо будет пройти несколько обследований – в первую очередь, это рентгенография стопы.
Снимок даёт возможность оценить расположение и размер образования, а также сделать вывод о степени его запущенности. В некоторых случаях доктор может направить больного на проведение МРТ.
Что делать, если обнаружена пяточная шпора? Медицина сегодня предлагает различные методы лечения этого недуга – консервативные и инвазивные. Для лечения может назначаться ношение специальных стелек и супинаторов, применение ортезов или брейсов, иммобилизация конечности, уменьшение физической нагрузки на ступню, физиотерапевтическое лечение, назначение наружных местных препаратов в виде кремов и мазей, местные инъекции глюкокортикоидов, удаление пяточной шпоры.
Техники лечения и удаления пяточной шпоры
- рентгенотерапия;
- ультразвуковое воздействие;
- лазерный метод;
- лечение ударно-волновой терапией.
Все эти способы, по сути, не избавляют человека от шпоры, а только помогают избавиться от болевых ощущений, нормализовать процесс восстановления тканей, уменьшить отёк, но сам нарост они не удаляют.
Рентгенотерапия подразумевает направленное локальное воздействие рентгеновского излучения на поражённый участок. Её назначают в самых крайних случаях, когда любой другой метод терапии не даёт результатов. В результате действия Х-лучей, в тканях блокируются болевые рецепторы, и пациент чувствует облегчение.
Ультразвук действует по схожему принципу – терапия, осуществляемая курсами, даёт возможность избавиться от отёчности и воспаления, а также раздробить отложения солей. Процедура имеет некоторые противопоказания – период беременности, тромбофлебит вен конечностей, нарушения в работе сердца и нервной системы.
Применение лазера против пяточной шпоры – современный способ помочь поражённому человеку жить полноценной жизнью. Методика не предполагает удаления нароста, но позволяет избавиться от проявлений болезни.
Ударно-волновая терапия – щадящий способ воздействия на новообразование. Ударные звуковые волны, на применении которых строится метод лечения, воздействуют на болевые нервные рецепторы и блокируют их чувствительность.
Удаление шпоры в пятке: виды операций
Удаление подразумевает физическое изъятие нароста из тканей, где его присутствие формирует характерные для болезни симптомы. Это единственный способ избавиться от образования, которое локализуется в тканевых слоях пяточной зоны.
Назначение операции возможно только если до этого к пациенту применялись основные консервативные способы лечения, и они не дали положительного результата в течение 4-6 месяцев.
Согласно данным статистики, операции такого типа проходят успешно в 95% всех случаев. Безусловное преимущество этого типа лечения – короткий период восстановления, если учитывать, что удаление шпоры хирургическим путём в любом случае подразумевает некоторую степень вмешательства в ткани.
В зависимости от того, каким образом осуществляется проникновение инструментов в пятку, различают:
- классические или открытые операции;
- эндоскопические;
- миниинвазивные под контролем рентгена.
Как производится классическая операция
Классическая открытая операция может производиться в любом хирургическом отделении – в клинике, больнице или специализированном медицинском учреждении. В любом случае, её осуществляют только в условиях стационара.
Проведение открытой операции возможно только с применением местного обезболивания, в некоторых случаях – общего наркоза. В процессе, хирург проделывает надрез кожи в области ахиллесова сухожилия или пяточной кости, через который извлекает новообразование. Послеоперационная реабилитация может занять до 2-4 месяцев.
Удаление шпоры с помощью эндоскопа
Эндоскопическая фасциотомия впервые была выполнена в 1991 году, и с тех пор считается наиболее предпочтительным способом удаления пяточного фасциита.
Эндоскопические операции обычно не требуют проделывания больших надрезов. Введение хирургических инструментов для удаления шпоры производится с помощью эндоскопа – длинной и гибкой полой трубки, оснащённой специальной оптикой. Чтобы ввести эндоскоп в оперируемую зону, достаточно проделать два-три прокола длиной менее сантиметра.
Операция осуществляется под проводниковой анестезией, с установкой сдавливающего жгута под голенью. На медиальной поверхности пяточной области производится надрез длиной в 5 миллиметров – он располагается примерно в сантиметре дистальнее области крепления апоневроза.
Эндоскопический троакар и канюля вставляются поверхностно по отношению к расположению шпоры, до противоположного края области пятки – там находится выходное отверстие. Далее хирург удаляет канюлю и вставляет эндоскопическую камеру в медиальное отверстие, а ретроградно режущий скальпель – в латеральный портал. Скальпелем производится рассечение. Весь процесс осуществляется под контролем камеры эндоскопа – она выводит на монитор аппарата картинку того, что происходит в операционном поле.
Миниинвазивная методика с рентген-контролем
- Почему нельзя самостоятельно садиться на диету
- 21 совет, как не купить несвежий продукт
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Для осуществления миниинвазивной операции понадобится всего один надрез длиной до 3 миллиметров. Через отверстие вводится трёхгранно заточенный скальпель – он отсекает фасцию в месте крепления её к пяточной кости. Сама шпора удаляется фрезой, которая вставляется в этот же прокол.
Процесс практически не причиняет травмы оперируемому – уже через 2-3 дня он может встать на ноги. Кроме того, отсутствует необходимость накладывать гипс во время реабилитации.
Рентгеновское оборудование в этом случае применяется для контроля проведения операции – оно выполняет роль, аналогичную камере эндоскопа при эндоскопической хирургии.
Как проходит восстановление после операции
Из-за того, что каждый человек обладает индивидуальным уровнем болевого порога, длительность реабилитации может отличаться в каждом конкретном случае. Также она зависит от того, каким способом производилось хирургическое вмешательство.
Так, послеоперационный период восстановления может продолжаться от 2 дней до 2 месяцев. Если операция осуществлялась миниинвазивным или эндоскопическим способом, наложение гипса после неё не требуется, а уже через несколько дней человек может понемногу нагружать ногу ходьбой.
Если же удаление шпоры происходило открытой методикой, после завершения операции на поражённую ногу необходимо наложить гипс. Восстанавливаться после такого вмешательства больной может в течение 2-4 месяцев.
Всё время до полного выздоровления необходимо ограничивать нагрузки на больную ногу. После операции рекомендуется ношение специальных ортопедических стелек, особенно это актуально для пациентов с плоскостопием.
Отзывы людей с диагностированными пяточными шпорами говорят о том, что хирургическое удаление – единственный гарантированно эффективный способ избавиться от боли и дискомфорта, в отличие от консервативной терапии или физотерапевтических методов воздействия, которые не всегда способны облегчить состояние больного. Если операция проводится эндоскопическим или миниинвазивным способом, человек достаточно быстро сможет восстановиться и начать жить полноценной жизнью, без болевых ощущений и отёка в области пятки.
Каждый человек хотя бы раз в жизни натирал мозоли. Эти неприятные кожные новообразования приносят боль и дискомфорт, мешают жить активной жизнью, но при своевременном лечении не опасны. В запущенных стадиях рекомендуется проводить удаление мозолей жидким азотом.

Какие виды мозолей удаляют азотом
Появление мозолей – это нормальный процесс, который происходит при длительном сжатии и трении кожи. Их функция – защита глубоких слоев эпидермиса. Существует несколько стадий развития наростов:
- Мокрые мозоли появляются при механическом повреждении. Представляет собой волдырь, наполненный прозрачной жидкостью – экссудатом, при повреждении кровеносного сосуда рядом с новообразованием возможно окрашивание волдыря в багровый, красный цвет. Легко поддается лечению в домашних условиях и не требуют прижигания азотом.
- Сухая мозоль – участок загрубелой дермы, который часто подвергался агрессивному механическому воздействию. Часто появляется на месте не долеченного волдыря. Можно удалить самостоятельно.
- Стержневая мозоль появляется, если не уделить внимания устранению сухой мозоли. Корень новообразования прорастает в глубокие слои эпидермиса, может задевать нервные окончания, из-за чего ощущается сильная боль. Для лечения рекомендуется обратиться к специалисту, самостоятельно избавиться от такого нароста проблематично. Чаще всего назначается удаление стержневой мозоли жидким азотом.
- Кроме мозолей, прижигание азотом проводится и для натоптышей, как со стержнем, так и без него. Но все же лучше лечить все появившиеся наросты своевременно, прежде чем понадобится врачебная помощь.

Преимущества и недостатки процедуры
Проводить лечение мозолей азотом рекомендуется только после консультации врача. Этот способ удаления кожных наростов получил такую популярность благодаря ряду преимуществ:
- Безболезненность. Во время процедуры ощущается легкий дискомфорт из-за воздействия холода, нет необходимости проводить анестезию;
- Быстрота. Сеанс длится от 30 секунд до 2 минут;
- Отсутствие травмирующего фактора. Под воздействием холода близлежащие сосуды запечатываются, нет необходимости накладывать швы;
- Невозможность инфицирования при проведении криодеструкции. Отторжение мертвых тканей начинается через несколько дней после манипуляций, а через 2 недели корочка отваливается, и под ней оказывается новый гладкий эпидермис.
- Удаление мозолей азотом не имеет противопоказаний по возрасту, ее можно проводить как взрослым, так и детям.
Из недостатков метода можно назвать только неприятные ощущения при заживлении, непереносимость воздействия низких температур (встречается очень редко).
Единственным серьезным противопоказанием является выведение мозолей на одном обширном участке кожи, при котором они сливаются в одно крупное образование. В этом случае прижигать нарост не рекомендуется, потому как рана будет долго затягиваться.
Цена на удаление азотом мозолей и натоптышей может варьироваться в зависимости от региона и клиники, где вы собираетесь проводить криодеструкцию. В среднем стоимость процедуры составляет 1000-1500 рублей.
Как проходит процедура
Криодеструкция мозолей проводится только в медицинских учреждениях под наблюдением врача дерматолога. Он же осматривает пациента и решает можно ли прижечь нарост азотом. Если противопоказаний нет, то назначается время сеанса.
Жидкий азот воздействует на эпидермис, замораживая его и вызывая некроз больной кожи, близлежащие здоровые ткани практически не затрагиваются, поэтому риск их повреждения минимален. После криотерапии на этом месте новые наросты не возникают.
Сам азот не имеет запаха и цвета и выглядит как прозрачная жидкость. Длительность сеанса составляет 30-120 секунд. Процедура проводится специальным аппаратом, наконечник которого подбирается в соответствии с размером мозольного тела. Врач плотно прижимает аппликатор, по которому подается азот. Под его воздействием в обрабатываемых тканях нарушается кровообращение, а внутриклеточная жидкость кристаллизуется. В течение 10-14 дней отмирают поврежденные клетки, а на их месте появляется новая гладкая кожа.
Процесс заживления
Само удаление мозолей азотом длится всего несколько минут, но сам процесс заживления занимает около двух недель. В этот период происходит следующее:
- Сразу после проведения манипуляций обработанный участок бледнеет, на месте мозоли образуется водный пузырь. Происходит отмирание клеток тела мозоли и их отторжение.
- Спустя несколько дней, когда волдырь высохнет, он затягивается плотной коркой, под которой образуется новый мягкий слой эпидермиса.
- Последний этап – это когда корочка отваливается, а под ней ранка уже полностью затянулась кожей.

Правила ухода после операции
Необходимо придерживаться рекомендаций специалистов после удаления кожного образования азотом, чтобы не занести инфекцию и ускорить заживление:
- Обязательно соблюдайте гигиену ног;
- Используйте ранозаживляющие средства, которые выпишет врач;
- Заклейте обработанное место пластырем, чтобы не допустить агрессивного механического воздействия.
Ни в коем случае не прокалывайте пузырь и не сдирайте корку, это может спровоцировать появления воспаления или оставить шрам.
Отзывы о процедуре
Встречаются различные отзывы об удалении мозолей жидким азотом. Но в большинстве случаев пациенты довольны проведенной процедурой, она помогает им вернуться к нормальной жизни.
Люблю красивую обувь и высокие каблуки. Но они не всегда оказываются удобными. Последние несколько лет стала замечать, что на ногах стали часто появляться участки с толстой и сухой кожей – натоптыши. Я пробовала ходить на педикюр, но эффекта хватало ненадолго, поэтому наконец-то решилась на удаление натоптышей жидким азотом. Никогда бы не подумала, что криодеструкция поможет решить мою проблему! Процедура быстрая, но не очень приятная. Во время заживления пришлось клеить пластырь и наносить заживляющие средства. Через 12 дней кожа на ножках была идеальной: ни шрамов, ни сухости – никаких следов мозолей и натоптышей. Затем, по совету врача, пришлось пересмотреть всю свою обувь, но после устранения болячек прошло уже больше года, а кожа по-прежнему выглядит идеальной!
Часто на стопах и на пальцах ног появлялись мелкие и неприятные мозоли, они меня особо не беспокоили, пока я не увидела, как выглядят мои стопы, зрелище было не для слабонервных! По 3-5 мозолей на каждой ноге. Попробовав избавиться от них дома (а у меня ничего не вышло), решила обратиться к врачу. Дерматолог посоветовал мне пройти сеанс криодеструкции, потому как мозоли далеко друг от друга и небольшого размера. Стоимость в клинике, где делала я, была около 700 рублей за одну процедуру. Я решила попробовать избавиться хотя бы от одной мозоли. Понравилось то, что само удаление сухих мозолей жидким азотом длится считанные минуты, но ощущения были достаточно неприятными, хотя тоже длились совсем недолго. Спустя 14 дней я не увидела и следа от болячки, тогда решила вывести и все остальные. Эффект очень понравился, единственное, одну самую большую мозоль пришлось убирать дважды, врач сказал, что стержень мозолистого тела пророс слишком глубоко, потому одного сеанса оказалось недостаточно.
Илона, 37 лет, Воронеж
Многие клиники предлагают удаление мозолей жидким азотом. Это современный и доступный способ лечения застарелых натоптышей и омозолелостей. Основным преимуществом такой методики является практически полное отсутствие противопоказаний, а также относительная безболезненность. Но не рекомендуется проводить его для устранения обширных участков огрубевшей кожи. Сама процедура должна проводиться только в медицинском учреждении и врачом дерматологом.
Читайте также: