Кинезиотейпирование при хондромаляции надколенника

Кинезиологическое тейпирование связок коленного сустава – метод, который помогает при различных патологиях колена. Кинезиотейпирование показано и спортсменам, и людям, далеким от спорта, вне зависимости от их веса и возраста. Оно представляет собой прикрепление на кожу специальных клейких лент (тейпов) по определенным схемам для достижения лечебного эффекта. Тейпы изготавливаются из натурального хлопка и не содержат латекса, но при этом способны растягиваться на 200%.
Эффекты использования тейпов
Тейпирование колена при растяжении связок – это современный метод физиотерапии. Эффективность применение тейпирования при различных патологиях доказана опытным путем. Врачи во многих странах активно используют тейпы для восстановления подвижности пациентов. Кинезио ленты универсальны и незаменимы при лечении болезней суставов и мышц.

Они оказывают следующие эффекты:
- обезболивают нужную область (в т.ч. и при разрыве связок);
- улучшают кровообращение и качество лимфотока;
- способствуют ускорению обменных процессов в тканях;
- купируют и предупреждают воспаления;
- ограничивают амплитуду движения поврежденной области;
- оказывают эффект легкого массажа, благодаря чему мышечные волокна приходят в тонус.
В составе кинезиологических эластичных бинтов нет активных веществ, которые могут вступить в химическую реакцию с другими соединениями в организме. Благодаря этому при наклеивании kinesio тейпа можно принимать стандартные лекарственные препараты. Кинезиотейп оказывает локальное действие. Это дает возможность максимально правильно отследить эффективность его применения. Если использование пластыря не способствует улучшению состояния, необходимо удостовериться в правильности наложения повязок.
Тейпы марки BBTape изготавливаются из натуральных материалов. Они не вызывают аллергию, легко наклеиваются и безболезненно снимаются. Такие кинезиотейпы можно применять и детям, и пожилым людям. Существует несколько разновидностей тейпов BBTape, которые рекомендуется использовать для лечения колен.
| НАЗВАНИЕ | ОСОБЕННОСТИ |
| BBTape Max с усиленным клеем | Кинезиотейпы разработаны специально для профессиональных спортсменов, могут выдерживать существенные нагрузки и не требуют замены в течение 7 дней. |
| BBTape Lite с мягким клеем | Тейпы разработаны для людей с чувствительной кожей и часто применяются у маленьких детей и в косметологии для тейпирования лица и шеи. |
| BBTape Ice | Эти тейпы имеют шелковую основу, благодаря чему не ощущаются при длительном ношении и вызывают легкое чувство прохлады. |
Когда необходим тейпинг коленных суставов
Kinesio тейпы наклеиваются на колено в самых различных случаях. Они необходимы для профилактики повторного травматизма, если были зафиксированы хронические или усталостные травмы. Спортсмены накладывают кинезиотейпы на коленные суставы перед соревнованиями, поскольку повышенная нагрузка может спровоцировать хроническую травму.

Кинезио ленты используются в период реконвалесценции при травмах и всевозможных заболеваниях, которые сопровождаются патологическими повреждениями колена. К таким заболеваниям можно отнести артроз, подагру, ревматоидный артрит и т.д. Перед первой процедурой следует обратиться к врачу, т.к. при некоторых болезнях коленного сустава тейпирование малоэффективно.
Классические правила использования тейпов
При покупке тейпа нужно проверить целостность упаковки, а также изучить состав ленты. Для лечения любых суставных патологий нужно использовать тейпы из качественных материалов, т.к. только они смогут обеспечить нужный лечебный эффект. Некачественные ленты кинезио будут плохо крепиться и могут быстро отклеиться. Перед процедурой кожу в месте нанесения тейпа следует обезжирить. Также этот участок кожного покрова нужно тщательно пальпировать.
Кинезиологический эластичный пластырь обычно клеится вдоль мышечной оси. Он не должен зажимать лимфоузлы и основные кровеносные сосуды. При этом коленная чашечка остается свободной. Степень натяжения тейпа определяется патологией пациента. Для крепкой сцепки после наклеивания кинезиотейпа его следует тщательно разгладить. В составе этих лент есть термоактивный клей, который активизируется после достижения определенной температуры.
Эффективные методики тейпирования
Сегодня известно 3 основных метода тейпинга поврежденного колена.
Функциональный способ применяется спортсменами для предупреждения травм. Он способствует снижению давления на мышцы и связки коленного сустава. В этом случае клейкую ленту наклеивают ежедневно перед тренировкой, чтобы связка не травмировалась.

Лечебный метод используется с целью терапии различных травм. Он позволяет быстро восстановить работоспособность и функциональность коленного сустава. Благодаря правильно наложенным кинезиологическим лейкопластырям уменьшается нагрузка на больное колено. Реабилитационное тейпирование является наиболее сложным методом. Тейпирование связок коленного сустава влияет на лимфоток, расслабляет мышцы, снимает отечность тканей и обезболивает.
Техник нанесения тейпов достаточно много. Перед процедурой нужно выбрать какой-либо метод и использовать его в соответствие с рекомендациями врача. Нужно помнить, что неправильно наложенный кинезио тейп может привести к осложнению.
Кинезиотейпирование при артрозе коленного сустава
Вялотекущий воспалительный процесс и болезненность, вызванные артрозом, можно купировать тейпированием внутренней и внешней связки колена. Пластырь наклеивают прямо на мышцы, окружающие сустав. Он поможет снять их напряжение. Пациент ложится на кушетку, согнув под прямым углом ногу в колене. Врач отрезает кинезиологическую ленту 25 см длиной и закругляет углы. Затем этот тейп разрезают вдоль пополам, оставляя с одной стороны не разрезанным кусок длиной примерно 5 см. Т.е. форма пластыря будет напоминать букву Y.

Основание тейпа нужно закрепить на бугристости большеберцовой кости под коленом. Затем вверх от основания наклеиваются хвосты ленты с минимальным натяжением на наружной и внутренней поверхности колена. В результате этих манипуляций коленная чашечка хорошо фиксируется хвостами пластыря.
Затем необходимо отрезать 2 кинезиотейпа длиной 15 см. Один из них наклеивается поперек основания уже наложенного тейпа. Сначала прикрепляется центральная часть ленты с минимальным натяжением, а затем без натяжения накладываются якоря с латеральной и медиальной сторон. Второй пластырь наклеивается аналогичным способом, но над коленом, причем середина кинезио тейпа располагается на бедре. При выраженном отеке можно использовать метод лимфатической коррекции с наложением частей ленты на область отека.
Лечебное тейпирование надколенника
При тейпинге надколенника и надколенной связки пациент ложится на кушетку и слегка сгибает колено. Угол сгиба должен составлять около 160 градусов, а внутренняя часть колена должна быть слегка вывернута. Для процедуры нужно взять кинезио тейп длиной 25 см и шириной 5 см (можно больше).
Перед наложением кинезиотейп растягивают на 30-40%. Подобное натяжение обеспечит надежную фиксацию лейкопластыря. Первый конец тейпа крепят на 10-15 см выше надколенника, а второй тянут вниз и наклеивают чуть ниже надколенной связки.
Популярные тейпы для спорта:
Данная статья посвящена основным аппликациям кинезиологического тейпирования при хондромаляции надколенника.
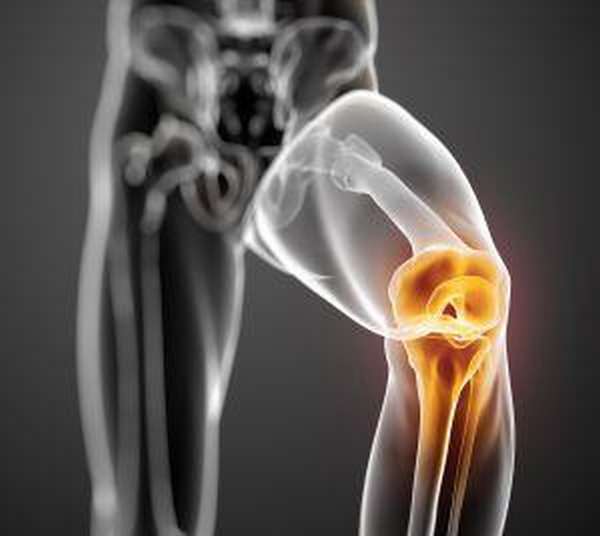
Хондромаляция надколенника – это разрушение хряща задней (суставной) поверхности надколенника (рис. 1).

Рис. 1. Хондромаляция надколенника.
Клиническая картина. Симптомы хондромаляции надколенника:
- Боль в переднем отделе коленного сустава при физической нагрузке, например при подъеме по лестнице, беге или приседаниях.
- Выпот и крепитация в коленном суставе (это не патогномоничные признаки и бывают не всегда).
- Атрофия или слабость четырехглавой мышцы бедра.
Симптомы усиливаются при движениях, увеличивающих площадь контакта надколенника с бедренной костью: беге, подъеме по лестнице и глубоких приседаниях. Периодически возможен выпот в суставе, часто во время интенсивной нагрузки. Как правило, физическая активность усугубляет симптомы, а после отдыха они становятся менее выраженными.
Диагностика хондромаляции надколенника включает в себя сбор анамнеза и определение локализации болезненности, что позволяет отличить повреждения менисков от боли вследствие натяжения поддерживающей связки надколенника, часто сопутствующего нарушениям в бедренно-надколенниковом сочленении. Рекомендуется выполнить рентгенограммы в прямой, боковой, туннельной и осевой проекциях. Это часто необходимо для выявления наклона надколенника, как сопровождаемого очевидным подвывихом, так и без него. Дополнительные методы обследования – КТ и/или МРТ.
Кинезиологическое тейпирование способствует уменьшению боли, воспаления и обеспечивает проприоцептивную стимуляцию для коррекции положения надколенника. Достаточно часто при данном заболевании наблюдается слабость медиальной головки квадрицепса, что является прямым показанием для ее фацилятации (поддержки) с помощью кинезиологического тейпа.
В подостром периоде могут быть использованы мышечная и послабляющая коррекции.
В первую очередь в комбинированных аппликациях применяется мышечная коррекция, в данном случае с использованием Y-образной аппликации. Якорь наносится в области проксимального конца мышцы (рис. 2А). Далее, если позволяет состояние пациента, желательно как можно больше растянуть ткани в области отека и боли (согнуть коленный сустав), нанести поочередно каждую из терапевтических зон аппликации с 15–35%-ным натяжением и окончание с натяжением 0% (рис. 2Б). После этого происходит активация адгезивного слоя аппликации и подготовка к нанесению послабляющей коррекции.
Рис. 2А 
Рис. 2Б 
Рис. 2. Этапы фацилятации (поддержки) гипотоничной мышцы Y-образной аппликацией: А – нанесение якоря аппликации в районе проксимально конца мышцы; Б – законченный вид аппликации.
Для послабляющей коррекции чаще всего используется несколько I-образных аппликаций. Вначале, если это позволяет состояние пациента, желательно растянуть ткани в области отека и боли (согнуть коленный сустав). Терапевтическую зону первой аппликации следует нанести с 15–25%-ным натяжением по латеральному краю надколенника и аккуратно разложить концы полоски с 0% натяжения (рис. 3А). Далее уже по медиальному краю надколенника наносится вторая аппликация по вышеуказанному принципу (рис. 3Б) и происходит активация адгезивного слоя.
Рис. 3А 
Рис. 3Б 
Рис. 3. Этапы наложения послабляющей коррекции несколькими I-образными аппликациями при хондромаляции надколенника: А – нанесение первой аппликации, которая располагается по латеральному краю надколенника; Б – законченный вид аппликации с нанесением двух I-образных полосок.
Авторы статьи:
Президент Национальной ассоциации
специалистов по кинезиотейпированию
Касаткин М.С.
специалистов по кинезиотейпированию
Шальнева О.И.
Любое копирование или цитирование возможно только с разрешения правообладателя.

Механизм развития

Хрящевая ткань, покрывающая суставные поверхности костей, выполняет важную биологическую функцию. Она уменьшает нагрузку на сустав, обеспечивая амортизацию, а также способствует меньшему трению поверхностей сустава во время выполнения активных и пассивных движений.
Хрящи не содержат кровеносных сосудов, питание их клеток (хондроциты) осуществляется за счет диффузии питательных веществ и кислорода из синовиальной жидкости, заполняющей полость сустава. Разрушение ткани происходит вследствие нарушения трофики на фоне изменения состава и свойств синовиальной жидкости.
Дегенеративно-дистрофический процесс приводит к нарушению функционального состояния хрящей. Их поверхность становится менее гладкой, что во время движений способствует еще большему повреждению. Далее ткани воспаляются и отекают. Патология проявляется застоем крови с прогрессированием болевых ощущений.
Причины
Хондромаляция надколенника коленного сустава – это патологический процесс, развитие которого может провоцировать воздействие нескольких этиологических (причинных) факторов. В их числе:
- Генетическая предрасположенность.
- Врожденное изменение анатомического соотношения коленной чашечки по отношению к другим структурам.
- Травма колена, при которой воздействие повреждающего фактора направлено непосредственно на коленную чашечку (падение на колено, механический удар).
- Повышенные нагрузки на колено, которые имеют место у спортсменов при систематическом беге, прыжках, приседаниях.
- Сниженный тонус и сила мышцы квадрицепса бедра, при которых затрудняется нормальное движение чашечки.
Одновременное воздействие сразу нескольких факторов приводит к тому, что развивается более тяжелая хондромаляция надколенника. Сколько повреждается хрящевых структур и какая степень их разрушения, определяются видом и силой воздействия повреждающего фактора.
Хондромаляция надколенника – степени и виды
В зависимости от выраженности повреждений хрящевых структур, которые сопровождает хондромаляция надколенника, стадии патологического процесса выделяются следующие:

- 1 стадия – развиваются небольшие локальные утолщения хряща в виде вздутий.
- 2 стадия – появляются щели и углубления на поверхности, размеры которых не превышают 1 см.
- 3 стадия – трещины и углубления по размерам превышают 1 см, они могут проникать через всю толщу хряща до поверхности кости.
- 4 стадия – самая тяжелая степень повреждения, при которой практически полностью оголяется поверхность кости.
Классификация по локализации и распространенности
В зависимости от распространенности патологического процесса выделяется хондромаляция фасетки надколенника (утолщение хрящевой поверхности, повторяющее форму коленного сустава), которая разделяется на 2 вида:
- Хондромаляция медиальной фасетки надколенника – повреждение в первую очередь затрагивает утолщение хряща коленной чашечки, локализующееся на внутренней (медиальной) стороне.
- Хондромаляция латеральной фасетки надколенника – преимущественно повреждается хрящевое утолщение, расположенное на наружной (латеральной) поверхности коленной чашечки.
- Комбинированное поражение, затрагивающее все структуры хрящевой поверхности чашечки.
Также патологическое разрушение хрящевой ткани может быть изолированным или затрагивать другие структуры колена. Наиболее часто встречается хондромаляция надколенника и мыщелка большеберцовой кости.
Хондромаляция надколенника – симптомы
Основные признаки хондромаляции надколенника включают несколько характерных клинических проявлений, к которым относятся:

- Острая выраженная боль, усиливающаяся при повышении нагрузки на колено (подъем или спуск по лестнице, бег, приседания, опускание на колени).
- Хроническая постоянная боль в покое. Она имеет меньшую выраженность, чем при выполнении движений в колене.
- Характерные щелчки и хруст, которые возникают при выполнении активных или пассивных движений в суставе.
- Ограничение объема движений в колене.
- Отечность и покраснение кожи в области коленной чашечки, указывающие на развитие воспалительной реакции.
Хондромаляция медиальных мыщелков и надколенника имеет выраженную клиническую симптоматику. В целом клинические проявления имеют тенденцию к постепенному прогрессированию в течение достаточно длительного периода времени. По мере прогрессирования дегенеративно-дистрофических процессов, а также на фоне присоединения воспалительной реакции интенсивность симптомов значительно повышается.
Диагностика
Достоверная диагностика степени выраженности разрушения хряща возможна при помощи дополнительных методик визуализации структур колена. К ним относится рентгенография, КТ, МРТ, УЗИ колена, артроскопия. Артроскопия, при которой в полость коленного сустава вводится трубка с камерой и освещением, может также выполняться с лечебной целью.
Как вылечить хондромаляцию надколенника?

После того, как был установлен диагноз хондромаляция надколенника, лечение назначается врачом комплексное. Оно включает консервативную медикаментозную терапию (применение противовоспалительных средств и хондропротекторов), физиотерапию и хирургическое вмешательство. Выбор объема и направления терапевтических мероприятий зависит от степени тяжести и локализации патологического процесса.
Хондромаляция надколенника – операция
Хирургическое вмешательство выполняется с целью пластики хрящевой поверхности коленной чашечки или имплантации искусственных материалов, выполняющих функцию хряща. Оно может проводиться открытым доступом (более травматическая методика) или при помощи артроскопии.
Все отзывы пациентов после артроскопии хондромаляции надколенника являются положительными, так как данный метод требует меньшей длительности реабилитации.
Ответы на вопросы, как лечить хондромаляцию надколенника и как долго будет проходить реабилитация, даст врач-ортопед после проведенной объективной диагностики.
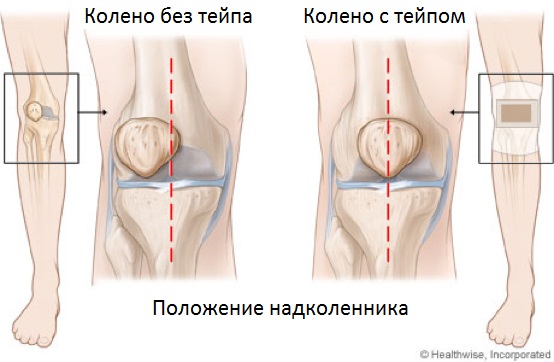
Тейпирование надколенника изначально было разработано Jenny McConnell и представляет собой простой и недорогой способ лечения. Его цель состоит в том, чтобы выполнить механическое центрирование надколенника в межмыщелковой борозде бедренной кости и, тем самым, снизить интенсивность боли. Действительно, тейпирование надколенника снижает интенсивность боли и улучшает производительность пациентов с пателлофеморальным болевым синдромом (ПФБС), точные механизмы этих феноменов до сих пор не ясны.
Техника тейпирования надколенника по McConnell была разработана для коррекции пателлофеморальной кинематики и обеспечения возможности участия пациентов в повседневной жизни и безболезненного выполнения терапевтических упражнений. Хотя существуют несколько техник тейпирования в зависимости от конкретных потребностей пациента (например, скольжение, наклон и/или ротация), практически все пациенты нуждаются в медиальном скольжении надколенника.
Тейпирование по McConnell выполняется путем приклеивания жесткого тейпа поперек передней части надколенника, при этом надколенник смещается в медиальном направлении, что позволяет придать пателлофеморальному суставу более правильное срединное положение. После прикрепления тейпа пациенты должны почувствовать уменьшение симптомов, что позволяет им выполнять терапевтические упражнения без боли. Таким образом, способность тейпа поддерживать срединное положение надколенника является критически важным в отношении качества и продолжительности физической активности.
Показания
Тейпирование надколенника может использоваться в качестве лечения остеоартрита коленного сустава, пателлофеморального болевого синдрома и хондромаляции надколенника. В большинстве случаев эти симптомы усиливаются во время такой физической деятельности, как подъем и спуск по ступеням, стояние на коленях, бег и приседания.
Применение
Во время тейпирования по McConnell пациент находится в положении лежа на спине. Колено полностью расслаблено, под ним располагается валик или скрученное полотенце. Приклейте начальный отрезок тейпа к наружной стороне надколенника, поместите большой палец поверх тейпа и мягко сместите надколенник в медиальном направлении. Зафиксируйте конечный отрезок тейпа на внутренней поверхности коленного сустава. Чтобы усилить данную аппликацию (в случае необходимости) можно выполнить эту процедуру несколько раз.
Преимущества тейпирования надколенника
Почти все исследования показали мгновенное уменьшение боли во время выполнения провокационных упражнений. В исследованиях также было обнаружено, что медиальное смещение надколенника сопровождается уменьшением боли в большей степени, чем латеральное смещение. Особенно это касается пациентов с остеоартритом, ПФБС и хронической болью в коленном суставе.
Исследования пациентов с остеоартритом коленного сустава свидетельствуют, что тейпирование надколенника улучшает их функциональную активность. Примечательно, что это эффект держится до 3-х недель после завершения лечения. Были обнаружены различия между экспериментальной и контрольной группами, однако результаты незначительны.
Тейпирование надколенника продемонстрировало значительно более высокий концентрический и эксцентрический крутящие моменты четырехглавой мышцы бедра. В другой статье указываются значительно большие моменты разгибания коленного сустава и силы мышц во время выполнения силовых упражнений, таких как вертикальный прыжок и боковой шаг на ступеньку у пациентов с ПФБС. Этому есть несколько объяснений, но они должны быть изучены в ходе дальнейших исследований.
Полезные эффекты тейпирования важны для пациентов с ПФБС, поскольку уменьшение сократительной способности четырехглавой мышцы бедра может привести к снижению способности нивелировать шоковое воздействие во время упражнений, сопровождающихся весовой нагрузкой, что еще больше увеличит нагрузку на пателлофеморальный сустав. Увеличение силы квадрицепса может напрямую увеличить силу реакции пателлофеморального сустава во время ходьбы, таким образом, тейпирование надколенника очень важно для лечения ПФБС.
У пациентов с ПФБС значительно меньше сгибается колено во время ходьбы и ходят они значительно медленнее. Эти факторы будут уменьшать нагрузку на пателлофеморальный сустав и снижать активность четырехглавой мышцы. Тейпирование надколенника продемонстрировало небольшое, но важноеувеличение амплитуды сгибания колена, что отражается на скорости передвижения вверх и вниз по пандусам и лестницам.
Пациенты с ПФБС демонстрируют снижение уровней активации медиальной и латеральной широких мышц бедра. Координациясокращений этих мышц важна для выравнивания коленной чашечки во время физической активности (например, ходьба вниз и вверх по ступеням). Польза от тейпирования по McConnell заключается в том, что повышается активация или время срабатывания медиальной широкой мышцы бедра относительно латеральной широкой мышцы бедра или, наоборот, снижается активация латеральной широкой мышцы бедра относительно медиальной широкой мышцы бедра. Согласно исследованиям, во время выполнения заданий на спуск по ступеням сокращение медиальной широкой мышцы бедра происходило раньше в условиях тейпирования. Эта более ранняя активация меняет движение надколенника.
Коррекция положения надколенника
Существует три наиболее частых рентгенологических измерения выравнивания надколенника: угол конгруэнтности (УК), латеральный пателлофеморальный угол (ЛПУ) и латеральное смещение надколенника (ЛСН). УК показывает латеральное скольжение и наклон, ЛПУ показывает латеральный наклон, а ЛСН определяет положение коленной чашечки во фронтальной плоскости относительно медиального мыщелка бедренной кости в миллиметрах.
Несколько исследований представили доказательства, что при медиальном тейпировании на рентгенограммах можно увидеть изменение положения надколенника у пациентов с ПФБС (значительное изменение ЛПУ и ЛСН). Исследователи предполагают, что этого может быть достаточно для создания небольшого изменения внутрисуставного или внутрикостного давления. Таким образом, тейпирование по McConnell может влиять на положение коленной чашечки (согласно изменению ЛПУ и ЛСН). Польза от тейпировании в отношении УК не доказана.
Боли в коленях и неприятные ощущения при ходьбе могут свидетельствовать о самых разнообразных проблемах в коленном суставе. В число этих проблем входит и хондромаляция надколенника.
Заболевание чаще всего встречается у молодых людей в возрасте от 20 лет. Без своевременного лечения болезнь может иметь самые неприятные последствия.
Что такое хондромаляция надколенника

Прежде чем говорить о лечении и профилактике, надо определить, что это такое хондромаляция коленного сустава, в частности надколенника.
Специалисты определяют хондромаляцию, как структурные изменения хрящевых тканей, расположенных в различных суставах.
Хондромаляция надколенника – это структурные нарушения хряща, расположенного на нижней части коленной чашечки.
У данного заболевания есть и другие названия:
- колено бегуна,
- бедренно-надколенниковый артроз,
- пателлофеморальный болевой синдром.
Также нередко используется термин хондропатия надколенника, хотя данное заболевание имеет некоторые отличия и требует несколько иного лечения.
Важно. Причинами структурных нарушений в хряще коленной чашечки, чаще всего, становятся интенсивные занятия спортом, особенно те, что связаны с беговыми упражнениями.
Увеличивают риск развития патологии:
- неправильно подобранная спортивная обувь,
- деформация структуры нижних конечностей (может быть врожденной или приобретенной),
- избыточный вес,
- травмы.
При этом, согласно статистике, женщины подвержены заболеванию гораздо больше мужчин.
Степени болезни
К симптомам недуга относятся:
- слабый хруст и скрип при сгибании-разгибании коленного сустава,
- болевые ощущения во время бега, при приседаниях и подъеме по лестнице,
- боль при надавливании на коленную чашечку,
- отек коленного сустава.
При этом симптоматика зависит от степени развития заболевания. Согласно системе Аутербриджа, выделяют четыре его степени:
- Хондромаляция 1 степени характеризуется появлением мягких уплотнений и вздутия хряща. На этом этапе боль в суставе еще не возникает, но может наблюдаться дискомфорт.
![]()
Хондромаляция надколенника 2 степени уже может проявляться болями, возникающими при резких движениях и не проходящих какое-то время после. Одновременно, в надколенной области могут появляться отеки. На этой стадии в хрящевой ткани появляются щели (углубления) размером до 1 см.
Важно помнить, что если начать лечение на 1-2 стадии, то структуру суставного хряща можно восстановить. Впоследствии, процесс становится практически необратимым.
Важно. При запущенности болезни могут пострадать и другие хрящи, начать развиваться хондромаляция тазобедренного сустава, что приведет к еще большим проблемам со здоровьем.
Признаки хондромаляции на рентгене
Узнать о начале заболевания можно самостоятельно, проделав всего несколько несложных упражнений:
- пробежка на небольшое расстояние,
- комплекс приседаний,
- подъем по лестнице до 5 этажа.
Появилась боль в коленном суставе? Вполне возможно, это сигнал о начале хондромаляции.
Однако для правильной постановки диагноза, необходимо провести дополнительную диагностику.
Одним из первых методов диагностического исследования, который проводится при обращении к специалисту – рентгенография в нескольких проекциях.
В качестве расширенного исследования применяются УЗИ и МРТ.
Как применять Нурофен при болях?
Узнайте, чем полезна магнитотерапия для суставов.
Способы лечения
Многие заметившие у себя симптомы патологии, задаются вопросом, как и чем лечить хондромаляцию надколенника? Ответить на этот вопрос может только специалист, и зависеть здесь многое будет от стадии развития заболевания.
Чаще всего на начальных стадиях заболевания используется медикаментозная терапия противовоспалительными, обезболивающими средствами и хондопротекторами. Первые помогают снять воспаление в коленном суставе и уменьшить болевой синдром. Вторые, воздействуя на хрящевую ткань, способствуют улучшению ее структуры, повышению прочности и эластичности.
Лекарства могут применяться как перорально, так и в виде инъекций.
Если данный вид лечения не приносит положительных результатов, то применяется хирургический способ лечения хондромаляции.
Как принимать рыбий жир для суставов?
В качестве дополнения к медикаментозному лечению, а также при ускорении реабилитации после операции, могут применяться средства народной медицины.
Так, ускорить снятие воспалительного процесса позволят горячие ванны с добавлением эвкалиптового эфирного масла. Вместо эвкалиптового можно использовать масла календулы или зверобоя.
Дополнительную пользу в лечении окажет и использование лимонного сока – его необходимо втирать в колено ежедневно на протяжении месяца.
Избавиться от боли поможет отвар из листьев брусники. Для приготовления средства 2 ст/л листьев заливаются стаканом воды с последующим 15-ти минутным кипячением на слабом огне. После этого отвар остужается, процеживается и выпивается в течение дня.
Кроме того, большую популярность имеет компресс из сырого картофеля, который делается на ночь, и примочки с листьями лопуха.
При этом самостоятельно лечить хондромаляцию надколенника народными средствами без консультации с врачом нельзя. Как запрещено и использовать данный вид лечения в качестве основного.
Дополнением к всевозможным терапевтическим методам в лечении хондромаляции станет и ряд упражнений.
Самые распространенные упражнения при хондромаляции надколенника:
езда на велосипеде (для этого упражнения используется велотренажер),
При этом необходимо исключить все беговые нагрузки.
Во время занятий необходимо носить бандажи и ортезы, которые помогут фиксировать коленный сустав в нужном положении и правильно распределять нагрузку на него.
Как лечить суставы гиалуроновой кислотой?
Узнайте, как правильно колоть Алфлутоп в сустав.
Профилактика
Лечение хондромаляции – процесс длительный и затратный, поэтому лучшим способом борьбы с недугом должна стать его профилактика.
В качестве профилактических мер специалистами рекомендуются:
укрепление мышц. Упражнения помогут правильно распределить нагрузку на колени,
Кроме того, сократить риск развития патологии поможет снижение веса (в случае, если наблюдается его избыток).
Заключение
Хондромаляция – довольно распространенное заболевание и одно из самых коварных. На начальной стадии мало кто распознает симптомы.
Пациенты обращаются за врачебной помощью только тогда, когда болезнь начинает прогрессировать. Поэтому чтобы избежать дальнейшего ухудшения состояния, следует обращаться к специалисту при любых нарушениях в работе коленного сустава.
Читайте также: